Паралич белла болезнь паркинсона синдром туретта

Что такое паралич Белла?
Паралич Белла — это форма временного лицевого паралича, вызванного повреждением или травмой лицевых нервов. Лицевой нерв, называемый также седьмым черепным нервом, проходит через узкий костный канал (называемый фаллопиевым каналом) в черепе под ухом к мышцам с каждой стороны лица. Большую часть своего путешествия нерв заключен в эту костную оболочку.
Каждый лицевой нерв направляет мышцы на одной стороне лица, в том числе те, которые контролируют моргание и закрытие глаз, а также выражения лица (улыбку и хмурый взгляд). Дополнительно, лицевой нерв несет нервные импульсы к слезным и слюнным железам, мышцам небольшой кости в середине уха. Лицевой нерв также передает вкусовые ощущения от языка.
Когда возникает паралич Белла, функция лицевого нерва нарушается, вызывая прерывание сообщений, которые мозг посылает лицевым мышцам. Это прерывание приводит к слабости лица или параличу.
Паралич Белла назван в честь сэра Чарльза Белла, шотландского хирурга 19-го века, который описал лицевой нерв и его связь с состоянием. Паралич Белла, который никак не связан с инсультом, является наиболее частой причиной лицевого паралича. Как правило, он поражает только один из двух лицевых нервов, поэтому проявляется только на одной стороне лица, но в редких случаях может воздействовать на обе стороны одновременно.
Признаки и симптомы
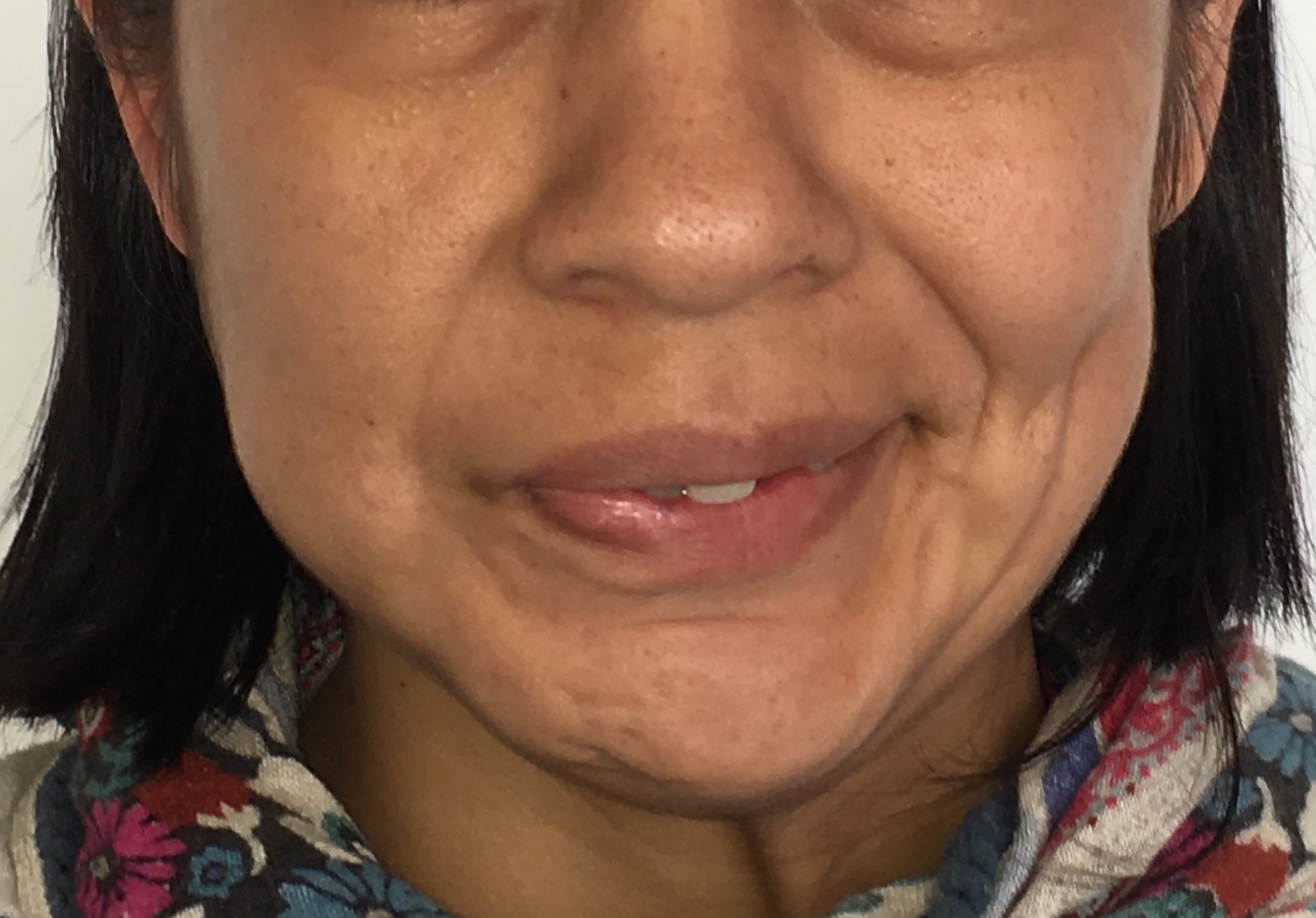
Ранние симптомы паралича Белла могут включать:
- небольшую лихорадку (повышение температуры);
- боль за ухом;
- ригидность затылочных мышц;
- слабость и/или скованность на одной стороне лица.
Симптомы могут начаться внезапно и быстро прогрессировать в течение нескольких часов, иногда после воздействия холода или сквозняка. Затронуто может быть часть или все лицо.
В большинстве случаев паралича Белла возникает только лицевая мышечная слабость, и паралич лица является временным. Большинство случаев разрешается через две-три недели. Примерно 80% случаев разрешаются в течение трех месяцев. Однако некоторые случаи сохраняются. Изредка поражается только верхняя или нижняя половина лица.
В тяжелых случаях паралича Белла лицевые мышцы на пораженной стороне полностью парализуются, что приводит к тому, что эта сторона лица становится гладкой, невыразительной и неподвижной. Часто отверстие между верхним и нижним веками (глазная щель) увеличивается и остается открытой во время сна. Это может привести к невозможности закрыть глаз на пораженной стороне. Люди с параличом Белла могут не иметь роговичного рефлекса, следовательно, глаз на пораженной стороне не закрывается при прикосновении к роговице.
Если сжатая область лицевого нерва находится рядом с ветвлением других нервов, может быть снижение выработки слюны и/или слез. Некоторые люди с параличом Белла испытывают потерю вкусовых ощущений на одной стороне рта, слюнотечение и повышенную чувствительность к звуку (гиперакуз) на пораженной стороне головы. В некоторых случаях реакция пострадавшего на укол за ухом также уменьшается.
Восстановление от паралича Белла зависит от степени и серьезности повреждения седьмого черепного нерва. Если паралич лица только частичный, можно ожидать полного выздоровления. Пораженные мышцы обычно возвращаются к своей первоначальной функции в течение одного-двух месяцев.
Если по мере восстановления нервные волокна срастаются с мышцами, отличающимися от тех, которые они первоначально иннервировали, могут появиться произвольные движения мышц лица, сопровождаемые непроизвольными сокращениями других мышц лица (синкинезия). Иногда в результате паралича Белла развивается явление называемое «крокодиловы слезы» (слезы, не вызванные эмоциями), связанные с лицевыми мышечными сокращениями.
Причины и факторы риска
Заболевание возникает в результате воспалительного процесса или сдавливания лицевого нерва; конкретная причина не была идентифицирована, но корреляция с вирусными инфекционными процессами наблюдается в большинстве случаев. На самом деле, у человека, пораженного вирусом, также может возникнуть воспаление лицевого нерва; это вызывает отек, который, в свою очередь, вызывает повышение давления в канале, пересекаемом нервом (так называемый фаллопиев канал), с последующим уменьшением притока крови и кислорода к нервным клеткам. Иногда повреждение влияет только на нервную оболочку (миелиновую оболочку); в этом случае выздоровление от паралича Белла происходит довольно быстро.
Вирусные инфекции, связанные с началом паралича Белла:
- вирус простого герпеса (ответственный за различные заболевания, такие как герпес)
- вирус опоясывающего герпеса (вирусный агент, вызывающий опоясывающий лишай и ветряную оспу)
- вирус Эпштейна-Барр (возбудитель инфекционного мононуклеоза)
Другими сопутствующими вирусами являются те, которые вызывают такие заболевания, как:
- простуда;
- вирусный менингит;
- грипп;
- ящур;
- синдром приобретенного иммунодефицита;
- краснуха;
- вирусный отит и др.
Другие патологические состояния включают:
- болезнь Лайма (боррелиоз);
- артериальная гипертензия (высокое кровяное давление);
- сахарный диабет;
- саркоидоз;
- опухоль головного мозга;
- опухоль околоушной железы.
Травматические события, затрагивающие лицо или череп, также могут быть связаны с началом паралича Белла.
Паралич Белла не является состоянием, связанным с инсультом или транзиторной ишемической атакой (ТИА).
Затронутые группы населения
Паралич Белла является довольно распространенным заболеванием, поражающим мужчин и женщин в равных количествах. По разным оценкам, 25-35 из 100 000 человек страдают параличом Белла. Ежегодно болезнь диагностируется приблизительно у 40 000 человек.
У пожилых людей чаще развивается паралич Белла, чем у детей, но расстройство может поражать людей любого возраста. Однако беременные женщины или люди с сахарным диабетом или заболеваниями верхних дыхательных путей поражаются чаще, чем население в целом.
Диагностика
Диагностика основана на физикальном осмотре, в частности, при наблюдении характерного искажения лица и неспособности двигать мышцами, находящимися на пораженной стороне; однако, лабораторного теста, который мог бы однозначно подтвердить расстройство нет. Следовательно, должны быть исключены другие возможные причины лицевого паралича.
Как правило, требуюется проведение различных клинических исследований, как лабораторных (анализы крови), так и инструментальных тестов (например, магнитно-резонансная томография (МРТ) и компьютерная томография (КТ)) для проверки наличия переломов или опухолевых образований, которые могли повредить VII черепной нерв.
Обследование, оказывающее значительную помощь, — электромиография (ЭМГ), благодаря этому исследованию можно проверить наличие нервных поражений и, в случае положительного результата, определить степень повреждения лицевого нерва.
Схожие по симптомам расстройства
Симптомы следующих расстройств могут быть похожи на симптомы паралича Белла. Сравнения могут быть полезны для дифференциальной диагностики:
- Акустическая неврома — доброкачественная опухоль 8-го черепного нерва. Этот нерв лежит во внутреннем слуховом проходе. Сдавливание этого нерва опухолью приводит к ранним симптомам акустической невромы, звенящему звуку в ухе (шум в ушах) и/или потере слуха. Связанное с этим сдавливание другого лицевого нерва (7-й черепной нерв) может вызвать мышечную слабость, если сдавливается тройничный нерв (5-й черепной нерв) — возникает онемение лица. Распространение опухоли в разные области может привести к нарушению способности координировать движения ног и рук (атаксия), онемению во рту, невнятной речи (дизартрия) и/или хрипоте.
- Миастения — хроническое нервно-мышечное заболевание, характеризующееся мышечной слабостью. Первоначально больше всего страдают мышцы рта, губ, языка и голосового аппарата. Ранние симптомы расстройства могут включать трудности с речью, жеванием и/или глотанием; опущение верхнего века (птоз), двойное зрение (диплопия). Когда симптомы возникают на одной стороне (односторонние), расстройство напоминает паралич Белла. В результате в руках и ногах возникает мышечная слабость, что приводит к генерализованной физической слабости.
- Синдром Рамсея-Ханта (СРХ), также известный как ганглионит коленчатого узла, представляет собой редкое неврологическое заболевание, характеризующееся параличом определенных лицевых нервов (паралич лица), сыпью, поражающей ухо или рот, звоном в ушах. Синдром Рамсея-Ханта вызван вирусом ветряной оспы, тем же вирусом, вызывающим ветрянку у детей и опоясывающий лишай у взрослых. В случаях синдрома Рамсея-Ханта ранее бездействующий вирус ветряной оспы реактивируется и распространяется на лицевые нервы. Пострадавшие испытывают потерю слуха или сильную боль в ухе.
Лечение
Паралич Белла лечиться у каждого больного по-разному:
- Некоторые случаи легкие и не требуют лечения, поскольку симптомы имеют тенденцию спонтанно регрессировать в течение двух недель.
- В других случаях применяются лекарства и/или другие терапевтические меры; когда можно отследить точную причину паралича (например, инфекции), очевидно, что будет полезно конкретное лечение.
Недавние исследования показали, что препараты кортизона могут уменьшать воспаление и отек, и поэтому они эффективны и полезны при лечении паралича Белла. Другие лекарства, такие как ацикловир, используемые для борьбы с герпетической инфекцией, могут в определенных случаях сокращать течение заболевания. Обезболивающие, такие как аспирин, ацетаминофен или ибупрофен, могут облегчить боль.
Другим фундаментальным фактором в лечении является защита глаз: Расстройство может нарушить естественную способность глаза к увлажнению, в результате чего драгоценный орган подвергается воздействию сухости и последующего раздражения. Поэтому важно держать глаз смазанным (например, искусственными слезами) и защищать его от пыли и травм, особенно ночью.
Другие методы лечения, такие как физиотерапия, массаж лица или иглоукалывание, могут улучшить функции лицевого нерва и разрешить боли.
Декомпрессионная операция для снятия давления на нерв остается спорным и редко рекомендуется; в редких случаях может потребоваться косметическая или реконструктивная хирургия, чтобы уменьшить дефекты лица и исправить некоторые повреждения, например, не закрывающееся веко или скошенную улыбку.
Прогноз
Прогноз для больных с параличом Белла, как правило, хороший. Степень повреждения нерва определяет степень восстановления. Улучшение происходит постепенно, а время восстановления меняется. С лечением или без него большинство пациентов начинают поправляться через 2 недели после появления первых симптомов, а большинство полностью восстанавливаются, возвращаясь к нормальной работе в течение 3-6 месяцев. У некоторых, однако, симптомы могут длиться дольше.
В некоторых случаях симптомы могут никогда полностью не исчезнуть.
В редких случаях расстройство повторяется либо на той же, либо на противоположной стороне лица.
Источник
Паркинсонизм – это синдром, который характеризуется сочетанием гипокинезии с 1 как минимумом симптомом: тремором покоя, ригидностью и постуральной неустойчивостью. Наиболее частой формой синдрома паркинсонизма является идиопатический паркинсонизм, или болезнь Паркинсона. Неврологи различают также вторичный паркинсонизм, развитие которого связано с воздействием определённого этиологического фактора. Синдром паркинсонизма может быть одним из основных или дополнительных проявлений других дегенеративных заболеваний с поражением экстрапирамидной системы.
Неврологи Юсуповской больницы проводят дифференциальную диагностику болезни Паркинсона и синдромов паркинсонизма, используя инновационные методы исследований. Обследование пациентов проводится на новейшей, высокотехнологичной аппаратуре. Дифференциальная диагностика болезни Паркинсона и синдрома паркинсонизма достаточно сложна. Первичная болезнь Паркинсона может скрываться даже под диагнозом «остеохондроз позвоночника с корешковым синдромом», и, наоборот, эссенциальный тремор трактуют как болезнь Паркинсона.

Виды вторичного, симптоматического паркинсонизма
Различают следующие виды вторичного, симптоматического паркинсонизма:
- лекарственный. Его могут спровоцировать нейролептики, препараты лития, препараты раувольфии, ингибиторы обратного захвата серотонина, α -метилдофа, антагонисты кальция;
- токсический. Развивается в результате токсического действия органического соединения МФТП, марганца, окиси углерода, сероуглерода, цианидов, метанола, фосфорорганических соединений, нефтепродуктов;
- при объемных процессах головного мозга (злокачественная и доброкачественная опухоль, сифилитическая гумма, туберкулома в области базальных ганглиев или чёрной субстанции);
- сосудистый. Развивается при инфарктах в области базальных ганглиев, таламусе, лобных долей или среднего мозга, а также диффузном ишемическом поражении белого вещества (болезни Бинсвангера);
- постгипоксический, причиной которого является двусторонний некроз базальных ганглиев, весьма чувствительных к ишемии и гипоксии, вследствие отсутствия коллатерального кровотока;
- энцефалитический (при нейроборрелиозе, СПИДе, прогрессирующих последствиях летаргического энцефалита Экономо);
- травматический (энцефалопатия боксёров, последствия тяжёлых черепномозговых травм);
- при гидроцефалии (при обструктивной или нормотензивной внутренней или смешанной гидроцефалии).
Паркинсонизм встречается в рамках следующих дегенеративных заболеваний с поражением экстрапирамидной системы (атипичный паркинсонизм, «паркинсонизм-плюс»), это наиболее тяжёлая группа болезней, протекающая злокачественней болезни Паркинсона:
- мультисистесной атрофии, включающей в себя три разновидности: стриатонигральная дегенерация, оливопонтоцеребеллярная дегенерация, синдром Шрая-Дайджер;
- множественные системные атрофии;
- прогрессирующий надъядерный паралич (болезнь Стила-Ричардсона-Ольшевского);
- кортикобазальная дегенерация;
- болезнь диффузных телец Леви;
- болезнь Альцгеймера;
- паркинсонизм-БАС-деменция;
- болезнь Крейтцфельда-Якоба и др.;
В отдельную группу можно выделить паркинсонизм при болезнях накопления вследствие генетически-детерминированных дисметаболических расстройств:
- болезнь Фара (в мозгу накапливается кальций);
- болезнь Вильсона (накапливается медь).
Дифференциальная диагностика дегенеративных заболеваний
Основу всех форм паркинсонизма составляет уменьшение количества дофамина полосатом теле. Патофизиологической основой паркинсонизма является чрезмерная тормозная активность базальных ганглиев, возникающая вследствие их дофаминергической денервации, что приводит к подавлению двигательных отделов коры и развитию акинезии. При гиперкинезах наблюдается обратная связь.
Основным методом, который позволяет отличить болезнь от синдрома Паркинсона, является клиническое динамическое наблюдение. Провести дифференциальную диагностику заболевания позволяют следующие инструментальные методы исследования, которые выполняют на современных аппаратах ведущих фирм Европы и США в Юсуповской больнице:
- МРТ головного мозга;
- визуализация транспортёров допамина (DaTSCAN);
- однофотонная эмиссионная компьютерная томография (SPECT);
- позитронно-эмиссионная томография (ПЭТ).
Дифференциальный диагноз болезни Паркинсона от вторичного паркинсонизма является относительно простым и основан процентов на 80% от достоверного анамнеза. При постэнцефалитическом паркинсонизме есть анамнестические данные о перенесенном ранее инфекционном поражении центральной нервной системы. При осмотре неврологи выявляют глазодвигательные расстройства, могут наблюдаться торсионная дистония и спастическая кривошея, которые никогда не выявляются при болезни Паркинсона. Пандемия середины прошлого века к настоящему времени практически не оставила данную разновидность вторичного паркинсонизма.
Посттравматический паркинсонизм возникает после тяжёлой черепно-мозговой травмы, иногда повторной. Проявляется вестибулярными расстройствами, нарушением интеллекта и памяти, очаговыми симптомами вследствие поражения вещества головного мозга.
Для диагностики токсического паркинсонизма имеет значение анамнез (сведения о работе в контакте с марганцем или его окислами, приёме нейролептиков, контакте с другими токсинами), обнаружение их метаболитов в биологических жидкостях.
При сосудистом паркинсонизме гипокинезия и ригидность сочетаются с другими признаками сосудистого поражения головного мозга или возникают после острых нарушений мозгового кровообращения. Во время неврологического осмотра врачи выявляют выраженные псевдобульбарные симптомы и очаговые неврологические симптомы в виде пирамидной недостаточности. Имеют место инструментальные признаки сосудистого заболевания. Неврологи выявляют очаговые поражения вещества мозга по данным нейровизуализации. Существуют критерии диагностики сосудистого паркинсонизма: наличие собственно цереброваскулярного заболевания, обязательного подтверждённого МРТ, специфическая картина МРТ, наличие синдрома паркинсонизма и его особенности: преобладание в нижних конечностей и чаще всего отсутствие тремора, причинно-следственная связь между цереброваскулярной болезнью и развитием паркинсонизма в отсутствии иных потенциальны причин паркинсонизма.
Инструментальных и лабораторных признаков, специфичных для болезни Паркинсона, не существует. При изучении мозгового кровотока методом однофотонной эмиссионной компьютерной томографии неврологи могут определять зоны сниженного кровотока в базальных ганглиях. Результаты позитронно-эмиссионной томографии позволяют установить снижение метаболизма в полосатом теле.
Диагностика и лечение паркинсонизма в Юсуповской больнице
Только выяснив природу заболеваний, неврологи Юсуповской больницы назначают пациентам лечение в зависимости от его причины и выраженности симптомов. Лечится ли синдром Паркинсона? Потенциально обратимым являются некоторые виды вторичного паркинсонизма: нейролептический паркинсонизм (лечится медикаментозно), паркинсонизм при гидроцефалии, или объёмным образованием лечится хирургически, паркинсонизм вследствие болезни Вильсона при современном введении препаратов, способствующих образованию хелатообразующих комплексов. Трудно курируемым паркинсонизмом являются заболевания группы паркинсонизм+, при которых наряду с недостатком синтеза и транспорта дофамина, часто страдают постсинаптические структуры, несущие рецепторы к дофамину.
После проведенной терапии у пациентов улучшается качество жизни, уменьшается выраженность симптомов, частично восстанавливается трудоспособность. Получить консультацию невролога можно, записавшись предварительно на приём по телефону Юсуповской больницы.
Источник
