Параорбитальный абсцесс код по мкб 10
A06
Амебиаз
A06.4
Амебный абсцесс печени
A06.5
Амебный абсцесс легкого (J99.8*)
A06.6
Амебный абсцесс головного мозга (G07*)
B43
Хромомикоз и феомикотический абсцесс
B43.1
Феомикотический абсцесс мозга
B43.2
Подкожный феомикотический абсцесс и киста
D73
Болезни селезенки
E32
Болезни вилочковой железы
E32.1
Абсцесс вилочковой железы
G06
Внутричерепной и внутрипозвоночный абсцесс и гранулема
G06.0
Внутричерепной абсцесс и гранулема
G06.1
Внутрипозвоночный абсцесс и гранулема
G06.2
Экстрадуральный и субдуральный абсцесс неуточненный
G07
Внутричерепной и внутрипозвоночный абсцесс и гранулема при болезнях, классифицированных в других рубриках
H60
Наружный отит
H60.0
Абсцесс наружного уха
J34
Другие болезни носа и носовых синусов
J34.0
Абсцесс, фурункул и карбункул носа
J36
Перитонзиллярный абсцесс
J39
Другие болезни верхних дыхательных путей
J39.0
Ретрофарингеальный и парафарингеальный абсцесс
J39.1
Другой абсцесс глотки
J85
Абсцесс легкого и средостения
J85.1
Абсцесс легкого с пневмонией
J85.2
Абсцесс легкого без пневмонии
J85.3
Абсцесс средостения
K04
Болезни пульпы и периапикальных тканей
K04.6
Периапикальный абсцесс с полостью
K04.7
Периапикальный абсцесс без полости
K11
Болезни слюнных желез
K11.3
Абсцесс слюнной железы
K12
Стоматит и родственные поражения
K12.2
Флегмона и абсцесс области рта
K57
Дивертикулярная болезнь кишечника
K57.0
Дивертикулярная болезнь тонкой кишки с прободением и абсцессом
K57.1
Дивертикулярная болезнь тонкой кишки без прободения и абсцесса
K57.2
Дивертикулярная болезнь толстой кишки с прободением и абсцессом
K57.3
Дивертикулярная болезнь толстой кишки без прободения и абсцесса
K57.4
Дивертикулярная болезнь и тонкой, и толстой кишки с прободением и абсцессом
K57.5
Дивертикулярная болезнь и тонкой, и толстой кишки без прободения или абсцесса
K57.8
Дивертикулярная болезнь кишечника, неуточненной части, с прободением и абсцессом
K57.9
Дивертикулярная болезнь кишечника, неуточненной части, без прободения и абсцесса
K61
Абсцесс области заднего прохода и прямой кишки
K61.0
Анальный [заднепроходный] абсцесс
K61.2
Аноректальный абсцесс
K61.3
Ишиоректальный абсцесс
K61.4
Интрасфинктерный абсцесс
K63
Другие болезни кишечника
K75
Другие воспалительные болезни печени
L02
Абсцесс кожи, фурункул и карбункул
L02.0
Абсцесс кожи, фурункул и карбункул лица
L02.1
Абсцесс кожи, фурункул и карбункул шеи
L02.2
Абсцесс кожи, фурункул и карбункул туловища
L02.3
Абсцесс кожи, фурункул и карбункул ягодицы
L02.4
Абсцесс кожи, фурункул и карбункул конечности
L02.8
Абсцесс кожи, фурункул и карбункул других локализаций
L02.9
Абсцесс кожи, фурункул и карбункул неуточненной локализации
L05
Пилонидальная киста
L05.0
Пилонидальная киста с абсцессом
L05.9
Пилонидальная киста без абсцессов
M65
Синовиты и теносиновиты
M65.0
Абсцесс оболочки сухожилия
M71
Другие бурсопатии
M71.0
Абсцесс синовиальной сумки
N15
Другие тубулоинтерстициальные болезни почек
N15.1
Абсцесс почки и околопочечной клетчатки
N34
Уретрит и уретральный синдром
N34.0
Уретральный абсцесс
N41
Воспалительные болезни предстательной железы
N41.2
Абсцесс предстательной железы
N45
Орхит и эпидидимит
N45.0
Орхит, эпидидимит и эпидидимо-орхит с абсцессом
N45.9
Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе
N75
Болезни бартолиновой железы
N75.1
Абсцесс бартолиновой железы
N76
Другие воспалительные болезни влагалища и вульвы
O91
Инфекции молочной железы, связанные с деторождением
O91.1
Абсцесс молочной железы, связанный с деторождением
Источник
Рубрика МКБ-10: H05.0
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H00-H06 Болезни век, слезных путей и глазницы / H05 Болезни глазницы
Определение и общие сведения[править]
Абсцесс (целлюлит) орбиты – одностороннее локальное или распространённое острое воспаление мягких тканей орбиты, как правило, инфекционной природы.
Эпидемиология
Чаще абсцессы развиваются на фоне обострения хронических синуситов, реже – после травмы орбиты. Абсцессы могут возникать также при общих острых инфекциях.
Классификация
Классификация острых воспалительных заболеваний:
– субпериостальный абсцесс;
– абсцесс (целлюлит) орбиты.
Этиология и патогенез[править]
Причинами возникновения абсцессов могут становиться острые и хронические воспаления параназальных синусов, острые респираторные заболевания; хронические инфекции, травматические повреждения органа зрения, а также неудачно проведённые операции на параназальных синусах или в полости рта. Абсцессы одонтогенного происхождения составляют не более 1,5% острых воспалительных заболеваний орбиты и протекают особенно тяжело. Описаны абсцессы орбиты метастатического гематогенного происхождения при общих острых инфекциях. Наиболее частой причиной развития острого воспаления в орбите, особенно у взрослых, считают обострение хронического синусита.
Патогенез
Три костных стенки орбиты отделяют её полость от параназальных синусов. Сообщение между параназальными синусами происходит через врождённые или приобретённые щели. Кроме того, в параназальных синусах есть многочисленные отверстия для сосудов и нервов. Через них орбита сообщается с полостями параназальных синусов, а в большом количестве венозных анастомозов отсутствуют клапаны. Все указанные отверстия служат основными путями проникновения бактерий в орбиту. Гнойный процесс может распространяться через нижнюю глазничную щель из подвисочной или крылонёбной ямок. Распространение инфекции наблюдают и на фоне острого тромбофлебита вен крылонёбного сплетения. Анастомоз, соединяющий венозное сплетение с нижней глазной веной в крылонёбной ямке, служит в подобных случаях воротами инфекции. С венами орбиты сообщаются также вены слизистой оболочки верхнечелюстной пазухи. Флебит или тромбофлебит этих вен также может быть источником гнойного воспаления орбитальной клетчатки.
Клинические проявления[править]
Субпериостальный абсцесс характеризуется скоплением гноя между надкост-ницей и костной стенкой орбиты. Заболевание начинается остро, развивается в течение первых 48 ч на фоне общей гипертермии. Возникает локальная зона припухлости верхнего века по краю орбиты, в этой области отмечают гиперемию и гипертермию кожи, отёк становится настолько плотным, что веки невозможно раздвинуть. Возникает экзофтальм с резким ограничением подвижности глаза. Репозиция резко затруднена. Локализация абсцесса под верхней орбитальной стенкой приводит к появлению птоза, возможно разрушение подлежащей костной стенки. В случае прорыва абсцесса в орбиту формируется целлюлит. При затяжном течении возможно самодренирование абсцесса через кожу век или конъюнктиву. Абсцесс у вершины орбиты может сопровождаться апикальным синдромом или провоцировать тромбоз кавернозного синуса, субдуральную эмпиему, менингит.
При ретробульбарном абсцессе (целлюлите) формируется локальный или разлитый гнойный очаг в орбите. Ретробульбарный абсцесс развивается в течение 24-48 ч. Внезапно появляются или резко усиливаются экзофтальм и красный хемоз конъюнктивы. Кожа век гиперемирована, веки отёчны, напряжены. Возникает экзофтальм со смещением, после кратковременной диплопии глаз становится неподвижным, репозиция глаза невозможна. Мягкие ткани лица на стороне поражения отёчны. Подкожные вены лба расширены, резко извиты. Слепота может развиться в течение нескольких часов в результате появления эмбола или тромбоза в сосудах зрительного нерва.
Острое воспаление глазницы: Диагностика[править]
Анамнез
Больные предъявляют жалобы на сильную головную боль, распирающие боли в орбите. Патологический процесс односторонний. В анамнезе отмечают заболевание параназальных синусов, стоматологические хирургические вмешательства, травмы головы.
Физикальное обследование
Проводят исследование остроты зрения, наружный осмотр (состояние век, конъюнктивы), проверяют состояние региональных лимфатических узлов, репозицию глаза, биомикроскопию роговицы, офтальмоскопию.
Лабораторные исследования
Результаты посевов отделяемого из носоглотки, конъюнктивы век, крови, несмотря на общее тяжёлое состояние больного, могут быть отрицательными.
У детей до 17 лет при целлюлите орбиты можно высеять пневмококк в 3,3% случаев. При прогрессировании заболевания отмечают общую гипертермию, слабость, признаки интоксикации.
Инструментальные исследования
При КТ выявляют лизис кости или её края в зоне локализации абсцесса. При целлюлите обнаруживают диффузное затемнение орбиты; экстраокулярные мышцы, задний полюс глаза плохо различимы. Уменьшена прозрачность параназальных синусов.
Показания к консультации других специалистов
При данном заболевании необходима консультация оториноларинголога и стоматолога.
Дифференциальный диагноз[править]
Острое воспаление глазницы: Лечение[править]
Лечение следует начинать в первые часы заболевания. Назначают внутривенно антибиотики широкого спектра действия. При внезапном ухудшении зрения, признаках абсцедирования показано срочное хирургическое вмешательство с дренированием полости абсцесса или орбиты. При обнаружении патологических изменений в параназальных синусах показаны их дренирование, промывание растворами антибиотиков. Длительность лечения синусов определяется отоларингологом.
Цели лечения
Устранение причины заболевания, снижение внутриорбитального давления, чтобы предотвратить развитие слепоты.
Показания к госпитализации
Пациентов следует госпитализировать для проведения антибактериальной, детоксикационной терапии и хирургического лечения.
Немедикаментозное лечение
В стадии разрешения процесса показана физиотерапия (электрофорез с растворами антибиотиков, ферментами).
Медикаментозное лечение
Общие принципы: антибиотики широкого спектра действия внутривенно, внутримышечно, при тяжёлых случаях – внутриартериально.
Хирургическое лечение
Орбитотомия с целью вскрытия и дренирования абсцесса.
Профилактика[править]
Лечение синуситов, своевременное лечение травматических повреждений орбиты.
Прочее[править]
Примерные сроки нетрудоспособности
Сроки нетрудоспособности составляют 4-5 нед.
Информация для пациента
Необходимы рекомендации по санации полости рта и носоглотки.
Прогноз
При своевременном и активном лечении прогноз благоприятен.
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] : национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. – М. : ГЭОТАР-Медиа, 2013. – https://www.rosmedlib.ru/book/ISBN9785970423424.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Ципрофлоксацин
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
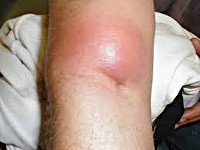
Название: Абсцесс кожи.
Абсцесс кожи
Описание
Абсцесс кожи. Это локальное гнойное воспаление кожных покровов, характеризующееся образованием полости, ограниченной так называемой пиогенной мембраной. Симптомами абсцесса служат покраснение, отек, иногда болезненность, на месте которых затем формируется скопление гноя. Все это может сопровождаться общими симптомами интоксикации (повышение температуры, слабость, головные боли). Диагностика абсцесса кожи осуществляется на основании осмотра пациента, в некоторых случаях дополнительно назначают базовые исследования (общие анализы крови и мочи). Местное лечение производится хирургом – полость вскрывается и обрабатывается антисептиком, в ряде случаев может быть назначена общая антибактериальная терапия.
Дополнительные факты
Абсцесс (гнойник) кожи – как правило, острое гнойное воспаление, поражающее кожные покровы на любой области тела. В отличие от флегмоны, абсцесс является ограниченным, представляет собой полость, наполненную гноем и окруженную пиогенной мембраной. В большинстве случаев данная оболочка надежно предотвращает распространение инфекции на окружающие ткани, однако иногда болезнетворные микроорганизмы из очага могут попасть в кровь или лимфу. Это приводит к более тяжелым состояниям – лимфангитам, лимфаденитам, метастатическим абсцессам внутренних органов. На некоторых участках тела, богатых сосудистыми анастомозами, появление гнойников особенно опасно – например, абсцессы кожи в области носогубного треугольника могут приводить к воспалениям пещеристого синуса, менингитам, абсцессу головного мозга.

Абсцесс кожи
Причины
В подавляющем большинстве случаев возбудителями абсцесса кожи являются бактерии. Они могут проникать в кожные покровы при их повреждении, через микротрещины, изредка заносятся туда гематогенным путем из других воспалительных очагов в организме. Тип бактерий, вызывающих появление абсцесса кожи, может быть различным – золотистый стафилококк, синегнойная и кишечная палочки. Чаще всего развитие такого состояния обусловлено не одним видом возбудителя, а их совокупностью. Большое значение в развитии абсцесса кожи имеет снижение активности местных защитных факторов – например, при локальном переохлаждении, сахарном диабете, наличии иммунодефицита, несоблюдении правил личной гигиены.
После проникновения бактерий внутрь кожных покровов начинается их размножение с формированием патологического очага. Все это распознается иммунной системой, которая начинает реагировать сначала неспецифическими факторами защиты – расширяются кровеносные сосуды, увеличивается приток крови к данному участку кожи, замедляется всасывание тканевой жидкости. Это становится причиной первых проявлений абсцесса кожи – покраснения, отека, болезненных ощущений. После этого к очагу поступают иммунокомпетентные клетки – макрофаги и нейтрофилы, которые начинают фагоцитировать возбудителей. В итоге из смеси тканевой жидкости, живых и погибших нейтрофилов и бактерий формируется гной – он стимулирует фибробласты кожи, которые формируют вокруг очага мембрану. Воспаление принимает вид типичного абсцесса кожи.
Симптомы
Развитие абсцесса кожи характеризуется определенной стадийностью, длительность каждой стадии довольно сильно отличается в разных случаях и зависит от многих факторов – состояния иммунитета, типа возбудителя, локализации воспаления. Первоначальный этап начинается с развития покраснения участка кожи, появления припухлости, болезненных ощущений. Температура пораженного участка заметно выше, чем у окружающих неизменных тканей. Размер покраснения постепенно увеличивается, в некоторых случаях достигая 3-4 сантиметров – именно от этого этапа зависит, каков будет в дальнейшем диаметр абсцесса кожи. Общих симптомов в это время, как правило, не наблюдается.
Затем начинается продукция гноя – центр очага начинает желтеть, размягчается, но болезненность и отек сохраняются, иногда появляется чувство распирания в пораженной области. Данный этап формирования абсцесса кожи в большинстве случаев наступает через 3-4 дня после манифестации первых симптомов. Распространения воспаления чаще всего уже не происходит, поэтому размер образования остается прежним. Гной, по сути, является смесью токсичных продуктов распада тканей, которые частично всасываются в кровь и приводят к ухудшению общего состояния человека – повышению температуры, слабости, нарушению аппетита, иногда к тошноте и рвоте. Выраженность этих симптомов зависит от размера абсцесса кожи – чем он больше, тем больной тяжелее себя чувствует, тогда как при маленьких гнойниках изменений в общем состоянии человека вообще может не произойти.
Диагностика
В большинстве случаев постановка диагноза «абсцесс кожи» не составляет никакой проблемы, его проявления достаточно знакомы любому врачу-дерматологу. При осмотре можно определить, на какой стадии находится развитие заболевания. На этапе формирования абсцесса кожи будет определяться очаг отека и покраснения, болезненный при пальпации, плотный на ощупь. При последующей стадии развития образование уже будет иметь желтый «венчик», станет более мягким на ощупь, но болезненность и повышенная температура очага сохранится. Кроме того, объективно у больного могут определяться лихорадка, рвота.
При осмотре необходимо также проверить регионарные лимфатические узлы – практически всегда они будут увеличены, но безболезненны. Резкое увеличение их размеров в сочетании с болезненностью говорит о начале лимфаденита. Общий анализ крови при абсцессе кожи, как правило, содержит в себе неспецифические признаки воспаления в организме. К ним относится лейкоцитоз, нейтрофильный сдвиг влево, увеличение скорости оседания эритроцитов. Совокупность этих проявлений позволяет направить больного к врачу-хирургу для лечения абсцесса кожи.
В некоторых случаях в рамках диагностики абсцесса кожи производят также микробиологическое исследование гноя – бакпосев отделяемого на питательные среды для выявления типа возбудителя. Это необходимо для того, чтобы выбрать наиболее эффективный противомикробный препарат для лечения этого состояния и его осложнений. Однако подобное исследование требует много времени (несколько дней), поэтому при неосложненных случаях абсцесса кожи практически не применяется, а антибактериальную терапию производят препаратами широкого спектра действия.
Лечение
Лечение включает в себя как местные мероприятия, так и общую антибактериальную терапию. При обращении пациента с начальными проявлениями формирования абсцесса кожи специалисты в области дерматологии и хирургии чаще всего рекомендуют подождать (дать ему «созреть»). После того как гнойник полностью сформируется, хирург вскрывает его, промывает полость антисептиком (например, хлоргексидином), устанавливает дренаж.
Профилактика
Антибактериальная терапия необходима при значительных размерах абсцесса кожи или тяжелых общих проявлениях заболевания для профилактики осложнений. Она может включать в себя как антибиотики широкого спектра действия, так и другие противомикробные препараты (например, сульфаниламиды). Прогноз, как правило, благоприятный, но при снижении иммунитета или сахарном диабете осложнения абсцесса кожи могут создавать угрозу для здоровья и даже жизни. Профилактикой развития абсцесса служит поддержание работы иммунной системы на должном уровне, правильная личная гигиена, соблюдение правил асептики при инъекциях, врачебных и косметологических манипуляциях.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
