Периферический ангиодистонический синдром код по мкб 10
Содержание
- Описание
- Причины
- Симптомы
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Вибрационная болезнь.
Вибрационная болезнь
Описание
Вибрационная болезнь обусловлена длительным (не менее 3—5 лет) воздействием вибрации в условиях производства. Вибрации делят на локальные (от ручных инструментов) и общие (от станков, оборудования, движущихся машин). Воздействие вибрации встречается во многих профессиях.
Причины
Основными этиологическими факторами являются производственная вибрация, сопутствующие профессиональные вредности: шум, охлаждение, статическое напряжение мышц плеча, плечевого пояса, вынужденное отклонённое положение тела и.
Вибрационная болезнь
Симптомы
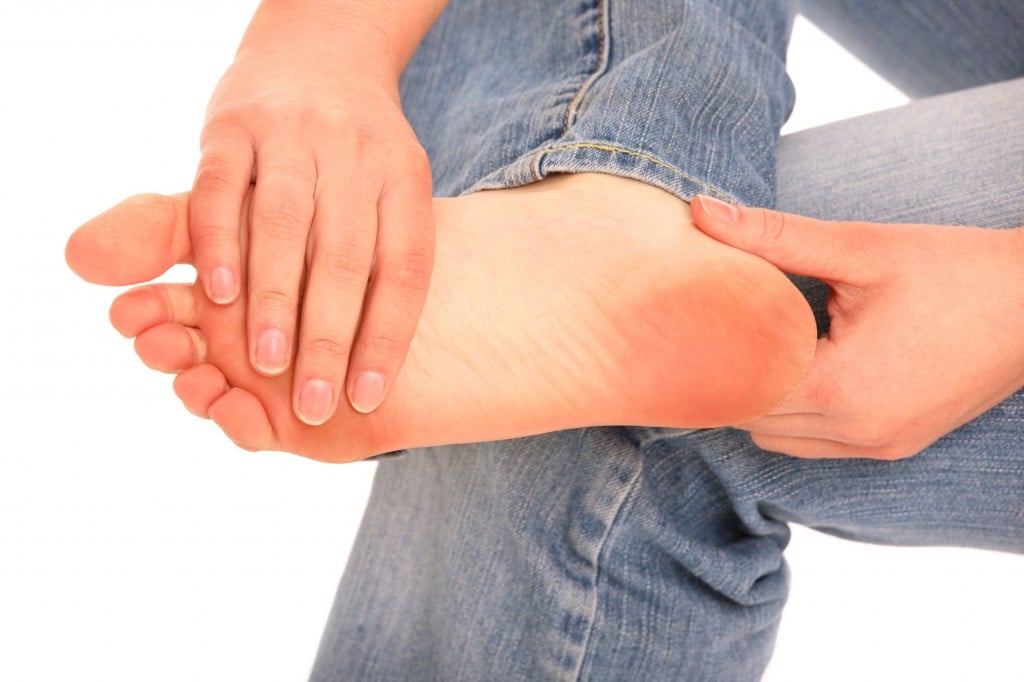
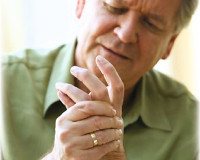
Клиническая картина характеризуется сочетанием вегетососудистых, чувствительных и трофических расстройств. Наиболее характерные клинические синдромы: ангиодистонический, ангиоспастический (синдром Рейно), вегетосенсорной полиневропатии. Заболевание развивается медленно, через 5—15 лет от начала работы, связанной с вибрацией, при продолжении работы заболевание нарастает, после прекращения отмечается медленное (3—10 лет), иногда неполное выздоровление. Условно выделяют 3 степени болезни: начальные проявления (I степень), умеренно выраженные (II степень) и выраженные (III степень) проявления. Характерные жалобы: боли, парестезии, зябкость конечностей, приступы побеления или синюшности пальцев рук при охлаждении, снижение силы в руках. При нарастании заболевания присоединяются головная боль, утомляемость, нарушение сна. При воздействии общей вибрации преобладают жалобы на боль и парестезии в ногах, пояснице, головную боль, головокружения.
Объективные признаки заболевания: гипотермия, гипергидроз и отечность кистей, цианоз или бледность пальцев, приступы белых пальцев, возникающие при охлаждении, реже во время работы. Сосудистые нарушения проявляются в гипотермии кистей и стоп, спазме или атонии капилляров ногтевого ложа, снижении артериального притока крови к кисти. Могут быть кардиалгии. Обязательным является повышение порогов вибрационной, болевой, температурной, реже тактильной чувствительности. Нарушение чувствительности имеет полиневритический характер. По мере нарастания заболевания выявляется сегментарная гипалгезия, гипапгезия на ногах. Отмечается болезненность мышц конечностей, уплотнение или дряблость отдельных участков.
На рентгенограммах кистей часто выявляются кистевидные просветления, мелкие островки уплотнения или остеопороз. При длительном (15—25 лет) воздействии общей вибрации часто выявляются дегенеративно-дистрофические изменения поясничного Отдела позвоночника, осложненные формы поясничного остеохондроза.
Характеристика основных синдромов вибрационной болезни. Периферический ангиодистонический синдром (I степень); жалобы на боль и парестезии в руках, зябкость пальцев. Нерезко выраженные гипотермия, цианоз и гипергидроз кистей, спазмы и атония капилляров ногтевого ложа, умеренное повышение порогов вибрационной и болевой чувствительности, снижение кожной температуры кистей, замедленное восстановление ее после холодовой пробы. Сила, выносливость мышц не изменены.
Периферический ангиоспастический синдром (синдром Рейно) (I, II степень) является патогномоничным для воздействия вибрации. Беспокоят приступы побеления пальцев, парестезии. По мере нарастания заболевания повеление распространяется на пальцы обеих рук. Клиническая картина вне приступов побеления пальцев близка кангиодистоническому синдрому. Преобладаеткапилляроспазм.
Синдром вегетосенсорной полиневропатии (II степени) характеризуется диффузными болями и парестезиями в руках, реже ногах, снижением болевой чувствительности по полиневритическому типу. Вибрационная, температурная, тактильная чувствительность снижена. Снижена сила и выносливость мышц. По мере нарастания заболевания вегетососудистые и чувствительные расстройства выявляются и на ногах. Учащаются и удлиняются по времени приступы побеления пальцев. Развиваются дистрофические нарушения в мышцах рук, плечевого пояса (миопатоз). Изменяется структура ЭМГ, замедляется скорость проведения возбуждения по двигательным волокнам локтевого нерва. Нередко выявляются астения, вазомоторная головная боль. Вибрационная болезнь III степени встречается редко, ведущим при этом является синдром сенсомоторной полиневропатии. Обычно он сочетается сгенерализованными вегетососудистыми и трофическими нарушениями, выраженной церебрастенией.
Ассоциированные симптомы: Зябкость ног. Зябкость рук. Недомогание. Потливость. Раздражительность. Тошнота. Тремор.
Дифференциальная диагностика
Вибрационную болезнь следует дифференцировать от синдрома Рейно иной этиологии, сирингомиелии, полиневропатий (алкогольных, диабетических, лекарственных и ), вертеброгенной патологии нервной системы.
Лечение
Временное или постоянное прекращение контакта с вибрацией. Эффективно сочетание медикаментозного, физиотерапевтического и рефлекторного лечения. Показаны ганглиоблокаторы — галидор, бупатол, сосудорасширяющие средства — препараты никотиновой кислоты, симпатолитики, препараты, улучшающие трофику и систему микроциркуляции: АТФ, фосфаден, компламин, трентал, курантил, инъекции витаминов группы В, инъекции гу-мизоля. Эффективны камерные гальванические ванны с эмульсией нафталанской нефти, электрофорез новокаина, папаина или гепарина на кисти, диатермия, УВЧ или УФО на область шейных симпатических узлов, диадинамические токи, ультразвуке гидрокортизоном, массаж, ЛФК. Показана гипербарическая оксигенация: Широко используют курортные факторы: минеральные воды (радоновые, сероводородные, йо-добромные, азотные термальные), лечебные грязи.
Трудоспособность больных вибрационной болезнью I степени длительно остается сохранной; рекомендуется профилактическое лечение 1 раз в год с временным переводом (на 1—2 мес) на работу без воздействия вибрации. Больных вибрационной болезнью II и в особенности III степени необходимо переводить на работу без вибрации, охлаждения и перенапряжения рук; им назначают повторные курсы лечения. При II степени больные остаются трудоспособными в широком круге профессий. При III степени профессиональная и общая трудоспособность больных стойко снижена.
Профилактика
Профилактика заключается в применении так называемых вибробезопасных инструментов, соблюдения оптимальных режимов труда. Во время сменных перерывов рекомендуется самомассаж и обогрев рук (суховоздушные тепловые ванны). Показаны курсы профилактического лечения (1—2 раза в год).
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром Рейно.
Синдром Рейно
Описание
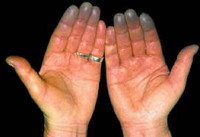
Синдром Рейно – пароксизмальное вазоспастическое расстройство артериального кровоснабжения кистей и (или) стоп, возникающее чаще под воздействием холода или волнений.
Симптомы
• Поражаются преимущественно II-V пальцы кистей стоп, реже нос, уши, подбородок.
• Во время приступа – парестезии, кожа мертвенно-бледная, пальцы холодные.
• По окончании приступа – болезненность, чувство жара и распирания, кожа гиперемирована.
• Постепенно развиваются трофические изменения (уплощение или втяжение подушечек пальцев, снижение тургора кожи, плохо заживающие язвы).
• В межприступный период кисти холодные, цианотичные, влажные.
• Возможно наличие внутренних эквивалентов в сосудах сердца, легких, почек, мозга, с поражением этих органов, особенно при системной склеродермии.
Диагностические критерии:
• Эпизоды двусторонних изменений цвета кожи, обусловленные холодом или эмоциями.
• Сохраненная пульсация на периферических артериях.
• Симметричность поражения.
• Отсутствие гангрены.
• Отсутствие признаков системного заболевания.
• Продолжительность заболевания не менее 2 лет.
Ассоциированные симптомы: Боль в пальцах ног. Боль в пальцах рук. Жжение. Жжение кожи. Зябкость. Зябкость рук. Озноб. Покалывание. Покалывание в руках.
Синдром Рейно
Причины
Развивается при ряде заболеваний:
• диффузные заболевания соединительной ткани, в первую очередь системная склеродермия;
• ревматоидный артрит;
• системные заболевания сосудов (артериальная гипертензия, васкулиты, узелковый периартериит);
• заболевания нервной системы (симпатических нервных узлов);
• болезни крови, парапротеинемия, полицитемия, криоглобулинемия;
• эндокринные заболевания (токсический зоб);
• диэнцефальные расстройства;
• регионарная компрессия сосудисто-нервного пучка (добавочные шейные ребра, поражение шейного отдела позвоночника, синдром передней лестничной мышцы);
• воздействие профессиональных факторов (вибрация, охлаждение).
Лечение
Лечение синдрома Рейно – сложная задача, решение которой зависит от возможности устранения причинных факторов и эффективного воздействия на ведущие механизмы развития сосудистых нарушений.
Всем больным с синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими сосудистый спазм в быту и на производстве. Иногда достаточно изменить условия труда (исключить вибрацию и ) или место жительства (более теплый климат), чтобы проявления синдрома Рейно значительно уменьшились или исчезли.
Среди сосудорасширяющих препаратов эффективными средствами терапии синдрома Рейно являются антагонисты кальция. Нифедипин (коринфар, кордафен и ) назначают по 30-60 мг/сут. Для лечения синдрома Рейно можно использовать и другие блокаторы входа кальция: верапамил, дилтиазем, никардипин.
При прогрессирующем синдроме Рейно рекомендуется применение вазапростана (простагландин Еl, альпростадил). Вазапростан вводится внутривенно капельно в дозе 20-40 мкг альпростадила в 250 мл физиологического раствора в течение 2-3 часов через день или ежедневно, на курс 10-20 вливаний. Первоначальное действие вазапростана может проявиться уже после 2-3 вливания, но более стойкий эффект отмечается после окончания курса лечения и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и болей. Положительное действие вазапростана обычно сохраняется в течение 4-6 месяцев, рекомендуется проводить повторные курсы лечения (2 раза в год).
Особое место в лечении сосудистых поражений занимают ингибиторы ангиотензинпревращающего фермента (АПФ), в частности каптоприл. Каптоприл назначается в дозе 25 мг 3 раза в день, рекомендуется длительное (6-12 месяцев) применение с индивидуальным подбором поддерживающих доз.
В лечении синдрома Рейно также используется кетансерин – селективный блокатор HS2-серотониновых рецепторов; назначается по 20-60 мг/сут, обычно хорошо переносится, может быть рекомендован пожилым больным.
Большое значение в лечении синдрома Рейно имеют препараты, улучшающие свойства крови, снижающие вязкость: дипиридамол по 75 мг и более в сутки; пентоксифиллин (трентал, агапурин) в дозе 800-1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и ) – внутривенно капельно по 200-400 мл, на курс 10 вливаний.
При лечении синдрома Рейно следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Лекарственную терапию синдрома Рейно рекомендуется сочетать с применением других методов лечения (гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Полинейропатия – заболевание, при котором поражается множество периферических нервов. Неврологи Юсуповской больницы определяют причину развития патологического процесса, локализацию и степень тяжести поражения нервных волокон с помощью современных диагностических методов. Профессора, врачи высшей категории индивидуально подходят к лечению каждого пациента. Комплексная терапия полинейропатий проводится эффективными препаратами, зарегистрированными в РФ. Они обладают минимальным спектром побочных эффектов.

В международном классификаторе болезней (МКБ) зарегистрированы следующие виды нейропатий в зависимости от причины и течения заболевания:
- воспалительная полинейропатия (код по МКБ 10 – G61) – это аутоиммунный процесс, который связан с постоянной воспалительной реакцией на различные раздражители преимущественно неинфекционной природы (включает в себя сывороточную нейропатию, синдром Гийена-Барре, заболевание неуточнённой природы);
- ишемическая полинейропатия нижних конечностей (код по МКБ также G61) диагностируется у пациентов с нарушением кровоснабжения нервных волокон;
- лекарственная полинейропатия (код по МКБ G.62.0) –заболевание развивается после длительного приёма некоторых препаратов или на фоне неправильно подобранных доз лекарственных средств;
- алкогольная полинейропатия (код по МКБ G.62.1) – патологический процесс провоцирует хроническая алкогольная интоксикация;
- токсическая полинейропатия (код по МКБ10 – G62.2) формируется под воздействием других токсических веществ, является профессиональным заболеванием работников химической промышленности или контактирующими с токсинами в лаборатории.
Полинейропатия, развивающаяся после распространения инфекции и паразитов, имеет код G0. Болезнь при росте доброкачественных и злокачественных новообразованиях зашифрована в МКБ 10 кодом G63.1. Диабетическая полинейропатия нижних конечностей имеет код по МКБ 10 G63.2. Осложнениям эндокринных заболеваний нарушений обмена веществ в МКБ-10 присвоен код G63.3. Дисметаболическая полинейропатия (код по МКБ 10 – G63.3) отнесена к полиневропатиям при других эндокринных болезнях и нарушениях обмена веществ.
Формы нейропатии в зависимости от преобладания симптомов
Классификация полинейропатии по МКБ 10 официально признана, но она не учитывает индивидуальных особенностей течения заболевания и не определяет тактику лечения. В зависимости от преобладания клинических проявлений заболеваний различают следующие формы полинейропатий:
- сенсорную – преобладают признаки вовлечения в процесс чувствительных нервов (онемение, жжение, боль);
- моторную – превалируют признаки поражения двигательных волокон (мышечная слабость, уменьшение объёма мышц);
- сенсомоторную – одновременно присутствуют симптомы поражения двигательных и чувствительных волокон;
- вегетативную – отмечаются признаки вовлечения в процесс вегетативных нервов: сухость кожи, учащённое сердцебиение, склонность к запорам;
- смешанную – неврологи определяют признаки поражения всех видов нервов.
При первичном поражении аксона или тела нейрона развивается аксональная или нейрональная полинейропатия. Если вначале поражаются шванновские клетки, возникает демиелинизирующая полинейропатия. В случае поражения соединительнотканных оболочек нервов говорят об инфильтративной полинейропатии, а при нарушении кровоснабжения нервов диагностируют ишемическую полинейропатию.
Полинейропатии имеют различные клинические проявления. Факторы, которые вызывают вызывающие полинейропатию, чаще всего сначала раздражают нервные волокна, вызывая симптомы раздражения, а затем приводят к нарушению функции этих нервов, вызывая «симптомы выпадения».
При соматических заболеваниях
Диабетическая полинейропатия (код в МКБ10 G63.2.) относится к наиболее распространенным и изученным формам соматических полинейропатий. Одним из проявлений заболевания является вегетативная дисфункция, которая имеет следующие признаки:
- ортостатическая артериальная гипотония (снижение артериального давления при смене положения тела с горизонтального в вертикальное);
- физиологические колебания частоты сердечных сокращений;
- нарушения моторики желудка и кишечника;
- дисфункция мочевого пузыря;
- изменения транспорта натрия в почках, диабетический отёк, аритмии;
- эректильная дисфункция;
- кожные изменения, нарушение потоотделения.
При алкогольной полинейропатии отмечаются парестезии в дистальных отделах конечностей, болезненность в икроножных мышцах. Одним из ранних характерных симптомов заболевания являются боли, которые усиливаются при надавливании на нервные стволы и сдавлении мышц. Позже развиваются слабость и параличи всех конечностей, которые больше выражены в ногах, с преимущественным поражением разгибателей стопы. Быстро развивается атрофия паретичных мышц, усилены периостальные и сухожильные рефлексы.
На поздних этапах развития патологического процесса снижается тонус мышц и мышечно-суставное чувство, развиваются следующие симптомы:
- расстройство поверхностной чувствительности по типу «перчаток и носков»;
- атаксия (неустойчивость) в сочетании с вазомоторными, трофическими, секреторными расстройствами;
- гипергидрозы (повышенная влажность кожных покровов);
- отёки и бледность дистальных отделов конечностей, снижение местной температуры.
Наследственная и идиопатическая полинейропатия (код G60)
Наследственная полинейропатия – аутосомно-доминантное заболевание с системным поражением нервной системы и разнообразной симптоматикой. В начале заболевания у пациентов появляются фасцикуляции (видимые глазом сокращения одной или нескольких мышц), спазмы в мышцах голеней. Далее развиваются атрофии и слабость в мышцах стоп и голеней, формируется «полая» стопа, перонеальная мышечная атрофия, ноги напоминают конечности аиста».
Позднее развиваются и нарастают двигательные расстройства в верхних конечностях, возникают затруднения в выполнении мелких и рутинных движений. Выпадают ахилловы рефлексы. Сохранность остальных групп рефлексов различна. Снижается вибрационная, тактильная, болевая и мышечно-суставная чувствительность. У части пациентов неврологи определяют утолщение отдельных периферических нервов.
Различают следующие виды наследственных невропатий:
- сенсорная радикулопатия с расстройствами функций периферических нервов и спинальных ганглиев;
- атактическая хроническая полинейропатия – болезнь Рефсума.
- болезнь Бассена–Корнцвейга – наследственная акантоцитозная полиневропатия, обусловленная генетическим дефектом обмена липопротеидов;
- синдром Гийена–Барре – объединяет группу острых аутоиммунных полирадикулоневропатий;
- синдром Лермитта, или сывороточная полиневропатия – развивается как осложнение на введение сыворотки.
Невропатологи диагностируют и другие воспалительные полинейропатии, развивающиеся от укусов насекомыми, после введение сыворотки против бешенства, при ревматизме, при системной красной волчанке, узелковом периартериите, а также нейроаллергические и коллагенозные.
Лекарственная полинейропатия (код по МКБ G.62.0)
Медикаментозная полиневропатия возникает вследствие нарушения обменных процессов в миелине и питающих сосудах в результате приёма различных лекарственных средств: антибактериальных препаратов (тетрациклина, стрептомицина, канамицина, виомицина, дигидрострептолизина, пенициллина), хлорамфеникола, изониазида, гидралазина. Антибактериальные полинейропатии с явлениями сенсорной невропатии, ночными болями в конечностях и парестезиями, вегетативно-трофическими дисфункциями выявляют не только у больных, но и у работников фабрик, которые производят указанные медикаменты.
На начальном этапе развития изониазидной полинейропатии пациентов беспокоит онемение пальцев конечностей, затем появляется жжение и чувство стягивания в мышцах. В запущенных случаях заболевания к чувствительным расстройствам присоединяется атаксия. Полинейропатии выявляют при приёме контрацептивов, противодиабетических и сульфамидных средств, фенитоина, препаратов цитотоксической группы, фурадонинового ряда.
Токсическая полинейропатия (код в МКБ-10 G62.2)
Острые, подострые и хронические интоксикации вызывают токсическую полинейропатию. Они развиваются при контакте со следующими токсическими веществами:
- свинцом;
- мышьяковистыми веществами;
- окисью углерода;
- марганцем;
- сероуглеродом;
- триортокрезилфосфатом;
- сероуглеродом;
- хлорофосом.
Симптомы полинейропатии развиваются при отравлении соединениями таллия, золота, ртути, растворителями.
Диагностика
Неврологи устанавливают диагноз полинейропатии на основании:
- анализа жалоб и давности появления симптомов;
- уточнения возможных причинных факторов;
- установления наличия заболеваний внутренних органов;
- установления наличия подобной симптоматики у ближайших родственников;
- выявления при неврологическом осмотре признаков неврологической патологии.
Обязательным компонентом диагностической программы является осмотр нижних конечностей с целью выявления вегетативной недостаточности:
- истончения кожи голеней;
- сухости;
- гиперкератоза;
- остеоартропатий;
- трофических язв.
В ходе неврологического осмотра при неясном характере полинейропатии врачи проводят пальпацию доступных нервных стволов.
Для уточнения причины заболевания и изменений в организме пациента в Юсуповской больнице определяют уровни глюкозы, гликированного гемоглобина, продуктов обмена белка (мочевины, креатинина), проводят печеночные пробы, ревмопробы, токсикологический скрининг. Оценить скорость проведения импульса по нервным волокнам и определить признаки повреждения нервов позволяет электронейромиография. В некоторых случаях выполняют биопсию нервов для исследования под микроскопом.
При наличии показаний применяют инструментальные методы исследования соматического статуса: рентгенографию, ультразвуковое исследование. Выявить нарушение вегетативной функции позволяет кардиоинтервалография. Исследование спинномозговой жидкости проводят при подозрении на демиелинизирующую полиневропатию, а при поиске инфекционных агентов или онкологического процесса.
Вибрационную чувствительность исследуют при помощи биотензиометра или градуированного камертона с частотой 128 Гц. Исследование тактильной чувствительности выполняют с помощью волосковых монофиламентов весом 10 г. Определение порога болевой и температурной чувствительности проводят с помощью укола иглой и термического наконечника Тип-терма в области кожи тыльной поверхности большого пальца стопы, тыла стопы, медиальной поверхности лодыжки и голени.
Основные принципы терапии
При остро возникшей полинейропатии пациентов госпитализируют в клинику неврологии, где созданы необходимые условия для их лечения. При подострых и хронических формах проводят длительное амбулаторное лечение. Назначают препараты для лечения основного заболевания, устраняют причинный фактор при интоксикациях и лекарственных полинейропатиях. В случае демиелинизации и аксонопатии отдают предпочтение витаминотерапии, антиоксидантам и вазоактивным препаратам.
Специалисты киники реабилитации проводят аппаратную и неаппаратную физиотерапию с помощью современных методик. Пациентам рекомендуют исключить влияние экстремальных температур, большие физические нагрузки, контакт с химическими и промышленными ядами. Получить консультацию невролога при наличии признаков полинейропатии нижних конечностей можно, записавшись на приём по телефону Юсуповской больницы.
Источник
