Перкуторный звук при синдроме полости в легком абсцессе у раненных
Рекомендуемая литература
1. Шелагуров Л. А. Пропедевтика внутренних болезней. – М., 1975.
2. Василенко В. X., Гребенев А. Л. Пропедевтика внутренних болезней. – М., 1989.
3. Лекции.
Мотивация
Своевременное распознавание скрыто протекающих (при отсутствии явных клинических проявлений) заболеваний легких на основании различных методов обследования необходимо для ранней диагностики и правильного лечения. Использование объективных методов исследования позволяет заподозрить синдром полости на ранних стадиях развития заболевания, провести больному консервативную терапию и обойтись без оперативного лечения.
Цель занятия
Научиться выявлять синдром полости в легких (абсцесс легких) на основании данных осмотра, пальпации, перкуссии и аускультации легких. Научиться правильно интерпретировать результаты лабораторных и других дополнительных методов исследования при этом синдроме.
Практические навыки
Уметь выявлять синдром полости в легких на основании субъективного и объективного обследования больного (расспрос, пальпация, осмотр, перкуссия, аускультация грудной клетки), уметь трактовать результаты лабораторных данных (анализ крови, мокроты) и рентгенологическую картину при синдроме полости в легких.
Необходимая предварительная теоретическая подготовка
1. Знания по анатомии и топографии легких (кафедра нормальной и топографической анатомии);
2. Знания по патологической анатомии – нагноительные заболевания органов дыхания (кафедра патологической анатомии);
3. Исследование органов дыхания и сердечно-сосудистой системы – осмотр, пальпация, перкуссия, аускультация легких, сердца (кафедра пропедевтики внутренних болезней);
4. Чтение лабораторных анализов крови, мокроты при абсцессе легких (кафедра пропедевтики внутренних болезней);
5. Чтение рентгенограмм легких и сердца (кафедра рентгенологии и радиологии).
Контрольные вопросы:
1. Назовите причины возникновения синдрома полости в легких.
2. Дайте определение абсцесса легких.
3. Назовите периоды развития абсцесса легких.
4. Жалобы, анамнестические сведения у больного с наличием полости в легких (до вскрытия абсцесса, после вскрытия абсцесса).
5. Опишите внешний вид больного с абсцессом легких.
6. Назовите симптомы, выявляемые при осмотре, пальпации, перкуссии и аускультации грудной клетки у больного с наличием синдрома полости в легких (до и после вскрытия абсцесса).
7. Перечислите лабораторные данные (изменения в анализах крови, мокроты) при абсцессе легких.
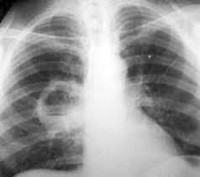
8. Рентгенологическая картина абсцесса легких.
Схема ориентировочной основы действия
Опросите больного с абсцессом легких и выявите жалобына кашель со скудной мокротой слизисто-гнойного характера, озноб, лихорадку, вначале ремитирующую, затем гектическую с большими колебаниями температуры в течение суток, общую слабость, смешанную одышку, иногда боль в грудной клетке (при поверхностном расположении абсцесса), характерные для Iстадии абсцесса до его вскрытия. Выявите жалобы на сильный кашель с отделением большого количества (“полным ртом”) гнойной мокроты, некоторое уменьшение симптомов интоксикации (лихорадка, озноб и др.), что характерно для IIстадии абсцесса после его вскрытия.
Соберите анамнез у больного с абсцессом легких:развитие гнойного процесса в легких наблюдается как осложнение пневмонии или бронхоэктазов, а также при ранениях грудной клетки, аспирации инородных тел, операциях на дыхательных путях. Возможно развитие абсцесса гематогенным или лимфогенным путем вследствие заноса инфекции в легкие из отдаленного гнойного очага в организме. Синдром полости наблюдается также при туберкулезе легких, поликистозе легких, СКВ с преимущественным поражением легких. В развитии абсцесса легких выделяют два периода: начальный (Iстадия) – до вскрытия абсцесса, когда полость, окруженная зоной перифокального воспаления, заполнена гноем и второй период (IIстадия) – после вскрытия, кори имеется воздушная полость (может быть частично заполнена гноем), сообщающаяся с бронхом.
Проведите общий осмотр больного:у больных абсцессом легких определяется febrisremittens, затем febrishectica; наблюдается лицо лихорадящего больного; цианоз; во IIстадии заболевания иногда появляется бледность кожных покровов из-за развития железодефицитной анемии. Может отмечаться истощение больного, вынужденное положение на больном боку, а также симптом “барабанных палочек” и “часовых стекол” (при хроническом абсцессе легких).
Проведите исследование органов дыхания.Для выявления синдрома полости объективными методами должны иметь место следующие данные:
1) полость в легких должна иметь размер не менее 5 см в диаметре;
2) полость должна быть расположена вблизи грудной стенки не глубже 7 см от поверхности;
3) окружающая полость легочная ткань должна быть уплотненной;
4) стенки полости должны быть тонкими;
5) полость должна сообщаться с бронхом и содержать воздух.
• При осмотре грудной клетки выявляется отставание пораженной стороны в акте дыхания.
• При пальпации грудной клетки может выявляться болезненность по межреберьям на больной стороне при поверхностном расположении абсцесса вследствие вовлечения в воспалительный процесс остальной плевры. Голосовое дрожание в Iстадии абсцесса при его больших размерах и поверхностном расположении ослаблено, а при наличии выраженного, перифокального воспаления может быть усилено, при глубоком расположении – не изменено. После вскрытия абсцесса голосовое дрожание усилено.
• При перкуссии грудной клетки определяется тупой или притупленный звук (до вскрытия абсцесса), тимпанический звук или его разновидности (звук треснувшего горшка, металлический звук) – после вскрытия абсцесса.
• Аускулыпативно в Iстадии абсцесса выслушивается ослабленное везикулярное дыхание (при большом поверхностно расположенном абсцессе), жесткое дыхание (при выраженном перифокальном воспалении)или неизмененное везикулярное дыхание при глубоком расположении абсцесса. После вскрытия абсцесса выслушивается амфорическое (бронхиальное) дыхание, большое количество влажных звонких средне- и крупнопузырчатых хрипов на ограниченном участке. При наличии в полости воздуха и жидкости можно определить шум плеска Гиппократа и шум падающей капли. Бронхофония будет изменяться аналогично голосовому дрожанию.
При лабораторном исследовании:
В крови выявляется нейтрофильный лейкоцитоз 15-25х109 /л со сдвигом влево, резкое ускорение СОЭ до 50-60 мм/час, токсическая зернистость нейтрофилов. Во IIстадии абсцесса при тяжелом течении заболевания развивается железодефицитная анемия (снижение гемоглобина, эритроцитов, цветового показателя, микроцитоз, гипохромия, анизоцитоз, пойкилоцитоз и др.).
Мокрота имеет гнойный характер, трехслойная, при микроскопическом исследовании выявляется большое количество лейкоцитов, эритроциты, эластические волокна, кристаллы жирных кислот, гематоидина, холестерина, пробки Дитриха.
В анализе мочи может наблюдаться умеренная протеинурия до 0,33 %.
Рентгенологическая картинаабсцесса в первом периоде до его вскрытия ничем не отличается от обычной пневмонии и характеризуется крупноочаговыми затемнениями с неровными краями и нечеткими контурами. Рентгенологическое исследование после опорожнения абсцесса дает картину просветления (нередко с горизонтальным уровнем жидкости), на фоне затемнения (пневмоническая инфильтрация) с нечеткими наружными контурами.
Контрольные задачи
1. Перкутируя грудную клетку больного с помощью слабой перкуссии, врач обнаружил притупление легочного звука. На какой глубине залегает патологический процесс? Какой характер носит патологический фокус?
2. Используя громкую перкуссию, врач обнаружил участок тимпанического звука в III-ем межреберье справа по среднеключичной линии. О каком патологическом процессе в легких можно думать в данном случае? Какими должны быть размер и глубина залегания данного патологического очага?
3. При рентгенологическом исследовании грудной клетки врач обнаружил справа под лопаткой полость с горизонтальным уровнем жидкости. Какое дыхание должен услышать врач при условии сообщения этой полости с бронхом?
4. Слева под лопаткой на ограниченном участке у больного выслушивается бронхиальное дыхание и крупнопузырчатые звучные влажные хрипы. Какие данные получит врач при пальпации и перкуссии грудной клетки? Изменится ли бронхофония? О каком патологическом процессе можно подумать в данном случае?
Тема занятия:
Источник
1. Этиология и патогенез Образование полости в легком происходит в результате абсцедирования пневмонии, при туберкулезе (каверны), как правило, в зоне уплотнения легкого. Поэтому у больных наблюдаются одновременно признаки уплотнения легочной ткани и полостные симптомы, причем выявление последних возможно лишь при наличии гладкостенной, содержащей воздух, сообщающейся с бронхом и расположенной близко к грудной стенке полости не менее 4 см в диаметре. Развитие гнойного процесса в легких наблюдается как осложнение пневмонии или бронхоэктазов, а также при ранениях грудной клетки, аспирации инородных тел, операциях на дыхательных путях. Синдром полости наблюдается также при туберкулезе легких, поликистозе легких, системной красной волчанке с преимущественным поражением легких. В развитии абсцесса легких выделяют 2 периода: начальный (до вскрытия абсцесса) и второй период (после вскрытия гнойника).
2. Клиническая картина Больные предъявляют жалобы на кашель с гнойной мокротой, озноб и лихорадку (до вскрытия абсцесса), с большими колебаниями температуры, кашель с отделением мокроты “полным ртом”, одышку (после вскрытия гнойника). При осмотре не удается выявить каких-либо специфических для этого синдрома изменений. При длительно существующем абсцессе или каверне возможно исхудание больного, обусловленное инфекционной интоксикацией; больной имеет вид лихорадящего больного, пальцы рук напоминают “барабанные палочки”, ногти в виде “часовых стекол”. Для выявления синдрома полости объективными методами должны иметь место следующие данные: полость в легких должна иметь размер не менее 4 см в диаметре; полость должна быть расположена вблизи грудной стенки; окружающая полость легочная ткань должна быть уплотненной; стенки полости должны быть тонкими; полость должна сообщаться с бронхом и содержать воздух.
При пальпации грудной клетки может выявляться болезненность по межреберьям на больной стороне (за счет вовлечения в процесс костальной плевры). Голосовое дрожание может быть усилено, при глубоком расположении абсцесса оно часто не изменено. При перкуссии грудной клетки определяется тупой, притупленный или притупленно-тимпанический звук (до вскрытия абсцесса) и тимпанический звук (после вскрытия абсцесса). Над полостью определяется притупленно-тимпанический перкуторный звук, при большом ее размере – с металлическим оттенком. Если полость сообщается с бронхом узким отверстием, при сильной перкуссии можно получить “шум треснувшего горшка”. Аускультативно дыхание над полостью бронхиальное или амфорическое. Выслушиваются звучные влажные крупнопузырчатые хрипы, которые могут исчезать вследствие закрытия мокротой просвета бронха и появляться вновь после откашливания. Выявляется положительная бронхофония. Достоверными физикальными признаками полости являются бронхиальное дыхание и крупнопузырчатые влажные хрипы, выслушиваемые на ограниченном участке. При лабораторном исследовании в крови выявляются нейтрофильный лейкоцитоз (15-25 х 109 /л) со сдвигом влево, резкое ускорение СОЭ до 50-60 мм/ч, токсическая зернистость нейтрофилов. Мокрота имеет гнойный характер, трехслойная, при микроскопическом исследовании выявляют большое количество лейкоцитов, эритроцитов, эластических волокон. В анализе мочи может наблюдаться умеренная протеинурия до 1,5-2 % (за счет развивающегося амилоидоза почек). Рентгенологически обнаруживается ограниченное просветление округлой формы, обычно на фоне окружающего затемнения. Внутри полости определяется горизонтальный уровень жидкости, смещающийся при перемене положения тела больного.
Источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса – кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента – мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.

Абсцесс легкого
Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого – это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Источник
