Pfapa синдром что это такое

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 апреля 2018;
проверки требуют 11 правок.
Синдром PFAPA (лихорадки, афтозного стоматита, фарингита и шейного лимфаденита[1], или синдром Маршалла — хроническое заболевание неизвестной этиологии, проявляющееся, в основном, у детей. Основная характеристика синдрома — эпизоды повышенной температуры тела, возникающие с периодичностью от 3 до 5 недель. Эти эпизоды часто сопровождаются афтозным стоматитом, фарингитом и шейным лимфаденитом. Этот синдром был впервые описан в 1987 году. Современное название он получил двумя годами позже[2][3][4].
Причины[править | править код]
Точные причины заболевания неизвестны.[5] Способность однократной дозы кортикостероидов прекратить приступ PFAPA указывает на вовлеченность в развитие болезни провоспалительных цитокинов, нежели инфекции.[6]
Диагноз[править | править код]
Для синдрома PFAPA характерны следующие диагностические признаки:[6][7]
- Возвратная фебрильная лихорадка (38−41°) при отсутствии инфекции верхних дыхательных путей
- Экссудативный тонзиллит в сочетании с отрицательным результатом посева мазка на микрофлору
- Шейный лимфаденит
- Фарингит
- Часто афтозный стоматит
- Полное отсутствие симптомов между приступами заболевания
- У детей – нормальный рост и развитие
- Быстрый (в теч. 2-4 часов) ответ на однократную дозу кортикостероидов
Лечение[править | править код]
Приступы заболевания обычно проходят самостоятельно через 4-10 дней. Медикаментозное лечение назначается для уменьшения остроты приступов.[8] Однократная доза кортикостероидов в самом начале заболевания обычно прекращает приступ в течение нескольких часов, но у некоторых детей может быть причиной более частых эпизодов болезни.[5]
Тонзилэктомия используется как альтернатива медикаментозному лечению, но удовлетворительность результатов неоднозначна.[8][6]
Прогноз[править | править код]
По имеющимся данным синдром PFAPA не приводит к дополнительным заболеваниям или осложнениям и бесследно исчезает, когда дети становятся старше[3].
Тем не менее, у взрослых заболевание может не исчезать самостоятельно или появляться вновь много лет спустя.[6]
Примечания[править | править код]
- ↑ Синдром PFAPA (лихорадки, афтозного стоматита, фарингита и шейного лимфаденита) / Медикус. Посольство медицины
- ↑ Thomas, Kenneth Tyson; Feder, Lawton, Edwards. Periodic fever syndrome in children (неопр.) // Journal of Pediatrics (англ.)русск.. — Mosby, Inc., 1999. — Т. 135. — С. 1—5. — doi:10.1016/S0022-3476(99)70316-1.
- ↑ 1 2 Padeh, Shai; (eight others). Periodic fever, aphthous stomatitis, pharyngitis, and adenopathy syndrome: Clinical characteristics and outcome (англ.) // Journal of Pediatrics (англ.)русск. : journal. — Mosby, Inc., 1999. — Vol. 135, no. 1. — P. 98—101. — doi:10.1016/S0022-3476(99)70335-5. — PMID 10393612. Архивировано 22 февраля 2013 года.
- ↑ Long, Sarah S. Syndrome of Periodic Fever, Aphthous stomatitis, Pharyngitis, and Adenitis (PFAPA) – What it isn’t. What is it? (англ.) // Journal of Pediatrics (англ.)русск. : journal. — Mosby, Inc., 1999. — Vol. 135. — P. 1—5. — doi:10.1016/S0022-3476(99)70316-1. Архивировано 12 мая 2008 года.
- ↑ 1 2 Vigo, G; Zulian, F. Periodic fevers with aphthous stomatitis, pharyngitis, and adenitis (PFAPA). (англ.) // Autoimmunity reviews : journal. — 2012. — November (vol. 12, no. 1). — P. 52—5. — doi:10.1016/j.autrev.2012.07.021. — PMID 22878272.
- ↑ 1 2 3 4 Padeh, S; Stoffman, N; Berkun, Y. Periodic fever accompanied by aphthous stomatitis, pharyngitis and cervical adenitis syndrome (PFAPA syndrome) in adults. (англ.) // The Israel Medical Association journal : IMAJ : journal. — 2008. — May (vol. 10, no. 5). — P. 358—360. — PMID 18605359.
- ↑ Кузьмина, Н.Н.; Мовсисян, Г.Р. PFAPA (Периодическая лихорадка, афтозный стоматит, фарингит, шейный аденит – Periodic fever, aphthous stomatitis, pharyngitis, cervical adenitis) или синдром Маршалла у детей. (рус.) // Научно-практическая ревматология : журнал. — 2005. — № 5. — С. 80—83. — doi:10.14412/1995-4484-2005-50.
- ↑ 1 2 Burton M.J., Pollard A.J., Ramsden J.D., Chong L.Y., Venekamp R.P. Tonsillectomy for periodic fever, aphthous stomatitis, pharyngitis and cervical adenitis syndrome (PFAPA) (англ.) // Cochrane Database Syst Rev : journal. — 2014. — No. 9. — P. CD008669. — doi:10.1002/14651858.CD008669.pub2. — PMID 25209127.
Литература[править | править код]
- Marshall G.S., Edwards K.M., Butler J., Lauton A.R. Syndrome of periodic fever, pharyngitis, and aphthous stomatitis. J. Pediatr. 1987, 110(1): p 43−46.
Источник
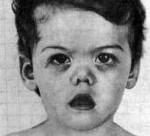
Синдром Маршалла (PFAPA-синдром) – это заболевание преимущественно детского возраста, включающее периодическую лихорадку, афтозный стоматит, фарингит, шейную лимфаденопатию. Симптомами являются регулярно повторяющиеся эпизоды повышения температуры выше 39˚С, боли в горле, язвенные поражение слизистой рта, увеличение шейных лимфоузлов. Диагноз устанавливается на основании клиники, анализов крови, посевов отделяемого из зева, исключения других возможных причин рецидивирующей лихорадки. Лечение ограничено глюкокортикоидами или жаропонижающими препаратами, так как антибиотики и противовирусные средства неэффективны. В редких случаях проводится тонзиллэктомия.
Общие сведения
В 1987 году американским педиатром Г.Маршаллом и соавторами описана ранее неизвестная периодическая лихорадка, которая первоначально была названа синдромом Маршалла. В современных источниках используется название PFAPA-синдром как аббревиатура симптомов, включающих периодическую лихорадку (periodic fever), афтозный стоматит (aphthous stomatitis), фарингит (pharingitis), шейный лимфаденит (cervical adenitis). Распространенность и заболеваемость точно неизвестны. Дебют патологии отмечается в возрасте от 1 до 5 лет и, как правило, к подростковому периоду симптоматика разрешается. В последнее время появились данные о возможности развития PFAPA-синдрома у взрослых. Среди заболевших преобладают мужчины (55-70%).
Синдром Маршалла
Причины синдрома Маршалла
Этиология остается неизвестной. Сегодня PFAPA-синдром рассматривается как полигенное или мультифакториальное заболевание, при котором модифицирующую роль играют генетические, средовые факторы, возможные особенности реагирования организма на инфекцию. У 7-10% пациентов выявляются мутации гена MEFV, который участвует в образовании белка пирина гранулоцитами, моноцитами, дендритными клетками, фибробластами кожи, брюшины и синовиальной оболочки. Его предполагаемая функция состоит в снижении воспалительного ответа путем ингибирования активации и хемотаксиса нейтрофилов. Выявляются мутации TNFRSF1A, МВК, гена, кодирующего белок NLRP3.
Цитокиновый профиль при данной патологии позволяет отметить повышение сывороточных уровней интерлейкина-1β (ИЛ-1β), ТNFα, ИЛ-6, ИЛ12р70, в том числе в период между атаками, что указывает на постоянно текущее субклиническое воспаление. Определенный инфекционный агент не выделен, некоторые исследования указывают на возможное участие вирусов Эпштейна-Барр, простого герпеса 1, 2 типов и цитомегаловируса, а также редких бактериальных агентов: Муcobacterium chelonae (микобактерии хелона), Plasmodium (плазмодии), Borrelia (боррелии), Brucella (бруцеллы). У части исследуемых больных выявляется дефицит витамина D.
Патогенез
Точный патогенез не установлен. Современные исследователи относят PFAPA-синдром к системным аутовоспалительным заболеваниям. Их отличием от аутоиммунных являются генетически обусловленные особенности протекания воспалительной реакции и реагирования иммунитета, а не механизмы синтеза антител и активации Т-лимфоцитов при контакте с антигеном. Наличие мутации гена MEFV ведет к синтезу дефектного пирина, который в норме ослабляет и ингибирует чрезмерную восприимчивость организма, а в измененном виде приводит к дефициту ингибитора хемотаксического фактора С5а, что нарушает функцию контроля процесса воспаления.
Ген NLRP3 кодирует белок криопирин, при его мутации моноциты под влиянием разнообразных триггеров начинают синтезировать огромное количество ИЛ-1β. В норме иммунная система способна защитить себя от избытка данного цитокина. При PFAPA-синдроме эта регуляция нарушена, вследствие чего развивается клиническая картина, так как интерлейкин-1β ответственен не только за гипертермию, но и за повреждение, ремоделирование тканей, повышенный уровень маркеров системного воспаления.
Симптомы синдрома Маршалла
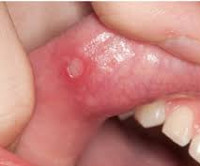
Клиническая картина представляет собой лихорадочные эпизоды, которые повторяются каждые 2-12 недель (средний цикл 28 дней). Температура чаще повышается внезапно, лихорадка достигает высоких цифр (от 40 до 41°C). Иногда за сутки перед повышением температуры появляется общая слабость, астения, снижение аппетита. Затем присоединяется афтозный стоматит, при котором появляются мелкие (до 5 мм) язвенные поражения слизистой полости рта – афты. Фарингит характеризуется болью в горле, гиперемией слизистой глотки. В типичных случаях развивается шейный лимфаденит – лимфоузлы в области шеи увеличиваются, становятся болезненными при пальпации.
В 43-48% наблюдений симптомы возникают все вместе, чаще всего встречается стоматит (55%). Крайне редко пациентов беспокоит головная боль, тошнота, рвота, вздутие живота. На 4-5 сутки температура тела нормализуется, воспалительные явления разрешаются. Интервалы между атаками составляют от 2 до 7 недель. Со временем межприступные промежутки могут удлиняться. Особенностью протекания лихорадки является то, что при температуре 40°C общее самочувствие детей остается относительно удовлетворительным. Между эпизодами восстанавливается аппетит, набирается потерянная масса тела. Рост, общее психоэмоциональное развитие не страдает. Течение заболевания доброкачественное, атаки обычно прекращаются к подростковому возрасту. Описание дебютов синдрома Маршалла во взрослом возрасте делает его актуальным не только для педиатрии.
Осложнения
Осложнений синдрома Маршалла описано не было. Долгосрочных исследований у пациентов не проводилось. Однако на фоне афтозного стоматита, фарингита возможно присоединение вторичной инфекции, что может привести к развитию тонзиллита, заглоточного абсцесса, отита, гнойного медиастинита. Длительно текущий воспалительный процесс повышает риск возникновения амилоидоза. Кроме того, рецидивирующие эпизоды лихорадки оказывают изнуряющее действие, вынуждают ребенка пропускать школьные занятия, могут привести к неуспеваемости.
Диагностика
Для постановки диагноза PFAPA-синдрома используют диагностические критерии, предложенные Маршаллом (1987 г.): регулярно повторяющиеся лихорадки с раннего возраста (начало 2-5 лет); присутствие одного из следующих клинических признаков: афтозный стоматит, шейный лимфаденит, фарингит; полностью бессимптомный интервал между эпизодами лихорадки; нормальное физическое и нервно-психическое развитие ребенка; отсутствие циклической нейтропении. На данный момент нет специфических анализов для установления синдрома Маршалла. Диагностический поиск включает:
- Консультацию педиатра, ревматолога. Производится детальный сбор анамнеза пациента: история течения беременности и родов у матери, наследственность, особенности питания, роста, развития ребенка, перенесенные заболевания, информация о вакцинации, наличие или отсутствие контакта с инфекционными больными. Осматриваются слизистые оболочки щёк, глотки, миндалин; проводится аускультация сердца, легких, измерение АД, пульса; пальпация живота, лимфоузлов.
- Клинико-биохимические анализы. В период лихорадки общий анализ крови выявляет лейкоцитоз с повышением нейтрофилов, ускорение СОЭ. В периоды между приступами все воспалительные параметры нормализуются. Также во время атак повышается уровень С-реактивного белка, печеночные ферменты не изменены. Анализ крови на 25-OH может выявлять дефицит витамина Д3- холекальциферола. IgG, IgA, IgM, IgD, прокальцитонин, антинуклеарные антитела, ревматоидный фактор даже при повышении температуры тела остаются нормальными.
- Дополнительные исследования. Посев отделяемого из верхних дыхательных путей на микрофлору и чувствительность к антибиотикам, посев мочи, крови на стерильность (на высоте лихорадки), рентгенография органов грудной клетки, придаточных пазух носа выполняются для исключения инфекционной природы лихорадки. При синдроме Маршалла патологических изменений при данных исследованиях не выявляется.
Дифференциальный диагноз синдрома Маршалла проводят со следующими нозологиями: возвратный тонзиллит, инфекционные заболевания, ювенильный идиопатический артрит, циклическая нейтропения, семейная средиземноморская лихорадка (FMF), синдром гиперглобулинемии D, болезнь Бехчета.
Лечение синдрома Маршалла
Методы лечения все еще являются предметом споров. Антибиотикотерапия, применение противовирусных, антигистаминных препаратов не имеют эффективности; НПВС обладают только кратковременным жаропонижающим эффектом. На сегодняшний день для терапии PFAPA-синдрома успешно используются:
- Кортикостероиды. Одна или две дозы преднизолона (1-2 мг/кг), бетаметазона (0,1-0,2 мг/кг) могут резко прекратить приступы лихорадки в течение нескольких часов. Другие сопутствующие симптомы требуют больше времени для разрешения. Стероиды применяются только во время приступов, указанные дозировки не вызывают токсических эффектов. Глюкокортикоидная терапия способна сократить интервал между приступами, но не предотвращает рецидивы.
- Колхицин. Может быть эффективным для предотвращения частых эпизодов лихорадки, на течение лихорадочного периода он не влияет. Побочным эффектом являются желудочно-кишечные расстройства (в 20% случаев). Было проведено несколько исследований данного препарата, причем большинство из них – в Израиле, где большая доля пациентов несут патогенные варианты MEFV.
- Циметидин. В исследованиях на небольших группах примерно четверть пациентов (24-27%) имели полное разрешение эпизодов лихорадки при его приеме, а еще 24-32% сообщили о частичной эффективности с уменьшением частоты или тяжести приступов.
- Анакинра. В настоящее время в качестве экспериментальной терапии рассматриваются рекомбинантные антагонисты рецептора интерлейкина-1β (анакинра), проводятся исследования данной группы препаратов. Все пациенты продемонстрировали клиническое улучшение, снижение уровня цитокинов в крови.
- Тонзиллэктомия. Является радикальным методом, который приводит к полному излечению. Операция должна выполняться только в случае непереносимости или неэффективности стандартной лекарственной терапии в связи с определенными рисками инвазивного вмешательства (кровотечение, осложнения анестезии).
Прогноз и профилактика
Все проявления синдрома Маршалла обычно самостоятельно разрешаются до подросткового возраста. Фатальные последствия и серьезные осложнения в литературе не описаны. Несмотря на благоприятный прогноз, при появлении схожих жалоб необходимо обратиться к детским специалистам (педиатру, отоларингологу, стоматологу) для обследования, установления диагноза и подбора адекватной терапии. Специфических методов профилактики не существует. Пациентам, страдающим данным синдромом, рекомендовано применять витамин Д3 в дозе 400 МЕ в зимнее время.
Источник
22 апреля 2009 16:32 | А.М. Федоров, В.К. Таточенко, М.Д. Бакрадзе, А.С. Николаев, Л.П.
Степаненкова, И.Л. Митюшин, Е.В. Чигибаева
В
 |
1987 г
. появилось описание 12 наблюдений своеобразного синдрома периодической лихорадки, сопровождающейся афтозным стоматитом, фарингитом и шейным лимфаденитом [1] По первым буквам симптомокомплекса (periodic fever, aphthous stomatitis, pharingitis and cervical adenitis) он был назван авторами
“PFAPA-синдромом”
[2]. В ряде франкоязычных статей заболевание называют синдромом Маршалла [3, 4]. Этот термин наиболее подходит для русскоязычной литературы, поскольку возможный перевод аббревиатуры (например, ПЛАТА) вряд ли уместен, поскольку лишь запутает читателя.
В последующие годы появились описания десятков подобных случаев другими авторами, так что говорить о редкости синдрома вряд ли можно [5, 6]. Ретроспективный анализ во Франции выявил 22 подобных больных [3]. Наибольшая серия наблюдений – 94 опубликована авторами синдрома [7].
За последние 3 года мы наблюдали 8 детей с этим синдромом, пока не нашедшим отражения в нашей литературе. Целью настоящей статьи является описание собственных наблюдений в сопоставлении с данными литературы.
Характеристика больных.
Среди заболевших преобладают мальчики (около 60%), из 8 наших больных было 4 мальчика. В литературе семейные случаи синдрома не описаны, но мы наблюдали ребенка, старший брат которого имел в возрасте 5−8 лет периодические (1−2 раза в месяц) подъемы температуры до фебрильных цифр, сопровождавшиеся увеличением подчелюстных лимфоузлов и тонзиллитом; к моменту заболевания младшего брата ему было 10 лет, он был полностью здоров.
Каких-либо
национальных или расовых особенностей синдром не имеет, среди наших больных были русские и азербайджанцы.
Заболевания чаще всего начинается в возрасте 3−5 лет (средний возраст – 2,8 [7] –
5,1
[3] лет). У 6 из 8 наблюдавшихся нами больных приступы гипертермии начались также в возрасте 2−5 лет; у одного ребенка приступы начались на 2−м году жизни, а у девочки 8 лет лишь за 7 месяцев до обращения к нам.
Синдром Маршалла отличается четкой периодичностью возникновения приступов высокой лихорадки, которые повторяются с большой регулярностью чаще всего каждые 3−7 недель.
Реже интервалы составляют 2 или более 7 недель. По данным авторов синдрома [7], средний интервал между приступами в начале заболевания составляет 28,2 дня, в год больной переносит в среднем 11,5 приступов. Указываются и более длительные интервалы:, по данным 30 наблюдений [6], они составляют 3,2 +/- 2,4 месяца, по данным французских авторов [3] – 66 дней. В нашей серии наблюдений интервалы составляли в среднем около 1 месяца, реже 2−3 месяца. Различия в длительности свободного интервала вероятно связаны и с тем, что со временем они имеют тенденцию удлиняться.
Средний срок между первым и последним эпизодом (т.е. общая длительность манифестного заболевания) составляет 3 года 7 мес. +/- 3,5 года [6]. В большинстве случаев эпизоды повторяются в течение 4−8 лет Характерно, что несмотря на такое хроническое течение, по окончании эпизодов
каких-либо
остаточных изменений не остается, рост и развитие детей не нарушается [8]. Из наблюдавшихся нами больных эпизоды прекратились у одного ребенка через 4 года после их появления в возрасте 3 лет.
Клинические проявления.
Лихорадка во время приступа обычно превышает 39,50 и даже 400 , достигая иногда 40,50. Применение жаропонижающих дает лишь временный эффект. Повышению температуры часто предшествует короткий период недомогания, она сопровождается общими нарушениями раздражимостью, разбитостью. У 1/4 детей наблюдается озноб, у 60% головная боль, у 11−49%– артралгии [3, 9]. Боли в животе, обычно неинтенсивные, отмечены у половины детей, у 1/5 – рвота [6], мы наблюдали выраженные боли в животе у 1 ребенка 3 лет, потребовавшие дифференциальной диагностики с периодической болезнью. Катаральный синдром (насморк, кашель, конъюнктивит) отмечается у отдельных детей, бактериальная инфекция, как правило, не выявляется. Также
 |
не отмечено развитие дизурических симптомов, неврологических расстройств В целом, как отмечает большинство авторов, дети переносят приступы без выраженных расстройств общего состояния. Эти данные полностью подтверждаются нашими наблюдениями
наблюдавшихся нами детей фебрильная температура держалась 2 дня. В промежутках между эпизодами ребенок чувствует себя хорошо.
Давший название синдрому набор признаков наблюдается далеко не у всех больных. В большой серии наблюдений авторы синдрома выявляли чаще всего (в 88%) шейную аденопатию [7]. При этом шейные узлы увеличиваются до 4−
5 см
, при пальпации они тестоватые, слегка чувствительны. Увеличенные узлы становятся видимыми, на что обычно беспокоит родителей и является основной жалобой (у 5 из 8 наших детей). По окончании эпизода они быстро – за несколько дней сокращаются и становятся невидимыми. Другие группы лимфоузлов не изменяются.
Фарингит (по российской номенклатуре тонзиллит), сопровождающий температурный эпизод, наблюдается также с большим постоянством (70−77%), причем одни авторы описывают преобладание нетяжелых катаральных форм [7], другие подчеркивают наличие выпота и наложений [9]
 |
. Повторные эпизоды тонзиллита с увеличением шейных лимфоузлов,
по-видимому,
еще до описания синдрома, являлись поводом для тонзиллэктомии. Так, греческие авторы [10] среди 40 детей, подвергнутых тонзиллэктомии, выявили 15 с достаточно типичной картиной синдрома Маршалла. Американские отоларингологи из 117 тонзиллэктомированных детей ретроспективно выяили 22 (19%) с рецидивирующим тонзиллитом, из них 5 с полной картиной синдрома Маршалла [11]. У всех наблюдавшихся нами детей лихоражочные эпизоды сопровождались гиперемией зева и миндалин, у 7 из 8 детей можно было говорить о тонзиллите, из них у 4 с наличием выпота, либо видимого на поверхности, либо скрытого в ретротонзиллярных карманах; у одной девочки 4 лет налет имел вид беловатых нитей, образовывавших сеточку на миндалинах. По окончании эпизода изменения миндалин быстро проходят и в спокойн
 |
ом периоде не выявляются.
Менее постоянно развитие афтозного стоматита, который выявляется с частотой от 70% [7] до 33% [10] случаев. Эти различия могут быть связаны с тем, что афты чаще всего бывают единичными, не сгруппированными, что затрудняет их выявление, особенно у маленьких детей. В наших наблюдениях появление афт при каждом эпизоде наблюдалось у 1 ребенка, не при всех эпизодах – у 2.
Лихорадочный эпизод обычно длится 3−5 дней (в среднем 4,9 +/- 1,4 дня [6], у 1 из
Во время фебрильного эпизода может наблюдаться умеренный лейкоцитоз (порядка 11−15·109, повышение СОЭ (до 30−40 мм/час), повышение уровня
С-реактивного
белка (до 100 мг/л); эти сдвиги быстро нормализуются. Несмотря на тщательное и подробное исследование иммунологических и биохимических параметров, ни нам, ни другим исследователям
каких-либо
специфических изменений выявить пока не удалось. Некоторые авторы отмечают умеренное повышение уровня IgA (до 300 мг/л) [4], мы, однако, не можем подтвердить это наблюдение. Вирусологическое и бактериологическое исследование обычно не дает
каких-либо
характерных результатов.
Этиология.
Причины лихорадочных приступов при синдроме Маршалла остаются неясными, несмотря на поиски этиологических факторов или особых патогенетических механизмов. Есть предположение об активации некой латентной вирусной инфекции [9]. Эффективность тонзиллэктомии (см. ниже) может указывать на роль миндалин. Обсуждается и аутоиммунный механизм развития заболевания [7], тем более, что кортикостероидные препараты дают быстрый эффект.
Диагноз и дифференциальный диагноз.
Достаточно однообразная картина синдрома позволяет наметить четкие критерии его клинической диагностики (табл. 1), при этом, естественно, предполагается исключение других возможных причин периодического синдрома. Нам представляется все таки наиболее характерным сочетание периодической лихорадки с шейной аденопатией.
Табл. 1 Критерии диагностики синдрома Маршалла у детей [8]
1.Периодические эпизоды лихорадки с регулярными интервалами, начавшиеся в возрасте до 5 лет |
2. Симптомы общий нарушений в отсутствии признаков ОРЗ + один из нижеследующих клинических признаков: а/ Афтозный стоматит б/ Шейный аденит в/ Тонзиллит (фарингит) |
3.Маркеры острого воспалительного процесса во время фебрильного эпизода (хотя бы 1): а/ лейкоцитоз б/ повышение СОЭ |
4.Полное отсутствие симптомов между фебрильными эпизодами |
5.Нормальный рост и развитие ребенка |
Если не считать повторных
респираторно-вирусных
инфекций, которые отличает наличие катара, синдром Маршалла следует прежде всего дифференцировать с хроническим тонзиллитом, протекающим с частыми обострениями. Как показано выше, такие дети составляют достаточно высокий процент среди больных, подвергаемых тонзиллэктомии по поводу «рецидивирующего фарингита». Отличить эти 2 формы помогает характерная для синдрома Маршалла цикличность, своеобразие реакции лимфоузлов, наличие афт и отсутствие эффекта антибиотиков. Сообщения о высокой эффективности тонзиллэктомии при синдроме Маршалла позволяет в сомнительных случаях прибегать к этой операции.
Синдром Маршалла следует дифференцировать и с циклической нейтропенией, также являющейся причиной периодической лихорадки. Вопрос решает определение числа лейкоцитов (во время эпизода и в последующие 2−3 недели), нормальное их число исключает этот диагноз, против него также говорит отсутствие бактериальных инфекционных очагов.
С
 |
ложность может представить дифференциальная диагностика синдрома Маршалла с семейной средиземноморской лихорадкой, более известной в России как периодическая болезнь. Регулярные фебрильные эпизоды последней сопровождаются полисерозитом с сильными болями в животе. До последнего времени не было специфических маркеров периодической болезни (кроме определения миелопероксидазы в клетках белой крови, взятых на высоте приступа); в настоящее время открыт ген этой болезни (MEFV на коротком плече 16−й хромосомы) и идентифицировано 3 его мутации, ответственные за изменения белка пирина (маренострина), что позволяет проводить генетический анализ [12]. В качестве возможной причины периодической лихорадки указывается
гипер-IgD-синдром
– наследственное заболевание, связанное с мутацией гена, кодирующего мавалонаткиназу. Заболевание обычно начинается на первом году жизни, приступы лихорадки, нередко возникающие после введения вакцин, длятся 3−7 дней и сопровождаются шейной лимфаденопатией, диареей, часто сыпью и выраженным повышением СОЭ и лейкоцитозом. Уровень IgD обычно выше 100 ед/л., повышается и уровень IgА [13].
Еще одно редкое заболевание может иметь сходные проявления – периодический синдром, ассоциированный с рецептором фактора некроза опухоли (ФНО), известный под аббревиатурой TRAPS. Это
аутосомно-рецессивное
заболевание, связанное с мутацией гена рецептора 1 ФНО, оно проявляется периодическими эпизодами повышения температуры с локализованными мышечным болями и напряжением, с выраженным повышением СОЭ и лейкоцитозом. Иногда присоединяются конъюнктивит, плевральный выпот, артралгии, отеки, сыпь [13]. Диагноз решает обнаружение крайне низкого уровня растворимого рецептора ФНО в крови. Для лечения используют «Этанерцепт» (антагонист ФНО- q.
Терапия.
Парацетамол, ибупрофен, колхицин не дают стойких результатов. Авторы синдрома показали, что тонзиллэктомия прекращает рецидивирование в 77% случаев, о хорошем эффекте говорят и другие авторы. Однако ретроспективный анализ во Франции выявил, что тонзиллэктомия дает эффект лишь в17% случаях.
Предложение использовать для лечения циметидин для лечения синдрома Маршалла основывается на его способности блокировать Н2 рецепторы
на Т-супрессорах,
стимулировать продукцию Il10 и подавлять Il12, что способствует восстановлению баланса между
Т-хелперами
1−го и 2−го типа. Эта терапия способствовала удлинению ремиссий у 3/4 больных в небольшой серии наблюдений, но на большом материале эти данные не подтвердились [3].
Все авторы указывают, что применение стероидов (преднизолон 2 мг/кг однократно) или в течение 2−3 дней в уменьшающейся дозе приводит к быстрой нормализации температуры, хотя и не предотвращает рецидивов; есть мнение, что под влиянием стероидов длительность ремиссий может сокращаться. Тем не менее, именно стероиды сейчас рассматриваются как терапия выбора.
В наших наблюдениях циметидин был испробован у одного больного без эффекта. Вопрос о тонзиллэктомии был поставлен у 2 детей, но отоларингологи не нашли достаточных оснований для ее производства ввиду отсутствия рубцовых изменений миндалин, постоянного гнойного содержимого, длительного увеличения и уплотнения лимфоузлов. Использование стероидов (преднизолон 1/2−2 мг/кг внутрь или эквивалентная доза дексометазона в/м) у 6 прослеженных длительно больных приводило к быстрому – за 2−4 часа купированию приступа, что вполне удовлетворяло родителей. Приступы прекратились у 1 ребенка через 3 года от начала болезни в возрасте 6 лет, остальные дети находятся под наблюдением.
Заключение.
Как данные литературы, так и наши наблюдения позволяют рассматривать синдром Маршалла как неинфекционное лихорадочное заболевание с высокой периодичностью острых эпизодов. Постановка этого диагноза позволяет быстро справляться с острыми эпизодами, а доброкачественность заболевание при отсутствии других показаний, позволяет избавить ребенка от тонзиллэктомии.
Литература
1.Marshall G.S., Edwards K.M., Butler J., Lauton A.R. Syndrome of periodic fever, pharyngitis, and aphthous stomatitis. J. Pediatr. 1987, 110(1): p 43−46.
2.Marshall G.S., Edwards K.M., Lauton A.R. PFAPA syndrome {letter]. Pediatr. Infect. Dis. J. 1989; 8: 658−659.
3.Ovetchkine P., Bry M.I., Reinert P. et al. Syndrome de Marshall: resultets de la enquete nationale retrospective. Arch. Pediatr. 2000; 7 (S.3): p. 578−592s.
4.Pilet P., Ansoborlo S., Carrere A. et al. (P)FAPA syndrome: interet de cimetidine. Arch. Pediatr. 2000; 7(1):54−57.
5.Padeh S., Brezniak N., Zemer D. et al. Periodic fever, aphthous stomatitis, pharyngitis and adenitis syndrome: clinical characteristics and otcome. J. Pediatr. 1999;135: p.98−101.
6.Lee W.I.; Yang M.H.; Lee K.F. et al. PFAPA syndrome (Periodic Fever, Aphthous stomatitis, Pharyngitis, Adenitis) Clin Rheumatol 1999;18(3):207−213.
7.ThomasK.T., Fedеr H.M., Lauton A.R, Edwards K.M. Periodic fever syndrome in children. J. Pediatr. 1999;135: p.15−21].
8.Thomas K.T., Edwards K.M. Periodic fever syndrome. Pediatr. Infect. Dis. J. 1999; 18 (1): p. 68−69.
9.Hayem F. Les fievres periodique.. Arch. Pediatr. 2002; 9(6): p.638−643.
10.Galanakis E., Papadakis C.E., Giannoussi E. et al. PFAPA syndrome in children evaluated for tonsillectomy. Arch. Dis. Child. 2002 86(6): p.434−435.
11.Dahn K.A., Glode M.P., Chan K.H. Periodic fever and pharyngitis in young children: a new disease for the otolaryngologist? Arch Otolaryngol Head Neck Surg 2000; 126(9):1146−1149.
12.Delpech M. Des mecanismes au traitement: la maldie periodique. Arch. pediatr 1999; 6 (S1): p. 425s.
13.Drenth J.P .H, van der Meer J.W.M. Hereditary periodic fever. N. Engl. J. Med. 2001; 345: p.1748−1757
Источник: «Медицинский научный и учебно методический журнал»
Источник
