Питание при синдроме запястного канала
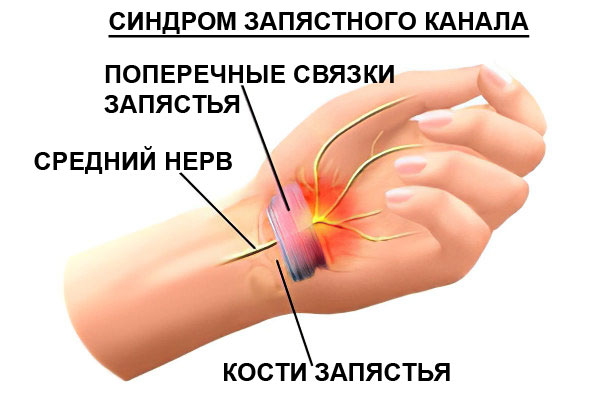

Синдром запястного канала (или туннельный синдром) – это болезнь, которая выражается болью и ухудшением чувствительности верхней конечности в области кисти и запястья. Развивается нарушение из-за того, что оказывается защемленным срединный нерв. Он тянется вдоль ладони к пальцам, проходит через запястный канал. Сам канал представлен пространством, в котором помимо срединного нерва находятся сухожилия, отвечающие за работу 9 пальцев. Симптомы туннельного синдрома запястья развиваются в том случае, когда нарушается целостность канала. В результате таких изменений нерв пережимается и человек испытывает характерные симптомы.
Только в одной Америке на лечение синдрома запястного канала уходят миллиарды долларов.
Некоторые факты о синдроме запястного канала:
Синдром запястного канала является самым часто встречающимся заболеванием, которое связано со сдавлением нервов на руках. Операция, проводимая для лечения этого синдрома, считается одной из самых распространенных вмешательств на запястье. Только в Америке каждый год выполняют 463 000 таких процедур.
Больничный у людей с синдромом запястного канала весьма продолжительный и составляет не менее 31 дня.
От патологии страдают около 50% всех кассиров, которые обслуживают население в продовольственных магазинах. Чаще всего такую должность занимают женщины. Причина нарушения – однотипная работа руками при сканировании штрих-кодов. Причем движения выполняют с высокой скоростью и повторяются многократно.
У людей, которые работают за компьютером, синдром запястного канала развивается в 25% случаев.
У женщин болезнь развивается в 2 раза чаще, чем у мужчин.
Содержание:
- Симптомы синдрома запястного канала
- Причины развития синдрома запястного канала
- Диагностика
- Лечение синдрома запястного канала
- Реабилитация
- Самостоятельное лечение
- Альтернативные методы лечения
- Профилактические мероприятия
- Клинические исследования
Симптомы синдрома запястного канала
Болезнь начинается с того, что у человека начинают появляться слабые боли по типу покалывания. Они сосредоточены в большом, указательном и среднем пальце. Также эти участки кисти будут неметь. Симптоматика является преходящей, но по мере прогрессирования болезни, она начинает возникать все чаще, а затем будет присутствовать на постоянной основе. Интенсивность болей все время увеличивается. Болезненными становятся любые движения предплечьем и кистью.
К основным симптомам синдрома запястного канала относят:
Онемение и покалывание в пальцах рук, в области предплечья. Мизинец в патологический процесс не вовлекается. Боль возникает не только во время работы, но и тогда, когда человек выполняет обычные движения: ведет автомобиль, читает книгу, звонит по телефону. Часто боль возникает ночью, когда человек спит. Это заставляет его проснуться, потрясти рукой, чтобы уменьшить дискомфорт. Иногда это помогает, но чем дольше будет отсутствовать профессиональный подход к лечению, тем интенсивнее будет становиться онемение и боль.
Слабость рук. Она тоже все время нарастает. Это приводит к тому, что человек начинает ронять вещи. Мышцы, которые отвечают за работу большого пальца, утрачивают свои функции. Некоторые пациенты указывают на то, что они разжимают руку из-за сильной боли.
Терпеть такие симптомы нельзя, нужно обращаться к доктору. Если лечение будет отсутствовать, то повреждение нервных волокон и мышц будут являться необратимыми.
Причины развития синдрома запястного канала
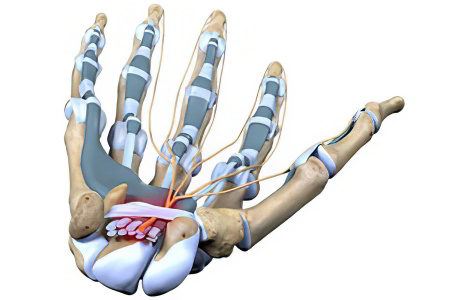
Основная причина развития туннельного синдрома – это сдавление срединного нерва. Он тянется через запястный канал к кисти. Этот нерв отвечает за чувствительность ладони и пальцев рук, за исключением мизинца.
Работа большого пальца руки также обеспечивается этим нервом.
Любые состояния, которые приводят к раздражению, отеку или воспалению тканей, окружающих нерв, могут стать причиной развития туннельного синдрома запястья. Примером такого нарушения является перелом предплечья, либо ревматоидный артрит.
Сахарный диабет на поздней стадии своего развития может стать причиной туннельного синдрома.
Иногда нарушение развивается у беременных женщин и у людей с избыточной массой тела.
Факторы риска
В группе риска находятся женщины старше 50 лет, чьи должностные обязанности связаны с выполнением однотипных движений руками. Такими профессиями являются: секретари, сборщицы, бухгалтера и пр.
Факторы риска, которые повышают вероятность развития туннельного синдрома:
Неправильное сращение костей после полученного перелома. Как итог, канал деформируется и оказывает давление на нерв.
Врожденные аномалии строения запястного канала.
Принадлежность женского полу. Специалисты связывают этот факт с тем, что у женщин запястный канал уже, чем у мужчин. Поэтому любые травмы кисти будут приводить к развитию соответствующей симптоматики.
Заболевания хронического течения, которые оказывают влияние на нервные волокна: рассеянный склероз, сахарный диабет и пр.
Воспалительные заболевания с поражением сухожилий и суставов. Часто синдром запястного канала развивается у людей с ревматоидным артритом.
Задержка жидкости в организме, что может наблюдаться во время вынашивания ребенка или при менструации. Из-за скопления лишней воды давление внутри канала повышается, что приводит к раздражению нерва. После беременности синдром запястного канала проходит самостоятельно.
Болезни, связанные с поражением щитовидной железы, с поражением почек. Часто синдром запястного канала развивается у людей с избыточной массой тела.
Особенности трудовой деятельности: работа с вибрирующими деталями, работа на конвейере и пр. Хотя на сегодняшний день нет прямых доказательств того, что особенности условий труда напрямую влияют на развитие туннельного синдрома запястья.
Как показывают проводимые исследования, у всех пациенток с диагностированным туннельным синдромом запястья, объем канала был гораздо меньше, чем у здоровых женщин.
Работа за компьютером

Есть данные, что имеется взаимосвязь между длительной работой за компьютером и синдромом запястного канала. Если человек печатает с высокой скоростью, то в среднем за час, он нажимает на клавиатуру 12 000 раз. При условии 8-ми часового рабочего дня он выполнит 96 000 нажатий. При этом прилагаемая сила к клавишам составляет 225 г, то есть за день на пальцы ложится нагрузка до 16 тонн. Если человек печатает еще быстрее, то эта цифра может достигать 25 тонн в день.
Набор текста на компьютере способствует развитию туннельного синдрома запястья. Однако заболеваемость среди таких людей ниже, чем среди тех, кто занят тяжелым физическим трудом. Как показывает статистика, у людей, работающих за компьютером синдром запястного канала развивается не чаще, чем в 3,5% случаев. Аналогичная частота заболеваемости прослеживается среди людей обычных профессий.
Повысить вероятность развития синдрома запястного канала могут следующие факторы: использование плоской высокочувствительной клавиатуры, продолжительное использование мыши, игра джойстиками, высокая скорость печати.
Врачи указывают на то, что чем дольше человек играет в компьютерные игры, тем выше у него вероятность развития туннельного синдрома. Дело в том, что во время игры люди реже делают перерывы, а отдых рукам крайне необходим.
Чтобы уменьшить вероятность развития заболевания нужно использовать эргономичную клавиатуру. Несмотря на ее высокую стоимость, она позволяет сохранять здоровье рук.
Диагностика

Диагностика синдрома запястного канала сводится к следующим шагам:
Сбор анамнеза.
Осмотр, который включает в себя оценку чувствительности пальцев рук, мышечную силу. Последнее исследование проводят с применением кистевого динамометра.
Надавливание на срединный нерв с уточнением жалоб пациента. При синдроме запястного канала человек будет указывать на усиление болезненности.
Рентген назначают в том случае, если предполагаемой причиной нарушения является перелом или другая травма кости.
Электромиография, которая позволяет оценить нервные импульсы, проводимые к мышцам и заставляющие их сокращаться. В исследуемую область вводят электроды, которые оценивают активность мышц во время движения и в покое. Исследование позволяет выявить туннельный синдром, если он развивается из-за повреждения мышц.
Анализ нервной проводимости. К срединному нерву подают электрический разряд, а затем оценивают скорость его проведения по срединному каналу. Если импульс проходит медленно, то это указывает на развивающееся заболевание.
Лечение синдрома запястного канала
Затягивать с началом лечения не следует. Обращаться к доктору нужно сразу же после того, как появятся первые симптомы болезни. Иногда достаточно просто нормализовать нагрузки на пальцы рук, чтобы устранить симптомы нарушения. Таким людям рекомендовано делать частые перерывы в работе, перестать перегружать кисти.
Если справиться с болями не удается, врач назначит человеку лечение. Оно может сводиться к ношению шины, к приему лекарственных средств, к операции. Как правило, прогноз максимально благоприятный в том случае, когда человек страдает от патологии менее 10 месяцев.
Прием лекарственных средств
Если человек вовремя обратился за медицинской помощью, то справиться с болезнью удастся без оперативного вмешательства.
Лекарственные средства, которые применяют при туннельном синдроме:
НПВС: Ибупрофен, Нимесулид, Найз, Нимез, Анальгин и пр. Прием этих препаратов позволяет уменьшить интенсивность воспаления и снять боль. Однако нет данных, что препараты из группы НПВС способствуют выздоровлению.
Кортикостероиды. Гормональные средства могут быть введены непосредственно в срединный канал, что позволяет быстро избавиться от воспаления и отека. Внутрь эти препараты при туннельном синдроме запястья не принимают.
Некоторым больным справиться с туннельным синдромом запястья позволяет прием витамина В6, который помогает организму быстрее выводить воду, уменьшать отек и воспаление.
Ликвидация симптомов болезни не означает, что человек выздоровел. Поэтому кроме приема НПВС, пациентам рекомендуется носить шину. Важно использовать ее не только днем, но и в ночные часы. Это позволяет устранять патологические симптомы болезни. Использовать шину можно беременным и кормящим женщинам.
Операция
Если лекарственная терапия не позволяет справиться с болезнью, то пациента направляют на операцию. Ее цель – иссечение связки, которая пережимает нерв.
Операция может происходить 2 способами:
С применением эндоскопического оборудования. Чтобы рассечь связку используют специальный прибор, оснащенный видеокамерой. Ее вводят в срединный канал, предварительно сделав на коже небольшой разрез. Эта операция относится к малотравматичным, после нее на коже не остается шрамов или рубцов. Сама процедура отличается минимальной болезненностью и быстрым периодом восстановления.
Операция открытого типа. В этом случае врач делает продольный разрез на ладони, затем иссекает связку, которая оказывает давление на срединный нерв. Реабилитационный период будет не таким коротким, как при эндоскопическом вмешательстве. Однако врач получает возможность рассечь связку на всем ее участке, что является плюсом операции открытого типа.
К вероятным осложнениям, которые могут развиваться после хирургического вмешательства, относят: занесение инфекции в рану, формирование рубца на коже, повреждение нерва, повреждение сосудов. Эндоскопическая операция сопряжена с меньшим риском развития осложнений, но эффект от обеих процедур практически равнозначный.
Рассечение связки, расположенной в запястном канале – это одна из самых распространенных и легких операций. Однако вероятность рецидива симптомов туннельного синдрома остается высокой. Он случается примерно у 57% пациентов, спустя 3 года после выполненного вмешательства. При этом рецидивы чаще всего случаются у людей, которые перенесли вмешательство с применением эндоскопического оборудования.
Реабилитация
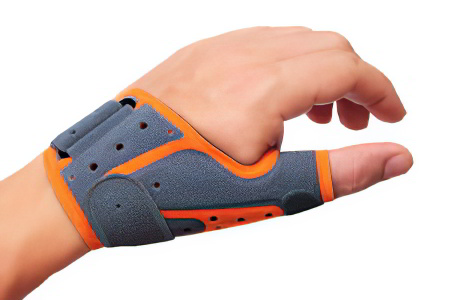
После того как будут наложены швы, связка начинает срастаться. Однако пространство срединного канала при этом увеличивается, поэтому давления на нерв больше оказываться не будет.
Уже через 24 часа после проведенной процедуры человек сможет шевелить пальцами. Поднимать и удерживать предметы можно будет не ранее, чем через 1,5 месяца после вмешательства.
Полноценное восстановление функции кисти происходит примерно через полгода. Человек начинает хорошо контролировать движения руки, может возвращаться к трудовой деятельности.
Спустя 1,5 месяца после процедуры больному показано физиотерапевтическое лечение. Также ему рекомендован массаж, лечебная гимнастика, растяжка.
Самостоятельное лечение
В домашних условиях нужно соблюдать следующие рекомендации:
В работе нужно делать перерывы. Важно давать рукам отдых.
Время от времени следует делать гимнастику для рук, разминать кисти и ладони, вращать конечностями в разные стороны.
Чтобы уменьшить боль, можно принять препараты из группы НПВС, например, Ибупрофен или Напроксен.
На время ночного отдыха на руку следует надевать шину, она не должна быть слишком тугой или слишком слабой.
Не следует подкладывать руки под голову во время сна, так как это способствует усилению давления на нерв.
Если справиться с патологическими симптомами не удается, то нужно обратиться к доктору.
Видео: Врач-невролог М.М. Шперлинг (г.Новосибирск) на своем медицинском видеоканале “Доктор Шперлинг”, в лекции «синдром запястного канала» рассказывает о том, что это за синдром и как лечить боль при этом синдроме:
Альтернативные методы лечения
Иногда усилить эффект консервативного лечения и минимизировать риск развития туннельного синдрома запястья помогают альтернативные методики, среди которых:
Занятия йогой, которые позволяют проработать все суставы и связки, повысить мышечную силу.
Мануальная терапия. Некоторые приемы мануальной терапии позволяют получить положительный эффект в лечении больных с туннельным синдромом.
Ультразвуковая терапия. Благодаря такому лечению повышается температура тела на местном уровне, это способствует уменьшению боли и скорейшему восстановлению поврежденных тканей. Курс лечения продолжительностью 14 дней позволяет в значительной мере уменьшить симптомы болезни.
Профилактические мероприятия

Профилактические мероприятия, которые направлены на недопущение развития туннельного синдрома запястья:
Контроль прилагаемой силы. Не следует слишком сильно нажимать на клавиши, если этого не требует клавиатура. Чем мягче будут движения, тем ниже вероятность развития заболевания.
Регулярный отдых. Руки нуждаются в перерывах. Во время таких пауз можно выполнять упражнения, делать растяжку.
Контроль движений. Не следует слишком сильно сгибать или разгибать кисти рук. Чем дольше они будут находиться в расслабленном состоянии, тем лучше.
Контроль осанки. Если человек сидит и стоит с ровной прямой спиной, не искривляет позвоночник, то нервы не пережимаются, а значит, не страдает их проводимость.
Контроль температуры. Чтобы не допускать переохлаждения кисти, нужно одеваться по погоде, носить варежки или перчатки.
Клинические исследования
На сегодняшний день ученые занимаются поиском эффективных методик, которые позволили бы не допускать развития туннельного синдрома у людей, например:
В Университете Вашингтона изучают метод лечения туннельного синдрома с применением магнитно-резонансных волн. Его проводят пациентам с легкой и среднетяжелой формой болезни.
На базе Калифорнийского Университета в Лос-Анджелесе изучают защитные браслеты, которые нужно носить всем людям, работающим с вибрационным оборудованием. Этот браслет поглощает вибрации, но не сказывается на подвижности конечности.
Возможно, что в ближайшие годы людей, страдающих туннельным синдромом запястья, станет меньше.
Автор статьи: Каплан Александр Сергеевич | Ортопед
Образование:
диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Источник
Туннельный синдром может возникать в различных частях тела, но традиционно речь идет о синдроме запястного канала. Срединный нерв сдавливается под влиянием длительной статичной нагрузки, что провоцирует воспаление окружающих тканей. Традиционно заболевание диагностируется у людей, проводящих много времени за компьютером, а также водителей и кассиров. Больные жалуются на слабость в руках, чувство онемения и невозможность длительно удерживать какой‐то предмет. Без должного лечения ситуация усугубляется, появляются различные виды осложнений.
Лечение
Лечение туннельного синдрома должно осуществляться специалистом, так как многие патологии суставов и других систем имеют схожую симптоматику. Точная постановка диагноза и квалифицированная медицинская помощь – это залог сохранения максимальной подвижности конечностей.
Чем лечат туннельный синдром? Есть несколько подходов:
- Фиксацию запястья и снижение физической активности пораженной конечности.
- Прием медикаментов различной направленности.
- Физиотерапию.
- Оперативное вмешательство.
- Народную медицину.
- Диету.
- Альтернативную терапию.
Если патология обнаружена в самом начале развития, ее удается устранить с помощью физиотерапии, фиксации запястья и небольших ограничений. Когда синдром сильно беспокоит больного, применяются обезболивающие противовоспалительные препараты. В случае быстрого прогрессирования заболевания и отсутствия положительной реакции на медикаментозную терапию проводят операцию. Также возможно применение народных средств для облегчения симптоматики, но полноценного лечения они не заменят.
Охранный режим и фиксация запястья
При раннем обнаружении туннельного синдрома отличный эффект дает ношение ортеза для фиксации кисти. Специальная конструкция обеспечивает неподвижность запястья в поврежденной области. Срединный нерв не подвергается нагрузке, поэтому боль отступает. Ношение ортеза рекомендовано в ночное время, чтобы придать кисти физиологическое положение. Также следует использовать конструкцию при выполнении однообразной работы, которая может спровоцировать усугубления заболевания.
Немаловажную роль играет коррекция образа жизни и ограничение определенных видов деятельности. Если синдром развился на фоне злоупотребления работой за компьютером, провоцирующую нагрузку следует свести до минимума. Обязательным условием выздоровления является выполнение упражнений и небольшие перерывы в работе. Полезно потрясти руками, сжать их в кулаки, вращать кисти вокруг своей оси. Оптимальным вариантом считается разработка специального комплекса вместе с врачом ЛФК. Первые дни упражнения выполняются под строгим контролем специалиста. Затем лечение продолжается в домашних условиях.
Внимание! При повышенном риске осложнений специалист рекомендует смену рода деятельности.
Если у пациента обнаружены сопутствующие патологии, а также велик риск развития осложнений, необходимо сменить работу. Она должна исключать или сводить до минимума нагрузку на воспаленные участки.
Лечение в домашних условиях (консервативные методы)
Когда фиксация не помогает, а болевой симптом усиливается, на помощь приходят консервативные методы воздействия, которые можно применят в домашних условиях. В зависимости от особенностей течения туннельного синдрома и провоцирующих факторов, специалист назначает медикаменты, подбирает витамины или предлагает вводить лекарство в сустав. Конкретная схема лечения составляется только после полного обследования.
Медикаменты
Медикаментозное лечение туннельного синдрома направлено на снятие боли и уменьшение воспаления. Традиционно применяют нестероидные противовоспалительные препараты:
- «Диклофенак»;
- «Мовалис»;
- «Нурофен»;
- «Нимесил»;
- «Ибупрофен».
Также возможен прием мочегонного средства, что помогает избавиться от местного отека. Кортикостероиды подбираются лечащим врачом, так как самостоятельный их прием представляет опасность для здоровья. В качестве дополнения используются миорелаксанты и сосудорасширяющие средства.
Медикаментозное лечение туннельного синдрома в домашних условиях оказывается более эффективным, если его сочетать с разумной физической нагрузкой и коррекцией образа жизни. Если заболевание выявлено на начальной стадии, достаточно две недели для восстановления.
Витаминно‐минеральные комплексы
Чтобы повысить защитные силы организма и улучшить общее состояние суставов, активно применяется витаминотерапия. Она ускоряет процесс выздоровления, помогает облегчить состояние пациента и улучшает обменные процессы в тканях.
Витамины, показанные к применению при туннельном синдроме:
- Витамин B6.
- Витамин B12.
- Витамин С.
Витамин B6 восстанавливает окончания нервных волокон, обеспечивая снижение болевого симптома и отечности в области поражения.
Витамин B12 содержит незаменимые минеральные элементы, которые полезны для повышения защитных сил организма. Гарантирует быстрое восстановление поврежденных нервных волокон.
Витамин C участвует в процессе кроветворения. Обладает противовоспалительным и укрепляющим действием, усиливает эффективность витаминов группы B.
Местное лечение – введение лекарств в сустав
Когда состояние больного мешает ему выполнять даже самые необходимые действия, ситуацию исправляют с помощью введения лекарственных препаратов в зону поражения. Для этих целей используется смесь кортикостероидов и анестетиков. В качестве анестетика применяют лидокаин и новокаин, а из гормональных средств выбирают чаще всего дипроспан или гидрокортизон.
После первой инъекции пациент чувствует значительное облегчение. Через две недели процедуру повторяют. Еще через две недели производят заключительную, третью инъекцию. Если вводить кортикостероиды чаще, можно спровоцировать появление побочных действий. Когда облегчение не наступает даже после трех инъекций, необходимо перепроверить правильность постановки диагноза или подобрать другие схемы воздействия.
Немедикаментозное лечение
Лечение туннельного синдрома без вредных препаратов включает в себя уменьшение нагрузки на больной участок на протяжении двух недель и одновременное проведение физиотерапевтических процедур. Физические упражнения разрабатываются совместно с врачом ЛФК или невропатологом.
Внимание! Выполнение специального лечебного комплекса начинается только после снятия острого воспаления.
Попытки заниматься через силу, при приступах боли могут усугубить течение заболевания. Для кратковременной помощи используют компрессы со льдом и другие отвлекающие средства.
Лечение заболевания, которое привело к синдрому
Если туннельный синдром возник на фоне другого заболевания, необходимо сначала вылечить основную патологию.
Провоцировать синдром могут следующие заболевания:
- Сахарный диабет.
- Артрит.
- Дисфункция щитовидной железы.
- Остеохондроз.
- Бурсит.
Также вызвать туннельный синдром могут гормональные изменения и недостаток витаминов группы B. Если причиной изменений стал гиповитаминоз, то его устраняют специальной диетой и приемом витаминных добавок. При изменении гормонального фона требуется прием замещающих препаратов.
При сахарном диабете необходим контроль над уровнем глюкозы в крови. Больным назначают инсулиносодержащие препараты. При артрите, бурсите, остеохондрозе используются противовоспалительные средства и хондопротекторы. При патологиях щитовидной железы подбираются гормональные препараты и общеукрепляющие средства.
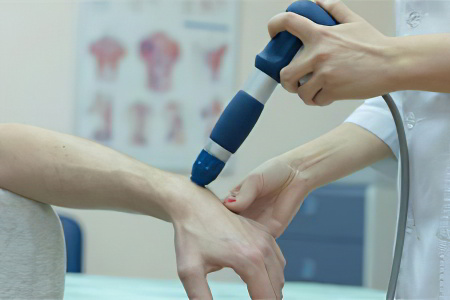
Физиотерапия
Использование физиотерапии позволяет снизить местное воспаление, усилить обменные процессы в тканях и уменьшить боль. Для этих целей применяются следующие виды физиотерапевтического лечения туннельного синдрома:
- Лекарственный электрофорез с обезболивающими препаратами.
- Высокочастотная магнитотерапия.
- Местная дарсонвализация.
- Лечебный массаж.
- Лазеротерапия.
- Грязелечение.
- Ультрафонофорез.
- Ударно‐волновая терапия.
Также возможно применение нейроэлектростимуляции с целью восстановления проводимости нервных волокон.
Ультрафонофорез
Специальная процедура, во время которой вводят противовоспалительные препараты под воздействием ультразвука. Данная методика позволяет улучшить местные обменные процессы, повысить насыщение тканей кислородом и восстановить проводимость нервных волокон.
Для достижения терапевтического эффекта при туннельном синдроме необходимо 13–15 сеансов. Длительность каждой процедуры составляет от 10 до 30 минут, в зависимости от тяжести патологии и предполагаемых результатов. Ультрафонофорез противопоказан при онкологических заболеваниях, инфекционных поражениях кожи, а также при наличии травм в месте воздействия.
Ударно‐волновая терапия
Ударно‐волновая терапия представляет собой воздействие на проблемные участки с помощью низкочастотных звуковых волн. Применяется для снижения болевых ощущений, уменьшения воспаления, восстановления питания тканей и повышения устойчивости суставов к внешнему воздействию.
Процедура противопоказана беременным женщинам, молодым людям до 23 лет, пациентам с патологиями кровеносной системы. Такое лечения туннельного синдрома опасно для больных с кардиостимулятором, поэтому о его наличии следует заранее сообщать лечащему врачу.
Оперативное вмешательство
Если консервативная медицина оказалась бессильной, человеку предлагают операцию. Она может быть осуществлена двумя способами:
- Эндоскопическим.
- Открытым.
При эндоскопической операции используется специальный прибор с видеокамерой, который вводится через минимальный разрез. Низкий уровень вмешательства обеспечивает быстрое восстановление и отсутствие сильных болей в послеоперационный период.
Открытое оперативное вмешательство позволяет полностью рассечь связки на всем пораженном участке. При использовании данного метода в лечении туннельного синдрома на заживление требуется больше времени, а также повышается риск осложнений.
Перед проведением любого вида операции хирург предупреждает о возможных осложнениях. К ним относят инфицирование раны, травму нерва или сосуда, большую величину шрама. В большинстве случаев после операции все симптомы уходят, но через два года примерно у 60 % пациентов болезнь возвращается.
Восстановление после операции составляет половину года. В первый месяц нельзя поднимать тяжелые предметы, чтобы не нарушить процесс срастания связки. На шестой неделе назначается физиотерапия, что позволяет быстрее восстановить подвижность проблемного участка. Если пациент будет придерживаться всех рекомендаций и не вернется к прежнему образу жизни, туннельный синдром после операции больше не побеспокоит.
Последние исследования
Современные методы лечения направлены на восстановление кровоснабжения на пораженном участке и уменьшение воспаления.
Современные методы лечения туннельного синдрома:
- Лазерная терапия.
- Местная дарсонвализация.
- «Аллоплант».
- Биорезонансная терапия.
Лазерная терапия предполагает воздействие лазером малой мощности. Обеспечивает восстановление пораженных тканей, улучшение местного кровоснабжения и снятие отека. За счет этого удается добиться большей подвижности кисти и уменьшения болевой симптоматики.
Местная дарсонвализация – это воздействие на ткани высокочастотными токами. Данная методика помогает с восстановлением нервных волокон и уменьшением воспалительных процессов. Снижаются болезненные ощущения, проходит отек в области поражения.
«Аллоплант» – это препарат нового поколения, который вводят в сустав при туннельном синдроме. Он разлагается на протяжении длительного времени, обеспечивая продолжительный лечебный эффект. Активизирует регенерацию тканей, усиливает местный иммунитет и запускает обновление клеток. Не отторгается организмом и не вызывает аллергической реакции.
Биорезонансная терапия – это аналог древнекитайской акупунктуры. Специальный прибор воздействует на биологически активные точки, повышая защитные силы организма. Таким методом удается снять воспаление, уменьшить отек и снизить боль от туннельного синдрома.
Диета при заболевании
Люди, страдающие от туннельного синдрома, часто имеют проблемы с лишним весом. Из‐за этого специалисты рекомендуют контролировать массу тела и состояние суставов, для чего из рациона исключают рафинированные продукты, сладости и жирные сорта мяса. Полезными оказываются морепродукты, мясо курицы и индейки. Следует включать в рацион авокадо, орехи, тыквенные семечки и семена льна. Они богаты омега‐3 жирными кислотами, которые уменьшают воспалительные процессы. Конкретный рацион подбирается с учетом сопутствующих заболеваний. В идеале диета с возможными ограничениями составляется лечащим врачом.
Альтернативные методы
Когда боль нарастает, человек охотно использует альтернативные методы лечения туннельного синдрома. К ним относятся:
- Акупунктура.
- Иглоукалывание.
- Хиромантия.
- Точечный массаж.
- Йога.
Альтернативные методы лечения не вызывают доверия официальной медицины. Специалисты считают, что подобные схемы воздействия бесполезны, а работают они только за счет самовнушения. Единственным исключением является йога, которая позволяет восстанавливать подвижность суставов и усиливать хватательный рефлекс. Также йога оказывает общее укрепляющее воздействие на организм, что благоприятно сказывается на состоянии пациента.
Народные средства
Отличным дополнением к медикаментозному лечению туннельного синдрома становятся народные рецепты. Они позволяют снять воспаление и уменьшить болезненные ощущения в пальцах.
Внимание! Любые народные средства для лечения туннельного синдрома используются после консультации со специалистом.
Облепиха
Ягоды измельчают и смешивают с водой. Подогревают смесь до комфортной температуры, а потом парят кисти на протяжении получаса. Затем руки насухо вытирают и укутывают. Процедуры повторяют каждый день в течение месяца, после чего делают двухнедельный перерыв.
Компресс из тыквы
Тыкву измельчают в кашицу, наносят на воспаленный участок и хорошо укутывают. Компресс делают каждый день на протяжении недели.
Перцовое растирание
В 100 г перца добавить 1 л растительного масла и подогреть смесь. Теплым средством натирают болезненный участок два раза в день. После нанесения состава следует утеплить руки.
Брусника
Залить 2–3 ст. л. листьев брусники стаканом кипяченой воды, а потом проварить смесь 15 минут. Полученный отвар процеживают и пьют маленькими глотками в течение дня. Данное народное средство обладает легким мочегонным действием, которого вполне хватает для избавления от отеков рук.
Лечение туннельного синдрома требует квалифицированной медицинской помощи. При попытках самолечения народными средствами следует помнить о вероятности перехода болезни в хронический характер. Поэтому не следует полагаться только на народные методы лечения.
Источник
