План обследования больного с синдромом мальабсорбции
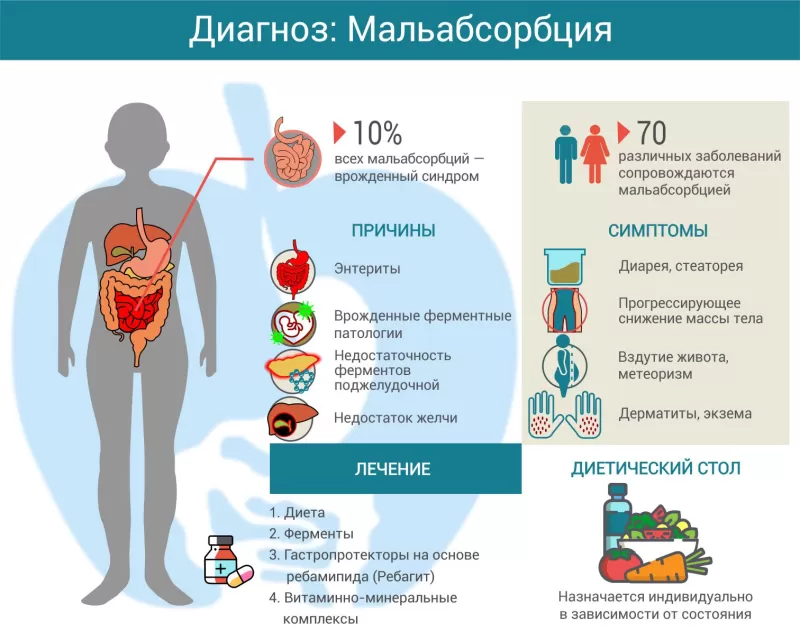
Синдром мальабсорбции — это комплекс симптомов, вызванных нарушением переваривания и всасывания питательных веществ в тонком кишечнике. Судить о распространенности этой проблемы в популяции довольно сложно, так как причиной мальабсорбции может стать множество различных заболеваний – врожденных и приобретенных, неинфекционной и инфекционной природы. К примеру, генетически обусловленная непереносимость лактозы встречается примерно у 16% населения европейской части России1, от целиакии страдает около 1% популяции Земли2. Но наследственно обусловленные мальабсорбции в общем числе болезней, вызывающих этот синдром, не превышают 10%3. Остальное приходится на долю приобретенных патологий, нарушающих пищеварение в тонком кишечнике.
Причины синдрома мальабсорбции
Основная часть процесса переваривания и усвоения питательных веществ происходит в тонком кишечнике. Сначала пищевой комок перемешивается с желчью и ферментами поджелудочной железы. Этот этап называется полостным пищеварением. Потом предварительно обработанная пища попадает на слизистую оболочку тонкого кишечника с множеством ворсинок, обеспечивающих большую поверхность контакта.
Энтероциты — клетки слизистой — выделяют ферменты, «разбирающие» питательные вещества на мельчайшие «кирпичики». К последним относят аминокислоты, глюкозу, триглицериды, витамины и минералы. Этот этап называется пристеночным пищеварением. Пристеночное пищеварение происходит в толще слизистых отложений на поверхности стенки кишечника.
Мальабсорбция возникает из-за врожденной или приобретенной недостаточности ферментов тонкого кишечника, обеспечивающих полостное или пристеночное пищеварение. Вызвать это состояние могут:
- генетически обусловленные нарушения синтеза ферментов.;
- болезни, временно или постоянно нарушающие функции слизистой оболочки тонкой кишки: острые инфекционные или хронические энтериты, болезнь Крона и другие;
- болезни, нарушающие синтез желудочного сока — хронический атрофический гастрит, состояние после резекции желудка, злокачественные новообразования желудка. Сам по себе желудочный сок не слишком важен для пищеварения. Но болезни, снижающие его выработку, обычно нарушают и синтез клетками слизистой гормона гастрина. А гастрин, в том числе, стимулирует секрецию ферментов поджелудочной железы, необходимых для полостного пищеварения в тонком кишечнике;
- болезни поджелудочной железы, при которых нарушается синтез пищеварительных ферментов. Чаще всего это запущенный хронический панкреатит;
- болезни, нарушающие нормальное поступление желчных кислот в просвет тонкой кишки — дискинезия желчевыводящих путей, хронический холецистит, цирроз печени. Желчные кислоты превращают жиры в мельчайшую взвесь капель (этот процесс называется эмульгированием). Только после этого пищеварительные ферменты могут начать свою работу по расщеплению жиров.
Но какова бы ни была причина мальабсорбции, непереваренные остатки пищи скапливаются в тонком кишечнике, нарушая всасывание питательных веществ и воды. Стенки кишечника растягиваются, и его моторная активность усиливается. В результате возникают боли, вздутие и обильный понос.
Если долгое время не принимать никаких лечебных мер, из-за сниженного поступления питательных веществ нарушатся функции организма. Недостаток железа вызывает анемию, недостаток кальция — остеопороз, нарушение поступления витаминов приводит к классическим проявлениям гиповитаминозов, изменениям со стороны нервной системы и так далее.
Симптомы мальабсорбции
Независимо от причины появления синдрома, его клинические проявления довольно стандартны. Примерно через час-полтора после еды начинает болеть живот, он вздувается, урчит, появляется непреодолимое желание посетить туалет. Стул обильный, пенистый, ярко-желтый – при нарушении переваривания углеводов, блестящий, трудно смывающийся – при проблемах с перевариванием жиров.

Диарея — одно из частых проявлений синдрома мальабсорбции
Фото: shutterstock.com
Дети с мальабсорбцией перестают набирать в весе, если обращение к врачу откладывается надолго — появляются признаки отставания в развитии, как физическом, так и умственном. Взрослые худеют, появляются жалобы на выпадение волос, ломкость ногтей, слабость, кожную сыпь, проблемы со стороны нервной системы, патологические переломы костей, отеки. Всё это – проявления недостаточности поступления в организм жизненно важных веществ из-за нарушения переваривания и всасывания.
Диагностика мальабсорбции
Заподозрить диагноз помогают характерные жалобы и данные анамнеза — появление проблем с рождения и наличие аналогичных симптомов у кровных родственников, либо появление симптомов после перенесенного заболевания. Диагностический алгоритм будет зависеть от подозрения на конкретное заболевание. Например, при подозрении на целиакию врач может назначить тесты на антигены к эндомизию; при подозрении на лактазную недостаточность — предложить полностью исключить из диеты молочные продукты и так далее.
Чтобы оценить общее состояние пациента, рекомендуют:
- общий анализ крови — позволяет выявить анемию;
- биохимический анализ крови — позволяет обнаружить недостаток белков при нарушении их усвоения, низкий уровень триглицеридов при нарушении всасывания жиров, электролитный дисбаланс и так далее;
- коагулограмму — нарушения со стороны свертывающей системы крови характерны для дефицита жирорастворимого витамина К;
- исследование ферментов кала — при подозрении на проблемы со стороны поджелудочной железы;
- УЗИ органов брюшной полости — позволяет обнаружить патологию желчного пузыря, печени, поджелудочной железы;
- гастродуоденоскопия — для оценки состояния слизистой желудка и начальных отделов тонкого кишечника;
- копрограмма;
- исследование кала на яйца глист — для исключения паразитарной инвазии как причины нарушения пищеварения.
Если какой-то анализ показывает отклонения от нормы, для выяснения причины могут назначаться более углубленные исследования, консультации узких специалистов.

Лечение мальабсорбции
Терапия нарушений при синдроме мальабсорбции зависит от его причины. При врожденной непереносимости тех или иных продуктов, назначают строгую диету, исключающую их из рациона. Как правило, этого бывает достаточно для полного устранения симптомов — при условии, что пациент придерживается диеты пожизненно.
Если мальабсорбция возникла как следствие приобретенной патологии, лечат эту патологию, на время терапии исключая провоцирующие продукты. При недостаточности функции поджелудочной железы назначают препараты, содержащие ее ферменты.
Для восстановления целостности слизистой оболочки тонкого кишечника рекомендуют ребагит: гастроэнтеропротектор, который работает на всём протяжении ЖКТ и на всех его структурных уровнях.
Для поддержки организма рекомендуют витаминно-минеральные комплексы. Если состояние пациента тяжелое, необходимые вещества по возможности вводят инъекционно. Также рекомендуют специальные питательные смеси для приема через рот или в виде капельниц — способ введения также зависит от состояния пациента и возможности усвоения пищи.
Прогноз и профилактика мальабсорбции
Прогноз, как правило, благоприятен, но сильно варьируется в зависимости от причины нарушения пищеварения и тяжести состояния пациента. Очевидно, что при болезни Крона или запущенном хроническом панкреатите прогноз будет хуже, чем при преходящей мальабсорбции, вызванной ротавирусом.
Профилактики наследственных ферментопатий не существует. Для профилактики вторичных мальабсобрций рекомендуется правильное питание и своевременное обращение к врачу при любых патологиях желудочно-кишечного тракта.
[1] Нагорная Н.В, Бораюгова Е.В. Дубовая А.В. Лактазная недостаточность у детей. Здоровье ребенка, 2012.
[2] Целиакия у детей. Клинические рекомендации. Союз педиатров России, 2016.
[3] Синдром мальабсорбции у детей. Учебно-методические рекомендации. Самарканд 2013.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Сначала, по традиции, о терминах
Латинское слово «malus» является многозначным. В медицине из многочисленных его омонимов употребляются значения «нездоровый, скверный, вредоносный, тяжелый, опасный, ядовитый» (например, «мальформация», «мальротация», английское «malnutrition», этимологически близкое «малигнизация»), – но в интернете ради простоты и экономии чаще всего переводят просто как «плохой».
Абсорбция в широком смысле – поглощение; применительно к физиологии – всасывание.
«Мальабсорбция», таким образом, означает неправильное, нарушенное всасывание. В данном случае имеется в виду всасывающая функция тонкого кишечника. Синонимами к «синдрому мальабсорбции» служат «синдром нарушенного кишечного всасывания», реже «синдром хронической диареи» или странное для нашего слуха слово «спру», вошедшее, однако, даже в Международную классификацию болезней (наряду с целиакией, панкреатической стеатореей и другими заболеваниями рубрики «Нарушения всасывания в кишечнике»). Последнее объясняется тем, что английский врач Уильям Хиллари, известный преимущественно как исследователь тропических заболеваний, в 1759 году описал некое кишечное расстройство, распространенное на острове Барбадос. Хиллари назвал эту болезнь «тропическая спру» (tropical sprue, второе слово имеет датское происхождение и означает, кажется, «извержение»). В англоязычных источниках целиакию, – непереносимость глютена, – также иногда называют «Celiac sprue». К слову сказать, во время Второй мировой войны одна шестая часть всех потерь, понесенных войсками союзников в Юго-Западной Азии, была обусловлена именно тропической спру, – одним из синдромов хронической диареи.
Кишечник, как известно, представляет собой «перерабатывающую фабрику», через которую путем сложнейших биохимических трансформаций в организм поступают не только питательные вещества, но и незаменимые аминокислоты (предшественник белков), витамины, макро- и микроэлементы. Соответственно, любые нарушения этого «производственного процесса» должны вызывать, – и вызывают на самом деле, – комплекс дисфункций и осложнений в различных системах организма.
В совокупности эти вторичные нарушения образуют тяжелый полиморфный синдром, который сегодня называют синдромом мальабсорбции.
Причины
Мальабсорбция может быть врожденной или приобретенной (приобретенная составляет около 90% всех случаев). Будучи полиэтиологическим состоянием, синдром нарушенного кишечного всасывания может развиться в силу множества причин и/или их сочетаний. К наиболее распространенным этиопатогенетическим факторам относятся:
- хирургические вмешательства на желудке и тонком кишечнике, сокращающие нормальный тракт и ускоряющие пассаж желудочного содержимого (напр., резекция желудка с демпинг-синдромом, синдром короткой кишки и др.);
- дефицит ферментов в тонком кишечнике вследствие врожденных и приобретенных особенностей (обструкция желчевыводящих путей, ряд заболеваний поджелудочной железы, хроническая печеночная недостаточность);
- нарушения кишечной моторики, независимо от причин;
- изменения рН кишечной среды;
- чрезмерное разрастание микробиома;
- инфекционные, алкогольные, лекарственные, лучевые энтериты (воспаления тонкого кишечника), амилоидоз, болезнь Крона, болезнь Уиппла и т.д.;
- нарушения транспорта при акантоцитозе, болезни Аддисона, туберкулезе, лимфоме, кишечной лимфангиэктазии и др.
Симптоматика
Ведущими симптомами мальабсорбции считают хроническую диарею, стеаторею (аномально обильный и зловонный жирный стул, обычно светлый) и метеоризм. Однако клиническая специфика каждого индивидуального случая определяется тем, какие именно нутриенты (вещества, поступающие в организм с пищей) оказываются в дефиците вследствие нарушенного кишечного всасывания. Так, доминировать могут анемические симптомокомплексы, геморрагии, миоартралгии, отечность вплоть до асцита, глоссит (воспаление языка), нарушения зрения, остеопороз с частыми переломами, аменорея у молодых женщин, неврологические нарушения, разнообразные дерматологические проблемы и т.д.
Различают три степени тяжести синдрома мальабсорбции. Критериями выступают: дефицит массы тела (от утраты менее 10 кг до кахексии), выраженность анемии, (поли)гиповитаминоза, гормонального дисбаланса, электролитной недостаточности и пр.
Прогноз зависит от причин и степени тяжести мальабсорбции; при отсутствии медицинского вмешательства, неуклонном нарастании дефицита нутриентов, наличии выраженных необратимых изменений в жизненно важных органах и тканях – исход летальный.
Диагностика
В одних случаях, например, при наличии тяжелого гастроэнтерологического заболевания, причина нарушенного кишечного всасывания не вызывает особых сомнений; в других выявление и идентификация такой причины (или причин) может потребовать достаточно продолжительного времени и всестороннего обследования.
Тщательно изучают анамнез, назначают расширенную батарею лабораторных исследований (клинические анализы крови и мочибиохимический анализ крови, копрограмма, бакпосев, дыхательные газоаналитические пробы и др. Для оценки состояния внутренних органов применяют , , томографические методы, рентгенографию; при подозрении на малигнизацию прибегают к биопсии и гистологическому анализу.
Лечение
Терапевтическая стратегия в первую очередь направлена, разумеется, на устранение выявленных в ходе обследования причин мальабсорбции – в той степени, в какой эти причины вообще устранимы. Однако даже если это удается сделать полностью, восстановительный период может затянуться надолго. В ряде случаев к важнейшим первоочередным мерам относится коррекция повседневного рациона, заместительное восполнение недостающих витаминов, микроэлементов, протеинов, электролитов, ферментов. По показаниям назначают пробиотики, стимуляторы перистальтики и иных видов кишечной моторики, желчегонные и иммуномодулирующие средства, антибиотики, сорбенты и мн.др.
Источник
Распространенность заболеваний кишечника у детей чрезвычайно велика, причем частота их продолжает нарастать. Структура хронических заболеваний кишечника включает как функциональные, так и воспалительные и деструктивные процессы, кроме того, весьма существенное место, особенно у детей раннего возраста, занимают как наследственные, так и приобретенные заболевания кишечника, протекающие с синдромом кишечной пищеварительной недостаточности.
Синдром мальабсорбции (СМА) – клинический симптомокомплекс, который возникает вследствие нарушения пищеварительно-транспортной функции тонкой кишки, что приводит к метаболическим расcтройствам. Основными клиническими проявлениями синдрома являются: диарея, стеаторея, снижение веса, признаки поливитаминной недостаточности (Ю.В. Белоусов, 2005; О.С. Третьякова, Г.В. Бекетова, 2006).
Кишечная пищеварительная недостаточность связана с нарушением одного из трех процессов: мальдигестии – нарушение переваривания пищевых веществ в просвете кишки (полостная мальдигестия) или щеточной кайме слизистой оболочки (мембранная мальдигестия), мальабсорбции – нарушение всасывания через кишечную стенку одного или нескольких основных пищевых компонентов вследствие врожденного или приобретенного снижения или полного отсутствия одного из них, мальассимиляции – термин, объединяющий мальабсорбцию и мальдигестию, что и определяет его использование в международной терминологии для характеристики как нарушений процессов расщепления основных компонентов пищи, так и всасывания кишечных продуктов их гидролиза.
Среди всех алиментарнозависимых болезней у детей синдром мальабсорбции занимает особое место из-за распространенности, полиэтиологичности и тяжести.
Синдром мальабсорбции – это комплекс клинических проявлений, обусловленных нарушениями полостного, пристеночного, мембранного пищеварения и транспорта в тонкой кишке, приводящими к сдвигам обмена веществ. У детей наиболее частыми формами СМА являются дисахаридазная недостаточность (в частности, непереносимость лактозы) и целиакия (непереносимость глютена).
Синдром мальабсорбции может быть врожденным и приобретенным.
Термин «синдром мальабсорбции» в настоящее время объединяет свыше 70 заболеваний и синдромов, что создает существенные классификационные трудности.
Наиболее удачная классификация синдрома мальабсорбции, согласно которой СМА подразделяют на наследственный и приобретенный, а среди них выделяют первичный и вторичный, предложена М.Л. Слободяк (2001) Наследственный синдром мальабсорбции встречается в 10 % случаев. Как правило, это дети с целиакией, муковисцидозом, синдромом Швахмана — Даймонда, дисахаридазной недостаточностью, недостаточностью лактазы, сукразы и изомальтазы, цистинурией (наследственным заболеванием, характеризующимся нарушением транспорта ряда аминокислот в эпителиальных клетках кишечного тракта), болезнью Хартнупа (мальабсорбцией триптофана в результате нарушения транспортной функции клеток слизистой оболочки кишечника).
Приобретенный синдром мальабсорбции наблюдается у детей с энтеритами, болезнью Уиппла, кишечной лимфангиэктазией, тропической спру, синдромом короткой кишки, злокачественными опухолями тонкого кишечника, хроническим панкреатитом, циррозом печени. У 3 % больных с приобретенным синдромом мальабсорбции обнаруживается аллергия к белку коровьего молока.
По данным Ю.Г. Мухиной, П.В. Шумилова (2009 г.), по степени тяжести синдром мальабсорбции делится на легкий, среднетяжелый и тяжелый.
I степень тяжести
У детей уменьшается масса тела (не более чем на 10 %), имеются признаки астеноневротического синдрома, дисгармоничности физического развития, имеются признаки поливитаминной недостаточности.
II степень тяжести
У детей наблюдаются дефицит массы тела (более 10 – до 20 %), отставание в физическом развитии, выраженные признаки поливитаминной недостаточности и дефицита электролитов (калия, кальция), анемия.
III степень тяжести
У детей отмечаются дефицит массы тела (более 20 %), резкое отставание в физическом развитии, в некоторых случаях — задержка психомоторного развития, выраженные признаки поливитаминной недостаточности и дефицита электролитов (калия, кальция), анемия.
Этиология и патогенез
СМА вызывается множеством причин, которые можно разделить на три основные группы:
- преэнтеральные (болезни желудка, печени и желчных путей, поджелудочной железы (ПЖ), муковисцидоз);
- энтеральные (например, дисахаридазная недостаточность, целиакия, герпетиформный дерматит, нарушение всасывания фолиевой кислоты и витаминов, лямблиоз);
- постэнтеральные (например, экссудативная энтеропатия, нарушения кровообращения и лимфообращения в тонкой кишке, лимфогранулематоз, лимфосаркома).
Полостное пищеварение нарушается при снижении активности ферментов тонкой кишки, например энтеропептидазы и дуоденазы. Изменения гиперфазности в просвете тонкой кишки, моторно-эвакуаторной функции тонкой кишки, количества и качества пищи и активности ряда регуляторных пептидов — все это факторы, которые могут нарушать полостное пищеварение. Так, например, некоторые гормонально-активные опухоли (гастринома, ВИПома, соматостатинома и др.), продуцирующие регуляторные пептиды, протекают с выраженными нарушениями пищеварения. При муковисцидозе причинами СМА являются снижение активности ферментов поджелудочной железы и нарушение вязкости секретов. К СМА приводит и целый ряд инфекционных и паразитарных заболеваний: лямблиоз, аскаридоз, тениоз и другие.
Процессы пристеночного и мембранного гидролиза пищи и всасывания также зависят от ряда факторов, среди которых можно упомянуть активность ферментных и транспортных систем, состояние слизистой оболочки, состав микрофлоры и др. Функциональная активность энтероцитов зависит от их положения на ворсинках, дифференцировки, скорости обновления и миграции, состояния гликокаликса и пристеночного слоя слизи.
Повреждения тонкой кишки и уменьшение площади всасывания сопровождаются формированием СМА. Поэтому при синдроме короткой кишки (врожденном или пострезекционном) и атрофии ворсинок, возникающей при целиакии, микробных инфекциях, лямблиозе, воздействии некоторых лекарственных средств и облучении, развиваются очень тяжелые изменения многих видов обмена, страдает физическое, а иногда и психическое развитие ребенка.
Аномалии кровеносной и лимфатической систем тонкой кишки тоже ведут к СМА. Например, идиопатическая кишечная лимфангиэктазия характеризуется тяжелой потерей белков, липидов, кальция в желудочно-кишечном тракте (ЖКТ).
СМА наблюдается при многих наследственных и врожденных болезнях, при которых нарушено всасывание аминокислот, моносахаридов, микроэлементов, электролитов, липидов, желчных кислот.
Клиника синдрома мальабсорбции
Анамнез и жалобы
Возраст дебюта заболевания и связь манифестации с теми или иными событиями в жизни пациента, в первую очередь с изменением питания на 1-м году жизни, являются важными дифференциально-диагностическими критериями.
Отчетливое ухудшение состояния в ближайшие 30 мин после приема молока (после кормления грудного ребенка или после употребления молочных продуктов, особенно цельного молока, детьми старшего возраста) с урчанием в животе, вздутием живота, беспокойством, болями в животе, появлением разжиженного стула (возможно появление одного симптома или их комбинации) характерно для лактазной недостаточности. Аналогичная картина после употребления продуктов, содержащих сахар (в т.ч. подслащенное питье или соки у грудных детей) наблюдается при сахаразной недостаточности, а также при употреблении продуктов, содержащих глюкозу и галактозу (в том числе после молока, сахара и т.п.), но не фруктозы, – при глюкозо-галактозной мальабсорбции.
Связь с введением в питание глиадиносодержащих продуктов (манная, геркулесовая, овсяная каши, смеси «Малыш» и др.), возможно, с латентным периодом 1– 2 мес., характерна для целиакии.
Манифестация заболевания после окончания грудного вскармливания со снижением прироста массы тела, диареей со стеатореей, алопецией и поражением кожи отмечается при энтеропатическом дерматите. В последнем случае в крови наблюдается снижение концентрации цинка.
Сохранение неустойчивого стула после перенесенной кишечной инфекции, верифицированной бактериологически, возможно при развившемся так называемом постинфекционном энтерите (энтероколите), вторичной лактазной недостаточности, вторичной сахаразно-изомальтазной недостаточности, глюкозо-галактозной мальабсорбции.
Манифестация антибиотикоассоциированной диареи возможна также после перенесенного некишечного инфекционного заболевания и применения антибиотиков, особенно у детей первого месяца жизни. Антибиотикоассоциированная диарея также может быть как идиопатической (80 % случаев), так и обусловленной Clostridium difficile (10–15 % случаев). Так, частота бессимптомного носительства Clostridium difficile у новорожденных достигает 50 %, а среди взрослых – 3–15 %. Она существенно возрастает (до 15–40 % случаев) при приеме антибиотиков (А.С. Сенаторова, 2010).
Ухудшение состояния стула на фоне стрессовой ситуации характерно для дискинезии ЖКТ (так называемый «синдром раздраженной кишки» у детей старше 1 года и у взрослых).
Для патологии центральной нервной системы (ЦНС) характерны также немотивированные «срывы» при наличии соответствующих неврологических клинических проявлений.
СМА может проявляться иммунодефицитными состояниями, что требует углубленного иммунологического обследования.
Клинические проявления
Несмотря на многообразие этиопатогенетических факторов, в генезе СМА ведущим клиническим синдромом является диспептический, который включает нарушение аппетита, тошноту, рвоту, метеоризм, нарушение стула, чаще с преобладанием поноса или смену запора поносом.
Среди перечисленных клинических симптомов наибольшего внимания заслуживает диарея, степень проявления которой зависит от возраста ребенка, тяжести и длительности течения патологического процесса в кишечнике, сопутствующей патологии, а также своевременности диагностики и проводимого лечения.
Известно, что в патогенезе диареи участвуют четыре основных механизма: кишечная гиперсекреция, повышение осмотического давления в полости кишки, нарушение транзита кишечного содержимого, а также кишечная гиперэкссудация, в соответствии с которыми и выделяют преимущественно секреторную (гипоосмолярную – чрезмерная деконъюгация желчных кислот с их поступлением в просвет толстой кишки и стимуляцией секреции хлоридов и воды), осмотическую (гиперосмолярную – нарушение всасывания водорастворимых веществ в кишечнике с задержкой воды), экссудативную (выпотевание в просвет ЖКТ воды, плазмы, сывороточных белков, крови и слизи с увеличением объема фекальных масс и их жидкостной фазы) и моторную (нарушение продвижения кишечного содержимого по кишечнику) диарею. Все перечисленные механизмы взаимосвязаны и могут в той или иной мере преобладать при синдроме мальабсорбции. Знание ведущего механизма позволяет практическому врачу устанавливать возможную причину имеющегося патологического состояния.
Так, например, при целиакии имеет место осмотическая диарея, связанная с уменьшением общей всасывательной поверхности слизистой оболочки тонкой кишки, а в основе дисахаридной недостаточности лежит секреторная диарея, связанная с изменениями осмотического давления кишечного содержимого вследствие нарушения всасывания в кишечнике электролитов и воды.
Характер диарейного синдрома может также сузить круг дифференциально-диагностического поиска.
Разжиженный пенистый с кислым запахом стул наблюдается при дисахаридазной недостаточности и глюкозо-галактозной мальабсорбции.
Водная диарея может быть при инфекциях и инвазиях, постинфекционном энтерите (энтероколите), дисахаридазной недостаточности, глюкозо-галактозной мальабсорбции, пищевой аллергии и непереносимости белка коровьего молока, дискинезии ЖКТ на фоне патологии ЦНС, при некоторых гормонопродуцирующих опухолях, мастоцитозе, врожденной хлоридной диарее, врожденной натриевой диарее, идиопатической семейной диарее, врожденной гиперплазии надпочечников, дизавтономии семейной.
Жирный стул появляется при экзокринной недостаточности ПЖ (хронический панкреатит, муковисцидоз, изолированная недостаточность липазы, синдром Швахмана – Даймонда) и при патологии кишечника, в том числе целиакии, герпетиформном дерматите, постинфекционном энтерите (энтероколите), экссудативной энтеропатии, дисбактериозе кишечника, абеталипопротеидемии, синдроме Пирсона, короткой тонкой кишке, а также может быть при холепатиях.
Очень жирный стул (жирные капли вытекают из анального отверстия, жирное белье трудно отстирывается, горшок плохо отмывается), нередко сочетающийся с эпизодами выпадения слизистой оболочки прямой кишки, с характерным запахом при выраженной экзокринной недостаточности ПЖ наблюдается при муковисцидозе и врожденной липазной недостаточности.
Выраженная полифекалия, нередко серый, жирный стул бывают при целиакии, герпетиформном дерматите, энтеропатическом акродерматите.
Чередование запоров и кашицеобразного стула или эпизоды кашицеобразного стула на фоне стрессовых ситуаций, нередко со схваткообразными болями в животе, возникают при синдроме раздраженной кишки (дискинезия ЖКТ на фоне дисфункции ЦНС).
Диарея может сочетаться с болями в животе, в первую очередь при кишечных инфекциях и инвазиях, но также и в других ситуациях. Схваткообразные боли, чередование запоров и поносов, выраженные вегетативные расстройства характерны для синдрома раздраженной кишки (дискинезия ЖКТ на фоне дисфункции ЦНС).
Болевой синдром может возникать после употребления молочных продуктов, возможно, в сочетании с меторизмом и обильным пенистым стулом с кислым запахом при лактазной недостаточности.
Почечная колика или ноющие боли в поясничной области с иррадиацией вниз (явления дисметаболической нефропатии с оксалурией, возможно, мочекаменной болезнью) наблюдаются при синдроме Лепера.
Язвенный тип болей, обильные рвоты возникают при синдроме Золлингера – Эллисона (гастринома).
Также боли в животе при СМА могут сопровождать:
- аномалии кишечника;
- пищевую аллергию и непереносимость белка коровьего молока;
- неспецифический язвенный колит;
- болезнь Крона;
- болезнь Уиппла.
Диарея в сочетании с повторной рвотой может отмечаться при следующих заболеваниях:
- пищевая аллергия и непереносимость белка коровьего молока;
- синдром Золлингера
- Эллисона (гастринома);
- аномалии кишечника;
- абеталипопротеидемия;
- дефицит транскобаламина II.
Диарея в сочетании с кожными проявлениями:
- пищевая аллергия и непереносимость белка коровьего молока;
- характерные кожный синдром и алопеция
- при энтеропатическом акродерматите;
- герпетиформные высыпания
- при герпетиформном дерматите.
Диарея с множественными аномалиями, глухотой и нанизмом характерна для синдрома Иохансон – Бицарель, который сопровождается панкреатической недостаточностью.
Диарея с костными аномалиями может быть при синдроме Швахмана, который характеризуется панкреатической недостаточностью и нейтропенией.
Грубые черты лица, паховая грыжа, врожденный вывих бедра, увеличение печени наблюдаются при муколипидозе II, который сопровождается повышенной экскрецией сиалополисахаридов с мочой.
В клинической картине синдрома мальабсорбции выделяют неспецифические и специфические симптомы.
Среди неспецифических симптомов – слабость, утомляемость, анорексия, вздутие живота, флатуленция, урчание и боли в животе.
Слабость и утомляемость могут быть связаны с дисбалансом электролитов, анемией и гиперфосфатемией.
Флатуленция вызывается избыточным бактериальным ростом в кишечнике (вследствие скопления там непереваренной пищи).
Перистальтика может быть видимой на глаз; при пальпации живота возникает ощущение наполненности, «тестоватости» из-за снижения тонуса кишечной стенки.
У детей с СМА вследствие большой потери макро- и микронутриентов через желудочно-кишечный тракт могут формироваться дефицитные синдромы. Кроме того, потеря плазменных белков, аминокислот, липидных компонентов, электролитов создает дополнительные предпосылки для нарушения нутритивного статуса больного, что приводит к нарушению физического развития, проявляющегося в первую очередь в виде снижения массы тела и развития гипотрофии. Снижение массы тела наиболее выражено у пациентов с целиакией и болезнью Уиппла. Кроме того, у детей и подростков с целиакией синдром мальабсорбции приводит к задержке роста.
У детей с СМА нарушение линейного роста связывают с изменением чувствительности к гормону роста в связи со снижением в крови инсулиноподобного фактора роста, что также является результатом воздействия цитокинов, особенно интерлейкина-6.
Также при синдроме мальабсорбции могут появляться отеки в результате гипопротеинемии. Они локализуются преимущественно в области голеней и стоп. При тяжелом течении синдрома возникает асцит, связанный с нарушением всасывания белка, потерей эндогенного белка, гипоальбуминемией.
Дефицит витаминов, возникающий при синдроме мальабсорбции, может сопровождаться различными проявлениями.
Признаки гиповитаминозов проявляются изменениями кожи, ее придатков, языка и слизистых оболочек. Обнаруживаются сухость и шелушение кожных покровов, хейлит, глосситы, стоматиты. Могут появляться пигментные пятна на лице, шее, кистях, голенях и стопах. Ногти становятся тусклыми, расслаиваются. Наблюдаются истончение и выпадение волос, петехиальные или подкожные кровоизлияния, повышенная кровоточивость десен (вследствие дефицита витамина К). При недостаточности витамина А у больных возникают расстройства сумеречного зрения. Для пациентов с дефицитом витамина D характерны боли в костях. Недостаточность витаминов В1 и Е приводит к парестезиям и нейропатиям. Дефицит витамина В12 приводит к мегалобластной анемии (у пациентов с болезнью Крона или с синдромом короткой кишки).
Так, например, в настоящее время доказано, что обеспеченность витамином А определяет реакцию на инфекционное заболевание, в то же время следует учитывать, что любой инфекционный процесс у ребенка, страдающего мальабсорбцией, способствует нарастанию дефицита витамина А. Известно, что дефицит железа и цинка способствует снижению иммунитета, формированию Т-клеточного дефицита, уменьшению числа лимфоцитов, особенно хелперов, что приводит к формированию вторичного иммунодефицитного синдрома [22].
Минеральный обмен нарушен у всех пациентов с синдромом мальабсорбции.
Дефицит кальция является причиной возникновения парестезий, судорог, болей в мышцах и костях. При тяжелом течении синдрома мальабсорбции дефицит кальция (наряду с недостаточностью витамина D) может способствовать возникновению остеопороза трубчатых костей, позвоночника и таза.
Вследствие повышенной нервно-мышечной возбудимости, характерной для гипокалиемии, обнаруживается симптом «мышечного валика»; пациентов также беспокоит вялость, мышечная слабость.
У пациентов с дефицитом цинка, меди и железа появляется кожная сыпь, развивается железодефицитная анемия, повышается температура тела.
При длительном и тяжелом течении синдрома мальабсорбции выявляются симптомы полигландулярной недостаточности. Мальабсорбция кальция может приводить к вторичному гиперпаратиреоидизму.
За матеріалами www.mif-ua.com
Источник
