Платибазия код мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Платибазия.

Платибазия
Описание
Платибазия. Аномалия строения черепа, характеризующаяся его более плоским, чем в норме, основанием. Может иметь врожденный, реже приобретенный характер. Клинически платибазия проявляется при крайней выраженности уплощения или при его сочетании с другими краниовертебральными аномалиями. Для диагностики зачастую достаточно качественной рентгенограммы черепа в боковой проекции, иногда требуется проведение КТ черепа, МРТ головного мозга, рентгенографии или КТ шейного отдела позвоночника. При отсутствии или легкой выраженности клинических симптомов платибазия не нуждается в лечении. Хирургическое вмешательство возможно при сочетанной патологии с выраженной клиникой, оно сводится к увеличению размеров большого затылочного отверстия.
Дополнительные факты
Термин «платибазия» был предложен в 1857 г. Рудольфом Вирховым. В переводе с греческого «basis» — основание и «platys» — плоский, что максимально точно выражает суть аномалии. Платибазия относится к нарушениям развития основания черепа, среди которых выделяют также базилярную импрессию, прогиб задней черепной ямки и конвексобазию. В свою очередь эта группа заболеваний имеет отношение к краниовертебральным аномалиям, куда также относятся аномалия Киари, ассимиляция атланта, атлантоаксиальная дислокация. Важным моментом для практиков в области неврологии является вопрос дифференцировки патологии краниовертебральной зоны. В связи с этим к настоящему времени разработаны четкие рентгенографические и томографические критерии каждой аномалии.
Платибазия
Причины
Наиболее часто встречается первичная, или врожденная, платибазия. К причинам ее развития относят генетическую детерминированность и различные тератогенные факторы: радиационное излучение, прием некоторых медикаментов или контакт с химическими веществами в период беременности, вредные зависимости женщины (наркомания, алкоголизм, курение во время беременности), метаболические нарушения в ее организме (сахарный диабет, гипотиреоз) и перенесенные при беременности инфекции (сифилис, герпес, цитомегаловирус, токсоплазмоз, краснуха). Первичная платибазия отмечается при мукополисахаридозе и синдроме Дауна. Она часто сочетается с базилярной импрессией, аномалией Киари, остеохондропатией.
Вторичная платибазия имеет приобретенный характер и возникает при нарушении структуры костей черепа. Например, при рахите, остеопорозе, остеомаляции, гипотиреозе, соединительнотканной дисплазии, деформирующем остеите. Зачастую она сопровождается базилярной импрессией.
Симптомы
При легкой и средней степени выраженности платибазия не дает клинической симптоматики. Признаки неврологических нарушений появляются лишь при III степени уплощения основания черепа и обусловлены уменьшенным объемом задней черепной ямки. Такая выраженная платибазия характеризуется, в первую очередь, симптомами внутричерепной гипертензии: диффузными распирающими головными болями, ощущением тяжести на глазных яблоках, тошнотами, иногда — рвотами. Возможны признаки вегетативной дисфункции — гипергидроз, приливы холода или жара, тахикардия, колебания АД.
Рвота. Тошнота.
Диагностика
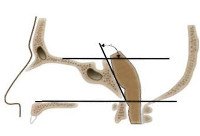
При I-II степени уплощения платибазия зачастую выявляется, как неожиданная находка рентгенолога, поскольку никак не проявляет себя клинически. Основополагающим в диагностике платибазии является определение на боковой проекции черепа базилярного угла Векклера, или сфенобазилярного угла. Его вершиной является центр турецкого седла. Стороны образованы линиями, идущими от вершины к лобно-носовому соединению (назиону) и к переднему краю затылочного отверстия (базиону). Нормальная величина угла Векклера при рентгенографии черепа находится в пределах 123-152° При оценке данного показателя по серединному сагитальному срезу МРТ головного мозга нормальная величина угла варьирует от 125 до 143°. Именно в зависимости от размеров сфенобазилярного угла платибазия делится на 3 степени. К рентгенологическим признакам платибазии относятся: увеличение угла Векклера, укороченный скат, увеличенный до 40-50° угол наклона затылочного отверстия, сохраненная пневматизация клиновидной пазухи, уменьшение расстояния между атлантом и вершиной височно-нижнечелюстного сустава до 19–20 мм при норме 21-39.
Дифференциальная диагностика
Дифференцировать платибазию от базилярной импрессии помогает определение положения эпистрофея (отростка II шейного позвонка) по отношению к линии Чемберлена, проходящей через опистион затылочного отверстия и задний край твердого неба. Платибазия характеризуется расположением эпистрофея на уровне этой линии, для базилярной импрессии типично положение эпистрофея выше линии Чемберлена на 6-30 В затруднительных диагностических случаях, при сочетанной патологии краниовертебральной области, наряду с рентгенографией черепа, целесообразно проведение КТ черепа, МРТ головного мозга, рентгенографии позвоночника в шейном отделе или КТ позвоночника, консультации невролога, генетика, офтальмолога, нейрохирурга.
Лечение
В случаях, когда платибазия не проявляется клиническими симптомами, она не нуждается в терапии. При наличии признаков внутричерепной гипертензии ограничиваются лечением, направленным на ее уменьшение. Назначают ацетазоламид с препаратом калия, 25% р-р магния сульфата, рекомендуют избегать чрезмерной физической нагрузки (особенно кувырки, акробатику, турник) и лимитировать время пребывания за компьютером или телевизором.
В случаях, когда платибазия сочетается с базилярной импрессией и в клинике выражены симптомы мозжечковой атаксии и поражения черепно-мозговых нервов, рассматривается вопрос о проведении хирургического вмешательства. Операция заключается в резекции части затылочной кости с увеличением размеров большого затылочного отверстия, что позволяет уменьшить давление в задней черепной ямке, а, следовательно, сдавление мозжечка и ствола головного мозга.
Профилактика врожденной платибазии заключается в адекватном ведении беременности, устранении опасности воздействия на плод тератогенных факторов, применении в лечении беременной только тех медикаментов, которые не обладают подобным эффектом. Профилактика вторичной платибазии сводится к профилактике рахита, остеомаляции и других заболеваний, протекающих с изменением структуры костной ткани.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: Q75.0
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q65-Q79 Врожденные аномалии пороки развития и деформации костно-мышечной системы / Q75 Другие врожденные аномалии (пороки развития) костей черепа и лица
Определение и общие сведения[править]
Краниосиностоз – преждевременное зарастание одного или нескольких швов черепа, приводящее к формированию характерной деформации.
Краниостеноз – неспецифическое повреждение головного мозга, возникающее вследствие недостаточного расширения полости черепа в период наиболее активного роста мозга.
Несмотря на то что преждевременное синостозирование приводит к характерным деформациям черепа и лицевого скелета и заподозрить заболевание легко даже у новорождённого, в нашей стране этот порок развития диагностируют довольно редко. А самое главное – в подавляющем большинстве случаев диагноз ставят после 1 года, что существенно отражается как на развитии ребёнка, так и на конечном результате лечения. Современные достижения реконструктивной хирургии и изменение отношения врачей к деформациям черепа как к неоперабельным состояниям, произошедшее в последние годы, позволяют надеяться на более частое и, самое главное, раннее выявление деформаций черепно-лицевой области, связанных с преждевременным синостозированием швов.
Эпидемиология
По международной статистике, преждевременное закрытие одного из швов черепа в среднем возникает у 1 на 1000 новорождённых (от 0,02 до 4%). Синдромальные синостозы встречают с частотой 1:100 000-300 000.
Классификация
Так, синостоз сагиттального шва приводит к скафоцефалии, синостоз всего коронарного шва – к брахицефалии, синостоз половины коронарного шва вызывает плагиоцефалию, а синостоз метопического шва – тригоноцефалию. Синостозирование всего лямбдовидного шва или его половины приводит к деформации затылочной области. Степень деформации напрямую зависит не только от степени синостозирования и количества швов, включённых в деформацию, но и от состояния самого головного мозга. Так, при наличии сопутствующей гидроцефалии тяжесть деформации усиливается. При наличии микроцефалии, обусловленной нарушением роста головного мозга, деформации малозаметны.
Наиболее удобная этиологическая классификация краниосиностозов предложена М. Cohen (1986).
Известны следующие краниосиностозы:
• Несиндромальные (изолированные).
• Синдромальные:
– моногенные:
– с аутосомно-доминантным типом наследования;
– с аутосомно-рецессивным типом наследования;
– Х-сцепленные;
– с неустановленным типом наследования;
– хромосомные;
– неполные синдромальные (от двух до четырёх признаков);
– синдромы, вызванные действием факторов внешней среды.
По анатомическому признаку краниосиностозы можно разделить следующим образом:
• Моносиностозы:
– изолированный синостоз сагиттального шва;
– изолированный синостоз метопического шва;
– изолированный синостоз коронарного шва односторонний;
– изолированный синостоз коронарного шва двусторонний;
– изолированный синостоз лямбдовидного шва односторонний;
– изолированный синостоз лямбдовидного шва двусторонний.
• Полисиностоз
• Пансиностоз
В подавляющем большинстве случаев происходит преждевременное закрытие одного из швов черепа – моносиностоз. Иногда в процесс могут включаться два шва и более – полисиностоз. В самых тяжёлых случаях происходит синостозирование всех черепных швов – такое состояние называют пансиностозом.
Очень часто преждевременное синостозирование не сопровождается другими пороками развития. В таких случаях говорят об изолированном краниосиностозе. Существует и другая группа, для которой характерно наличие совокупности пороков развития, сопутствующих синостозу определённого шва, или у которых имеется синостозирование отдельной группы черепных швов, приводящих к характерной деформации лица и черепа. В таких случаях, как правило, может быть установлен тип наследования, а иногда выявлены и генетические нарушения – тогда говорят о синдромальных краниосиностозах.
Этиология и патогенез[править]
О природе преждевременного синостозирования швов в настоящее время известно мало. Предложено много объяснений возникновения данного заболевания, самые популярные из них – теории о внутриутробных, гормональных, наследственных нарушениях, механическая теория (сдавление головы плода в матке) и т.д. Дефект в гене рецептора фактора роста фибробластов (FGFR) 1, 2, 3 в настоящее время признан одним из основных патогенетических факторов.
Основные швы свода черепа – сагиттальный, коронарный, лямбдовидный и метопический. При поражении костного шва происходит компенсаторный рост костей перпендикулярно его оси (закон Вирхова). Результатом этого становится характерная деформация – своя для каждого из замкнутых швов.
Клинические проявления[править]
Самый известный индикатор преждевременного синостозирования швов черепа – раннее закрытие большого родничка. В некоторых случаях синдромальных синостозов, когда в патологический процесс включено несколько швов, и особенно при сопутствующем расширении желудочков головного мозга, большой родничок может не закрываться до 2-3-летнего возраста.
Наличие пальцевых вдавлений на обзорных рентгенограммах черепа характерно для пациентов с преждевременным синостозированием швов черепа. Усиление рисунка пальцевых вдавлений возникает, когда другие компенсаторные механизмы не справляются с внутричерепной гипертензией. Иногда пальцевые вдавления видны уже у новорождённых. В таких случаях выявляют сочетанное поражение нескольких швов черепа.
Ещё один патогномоничный признак повышения внутричерепного давления – венозный застой на глазном дне и отёк соска зрительного нерва. В случаях изолированных моносиностозов подобные находки не так часты. При полисиностозах длительно существующая внутричерепная гипертензия нередко приводит к формированию частичной атрофии зрительных нервов.
Из инструментальных методов диагностики наилучшим признана компьютерная томография с трёхмерным ремоделированием изображения костей свода черепа и лица. Исследование позволяет выявить внутричерепные признаки гипертензии, подтвердить наличие синостоза в случае изолированного повреждения и установить все заинтересованные швы в случае полисиностоза.
Самый простой способ диагностики преждевременного синостозирования швов черепа – осмотр. Уже у новорождённого можно предположить краниосиностоз лишь на основании формы головы. Нестандартная форма черепа, особенно в сочетании с деформацией лицевого скелета, должна натолкнуть любого врача на мысль о данном заболевании.
У детей с синостозированием нескольких швов отмечают чёткую тенденцию к увеличению степени неврологического дефицита пропорционально количеству заинтересованных швов. В случаях поражения двух швов и более уже можно говорить о краниостенозе. Если у детей с изолированным синостозом одного из черепных швов переход от стадии субкомпенсации в стадию декомпенсации происходит примерно в 10% случаев, то при полисиностозе такой переход происходит более чем у половины детей. Обычно неврологические признаки проявляются в возрасте 2-3 лет, но к этому моменту головной мозг уже повреждён.
Краниосиностоз: Диагностика[править]
Дифференциальный диагноз[править]
Деформации черепа могут быть не связаны с преждевременным синостозированием швов. Или, наоборот, преждевременное синостозирование швов черепа может быть следствием какого-либо повреждения головного мозга, вызывающего остановку его роста. В таких случаях оперативное лечение может быть рассмотрено только по косметическим соображениям, так как функциональное улучшение от такого вмешательства получить невозможно.
Краниосиностоз: Лечение[править]
Что касается лечения краниосиностозов, то в настоящее время хирургические методики детально отработаны и в условиях специализированной клиники практически не сопровождаются осложнениями. А самое главное – чем меньше возраст пациента, тем меньше риск осложнений и лучше функциональный и косметический результаты.
Самым активным периодом роста головного мозга считают возраст до 2 лет.
К этому возрасту головной мозг достигает 90% объёма взрослого. Таким образом, с функциональной точки зрения предотвратить краниостеноз можно ранним оперативным лечением. По данным литературы, оптимальным возрастом лечения краниосиностозов можно считать период с 6 до 9 мес. Преимуществами лечения в данном возрасте признаны следующие факты:
• лёгкость манипулирования с тонкими и мягкими костями черепа;
• облегчение окончательного ремоделирования формы черепа быстро растущим мозгом;
• чем младше ребёнок, тем полнее и быстрее заживают остаточные костные дефекты.
Если лечение выполняют после 3 лет, сомнительно, что оно приведёт к значительному улучшению функций головного мозга и органа зрения. В большей степени операция будет направлена на устранение представленной деформации, т.е. будет носить косметический характер.
Основная особенность современного хирургического лечения – не только увеличение объёма черепа, но и исправление его формы.
В настоящее время лечение наиболее успешно проводят там, где вместе работают челюстно-лицевой хирург и нейрохирург. Оперативное лечение заключается в ремоделировании костей свода черепа. Для этого кости деформированных участков снимают и переставляют в правильное анатомическое положение, при этом полость черепа увеличивается.
Профилактика[править]
Прочее[править]
Скафоцефалия
Среди общего числа изолированных синостозов скафоцефалия – наиболее частое заболевание, возникающее с частотой 50-60%.
Клиническая картина
Преждевременное заращение сагиттального шва характеризуется увеличением передне-заднего размера черепа и уменьшением его ширины. Голова ребёнка резко вытянута в продольном направлении с нависающими лобной и затылочной областями и вдавленными височными областями. Эти изменения черепа приводят к формированию узкого овального лица. Такой вид деформации называют скафоцефалией, или ладьевидным черепом.
Осмотр и физикальное обследование
Характерная форма черепа видна уже с рождения. При осмотре головы сверху заметно втяжение теменных областей, что даёт ощущение циркулярной перетяжки свода черепа на уровне или чуть кзади от ушных раковин.
Достаточно характерным считают наличие костного гребня, пальпируемого в проекции сагиттального шва. Форма головы с возрастом меняется незначительно. К окончанию роста мозгового черепа (5-6 лет) становится более очевидной деформация лица в виде вытянутого по вертикальной оси овала, суженного в височных областях.
В грудном возрасте у детей возможна лёгкая задержка психомоторного развития. Но, как правило, при отсутствии сопутствующей патологии ребёнок нормально развивается до 3-4 лет. Начиная с этого возраста могут появляться нарушения зрения, обусловленные повреждением зрительного нерва, и неврологические симп-томы в виде головных болей, быстрой утомляемости, раздражительности и т.д. Нередко эти жалобы длительное время расценивают как особенности характера, реакцию на изменения погоды, авитаминоз, дефицит внимания и др.
Лабораторные и инструментальные исследования
При проведении компьютерной томографии (КТ) для сагиттального синостоза считают специфичными обнаружение на срезах увеличенного передне-заднего диаметра и практически одинаковую длину битемпорального и бипариетального диаметров. При проведении трёхмерного ремоделирования изображения видно отсутствие просвета в проекции сагиттального шва.
Лечение
Оперативное лечение лучше всего проводить детям с возраста 4-6 мес. В этот период можно при минимальном объёме вмешательства получить достаточно стойкий результат. В таком возрасте обычно используют методику π-пластики. Смысл операции заключается в создании костных дефектов в области теменных костей для облегчения роста головного мозга в ширину.
Детям старше года часто приходится выполнять ремоделирование всего свода черепа, что увеличивает время операции втрое и сопровождается большим риском послеоперационных осложнений. Обычно достаточно одной операции, чтобы головной мозг мог беспрепятственно расти, а пропорции лица и черепа стали нормальными.
Метотипический краниосиностоз
Синоним: Тригоноцефалия.
Эпидемиология
Самый редкий представитель группы изолированных краниосиностозов – метопический краниосиностоз, составляющий 5-10% от общего количества.
Клиническая картина и диагностика
Несмотря на низкую частоту, данное заболевание, пожалуй, чаще всего распознают из-за характерной клинической картины. При раннем замыкании метопического шва происходит формирование треугольной деформации лба с образованием костного киля, идущего от надпереносья до большого родничка. При взгляде на такой череп сверху видна чёткая треугольная деформация с вершиной в области надпереносья. При этом верхние и латеральные края орбит смещаются кзади, что даёт ощущение разворота плоскости орбит кнаружи у уменьшения межорбитального расстояния – гипотеллоризм. Деформация лба настолько необычна, что детей с тригоноцефалией часто консультируют генетики и наблюдают как носителей наследственных синдромов, сопровождающихся снижением интеллекта.
С возрастом происходит небольшое исправление деформации лба за счёт сглаживания вершины гребня и развития лобных пазух, но сохраняются выраженная кривизна лобной кости, гипотеллоризм и разворот надглазничных краёв кнаружи. Предугадать степень повреждения головного мозга невозможно.
В этой группе больных практически с равной частотой отмечают как хорошую компенсацию, так и выраженные нарушения со стороны органов зрения, заметную интеллектуальную задержку.
Лечение
Оперативное лечение можно проводить с 6-месячного возраста. Традиционная схема операции заключается в ремоделировании верхнеорбитального комплекса с устранением разворота орбит кзади и исправлением кривизны лобной кости. В большинстве случаев одной операцией, проведённой в срок, удаётся не только достичь улучшения функций ЦНС, но и добиться хорошего косметического результата.
Синостоз лямбдовидного шва
Лямбдовидный шов, так же как и коронарный, разделён на две половины в точке соприкосновения с сагиттальным швом, следовательно, возможно как одностороннее, так и двустороннее его повреждение.
Эпидемиология
Частота преждевременного смыкания шва составляет примерно 10% и в подавляющем большинстве случаев носит односторонний характер.
Клиническая картина и диагностика
При одностороннем синостозировании возникает уплощение затылочной области с формированием затылочной плагиоцефалии. Данный синостоз представляется самым трудным для диагностики по причине того, что одностороннее уплощение затылка практически всегда врачи расценивают как “позиционное”, т.е. обусловленное вынужденным положением головы ребёнка на боку. Такое вынужденное положение часто наблюдают у детей с односторонним повышением мышечного тонуса или в случае кривошеи. Отличительные признаки синостоза: синостотическую деформацию определяют с рождения, с возрастом она существенно не меняется независимо от проводимых мероприятий, направленных на изменение положения головы ребёнка в кроватке.
Позиционная плагиоцефалия возникает после рождения, усугубляется в первые месяцы жизни и имеет склонность к значительному регрессу после начала физиотерапевтических мероприятий.
Так как деформация черепа практически незаметна под волосяным покровом, а явные неврологические проявления отсутствуют, то лямбдовидный синостоз бывает самым недиагностируемым в данной группе заболеваний. Несмотря на это риск неврологических нарушений диктует необходимость раннего распознавания и лечения заболевания.
Лечение
Хирургическое лечение обычно выполняют в возрасте 6-9 мес, когда ребёнок начинает проводить больше времени в состоянии бодрствования, так как уменьшается вероятность рецидива деформации от давления на ремоделированную область. Смысл операции заключается в краниотомии теменно-затылочного лоскута со стороны повреждения и его ремоделировании для создания приемлемой кривизны.
Практически всегда лечение бывает одномоментным и одноэтапным, так как небольшие остаточные деформации надёжно скрываются волосяным покровом и не требуют повторных вмешательств.
Изолированная оксицефалия
Синонимы: акроцефалия, башенный череп
Определение и общие сведения
Изолированная оксицефалия представляет собой форму несиндромального краниосиностоза с поздней манифестацией, характеризующуюся преждевременным слиянием как венечного, так и сагиттального швов, а в некоторых случаях и лямбдовидного шва. Компенсационный рост в области переднего родничка приводит к образованию конусообразного черепа.
Распространенность акроцефалии не известна. Изолированная оксицефалия обычно бывает спорадической, но сообщалось о семейных случаях.
Этиология и патогенез
Этиология акроцефалии не известна.
Клинические проявления
Средний возраст при постановке диагноза составляет около шести лет. Повышенное внутричерепное давление является общим клиническим симптомом акроцефалии (более 60% пациентов), что приводит к частым офтальмологическим осложнениям (отек хрительного нерва) и умеренному или тяжелому интеллектуальному дефициту. На МРТ часто обнаруживается мальформация Киари типа I.
Диагностика
Диагноз основан на клиническом обследовании и данный визуализации.
Дифференциальный диагноз
Оксицефалия также может быть симптомом определенных синдромов (синдром Крузона и синдром Пфайфера). Синдромальную и несиндромальную формы можно отличить по отсутствию аномалий конечностей и/или лица при несиндромальных формах.
Лечение
Хирургическая коррекция черепа необходима для купирования повышенного внутричерепного давления и стабилизации интеллектуального уровня, операция должна быть выполнена в детстве, как только будет установлен клинический диагноз.
Источники (ссылки)[править]
Детская хирургия [Электронный ресурс] / Под ред. Ю.Ф. Исакова, А.Ф. Дронова – М. : ГЭОТАР-Медиа, 2009. – https://www.rosmedlib.ru/book/ISBN9785970406793.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
