Плазмоцитома код мкб 10
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Плазмоцитома.
Описание
Плазмоцитома (в форме единичной плазмоцитомы или генерализованной миеломы) – это неопластическое заболевание клеток плазмы, вызываемое деструкцией костей, анемией, увеличением иммуноглобулина, инфекциями и заболеваниями почек. Для постановки диагноза необходим анализ протеина в моче (по Бенсу-Джонсу), определение увеличения количества клеток плазмы при биопсии костного мозга, а также рентген остеолиза.
Симптомы
Экстрамедуллярная миелома кожи (плазмоцитома) в отличие от миеломной болезни протекает без специфического для данного заболевания поражения костного мозга, а также других органов, которые обычно вовлечены в системный процесс (селезенка, лимфатические узлы). Поражение кожи при экстрамедуллярных миеломах встречается в 4% случаев. В то же время известны наблюдения, когда у больных с первичной кожной миеломой по истечении нескольких лет развивался системный миеломатоз. При развитии плазмоклеточной лейкемии кожа также может вовлекаться в патологический процесс, в этом очаги поражения могут иметь специфический характер. Первичная плазмоцитома кожи относится к ВЗЛК с относительно благоприятным клиническим течением. При отсутствии метастазирования с вовлечением костного мозга и гиперкальциемии продолжительность жизни у 40% больных достигает 10 лет. Если множественная миелома метастазирует из костного мозга в кожу, это обычно рассматривается как плохой прогностический признак, средняя продолжительность жизни таких больных колеблется от 1,5 мес до 1 года.
При первичной плазмацитоме на коже возникают солитарные или множественные очаги в виде инфильтрированных бляшек, довольно четких, округлых очертаний, размером от 1 до 5-6 см, которые постепенно увеличиваются, становятся узловатыми, сферическими по форме, имеют плотноэластичес-кую консистенцию. Поверхность таких опухолей обычно гладкая, блестящая, но может мацерироваться и изъязвляться. Регионарные лимфатические узлы могут вовлекаться в патологический процесс.
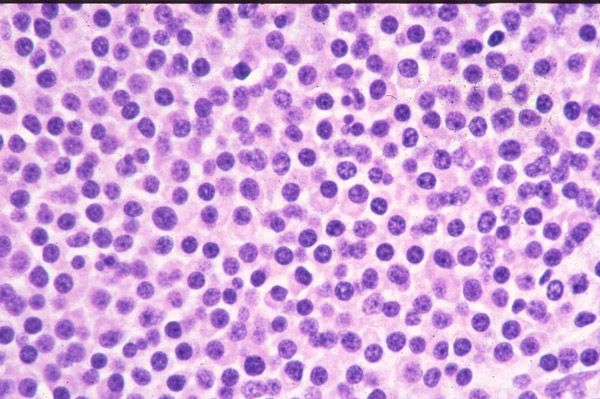
Плазмоцитома состоит преимущественно из мономорфных, плотно прилежащих друг к другу комплексов зрелых плазматических клеток. В цитоплазме определяются ШИК-положительные, диастазорезистентные включения, которые особенно заметны при электронной микроскопии. Иммунобласты, плазмобласты, лимфоциты, как правило, отсутствуют. Иногда среди опухолевых клеток или в стенках сосудов отмечаются отложения амилоида. В ряде наблюдений описано наличие псевдоангаоматозных структур, содержащих эритроциты в лакунообразных образованиях без эндотелиальной выстилки. Методом прямой иммунофлюоресценции в цитоплазме клеток плазмоцитарного ряда выявляются иммуноглобулины.
Диагностика
Фенотипическая характеристика плазмоцитомы: CD20-; CD79a±; CD38+; LCA-. Диагностика первичной плазмацитомы кожи довольно затруднительна.
Дифференциальная диагностика
Дифференциальный диагноз проводится с вторичными плазмацптомами, которые наблюдаются у пациентов с миеломной болезнью, с другими клиническими вариантами ТЗЛК и ВЗЛК, метастазами в кожу злокачественных новообразований из внутренних органов, саркоидозом, глубокими микозами.
Причины
Этиология плазмоцитомы еще неясна. Дискутируются две наиболее вероятные точки зрения.
1. Плазмоцитома развивается как типичная клеточная пролиферация в ответ на антигенный стимул. Логически данную теорию может подтвердить выявление специфического антигена. Между тем удалось доказать, что М-белки обладают активностью антител. Исследователи исходили из того факта, что наличие около 10е видов специфичностей с активностью антител исключает случайность полученных данных. Поэтому было высказано предположение, что антигенный стимул может служить своеобразным индуктором для запуска процесса пролиферации. Подобный механизм действует к примеру при рецидивирующем полиартрите, когда выявляют М-белок с активностью антител к стрептолизину, а также при столбнячной инфекции, когда компонент реагирует с макроглобулином лошади.
Против концепции, основанной на существовании антигенной стимуляции, говорят следующие факты:
- пролиферативные процессы, обусловленные антигенным стимулом, происходят преимущественно в периферических органах лимфатической системы: пролиферацию клеток миеломы наблюдают прежде всего в костном мозге;
- антигенная стимуляция, как правило, приводит к продукции разных классов Ig, при этом каждый класс Ig обладает активностью антител, которые отличаются гетерогенностью по физико-химическим и иммунологическим свойствам.
Тем не менее клинические наблюдения и экспериментальные. Данные свидетельствуют о том, что определенная роль принадле–жит специфическому или неспецифическому стимулу. Так, до некоторой степени типичная картина заболевания может развиваться при хронических инфекциях: остеомиелите, пиелонефрите, туберкулезе, гепатите, холецистите, а также при желчнокаменной болезни. Скорее закономерным, чем случайным, следует назвать факт сочетания плазмоцитомы или сходных явлений с другими опухолями. При анализе значительного клинического материала М-протеин обнаружен в 15-19% новообразований, прежде всего в прямой и сигмовидной кишках, предстательной и молочных железах.
2. Плазмоцитома рассматривается как новообразование. В этом случае должна существовать конкретная причина превращения лимфоцита в плазматическую клетку, а это в свою очередь означает, что определенные клетки выходят из-под контроля нормальной клеточной регуляции и вовлекаются в процесс аномальной пролиферации. Иммунологический анализ с помощью В-клеточных маркеров выявляет ситуацию,сходную с хроническим лимфолейкозом. Наряду с этим среди клеток плазмоцитомы обнаружены переходные формы – от секретирующих плазматических клеток (включая продукцию М-фракции) до пролиферации преимущественно В-клеточного типа (с низким уровнем М-фракции). G неопластической пролиферации свидетельствуют первые сообщения об антигене, специфичном для миеломы.
Хотя из экспериментальных данных следует, что особую роль могут играть генетические факторы, относительно плазмоцитомы человека этот факт еще не доказан. Наиболее вероятно, что это процесс новообразования. Имеются отдельные указания на частоту семейных случаев заболевания и связь с другими лимфо- или миелопролиферативными процессами, а также аномалиями хромосом.
Участие вирусов было показано лишь в единичных случаях. Существенное значение может иметь хроническая антигенная стимуляция. Seligmann объединил все существующие знания в гипотезу «двойного стимула». Первый стимул исходит от антигена и приводит к соответствующей моноклинальной В-клеточной пролиферации, которая в виде исключения может оказаться доброкачественной моноклональной гаммапатией. Второй онкогенный или мутагенный стимул через месяцы или годы путем трансформации субклона клеток приводит к опухолевому росту. В то время как эндогенная клональная пролиферация остается основой патогенетической теории, стали известны данные об активности гуморального фактора у экспериментальных животных: фактор повышал число клеток с идиотипом плазмоцитомы и индуцировал появление моноклональных mlg у интактных животных. Одновременно снижалась продукция антител при первичном ответе. Полагают, что указанный фактор мог бы играть подобную роль и в организме человека.
Лечение
Пролиферирующая плазматическая клетка в определенной мере чувствительна к действию лучевой терапии. Существует зависимость от степени зрелости клеток, кроме того, – выявлены индивидуальные различия. Учитывая эти факторы, следует исходить из индивидуальной дозы лучевой терапии. В целом она составляет 2000-3500 рад.
Среди лечебных мероприятий первое место занимает химиотерапия. При лечении цитостатиками наиболее выраженный клинический эффект был получен с помощью сарколизина и мельфалана. В первые 4 дня назначают 0,25 мг/кг мельфалана+2 мг/кг преднизолона, в последующие 4 дня – только преднизолон в постепенно снижающихся дозах (1,5-1,0-0,5-0,25 мг/кг). Второй цикл проводят с перерывом примерно в 6 недель. По мере необходимости используют мельфалан с постепенным повышением дозы на 0,05 мг/кг. Лечение проводят под контролем клинического анализа крови, вносят коррективы при уменьшении содержания лейкоцитов до 3000/мкл.
Менее эффективен циклофосфамид. На фоне этой терапии течение болезни может значительно варьировать. При использовании двух указанных алкилирующих средств иногда спустя 4 года возникает эффект истечения, когда опухоль все меньше проявляет свои свойства, что отчасти связывают с угнетением процессов дифференцировки и пролиферации. Четкой корреляции между типом плазмоцитомы и действием цитотоксической терапии не установлено. Ремиссии наступают в 60-70% случаев и могут продолжаться несколько лет. Лечение цитостатиками позволяет продлить срок жизни больного с 17 до 31-50 мес. Однако оно сопряжено с реальной опасностью развития лейкоза (2-6%). Факт развития резистентности к препаратам послужил причиной поиска оптимальной комбинированной терапии. В рамках этой проблемы, актуальной для клиники других лимфопролиферативных заболеваний были разработаны программы, состоящие из циклофосфамида, кармустина, ломустина и преднизолона. С известным успехом используют Doxorubicin, Vinkristin и другие препараты и их комплексы. Примерно у 60% больных комбинированная терапия приводит к снижению на 75% размеров опухолевой массы с соответствующим клиническим улучшением. С помощью интерферона в отдельных случаях была достигнута временная ремиссия.
Признаком терапевтического эффекта служит снижение концентрации М-протеина. Важно также определение содержания румикроглобулина и белка Бенс-Джонса, а также В-лимфоцитов периферической крови. Первый параметр в связи с коротким периодом полураспада (8-12 час) значительно изменяется уже через несколько дней, а парапротеин (период полураспада 15- 20 час) лишь через несколько недель. Особый интерес среди В-клеток периферической крови представляют моноклональные пролиферирующие клетки. Регулярный контроль за этими показателями служит условием оптимальной терапии. В качестве критериев ремиссии предлагают следующее:
- уменьшение опухолевой массы более чем на 75%,.
- снижение концентрации парапротеина до 25%,.
- снижение уровня протеинурииБенс-Джонсаболее чем на 90%.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Такая болезнь, как плазмоцитома вызывает достаточно большой интерес в области иммунологических исследований, так как отличается выработкой огромного количества иммуноглобулинов с однородной структурой.
Плазмоцитома относится к злокачественным опухолям, состоящих из плазматических клеток, растущих в мягких тканях или в пределах осевого скелета.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
C90 Множественная миелома и злокачественные плазмоклеточные новообразования
Эпидемиология
За последние годы это заболевание стало проявляться намного чаще. При чем, у мужчин заболеваемость на плазмоцитому выше. Обычно болезнь диагностируется у пациентов старше 25 лет, но пик заболеваемости приходится на 55-60 лет.
 [7], [8], [9], [10], [11], [12], [13], [14]
[7], [8], [9], [10], [11], [12], [13], [14]
Причины плазмоцитомы
Врачи все еще не выяснили до конца, какие именно причины провоцируют В-лимфоциты мутировать в миеломные клетки.
 [15], [16]
[15], [16]
Факторы риска
Были выявлены основные факторы риска этого заболевания:
- Пожилые мужчины и мужчины среднего возраста – пламоцитома начинает развиваться, когда снижается количество мужского гормона тестостерона в организме.
- На людей в возрасте до 40 лет приходится лишь 1% пациентов с этим заболеванием, поэтому можно утверждать, что болезнь чаще поражает после 50 лет.
- Наследственность – около 15% пациентов с плазмоцитомой выросли в семьях, где у родственников были зарегистрированы случаи мутаций В-лимфоцитов.
- Люди с лишним весом – при ожирении происходит снижение обмена веществ, что может приводить к развитию данной болезни.
- Облучение радиоактивными веществами.
 [17], [18], [19], [20], [21], [22], [23]
[17], [18], [19], [20], [21], [22], [23]
Патогенез
Плазмоцитома может возникнуть в любой части тела. Одиночная плазмоцитома кости возникает из клеток плазмы, расположенных в костном мозге, в то время как экстрамедуллярная плазмоцитома, как полагают, возникает из плазматических клеток, расположенных на слизистых оболочках. Оба варианта болезни – различные группы новообразований с точки зрения расположения, опухолевой прогрессии и общей выживаемости. Некоторые авторы рассматривают одиночную плазмоцитому кости как маргинальную клеточную лимфому с обширной плазмацитарной дифференцировкой.
Цитогенетические исследования обнаруживают периодические потери в хромосоме 13, хромосомного плеча 1р и хромосомного плеча 14Q, а также участков в хромосомных плечах 19p, 9q и 1Q. Интерлейкин 6 (IL-6) по-прежнему считается основным фактором риска прогрессирования расстройств, вызванных плазматическими клетками.
Некоторые гематологи рассматривают одиночную плазмоцитому кости как промежуточный этап в эволюции от моноклональной гаммапатии неясной этиологии до множественной миеломы.
 [24], [25], [26], [27]
[24], [25], [26], [27]
Симптомы плазмоцитомы
При плазмоцитоме или миеломной болезни сильнее всего страдают почки, суставы и иммунитет больного. Основные симптомы зависят от того, на какой стадии протекает болезнь. Примечательно, что в 10% случаев пациент не замечает никаких необычных симптомов, так как парапротеин не вырабатывается клетками.
При небольшом количестве злокачественных клеток плазмоцитома никак не проявляет себя. Но при достижении критического уровня данных клеток происходит синтез парапротеина с развитием следующей клинической симптоматики:
- Ломит суставы – появляются болевые ощущения в костях.
- Болят сухожилья– в них откладываются патологический белок, который нарушает основные функции органов и раздражает их рецепторы.
- Боли в области сердца
- Частые переломы костей.
- Сниженный иммунитет – угнетаются защитные силы организма, так как костный мозг вырабатывает слишком мало лейкоцитов.
- Большое количество кальция из разрушенных костных тканей попадает в кровь.
- Нарушение работы почек.
- Анемия.
- ДВС-синдром с развитием гипокоагуляции.
Формы
Есть три отдельные группы заболевания, определенные Международной рабочей группой по миеломе: одиночная плазмоцитома кости (SPB), внекостная, или экстрамедуллярная плазмоцитома (EP) и мультифокальная форма множественной миеломы, которая является либо первичной или рецидивирующей.
Для упрощения, одиночные плазмоцитомы можно разделить на 2 группы в зависимости от местоположения:
- Плазмоцитома костной системы.
- Экстрамедуллярная плазмоцитома.
Наиболее распространенной из них является одиночная плазмоцитома кости. На нее приходится около 3-5% от всех злокачественных опухолей, вызванных плазматическими клетками. Встречается в виде литических повреждений внутри осевого скелета. Экстрамедуллярная плазмоцитома наиболее часто встречаются в верхних дыхательных путей (85%), но может локализоваться в любой мягкой ткани. Примерно в половине случаев наблюдается парапротеинемия.
Солитарная плазмоцитома
Солитарной плазмоцитомой называют опухоль, которая состоит из плазматических клеток. Это заболевание костных тканей является локальным, в чем и состоит его главное отличие от множественной плазмоцитомы. У некоторых больных сначала развивается солитарная миеломная болезнь, которая потом может трансформироваться в множественную.
При солитарной плазмоцитоме поражается кость на каком-то одном участке. При проведении лабораторных обследований у больного диагностируется нарушение работы почечной системы, гиперкальциемия.
В некоторых случаях болезнь протекает совершенно незаметно, даже без изменений основных клинических показателей. При этом прогноз для больного является более благоприятным, чем при множественной миеломной болезни.
 [28], [29], [30], [31], [32], [33]
[28], [29], [30], [31], [32], [33]
Экстрамедуллярная плазмоцитома
Экстрамедуллярная плазмоцитома является тяжелым заболеванием, при котором клетки плазмы трансформируются в злокачественные опухоли с быстрым распространением по организму. Как правило, подобная опухоль развивается в костях, хотя в некоторых случаях может локализоваться и в других тканях организма. Если опухоль поражает только плазматические клетки, то диагностируется изолированная плазмоцитома. При многочисленных плазмоцитомах можно говорить о множественной миеломной болезни.
 [34], [35], [36]
[34], [35], [36]
Плазмоцитома позвоночника
Плазмоцитома позвоночника отличается следующими симптомами:
- Сильными болевыми ощущениями в позвоночнике. При этом боль может нарастать постепенно, одновременно с увеличением опухоли. В некоторых случаях болезненные ощущения локализируются в одном месте, в других – отдают в руки или ноги. Такие боли не проходят после принятия безрецептурных анальгетиков.
- У пациента меняется чувствительность кожных покровов ног или рук. Часто происходит полное онемение, ощущение покалывания, гипер- или гипоэстезия,, повышение температуры тела, жар или наоборот ощущение холода.
- Больному трудно передвигаться. Меняется походка, могут появляться проблемы с ходьбой.
- Затрудненное мочеиспускание и опорожнение кишечника.
- Анемия, частая утомляемость, слабость во всем теле.
Плазмоцитома кости
При созревании В-лимфоцитов у больных на плазмоцитому кости под воздействием определенных факторов происходит сбой – вместо плазмоцитов образуется миеломная клетка. Она отличается злокачественными свойствами. Мутировавшая клетка начинает клонировать саму себя, что увеличивает количество миеломных клеток. Когда эти клетки начинают скапливаться, развивается плазмоцитома кости.
Миеломная клетка образуется в костном мозге и начинает прорастать из него. В костной ткани она активно делится. Как только эти клетки попадают в костную ткань, они начинают активировать остеокласты, разрушающие ее и создающие пустоты внутри костей.
Болезнь протекает медленно. В некоторых случаях может пройти около двадцати лет с момента мутации В-лимфоцита до диагностирования заболевания.
Плазмоцитома легких
Плазмоцитома легких является сравнительно редким заболеванием. Чаще всего она поражает мужчин в возрасте от 50 до 70 лет. Обычно атипичные плазматические клетки прорастают в крупных бронхах. При диагностировании можно увидеть четко ограниченные, округлые серовато-желтые однородные узелки.
При плазмоцитоме легких не поражается костный мозг. Метастазы распространяются гематогенным путем. Иногда в процесс вовлекаются соседние лимфатические узлы. Чаще всего болезнь протекает бессимптомно, но в редких случаях возможны такие признаки:
- Частый кашель с выделением мокроты.
- Болезненные ощущения в области груди.
- Повышение температуры тела до субфебрильных цифр.
При исследованиях крови никаких изменений не выявляется. Лечение заключается в проведении операции с удалением патологических очагов.
Диагностика плазмоцитомы
Диагностика плазмоцитомы проводится с помощью следующих методов:
- Собирается анамнез – специалист расспрашивает больного о характере болей, когда они появились, какие еще симптомы он может выделить.
- Врач осматривает пациента – на этой стадии можно выявить основные признаки плазмоцитомы (пульс учащается, кожные покровы бледные, множественные гематомы, опухолевые уплотнения на мышцах и костях).
- Проведение общего анализа крови – при миеломной болезни показатели будут следующими:
- СОЭ – не ниже 60 мм в час.
- Снижение количества эритроцитов, ретикулоцитов, лейкоцитов, тромбоцитов, моноцитов и нейтрофилов в сыворотке крови.
- Сниженный уровень гемоглобина (меньше, чем 100 г/л).
- Можно обнаружить несколько плазматических клеток.
- Проведение биохимического анализа крови – при плазмоцитоме будет обнаружено:
- Увеличение количества общего белка (гиперпротеинемия).
- Снижение альбумина( гипоальбуминемия).
- Повышение мочевой кислоты.
- Повышение уровня кальция в крови (гиперкальциемия).
- Повышение креатинина и мочевины.
- Проведение миелограммы – в процессе изучается строение клеток, которые находятся в костном мозге. В грудине с помощью особого инструмента делается прокол, из которого извлекается небольшое количество костного мозга. При миеломной болезни показатели будут следующими:
- Высокий уровень плазматических клеток.
- В клетках обнаружено большое количество цитоплазмы.
- Нормальное кроветворение угнетено.
- Есть незрелые нетипичные клетки.

- Исследование лабораторных маркеров плазмоцитомы – кровь из вены в обязательном порядке берут ранним утром. Иногда можно использовать мочу. При плазмоцитоме в крови будут обнаружены парапротеины.
- Проведение общего анализа мочи – определение физико-химических характеристик мочи больного.
- Проведение рентгенографии костей – с помощью этого метода можно обнаружить места их поражения, а также поставить окончательный диагноз.
- Проведение спиральной компьютерной томографии – делают целую серию из рентгеновских снимков, благодаря чему можно увидеть: где именно разрушена и в каком месте произошла деформация костей или позвоночника, в каких мягких тканях присутствуют опухоли.
 [37], [38], [39], [40]
[37], [38], [39], [40]
Диагностические критерии одиночной плазмоцитомы кости
Критерии определения одиночной плазмоцитомы кости разные. Некоторые гематологи включают пациентов с наличием более, чем одного очага поражения и повышенным уровнем миеломного белка и исключают пациентов, у которых болезнь прогрессировала в течение 2-х лет или при наличии патологического белка после лучевой терапии. На основании результатов магнитно-резонансной томографии (МРТ), проточной цитометрии и полимеразной цепной реакции (ПЦР), в настоящее время используются следующие диагностические критерии:
- Разрушение костной ткани в одном месте под воздействием клонов плазматических клеток.
- Инфильтрация костного мозга клетками плазмы не более 5% от общего числа ядросодержащих клеток.
- Отсутствие остеолитических поражений костей или других тканей.
- Отсутствие анемии, гиперкальциемии или нарушения функции почек.
- Низкие уровни концентрации в сыворотке или моче моноклонального белка
 [41], [42], [43], [44], [45], [46], [47], [48]
[41], [42], [43], [44], [45], [46], [47], [48]
Диагностические критерии экстрамедуллярной плазмоцитомы
- Определение моноклональных плазматических клеток с помощью тканевой биопсии.
- Инфильтрация костного мозга клетками плазмы не более 5% от общего числа ядросодержащих клеток.
- Отсутствие остеолитических поражений костей или других тканей.
- Отсутствие гиперкальциемии или почечной недостаточности.
- Низкая концентрация сывороточного белка М, если он присутствует.
 [49], [50], [51]
[49], [50], [51]
Дифференциальная диагностика
Скелетные формы заболевания часто прогрессируют во множественную миелому на протяжении 2-4 лет. Из-за их клеточного сходства, плазмоцитомы должны быть дифференцированы от множественной миеломы. Для SPB и экстрамедуллярной плазмацитомы характерным является наличие только одной локализации поражения (либо в кости или в мягких тканях), нормальной структуры костного мозга (
 [52], [53], [54], [55], [56]
[52], [53], [54], [55], [56]
Лечение плазмоцитомы
Плазмоцитома или миеломная болезнь лечится с помощью нескольких методов:
- Операция по трансплантации стволовых клеток или костного мозга.
- Проведение химиотерапии.
- Проведение лучевой терапии.
- Операция по удалению кости, которая была повреждена.
Химиотерапию используют при множественной плазмоцитоме. Как правило, лечение проводят с помощью всего лишь одного препарата (монохимиотерапия). Но в некоторых случаях может понадобиться комплекс из нескольких препаратов.
Химиотерапия является достаточно действенным методом лечения миеломной болезни. У 40% пациентов наступает полная ремиссия, у 50% – частичная ремиссия. К сожалению, у многих больных с течением времени наступает рецидив болезни.
Для устранения основных симптомов плазмоцитомы назначают различные обезболивающие средства, а также процедуры:
- Магнитотурботрон – лечение проводится с помощью низкочастотного магнитного поля.
- Электросон – лечение проводится с помощью низкочастотных импульсных токов.
При миеломной болезни также необходимо лечить сопутствующие заболевания: почечную недостаточность и нарушение обмена кальция.
Лечение одиночной плазмоцитомы кости
Большинство онкологов используют приблизительно 40 Гр при поражении позвоночника и 45 Гр при других костных поражениях. При поражениях размером более 5 см, следует рассматривать мощность в 50 Гр .
Как сообщается в исследовании Liebross и др. связь между дозой облучения и исчезновением моноклонального белка отсутствует.
Хирургическое лечение противопоказано при отсутствии структурной неустойчивости или неврологического расстройств. Химиотерапия может рассматриваться как предпочтительный метод терапии для пациентов, которые не реагируют на лучевую терапию.
Лечение экстрамедуллярной плазмоцитомы
Лечение экстрамедуллярной плазмоцитомы проводится на основании радиочувствительности опухоли.
Комбинированная терапия (хирургическое вмешательство и лучевая терапия) является общепринятым лечением в зависимости от резектабельности поражения. Комбинированное лечение может обеспечить наилучшие результаты.
Оптимальная доза облучения при локальном поражении составляет 40-50 Гр (в зависимости от размера опухоли) и проводится в течение 4-6 недель.
Из-за высокой скорости поражения лимфатических узлов, эти зоны должны также должны включатся в поле излучения.
Химиотерапия может рассматриваться для пациентов с рефрактерной формой болезни или при рецидиве плазмоцитомы.
Прогноз
Полное выздоровление при плазмоцитоме практически невозможно. Только при единичных опухолях и своевременном лечении можно говорить о полном излечении. При этом используются такие методы: удаление кости, которая была повреждена; пересадка костной ткани; трансплантация стволовых клеток.
Если пациент будет соблюдать некоторые условия, то может наступить достаточно длительная ремиссия:
- При миеломной болезни не было диагностировано тяжелых сопутствующих заболеваний.
- Больной проявляет высокую чувствительность к цитостатическим препаратам.
- При лечении не обнаружено тяжелых побочных эффектов.
При правильно подобранном лечении из химиотерапии и стероидных препаратов ремиссия может длиться два-четыре года. В редких случаях больные могут прожить после диагноза и лечения десять лет.
В среднем, при химиотерапии 90% пациентов проживают более двух лет. Если лечения не проводить длительность жизни не превысит двух лет.
 [57], [58]
[57], [58]
Источник
