Почек пиелонефритах гломерулонефрите нефротическом синдроме

Гломерулонефрит с нефротическим синдромом – это тяжелое заболевание, сопровождающееся воспалительным процессом, затрагивающим почечные клубочки. На долю этой формы приходится около 20 % случаев патологического состояния. Обычно поражение имеет двусторонний характер. Гломерулонефрит этой формы имеет иммуновоспалительную природу.
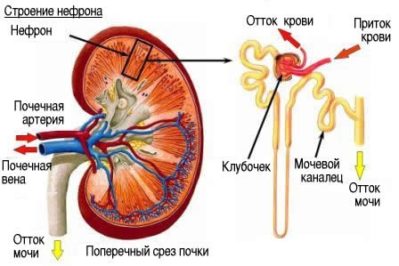
В ряде случаев наблюдается совершенно бессимптомное течение этого патологического состояния, нередко длящееся более 15 лет. Почечная функция на протяжении всего этого продолжительного времени сохраняется в полной мере. Однако все не настолько хорошо, как может показаться.
Это заболевание крайне коварно и требует повышенного внимания со стороны специалиста.
При отсутствии направленного лечения возможно развитие ряда тяжелых осложнений, в том числе хронической почечной недостаточности.
Этиология и патогенез заболевания
В подавляющем большинстве случаев воспалительная аутоиммунная реакция, поражающая почечные клубочки, становится результатом инфицирования организма со стороны бета-гемолитического стрептококка группы А. Патогенные микроорганизмы не поражают непосредственно область базальной мембраны. В ответ на увеличение численности этих бактерий происходит запуск реакции антиген-антитело и формируются циклические иммунные комплексы.

Таким образом, попадая в организм, стафилококк становится причиной активизации защитных механизмов.
С формированием циклических иммунных комплексов они начинают оседать в клубочковых мембранах, что вызывает нефротический синдром, характеризующийся стремительным выведением белков из крови.
Подобное расстройство функционирования почек может быть связано с поражением организма:
- герпесом;
- энтерококком;
- цитомегаловирусом;
- вирусом гепатита В и т. д.
Довольно редко нефротический синдром при гломерулонефрите обусловлен приемом некоторых лекарственных препаратов. К таким лекарственным средствам относятся антибиотики, НПВП и т. д. Особую опасность представляют собой присутствие у человека индивидуальной непереносимости к этим препаратам, а также другие почечные патологии.

Помимо всего прочего, нередко наличие гломерулонефрита, сопровождающегося нефротическим синдромом, отмечается у детей, которые недавно перенесли такие инфекционные заболевания, как тонзиллит, ангина, дифтерия, эпидемический паротит, ветрянка и т. д. Кроме того, нередко формирование этого патологического состояния является результатом влияния врожденных аномалий развития мочевыделительной системы. В редких случаях гломерулонефрит диагностируется на фоне тяжелых отравлений такими элементами, как ртуть, мышьяк, свинец. Эти вещества отличаются выраженным токсическим действием в отношении почечных клубочков.
Классификация гломерулонефрита с нефротическим синдромом
Существует масса подходов к описанию этого патологического состояния. В зависимости от формы течения гломерулонефрит может быть острым, быстропрогрессирующим или хроническим. Это один из самых важных параметров классификации.
Наиболее часто диагностируется острый вариант болезни, при котором симптоматические проявления нарастают на протяжении 3 месяцев.
Подострая или быстропрогрессирующая форма характеризуется наличием расстройства функционирования почек в течение периода от 3 до 12 месяцев. В хронический вариант течения гломерулонефрит переходит, когда морфологические изменения в почках нарастают на протяжении более 1 года. Это может вызвать почечную недостаточность.

Чаще всего болезнь протекает с затяжными периодами и ремиссией. Обычно с началом характерных проявлений расстройства функционирования почек не наблюдается. Далее они становятся заметными. Сильное поражение почечных клубочков становится причиной прекращения их работы. Помимо всего прочего, в зависимости от типа имеющихся морфологических изменений выделяются пролиферативные и непролиферативные варианты заболевания.
Симптомы гломерулонефрита с нефротическим синдромом
Клинические проявления и степени их выраженности существенно различаются при острой и хронической формах этого заболевания. Гломерулонефрит имеет воспалительную природу. Он постепенно приводит к появлению атрофических и дистрофических изменений в тканях почек. Это становится причиной того, что функциональные нефроны стремительно отмирают и замещаются соединительной тканью. Наличие выраженного воспалительного процесса и отмирание клеток провоцируют появление характерных для этого заболевания признаков.
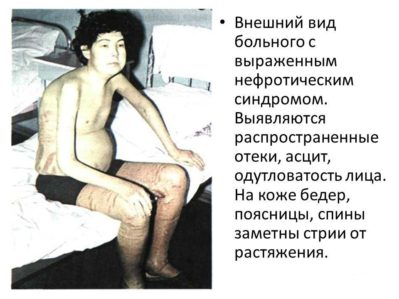
Все признаки гломерулонефрита с нефротическим синдромом могут быть условно подразделены на мочевые и общие. К первым относятся появление примесей крови в моче, а также снижение суточного диуреза и т. д.; к общим симптомам – сильнейшие отеки из-за недостаточного выведения жидкости из организма и стабильное повышение артериального давления.
Обычно к симптомам развития гломерулонефрита, которые тревожат больного и заставляют его обратиться к нефрологу, относятся тянущие боли в поясничной области. Кроме того, могут присутствовать общая слабость и ощущение недомогания.
У человека из-за имеющихся симптоматических проявлений наблюдается снижение работоспособности. В дальнейшем по мере отека тканей почек может развиться олигурия, дизурия или анурия.
Накопление жидкости в мягких тканях тела происходит, как правило, неравномерно. Отеки не могут быть устранены полностью при этой форме гломерулонефрита даже при приеме мочегонных средств. Кроме того, человека в значительной степени беспокоит одышка при минимальных физических нагрузках. В тяжелых случаях отмечаются бледность кожных покровов, полная потеря аппетита и головокружение.
После перехода заболевания в хроническую форму снижается интенсивность симптоматических проявлений. Боли в пояснице исчезают, и состояние человека стабилизируются. Кроме того, в значительной степени снижается отечность тканей и почти полностью восстанавливается диурез.
В то же время стабильно прогрессирует артериальная гипертензия, что нередко приводит к развитию сердечной недостаточности.
Подобное скрытное течение перемежается редкими периодами обострения. Несмотря на то что эта форма заболевания длительное время не приводит к потере трудоспособности и серьезному ухудшению состояния здоровья, воспалительный процесс, поражающий нефроны, всего за 3–5 лет может стать причиной почечной недостаточности и тяжелой уремии. Обычно на терминальной стадии развития этого патологического состояния появляются признаки тяжелой интоксикации организма составными частями мочи.
Диагностика гломерулонефрита с нефротическим синдромом
 При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При микроскопическом исследовании определяется наличие гиалиновых цилиндров.
Так как гломерулонефрит сопровождается повышенной проницаемостью мембран клубочков, в урине также могут просматриваться измененные эритроциты.
Это, как правило, определяется врачом при сборе анамнеза. При внешнем осмотре показательными являются сильные отеки. Жалобы больного на наличие артериальной гипертензии являются поводом для дополнительного обследования под контролем кардиолога.

Кроме того, нефролог назначает проведение анализа крови. Это исследование позволяет определить увеличение СОЭ. Помимо всего прочего, наблюдается повышение уровня холестерина и липидов. При биохимическом анализе крови определяется уменьшение белковых элементов, в том числе альбумина.
Учитывая, что при этом патологическом состоянии с мочой выделяется в больших количествах калий, происходит нарушение электролитного баланса.
Дополнительно назначается проведение УЗИ почек и кровеносных сосудов, пролегающих в них. В некоторых случаях, когда у врача остаются сомнения насчет диагноза, могут быть проведены тонкоигольная биопсия и гистологическое исследование полученных тканей. Очень важно различать это патологическое состояние и коллагеновую нефропатию, диабетический гломерулосклероз, миеломную болезнь и амилоидоз.
Терапия заболевания
Своевременное выявление патологии позволяет проводить лечение консервативными методами. В этом случае требуется терапия в стационаре. Для подавления аутоиммунной реакции назначается курс приема иммуносупрессоров. Обычно применяются цитостатики, глюкокортикостероиды и селективные иммуносупрессанты. Помимо всего прочего, для стабилизации состояния и снижения отечности пользуются диуретиками. Могут назначаться дополнительные препараты для коррекции развившихся симптомов на фоне основного заболевания.
На протяжении всего периода лечения больному необходимо соблюдение постельного режима.
Во время терапии этого патологического состояния пациентам очень важно поддерживать организм специальной диетой, в первую очередь направленной на рост суточной дозы белка.

Очень важно, чтобы в пище присутствовало не менее 1,4 г этого вещества на 1 кг веса человека. Животные белки должны составлять не менее 2/3 от общего числа. Обычно пациентам рекомендуется диетический стол № 7 с употреблением яичных белков, творога, нежирных сортов рыбы и мяса. Если на фоне такого питания наблюдается снижение функциональности почек, требуется уменьшить объем потребления белка. Очень важно, чтобы весь период лечения пациент избегал приема продуктов с высоким содержанием жиров. На фоне заболевания в крови наблюдается повышение уровня триглицеридов и холестерина.
Как правило, при этом заболевании рекомендуется употреблять около 80 г жиров, причем на растительные должно приходиться около 35 %.
Для восполнения дефицита калия в рацион вводятся картофель, бананы, мед, бобовые, зелень. Учитывая выраженность отеков, следует полностью исключить или ограничить прием соли. Пациентам, страдающим гломерулонефритом с нефротическим синдромом, не стоит употреблять маринады и соленые соусы.

Помимо всего прочего, для уменьшения отеков необходимо значительно снизить суточную дозу потребления воды, рекомендуется употреблять не более 1 л. На протяжении всего периода лечения пациентам, страдающим этим патологическим состоянием, категорически запрещено употребление грибных бульонов, хлеба, субпродуктов, жирных сортов мяса, острых и соленых блюд, копченостей и сыров. Щадящую диету следует соблюдать, пока не наступит полная ремиссия.
Прогноз и развитие осложнений патологии
Это заболевание является крайне опасным состоянием, так как при неблагоприятном течении может стать причиной появления тяжелейших осложнений.
При своевременной и комплексной терапии обычно прогноз благоприятный. После длительного восстановительного периода люди возвращаются к нормальной жизни и не имеют в дальнейшем никаких ограничений.
Однако если болезнь была выявлена слишком поздно или же терапия не дала нужного эффекта, может развиться почечная недостаточность. В этом случае пациентам необходимо проходить процедуры гемодиализа для очищения крови искусственным методом. В дальнейшем для стабилизации состояния и недопущения развития осложнений, связанных с лечением почечной недостаточности, пациенту необходима пересадка почки, которая позволит вернуть человека к полноценной жизни.

В ряде случаев, когда больные не соблюдают рекомендации врача, могут развиваться и другие опасные осложнения. На фоне отека тканей нередко диагностируется пневмония, которая значительно ухудшает общее состояние. Кроме того, если отек тканей достигает пика, могут появляться трещины на коже, которые обязательно нужно обрабатывать сильнодействующими дезинфицирующими средствами для недопущения проникновения инфекций.
Кроме того, особую опасность представляет нефротический криз. На его фоне наблюдается появление сильнейшего болевого синдрома и резкое падение артериального давления. Нередко подобные приступы несут смертельную опасность для пациента.
Источник
Пиелонефрит и гломерулонефрит – это заболевания воспалительного характера различных структур мочеобразующей системы. Хотя патологии и не схожи между собой, пациенты часто путают их. К тому же проявления и лечение каждой из этих болезней имеет свои нюансы, поэтому надо уметь отличать их друг от друга.
Фото с сайта thegolfclub.info
Отличие пиелонефрита и гломерулонефрита
Эти два заболевания, прежде всего, отличаются локализацией очага поражения. При гломерулонефрите страдают наименьшие структурные элементы почечной ткани – клубочки, образованные густо разветвленной капиллярной сетью. В случае пиелонефрита в процесс вовлекается паренхима почек, а также конечные отделы мочеобразующей системы – лоханки и чашечки.
Отличие гломерулонефрита от пиелонефрита касается также этиологии и включающихся в процесс патологических механизмов. Причиной обоих заболеваний являются различные болезнетворные микроорганизмы. При пиелонефрите источником инфекции чаще всего являются внутренние органы, из которых возбудитель переносится в почки с током крови. Гломерулонефрит в большинстве случаев развивается на фоне ангины, вызванной стрептококком. Образующиеся при этом антитела начинают атаковать нефроны, запуская аутоиммунный процесс.
В начале развития оба заболевания имеют сходную симптоматику – боли различной интенсивности в поясничной области. Но по мере прогрессирования патологии присоединяются другие, специфические для каждого случая, признаки болезни. Пиелонефрит сопровождается головными болями, нарушениями пищеварения, дискомфортом в нижней части живота, проявлениями вовлечения в воспалительный процесс мочевого пузыря. При гломерулонефрите появляются отеки на лице, особенно выраженные по утрам вокруг глаз, начинает повышаться артериальное давление.
Сравнительная таблица поможет разобраться в схожести и отличиях пиелонефрита и гломерулонефрита.
| Пиелонефрит | Гломерулонефрит | |
|---|---|---|
| Уровень поражения | Паренхима почек, чашечки, лоханки | Почечные клубочки – нефроны |
| Присоединение аутоиммунного механизма | Нет | Есть |
| Начало заболевания | Острое, сопровождающееся повышением температуры | Постепенное |
| Течение патологии | Острая форма | Хроническая форма |
| Распространение процесса | Неравномерное, чаще поражается одна почка. Вторая может вовлекаться в процесс частично | Симметричное развитие на обеих почках |
| Мочеиспускание | Потребность часто опорожнять мочевой пузырь. Сопровождается болями. Ложные позывы | Уменьшение частоты посещения туалета и количества выводимой мочи |
| Отеки | Отсутствуют | Присутствуют в основном на лице и веках |
| Нарушения работы системы пищеварения | Нарушение стула, тошнота, рвота, снижение аппетита | Без особенностей |
| Артериальное давление | В пределах нормы | Повышается в течение всего периода заболевания |
Также отличить пиелонефрит и гломерулонефрит друг от друга помогает лабораторная диагностика, определяющая специфические отклонения в анализах.
При первых признаках развития патологии со стороны почек надо сразу же обратиться к врачу для постановки точного диагноза и получения специфического лечения. Попытка самому поставить себе диагноз и назначить лечение приведет к быстрому развитию тяжелых осложнений.
Какой врач лечит пиелонефрит и гломерулонефрит?
В случае появления симптомов поражения клубочковых структур, паренхимы или чашечно-лоханочной системы почек надо обратиться к врачу по месту жительства.
Заболеваниями мочеобразующей системы занимаются нефролог, проводящий консервативное лечение, или уролог, который в случае необходимости может провести хирургическое вмешательство.
Для постановки точного диагноза и контроля эффективности проводимой терапии также привлекаются доктора других специальностей:
- сонолог – проводит ультразвуковое исследование почечной ткани;
- врач лабораторной диагностики – выполняет общие и биохимические анализы крови и мочи;
- радиолог – занимается компьютерной и магнитно-резонансной томографией, рентгенологическими исследованиями, такими, как урография, определение анатомических особенностей и функционального состояния почек с использованием радиоизотопных материалов;
- эндоскопист – проводит забор почечной ткани для гистологического анализа.
При отсутствии узких специалистов, патологией занимается участковый терапевт. Также у лечащего доктора можно попросить направление в специализированную клинику.
Диагностика
Для определения уровня поражения тканей почек и постановки правильного диагноза требуется провести дополнительные лабораторные и аппаратные исследования. Врач назначает:
- Общее исследование крови. При наличии воспалительного процесса будут повышенные показатели содержания лейкоцитов и скорости оседания эритроцитов.
- Биохимическое исследование крови. Повышение содержания креатинина и мочевины указывает на наличие гломерулонефрита. Если при этом снижены показатели клубочковой фильтрации, то речь идет о развивающейся почечной недостаточности. Также при поражении клубочков в крови будет снижено содержание альбуминов и общего белка.
- Общий анализ мочи. В обоих случаях будет выявлено большое количество белых и красных кровяных клеток. На поражение системы клубочков укажет присутствие в биологической жидкости белковых соединений. Воспаление паренхимы органа не сопровождается появлением белка в моче.
- Посев мочи на выявление патогенной микрофлоры и определение ее чувствительности к антибиотикам.
- Иммунологическое исследование сыворотки крови.Воспалительный процесс в нефронах будет сопровождаться увеличением циркулирующих иммунных комплексов, иммуноглобулина А.
- Ультразвуковое исследование. При гломерулонефрите особых изменений в структуре почечной ткани не будет. Иногда может определяться размытие границы между корковым и мозговым веществом почек. Пиелонефрит проявит себя деформацией чашечек и лоханок, утолщением и снижением плотности слизистых тканей.
В сложных случаях возможно проведение компьютерной или магнитно-резонансной томографии, урографии, сцинтиграфия, а также биопсия почки.
Фото с сайта laakarilehti.fi
Также проводится дифференциальная диагностика с такими болезнями, как амилоидоз почки, диабетический гломерулонефроз, сальмонеллез.
Сходства и различия в лечении
В случае тяжелого течения пиелонефрита и гломерулонефрита назначается постельный режим. Также больной должен придерживаться диеты «стол № 7». При этом ограничивается употребление продуктов, содержащих поваренную соль, маринады, а также копченые и жареные блюда.
В обоих случаях терапия включает назначение антибактериальных препаратов. Для этого используются антибиотики широкого спектра действия.
Это препараты, относящиеся к следующим группам:
- антибиотки – Карбенциллин, Азлоциллин, Цефтриаксон;
- урологические антисептики – Офлоксацин, Спарфлоксацин.
Но назначение других лекарственных групп для лечения пиелонефрита и гломерулонефрита отличается. Если для снятия воспаления в терапии первого заболевания используются нестероидные средства – Парацетамол, Ибупрофен, то с целью устранения процесса в почечных клубочках уже требуется назначение стероидных средств – Гидрокортизон, Дексаметазон, Преднизолон.
Также при гломерулонефрите необходимо нормализовать ток крови в нефронах. Для этого используются средства, снижающие свертываемость крови – Гепарин, Курантил и другие.
В случае пиелонефрита патогенная микрофлора в процессе жизнедеятельности вырабатывает большое количество токсичных веществ. Поэтому для снижения явлений интоксикации назначаются инфузионная терапия – внутривенное введение физиологического раствора или глюкозы. При гломерулонефрите, наоборот, вливание большого количества жидкости приведет к ухудшению состояния больного и развитию осложнений.
Поскольку воспаление почечных клубочков всегда сопровождается повышением артериального давления, в качестве симптоматического лечения применяются гипотензивные препараты – Рамиприл, Эналаприл и другие. Также при гломерулонефрите назначаются иммуномодулирующие средства.
Заболевания лечатся комплексным методом. Назначить эффективную комбинацию препаратов может только врач на основе индивидуальных характеристик пациента и патологии.
Профилактика
Профилактика пиелонефрита и гломерулонефрита заключается в устранении всех провоцирующих болезнь факторов и укреплении защитных сил организма. Для этого надо выполнять следующие рекомендации врачей:
- своевременно лечить инфекционные заболевания, в том числе и мочеполовой системы;
- избегать употребление соленой, копченой, жареной и маринованной пищи, исключить фаст-фуд, сладкие газированные и алкогольные напитки;
- беречь область почек и малого таза от переохлаждения;
- ежедневно проводить гигиенические процедуры, соблюдать интимную гигиену;
- постоянно включать в свой рацион зелень, свежие фрукты и овощи в достаточном количестве;
- регулярно посещать поликлинику для проведения профилактических осмотров.
Хотя пиелонефрит и гломерулонефрит кажутся сходными заболеваниями, на самом деле это две разные болезни, отличающиеся уровнем поражения почек, механизмом патологического процесса и его проявлениями. Поэтому лечение тоже имеет существенные отличия. Чтобы избежать тяжелых осложнений, при первых признаках нарушения работы почек нужно обратиться к врачу. Специалист поставит точный диагноз и назначит соответствующее лечение.
Автор: Ирина Рамазанова, терапевт,
специально для Nefrologiya.pro
Полезное видео про пиелонефрит
Список источников:
- Ащеулова Т.В., Ковалева О.Н., Латогуз Ю. И. Основные симптомы и синдромы при заболеваниях почек – остром и хроническом гломерулонефрите и пиелонефрите. Харьков : ХНМУ, 2016.
- Полякова Е. Что надо знать о здоровье. Пиелонефрит, гломерулонефрит . Нижний Новгород: «Слог», 2012.
- Попова Ю. Болезни почек и мочевого пузыря. СПб.: «Крылов», 2008.
Источник
