Подслизистое образование пищевода код мкб 10
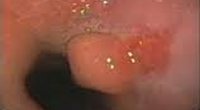
Доброкачественные опухоли пищевода – это гистологически разнородные эпителиальные и неэпитальные новообразования эзофагеальной стенки с внутрипросветным или внутристеночным ростом. Проявляются симптомами дисфагии, болями за грудиной, тошнотой, срыгиванием, снижением массы тела. Диагностика основывается на проведении контрастной рентгенографии пищевода, эзофагоскопии, эндоскопической биопсии, КТ, гистологического исследования биоптата. Лечение заключается в удалении новообразований путем эндоскопии или полостного вмешательства (энуклеация опухоли, резекция пищевода).
Общие сведения
Доброкачественные опухоли пищевода являются относительно редкими находками в современной гастроэнтерологии, составляя от 0,5 до 5% всех эзофагеальных новообразований. Наиболее часто объемные образования развиваются у мужчин; преимущественный возраст больных – от 25 до 60 лет. Этиология доброкачественных эзофагеальных неоплазий неизвестна; исключение составляют кисты пищевода, являющиеся эмбриональными пороками развития. Излюбленными местами локализации служат естественные сужения и нижняя треть пищевода.

Доброкачественные опухоли пищевода
Патанатомия
Аденомы и полипы могут располагаться в любом участке пищевода; наиболее часто они обнаруживаются в шейном или абдоминальном отделе. Данные опухоли могут расти на широком основании или длинной ножке; в последнем случае не исключается их выпадение из пищевода в глотку или ущемление в кардиальном отделе, что сопровождается соответствующей симптоматикой. При эндоскопическом исследовании аденомы и полипы определяются как красноватые, четко отграниченные от стенок пищевода новообразования, иногда с дольчатым строением. Ввиду поверхностного расположения сосудов, опухоли легко кровоточат при контакте.
Кисты пищевода не относятся к истинным опухолям; их образование связано с закупоркой слизистых желез при нарушении эмбриогенеза. Наиболее часто кисты образуются в нижней трети пищевода. Они являются тонкостенными образованиями, заполненными прозрачной, опалесцирующей, желтоватой или геморрагической жидкостью. Содержимое кисты может быть слизистым, серозным, желеобразным, серозно-гнойным. Стенки кисты снаружи образованы гладкомышечной или фиброзной тканью, изнутри выстланы плоскоклеточным, мерцательным или цилиндрическим эпителием. Кисты могут изъязвляться, инфицироваться микробной флорой, иногда – озлокачествляться.
Среди неэпителиальных образований пищевода большинство (70-95%) составляют лейомиомы, исходящие из гладкомышечного слоя пищевода или из мышечных элементов его слизистой. Обычно лейомиомы растут в виде одиночного узла и имеют полициклические контуры; реже образованы несколькими узлами, связанными между собой. Лейомиомы развиваются в толще мышечного слоя пищевода, приводя к растяжению и истончению стенок.
В 90% наблюдений лейомиомы образуются в грудном отделе пищевода, в 7% случаях – в шейной части. Пролабирование опухоли в просвет пищевода вызывает его сужение и явления дисфагии. Микроскопически лейомиома образована пучками гладкомышечных волокон, которые чередуются с фиброзными соединительнотканными участками. При преобладании в строении опухоли соединительной ткани, новообразование расценивается как фибромиома.
Среди редких форм доброкачественных опухолей встречаются фибромы, липомы, невриномы, лимфангиомы, гемангиомы. Невриномы и фибромы имеют более плотную консистенцию; тесно спаяны с пищеводной стенкой, исходят из нервных структур или параэзофагеальной клетчатки, могут иметь смешанное строение – нейрофибромы. Сосудистые (лимфангиомы, гемангиомы) и жировые опухоли (липомы), как правило, мягкой консистенции, не всегда имеют четкие границы, могут распространяться по стенке пищевода и в окружающие ткани.
Классификация
По гистологическому строению выделяют эпителиальные и неэпителиальные доброкачественные опухоли пищевода. К новообразованиям эпителиального типа относятся папилломы, аденомы и кисты пищевода (ретенционные, энтерогенные, бронхогенные, редупликационные, кистозный эзофагит и др.). К числу неэпителиальных опухолей принадлежат фибромы, лейомиомы, липомы, капиллярные и кавернозные гемангиомы, лимфангиомы, нейрофибромы, невриномы, остеохондромы, тератомы, миксомы и др. редкие формы.
По способу роста опухоли могут быть внутрипросветными (полипообразными) и внутристеночными (интрамуральными). К внутрипросветным неоплазиям принадлежат папилломы, аденомы, полипы; к внутристеночным – кисты, лейомиомы и др. Прочие типы доброкачественных новообразований в области пищевода встречаются достаточно редко.
Симптомы опухолей пищевода
Специфика проявлений обусловлена типом роста, локализацией и размерами неоплазий; в меньшей степени на симптоматику влияет гистологическое строение. Опухоли, растущие в просвет пищевода, вызывают явления дисфагии – нарушение пассажа пищевых масс по пищеводу: трудности при проглатывании твердой пищи, ощущение комка за грудиной. Выраженность дисфагии нарастает по мере увеличения опухоли. Часто при внутрипросветных неоплазиях отмечаются умеренные боли за грудиной тупого или спастического характера, ощущение дискомфорта в горле или грудной клетке, которые усиливаются в момент приема пищи.
В симптоматике может отмечаться слюнотечение, тошнота, отрыжка, срыгивание. Внутрипросветные опухоли больших размеров часто вызывают рвоту, в результате чего пациенты стремительно худеют. Внутрипросветные опухоли нередко травмируются пищей, изъязвляются, что сопровождается кровотечением из пищевода, анемией. Полная обтурация пищевода, как правило, не наблюдается. Изредка внутрипросветные опухоли на длинной ножке при рвоте мигрируют в просвет гортани, приводя к асфиксии, иногда с летальным исходом.
Неоплазии с внутристеночным ростом чаще располагаются в дистальной части пищевода и длительно развиваются бессимптомно. Новообразования, достигшие значительных размеров, вызывают дисфагию, тошноту, загрудинные боли умеренной степени интенсивности, ухудшение аппетита. В случае экстраэзофагеального роста опухоли может развиваться компрессионный синдром, вызванный сдавлением органов средостения (блуждающего нерва, бронхов, крупных вен). Отмечается осиплость голоса, усиление болей за грудиной, появление сухого кашля, тахикардии, аритмии. При кистах пищевода может происходить их нагноение и перфорация.
Диагностика
Диагноз устанавливается врачом-гастроэнтерологом или онкологом. В диагностике ведущая роль принадлежит рентгенологическим и эндоскопическим методам исследования. Контрастная рентгенография пищевода позволяет обнаружить опухолевое образование, выяснить его локализацию, выраженность сужения просвета пищевода и деформации его стенок.
Рентгенологическая картина при внутристеночных опухолях характеризуется выявлением резко очерченного дефекта наполнения, смещением просвета пищевода, супрастенотическим расширением пищевода, сглаживанием складок пищеводной стенки в месте опухоли. При внутрипросветных опухолях определяется дефект наполнения с гладкими, четкими контурами, «обтекаемый» контрастной взвесью и смещаемый вместе с эзофагеальной стенкой. Перистальтика стенок пищевода в месте расположения опухоли сохранена.
Проведение эзофагоскопии необходимо для определения типа роста и характера образования, его размеров и локализации. Для лучшей визуализации изменений эзофагеальных стенок выполняется хромоскопия пищевода. При внутрипросветных опухолях в ходе эзофагоскопии осуществляется эндоскопическая биопсия, позволяющая провести последующее цитологическое и морфологическое исследование тканей опухоли. При внутристеночном росте опухоли биопсия противопоказана ввиду глубокого расположения новообразования в стенке пищевода, опасности травмирования и инфицирования слизистой оболочки.
При экстраэзофагеальном росте новообразования и его взаимодействии с органами средостения прибегают к проведению рентгенографии грудной клетки и пневмомедиастинографии. В сомнительных случаях используется КТ и МРТ средостения.
Лечение доброкачественных опухолей пищевода
В связи с тем, что подобные новообразования часто осложняются изъязвлением, кровотечением, нагноением, малигнизацией, в их отношении показана хирургическая тактика. Эпителиальные внутрипросветные опухоли, имеющие длинную узкую ножку можно удалить путем электроэксцизии через эндоскоп. Неоплазии на широком основании целесообразнее иссекать в процессе открытой эзофаготомии. К резекции пищевода прибегают в тех случаях, когда нельзя исключить малигнизацию, или при значительных размерах опухоли.
Внутристеночные новообразования требуют проведения торакотомии, энуклеации опухоли и последующего восстановления целости эзофагеальной стенки. При значительном разрушении мышечной стенки выполняется резекция части пищевода с его пластикой желудочным, тонкокишечным или толстокишечным трансплантатом либо наложением эзофагогастроанастомоза.
Прогноз и профилактика
Послеоперационный прогноз, как правило, благоприятный. Рецидивы заболевания случаются редко; практически во всех случаях функция пищевода восстанавливается полностью, трудоспособность сохраняется. После хирургического вмешательства показано динамическое наблюдение гастроэнтеролога. При отказе от операции возможен осложненный вариант развития вплоть до малигнизация опухолей с развитием рака пищевода. Профилактика не разработана.
Источник
Содержание
- Описание
- Дополнительные факты
- Анатомия и патанатомия
- Классификация
- Симптомы
- Диагностика
- Лечение
Названия
Название: Доброкачественные опухоли пищевода.
Доброкачественные опухоли пищевода
Описание
Доброкачественные новообразования пищевода. Это гистологически гетерогенные эпителиальные и неэпителиальные новообразования стенки пищевода с внутрипросветным или внутрипариетальным ростом. Симптомы дисфагии, боли за грудиной, тошнота, отрыжка, потеря веса. Диагноз основывается на контрастной рентгенографии пищевода, эзофагоскопии, эндоскопической биопсии, КТ, гистологическом исследовании биопсии. Лечение заключается в устранении новообразований с помощью эндоскопии или абдоминального вмешательства (опухолевая энуклеация, резекция пищевода).
Дополнительные факты
Доброкачественные опухоли пищевода относительно редки в современной гастроэнтерологии и составляют от 0,5 до 5% всех новообразований пищевода. Объемное образование чаще всего встречается у мужчин; Преобладающий возраст пациентов составляет от 25 до 60 лет. Этиология доброкачественных новообразований пищевода неизвестна; Исключением являются кисты пищевода, которые являются пороками развития эмбриона. Излюбленными местами локализации являются естественные сокращения и нижняя треть пищевода.
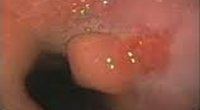
Доброкачественные опухоли пищевода
Анатомия и патанатомия
Аденомы и полипы могут располагаться в любой части пищевода; чаще всего они находятся в шейном или брюшном отделе. Эти опухоли могут расти на широком основании или длинном стебле. В последнем случае не исключается их выпадение из пищевода в глотку или нарушение в разрезе сердца, что сопровождается соответствующими симптомами. При эндоскопическом исследовании аденомы и полипы определяются как красноватые новообразования, которые четко отграничены от стенок пищевода, иногда с лопастной структурой. Из-за поверхностного расположения кровеносных сосудов опухоли легко кровоточат при контакте.
Кисты пищевода не являются настоящими опухолями; его образование связано с закупоркой слизистых желез, нарушающей эмбриогенез. Большую часть времени кисты образуются в нижней трети пищевода. Это тонкостенные образования, заполненные прозрачной, опалесцирующей, желтоватой или геморрагической жидкостью. Содержимое кисты может быть слизистым, серозным, желеобразным, серозно-гнойным. Стенки кисты внешне образованы гладкими мышцами или волокнистой тканью, а внутри выстлана плоским, реснитчатым или цилиндрическим эпителием. Кисты могут изъязвить, заразиться микробной флорой и иногда стать злокачественными.
Среди неэпителиальных образований пищевода большинство (70-95%) составляют лейомиомы, происходящие из гладкого мышечного слоя пищевода или из мышечных элементов его слизистой оболочки. Обычно лейомиомы растут как единый узел и имеют полициклические контуры; реже формируется несколькими взаимосвязанными узлами. Лейомиомы развиваются в толще мышечного слоя пищевода, приводя к растяжению и истончению стенок.
В 90% случаев лейомиомы образуются в грудном отделе пищевода, в 7% случаев – в шейном отделе. Выпадение опухоли в просвет пищевода приводит к его усадке и дисфагии. Под микроскопом лейомиома образуется из пучков гладкомышечных волокон, которые чередуются с участками волокнистой соединительной ткани. При преобладании соединительной ткани в структуре опухоли новообразование считается фибромиомой.
Среди редких форм доброкачественных опухолей – миома, липомы, невромы, лимфангиомы, гемангиомы. Невромы и миомы имеют более плотную консистенцию; плотно привариваемые к стенке пищевода, исходящие из нервных структур или параэзофагеальных волокон, могут иметь смешанную структуру – нейрофибромы. Сосудистые (лимфангиомы, гемангиомы) и жировые (липомы) опухоли, как правило, мягкой консистенции, не всегда имеют четкие границы, могут распространяться вдоль стенки пищевода и в окружающих тканях.
Классификация
По гистологическому строению различают доброкачественные эпителиальные и неэпителиальные опухоли пищевода. Эпителиальные новообразования включают папилломы, аденомы и кисты пищевода (ретенционная, энтерогенная, бронхогенная, редупликативная, кистозный эзофагит и т. Д. ;). Неэпителиальные опухоли включают миомы, лейомиомы, липомы, капиллярные и кавернозные гемангиомы, лимфангиомы, нейрофибромы, невромы, остеохондромы, тератомы, миксомы редкие формы.
При методе роста опухоли могут быть внутрипросветными (полипы) и внутрипариетальными (интрамурально). Папилломы, аденомы, полипы относятся к внутрипросветным новообразованиям; внутрипариетальные: кисты, лейомиомы и Другие виды доброкачественных новообразований в пищеводе встречаются редко.
Симптомы
Специфика проявлений обусловлена типом роста, локализацией и размером новообразования. В меньшей степени гистологическая структура влияет на симптомы. Опухоли, растущие в просвете пищевода, вызывают дисфагию – нарушение прохождения пищевых масс через пищевод: затруднение глотания твердой пищи, ощущение комка за грудиной. Тяжесть дисфагии увеличивается с ростом опухоли. Нередко при внутрипросветной неоплазии отмечаются умеренные боли за грудиной матовой или спастической природы, чувство дискомфорта в горле или в груди, которое усиливается во время еды.
Симптомы могут включать слюноотделение, тошноту, отрыжку, отрыжку. Большие внутрипросветные опухоли часто вызывают рвоту, в результате чего пациенты быстро худеют. Внутрипросветные опухоли часто травмируются едой, язвой, что сопровождается кровотечением из пищевода, анемией. Полная обструкция пищевода, как правило, не наблюдается. Иногда внутрипросветные опухоли на длинном стебле во время рвоты мигрируют в просвет гортани, приводя к асфиксии, иногда с летальным исходом.
Неоплазии с внутрипариетальным ростом чаще встречаются в дистальной части пищевода и развиваются бессимптомно в течение длительного времени. Новообразования, которые достигли значительных размеров, вызывают дисфагию, тошноту, боль в груди средней интенсивности и потерю аппетита. В случае роста опухоли вне пищевода может развиться компрессионный синдром из-за сдавления органов средостения (блуждающий нерв, бронхи, крупные вены). Отмечается хрипота голоса, усиление болей за грудиной, появление сухого кашля, тахикардии, аритмии. Нагноение и перфорация могут возникать при кистах пищевода.
Ассоциированные симптомы: Боль в грудной клетке. Кашель. Неприятный запах изо рта. Отрыжка. Отсутствие аппетита. Рвота. Тошнота.
Диагностика
Диагноз ставится гастроэнтерологом или онкологом. В диагностике основная роль принадлежит рентгенологическим и эндоскопическим методам исследования. Контрастная рентгенография пищевода позволяет обнаружить образование опухоли, определить ее положение, выраженность сужения просвета пищевода и деформации его стенок.
Рентгенологическое изображение с внутрипариетальными опухолями характеризуется обнаружением четко выраженного дефекта заполнения, смещения просвета пищевода, надстенотического расширения пищевода, сглаживания складок стенки пищевода в месте опухоли. При внутрипросветных опухолях определяется дефект наполнения с гладкими и четкими контурами, «аэродинамический» с контрастной взвесью и сдвигаемый вместе со стенкой пищевода. Перистальтика стенок пищевода в локализации опухоли сохраняется.
Эзофагоскопия необходима для определения типа роста и характера образования, его размеров и местоположения. Для лучшей визуализации изменений в стенках пищевода проводится хромоскопия пищевода. При внутрипросветных опухолях во время эзофагоскопии проводится эндоскопическая биопсия, которая позволяет проводить последующее цитологическое и морфологическое исследование опухолевой ткани. При росте внутриостенной опухоли биопсия противопоказана из-за глубокого расположения новообразования в стенке пищевода, риска травмирования и заражения слизистой оболочки.
При внепищеводном росте новообразования и его взаимодействии с органами средостения они прибегают к рентгенографии грудной клетки и пневмомедиастинографии. В сомнительных случаях используются компьютерная томография и магнитно-резонансная томография средостения.
Лечение
В связи с тем, что такие новообразования часто осложняются изъязвлениями, кровотечением, нагноением, злокачественными новообразованиями, в их отношении указывается хирургическая тактика. Эпителиальные внутрипросветные опухоли с длинной, узкой ногой могут быть удалены путем электрорезекции через эндоскоп. В целом, более целесообразно удалять новообразования во время открытой эзофаготомии. В случаях, когда злокачественность не может быть исключена, или в случае значительных размеров опухоли, используется резекция пищевода.
Интрапариетальные новообразования требуют торакотомии, энуклеации опухоли и последующего восстановления целостности стенки пищевода. В случае значительного разрушения мышечной стенки часть пищевода и его пластика резецируют через трансплантат желудка, тонкой кишки или толстой кишки или с помощью эзофагогастроанастомоза.
Источник
