Помощь при синдроме острый живот алгоритм
Острый живот – комплекс симптоматических проявлений болезней хирургического профиля брюшной полости и забрюшинного пространства. Все эти заболевания требуют немедленной госпитализации и уточнения диагноза. Ведь они имеют идентичную симптоматику и клинические проявления. Больных с проявлениями «острого» живота направляют в хирургическое отделение, так как после уточнения диагноза пациенту показано оперативное вмешательство.
При остром животе неотложная помощь – единственная возможность спасти человеческую жизнь.

Возможные причины опасного состояния
Несмотря на то, что причины опасного состояния разные, симптомы и первая неотложная медицинская помощь до госпитализации идентичны. Среди главных причин возникновения «острого» живота выделяют такие болезни:
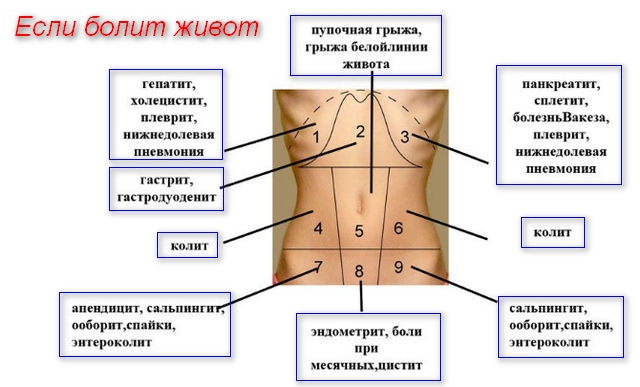
- Аппендицит острый (воспаление аппендикса). Симптоматика начинается с боли в области желудка. Затем распространяется на весь живот. Характерная особенность патологии – больному не удается определить эпицентр боли. Хотя иногда ее наибольшая концентрация сосредотачивается в области пупка. При пальпации усиливается боль в правом боку, взывая сильный спазм мышц.
- Кишечная непроходимость. Характер боли зависит от механических или динамических факторов, вызвавших патологию.
- Перфорация как осложнения язвы желудка. Болезнь развивается из-за образования сквозного отверстия в стенке желудка. Из него в брюшную полость «изливается» все содержимое, вызывая сильную боль.
- Ущемленная грыжа. В отдельную группу выделяют послеоперационную грыжу. В этом случае болевой синдром ярче всего выражен в области рубца. При других видах грыж боль не имеет четкой локализации. Она может переходить даже на бедра.
- При воспалительном поражении подвздошной или слепой кишки боль сопровождается расстройством стула и повышенным газообразованием.
- Прободная язва вызывает сильнейшую боль, при которой пациенту даже сложно дышать. Концентрация боли в позвоночнике, правом плече и лопатке.
- Патологии желудка, селезенки, поджелудочной железы. Болезни проявляют себя по-разному, однако боли чаще всего нарастающие и сверлящие. Локализуются в пояснице или боках.
- Печеночная колика. Боль вызвана камнями в желчном пузыре или его протоках. Носит нарастающий характер, локализуется преимущественно с правой стороны.
- Почечная колика. Локализация болевого синдрома не определяется. Боль фиксируется в пояснице и животе. Иногда отдает в промежность.
Отсутствие своевременного медицинского вмешательства при этих патологиях приведет к развитию перитонита.
Следует отметить, что есть болезни некоторых внутренних органов, которые своими проявлениями «симулируют» симптомы «острого» живота. Однако они не связаны с брюшиной. К их числу относят следующие патологии:
- Инфаркт миокарда. Может иметь нетипичные проявления боли в солнечном сплетении. В данном случае прием сердечных препаратов снижает или полностью купирует боль.
- Правосторонняя пневмония. В процессе постоянного раздражения брюшины возникает болевой синдром в правой верхней части живота.
- При воспалительном процессе в тканях плевры. Боль над пупком сопровождается кашлем и чиханием;
- Острые инфекции кишечника. Болевой синдром приступообразный, не имеет четкой локализации.
- Патологии женской репродуктивной системы (разрыв яичников, внематочная беременность, воспалительные процессы). Боль сильная, сосредоточена в нижней части поясницы и живота. Отдает в промежность.
- Отравление. Боль сопровождают признаки интоксикации: непрерывная рвота, нарушения стула и повышение температурных показателей тела.
- Воспалительные процессы в простате. Болевой синдром отмечается в паху, отдавая в область прямой кишки. При опорожнении кишечника усиливается, становится пульсирующей и резкой.
Учитывая схожесть проявлений патологий, рассмотрим главные симптомы «острого» живота и их отличия от «имитирующих» его заболеваний.

Особенности симптоматики
Каких внутренних органов произошло поражение, выявить с помощью осмотра часто не удается. Поэтому, обследовав стенку брюшины, пострадавшего направляют в медицинское учреждение для прохождения лабораторной и аппаратной диагностики.
Главными признаками «острого» живота являются такие симптомы:
- Болевой синдром повышенной интенсивности. Любое движение, чихание или кашель усугубляют чувство болезненности. Пациент принимает статичную позу, подтянув к животу колени.
- Четкая локализация боли прослеживается только в начале приступа. Затем она распространяется на всю брюшину. Что стало источником воспалительного процесса, определяют, постукивая пальцами по животу. Место наибольшей концентрации боли соответствует пораженному органу.
- Главный симптом, возникающий при поражении внутренних органов брюшины, – признак Щеткина-Блюмберга. Плавное надавливание на живот вызывает боль, которая резко усиливается после одергивания руки.
- Скованность мышц передней стенки брюшины. Интенсивность этого симптома зависит от весовой категории, возраста и других индивидуальных показателей пациента. Особенно ярко он выражен после разрыва органа и наличия кровотечения в брюшную полость.
- Тошнота и рвота иногда сопровождают проявления «острого» живота. Также не являются специфическими и такие симптомы: повышение температуры тела, ощущение сухости во рту, икота, отсутствие стула.
Диагностические мероприятия
При особо тяжелом состоянии проводят экстренную предварительную подготовку больного. Для диагностики патологии и определения поврежденного органа используют такие исследования:
- Опрос пациента и его близких;
- Оценка жизненно важных показателей (температуры тела, артериального давления, ясности сознания);
- Внешний осмотр кожных покровов, слизистых;
- Пальпация живота;
- Лабораторные исследования мочи, крови и кала;
- Рентген брюшной полости;
- Эндоскопия;
- УЗИ-диагностика;
- Пункция брюшины;
- Лапароскопия;
- Лапаротомия

Действия неотложного характера
«Острый» живот требует неотложной помощи медицинского персонала. Поэтому первое правильное действие очевидцев – вызов скорой помощи. Во время беседы с диспетчером опишите симптомы и поведение больного. Если вы являетесь его родственником, расскажите о наличии хронических болезней.
До того, как подоспеет медицинская помощь при «остром» животе, выполните следующие действия:
- Помогите больному лечь так, как ему удобно. Не стоит заставлять его менять положение, если боль при этом усиливается.
- Успокоить, объяснив, что скоро приедут медики, которые помогут.
- Положить холодную грелку на живот. Ее можно заменить пакетом со льдом или замороженными продуктами из морозильной камеры. Однако нужно помнить, что в этом случае пакет или продукты заворачивают в хлопчатобумажную ткань. Помните, что через каждые 10 минут нужно убирать холодный предмет с кожи на 5-6 минут. В обратном случае наступить некроз тканей.
- Если больной потерял сознание, следите за тем, чтобы его голова была повернута на бок. Это действие нужно, чтобы пострадавший не захлебнулся своими рвотными массами.
- При зафиксированной остановке сердечной деятельности показано проведение реанимационных мероприятий: искусственного дыхания и массажа сердца.
Первую медицинскую помощь начинают предоставлять в машине «Скорой помощи». В первую очередь она направлена на устранения проявления болевого шока.
Помните!
До приезда медиков самостоятельно выбирать тактику лечения запрещено!
До госпитализации больному запрещено предоставлять такую помощь:
- Давать анальгетики, антибиотики или другие медикаментозные средства.
- Предлагать еду и питье;
- Ставить клизмы;
- Давать слабительное;
- Согревать живот.
После доставки пострадавшего в больницу определяют необходимость экстренного вмешательства хирургов. Чтобы скорректировать нарушения жизненно важных показателей, больного интенсивно готовят к операции 2-3 часа. В экстренных случаях хирургическое вмешательство проводят сразу.
Воспаление аппендикса
Воспаление аппендикса – самая частая причина проявления «острого» живота. Несмотря на 100 % успешность операций по удалению червеобразного отростка, смертность от этой патологии наступает чаще, чем при прободной язве. Вызвана такая ситуация неправильным диагностированием, вовремя не оказанной неотложной помощью и поздней госпитализацией. Все эти факторы приводят к опасному осложнению – перитониту.
В основном патология начинается внезапно на фоне общего благополучия. Боли носят постоянный, нарастающий характер. Локализуются в пупочной области, затем перемещаются в правую сторону живота. Возможно сопровождение болевого синдрома тошнотой и однократной рвотой.
При проявлении первых симптомов аппендицита нужно немедленно вызвать скорую помощь и приложить на болезненную область живота холод.
Источник
Определение: Острый живот — представляет собой симптомокомплекс, отражающий патологическое состояние организма, при котором произошло серьёзное повреждение органов брюшной полости с раздражением брюшины.
Цель: Профилактика осложнений хирургической патологии органов брюшной полости,
внутреннего кровотечения, перитонита.
Показания: Различные скрытые повреждения и хирургические заболевания органов брюшной
полости .
Противопоказания: нет
Оснащение:
· нестерильные резиновые перчатки;
· КБСУ.
· носилки;
· пузырь со льдом;
· валик.
Возможные проблемы пациента:
-болевой синдром;
-головные боли, слабость, повышение температуры;
-перитонит, шок.
Алгоритм действий:
1. Провести гигиеническую антисептическую обработку рук . Надеть одноразовые нестерильные перчатки (в условиях стационара).
2. Вымыть руки или обработать асептическим раствором ( вне стационара).
3. Успокоить больного.
4. Уложить больного на носилки горизонтально с валиком под ноги.
5. Госпитализировать в хирургическое отделение.
Оценка достигнутых результатов: отсутствие ухудшения состояния, уменьшение болевого синдрома, стабильная гемодинамика.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2 Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3 Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4 Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.
Алгоритм: «Техника проведения обработки раны при оказании первой медицинской помощи»
Цель: Лечебная
Показания: Раны.
Ресурсы:
· 2 пинцета;
· бикс со стерильным материалом;
· стерильный перевязочный материал;
· растворы антисептиков;
· стерильные перчатки;
· 50% анальгин;
· 1% димедрол,
· 1% йодонат, или 70%спирт,
· СИЗ
· КБУ.
Алгоритм действия:
1. Провести идентификацию пациента.
2. Объяснить пациенту ход и цель процедуры.
3. Получить информированное согласие.
4. Провести гигиеническую антисептическую обработку рук.
5. Одеть стерильные перчатки.
6. Усадить больного лицом к себе, успокойте.
7. Проведите осмотр раны.
8. Сделать обезболивающее средство 2мл 50% анальгина, 2мл 1% димедрола.
9. Обработать область кожу вокруг раны 1% раствором йодоната с помощью стерильного шарика или салфетки на пинцете 2 раза, или 70% спиртом.
10. Положить пинцетом стерильную салфетку.
11. Закрепить перевязочный материал любым из способов.
12. Снять перчатки, сбросить в КБУ.
13. Вымыть и осушить руки.
14. Госпитализировать в стационар.
Примечание:
– профилактика столбняка и газовой гангрены проводится в поликлинике или в приемном отделении хирургического стационара;
– при укушенных ранах проводится экстренная профилактика бешенства и становится на учет.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2. Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3. Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4. Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.
Алгоритм: «Неотложная помощь при травмах позвоночника»
Цель:Предотвратить осложнения и провести транспортную иммобилизацию.
Показания:Травмы позвоночника.
Ресурсы:
· щит, или жесткие носилки, или иммобилизирующие вакуумные,
· валик,
· 2% промедола,
· полиглюкин,
· раствор кордиамина
· , шина Еланского,
· ватно-марлевый воротник Шанца,
· тонометр,
· фонендоскоп
· бинт шириной 20-25 см.
Примечание:Перелом позвоночника может быть без повреждения и с повреждением спинного мозга, часто сопровождается травматическим шоком.
Алгоритм действия:
Иммобилизация пневматической шиной при переломе позвоночника:
- Осмотрите пациента.
- Убедитесь в наличии перелома позвоночника.
- Успокойте пациента.
- Объясните ход предстоящей манипуляции.
- Переложите пациента осторожно на носилки. Перекладывание осуществляется вчетвером, все одновременно по команде.
- Зашнуруйте чехол носилок.
- Удалите воздух из полости носилок специальным ножным отсосом (носилки приобретают требуемую жесткость и обеспечивают необходимую иммобилизацию).
- Выносите пациента на носилках 2 человека за специальные ручки.
Примечание:для иммобилизации при переломе грудного и поясничного отдела позвоночника применяются вакуумные носилки.
Перелом шейного отдела позвоночника:
- Уложите пострадавшего на щит или жесткие носилки горизонтально на спину с валиком под шею.
- Наложите на шею шину Еланского или ватно-марлевый воротник Шанца.
- Проведите обезболивание в/м 2 мл 2% мл раствора промедола.
- Введите в/в 500 мл полиглюкина, 2 мл кордиамина.
- Следите за АД, пульсом, дыханием. Госпитализируйте в травматологию.
Перелом позвоночника в грудном отделе:
- Уложите пострадавшего на щит или жесткие носилки горизонтально на спину с валиком под место перелома.
- Проведите обезболивание в/м 2 мл 2% мл раствора промедола.
- Введите в/в 500 мл полиглюкина, 2 мл кордиамина.
- Следите за АД, пульсом, дыханием. Госпитализируйте в травматологию.
Перелом позвоночника в поясничном отделе:
Осторожно переложите лежащего пациента на носилки или щит, не допуская при этом сгибания позвоночника. Осуществите перекладывание пациента вчетвером (подвести руки под голову, верхнюю половину груди, таз, ноги пациента). Зафиксируйте туловище пациента на носилках широким бинтом на уровне груди, таза, над коленными суставами.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2. Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3. Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4. Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.
Алгоритм: «Техника наложения повязки «Шапочка Гиппократа»
Цель:Лечебная
Показание:Ранения головы.
Ресурсы:
· 2 бинта шириной 10 см,
· ножницы,
· лейкопластырь.
· СИЗ
· КБСУ
Алгоритм действия:
1. Провести идентификацию пациента.
2. Объяснить пациенту ход и цель процедуры.
3. Получить информированное согласие.
4. Провести гигиеническую антисептическую обработку рук.
5. Надеть нестерильные одноразовые перчатки.
6. Усадить пациента лицом к себе.
7. Взять 2 бинта, развёрнутых на длину 15 см.
8. Наложить конец одного бинта на конец другого (свернуть один навстречу другому). Получится бинт с 2-мя головками.
9. Взять бинт с двумя головками в левую и правую руку.
10. Приложить бинт к лобной части головы и вести обе головки бинта к затылочной области.
11. Сделать перекрест в области затылка. Одну головку бинта №1 вести от затылка ко лбу, закрывая свод черепа, другую головку №2 направлять циркулярно вокруг головы.
12. Сделать ход бинта №1 от лобной области к затылку, делая перекрест в области лба с головкой бинта №2. Бинт №2 вести через теменную область головы (прикрывая на ½ предыдущего тура), бинт №1 .
13. Бинтовать так до тех пор, пока не закроется теменная область головы.
14. Повторять туры бинта до тех пор, пока свод черепа не закроется полностью.
15. Снять перчатки, сбросить в КБУ.
16. Вымыть и осушить руки.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2. Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3. Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4. Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник
Лекция
Принципы диагностики и лечения.
Организация сестринского процесса.
План:
Понятие
об «остром животе», причины возникновения,
основные синдромыКлинические
и инструментальные методы исследованияДоврачебная
помощь и принципы леченияОстрый
аппендицит. Классификация, признаки,
осложнения. Принципы предоперационной
подготовки и особенности послеоперационного
ухода за больнымиОсобенности
течения острого аппендицита у детей,
беременных и лиц пожилого возраста
«Острый
живот» –
симптомокомплекс, вызванный раздражением
или воспалением брюшины, требующий
срочной госпитализации больного.
«Острый
живот» –
собирательный термин, объединяющий ряд
хирургических заболеваний, имеющих
общие клинические признаки: боль,
напряжение мышц, симптомы раздражения
брюшины, интоксикацию. Этим термином
пользуются в качестве предварительного
диагноза.
«Острый живот»
приводит к развитию перитонита при
несвоевременном
лечении.
Причины: 1) травмы живота 2) воспалительные
заболевания 3) перфорация полового
органа 4) нарушение прохождения содержимого
по ЖКТ (ОКН) 5) ущемленная грыжа 6)
кровотечение в брюшную полость 7) острое
нарушение мезентерального кровообращения
8) острые гинекологические заболевания
(внематочная беременность, перекрут
ножки кисты или опухоли яичника др.)
В
некоторых случаях «Острый живот»
приходится дифференцировать с
повреждениями и заболеваниями органов,
расположенных вне живота (инфаркт
миокарда, неврологические заболевания
и др.)
Все
симптомы «Острого живота» можно
объединить в 4 синдрома:
Болевой
Диспептический:
тошнота, рвота, нарушения стулаВоспалительный:
Т, озноб, воспалительные изменения в
анализе кровиПеритонеальный:
связан с вовлечением в процесс брюшин;
проверяется выявлением симптомов
раздражения брюшины (Щеткина-Блюмберга,
Раздольского, Воскресенского и др.)
Методы исследования:
Сбор
анамнезаОценка
общего состояния (сознание РS,
t°,
АД)Наружный
осмотр (внешний вид, положения б-го,
цвет кожи и слизистых, состояние языка)осмотр
живота (участие в дыхании, форма, наличие
выпячивания)пальпация:
поверхностная и глубокая. Проверка
перитонеальных симптомовперкуссия
аускультация
анализ
крови, мочи, калаРентгенологические
методы: обзорная рентгенография органов
брюшной полости, пассаж бария по
кишечникуЭндоскопические
методыУЗИ
Лапароцентез
– пункция брюшной полостиЛапароскопия
– осмотр брюшной полостиДиагностическая
лапаротомия
Доврачебная помощь
Уложить
больного в удобное положениеУспокоить
Холод
на животСрочная
госпитализация в стационар на носилках
При наличии шока
в машине скорой помощи проводятся
противошоковые мероприятия.
Нельзя!Пить, есть, ставить клизмы, применять
грелки, вводить обезболивающие,
спазмолитики, антибиотики.
Все
это затрудняет диагностику и может
привести к осложнениям.
Лечение
оперативное (экстренная или срочная
операция)
Острый аппендицит
Острый аппендицит– воспаление червеобразного отростка,
относится к числу наиболее распространенных
хирургических заболеваний органов
брюшной полости. Из каждых 200-250 человек
населения ежегодно 1 -заболевает острым
аппендицитом. Женщины болеют в 2 раза
чаще мужчин. Наиболее высокая заболеваемость
о. аппендицитом отмечается у лиц цветущего
возраста (до 35 лет) и подростков. Люди
пожилого и старческого возраста болеют
реже, чем лица среднего возраста, но
чаще чем дети. В раннем детском возрасте
аппендицит встречается редко. Несмотря
на то, что послеоперационная летальность
при о. аппендиците низкая (0,16-0,20%)
количество ежегодно умирающих от этого
заболевания большее, чем при прободной
язве желудка. Учитывая частоту
заболеваемости, диагностика аппендицита
на догоспитальном этапе, особенно в
поликлинике, амбулатории, на дому,
приобретает исключительно важную роль.
Несвоевременная госпитализация больных,
неправильно оказанная 1 медпомощь,
приводит к развитию грозных осложнений,
таких, как перитонит и др.
Анатомия:червеобразный отросток отходит от
слепой кишки, которая является начальным
отделом толстого кишечника. В месте
впадения тонкой кишки в толстую расположен
илеоцекальный клапан (баугинева
заслонка), препятствующий обратному
забросу содержимого толстого кишечника
в тонкий. Червеобразный отросток отходит
от заднемедиальной стенки слепой кишки,
имеет форму цилиндра длиной 6-12 см, Д=6-8
мм, занимая различное положение по
отношению к слепой кишке. Наиболее часто
отросток направляется от слепой кишки
к низу и медиально, иногда он может
опускаться в малый таз и достигать
мочевого пузыря, прямой кишки, яичников;
отросток может располагаться на передней
поверхности слепой кишки и восходящей,
достигая нижней поверхности печени и
дна желчного пузыря. Нередко отросток
располагается ретроцекально и даже
ретроперитонеально, прилегая к правому
мочеточнику или почке. Очень редко, при
обратном расположении внутренних
органов слепая кишка и червеобразный
отросток располагаются в левой подвздошной
ямке. Все эти варианты расположения
отростков могут видоизменять клиническую
картину заболевания, вызывать затруднения
в постановке диагноза. Недаром один из
опытных отечественных хирургов-клиницистов
И.И.Греков говорил, что аппендицит
является хамелеоноподобным заболеванием,
его не находят там, где предполагают,
и, наоборот, находят в том месте, где о
нем совсем не думают.
Этиология:воспаление червеобразного отростка
возникает в результате попадания
инфекции в отросток энтерогенным,
гематогенным или лимфогенным путями,
чему способствует дисфункция
нервно-регуляторного аппарата
червеобразного отростка.
Дисфункцию
нервно-регуляторного аппарата могут
вызвать 3 группы риска:
сенсибилизация(пищевая аллергия, глистная инвазия)
рефлекторный
путь(болезни желудка, кишечника,
желчного пузыря)непосредственное
раздражение(инородные тела отростка,
каловые камни, перегибы)
Дисфункция
→ спазм мышц и сосудов → нарушение
кровообращения → отек → внедрение
микробов → воспаление
Воспаление
захватывает слои стенки отростка и
переходит на окружающие ткани – брюшину
– перитонит. При благоприятном течении
из эксудата выпадает фибрин – склеивает
петли кишечника и сальник – ограничение
процесса – аппенд. и инфильтрат.
Инфильтрат может рассосаться или
нагноиться – прорыв гнойника в брюшную
полость (перитонит), в кишку в забрюшинное
пространство.
Классификация:различаютпростой,деструктивныйиосложненныйаппендицит. Простой
или катаральный – наиболее легкая
форма. Деструктивный:флегмонозный,гангренозный,перфоративный.
Осложненный аппендицит: аппендикулярный
инфильтрат, аппендикулярный абсцесс,
разлитой гнойный перитонит, прочие
осложнения (пилефлебит, сепсис и др.)
Клиника:чаще всего заболевание начинается
внезапно среди полного здоровья с
появлением болей постоянного характера,
постепенно нарастающих.
Боль локализуется вначале в эпигастрии,
около пупка (висцеральная боль) через
несколько часов перемещается в правую
подвздошную область (симптом
Кохера-Волковича). Локализация болей
соответствует месту расположения
воспаленного отростка.
Диспептический симптом проявляется
тошнотой, которая появляется после
начала болей, может сопровождаться
рвотой однократной. Рвота носит
рефлекторный характер. Характерна
задержка стула вследствие пареза
кишечника (но может быть и понос при
тазовом расположении отростка).
Температура – субфебральная, тахикардия,
частота пульса соответствует температуре
тела, язык обложен, вначале влажный (с
развитием перитонита – сухой).
При
осмотре живота: правая половина отстает
от левой при дыхании. При
поверхностной пальпации
– напряжение мышц в правой подвздошной
области (дефанс). При глубокой пальпации
– боль в правой подвздошной области.
Определяют следующие
симптомы:
Щеткина-Блюмберга
Симптом Воскресенского
(«рубашки»)Симптом Ровзинга
Симптом Ситковского
Бартомье-Михельсона
и др.
В
анализе крови:лейкоцитоз, сдвиг
формулы влево, нейтрофилез,
ускоренное СОЭ. Анализ
мочи:норма (при ретроцекальном
расположении могут быть эритроциты и
лейкоциты).
Каждой форме аппендицита
соответствует определенная клиническая
картина.
Особенности течения
о. аппендицита у детей:быстрое
развитие разлитого перитонита вследствие
плохо развитого сальника. В клинике
преобладают такие симптомы, как высокая
температура (39-40°), понос, многократная
рвота. Пульс нередко не соответствует
температуре. Выражены симптомы
интоксикации. Напряжение мышц брюшной
стенки, может быть небольшим.О.
аппендицит характеризуетсябурным
течением, напоминает по клинике
гастроэнтерит, дизентерию.
У пожилых людейнаблюдается стертость клинической
картины в связи с пониженной реактивностью
организма, температура чаще в норме или
субферальная, симптом раздражения
брюшины часто отсутствует. Болевой
синдром незначительный. Чаще развиваются
деструктивные формы.
У беременныхо. аппендицит протекает атипично в связи
с изменением положения слепой кишки.
Во 2 половине беременности боль
локализуется в области правого подреберья.
Напряжение мышц передней брюшной стенки
и признаки раздражения брюшины мало
выражены.
Аппендикулярный
инфильтрат: как следствие несвоевременного
лечения деструктивного аппендицита
(чаще всего флегмонозного) представляет
собой опухолевидное образование
(ограниченный перитонит), куда входят:
червеобразный отросток со слепой кишкой,
петли тонкого кишечника.
Весь этот конгломерат
сращен с большим сальником. Общее
состояние удовлетворительное, температура
до 38°. Боль незначительная, при пальпации
– плотное образование, болезненное. В
крови: лейкоцитоз, ускоренное СОЭ, сдвиг
формулы влево.
Лечение консервативное:2-х сторонняя паранефральная блокада,
антибиотики, холод, затем тепло, диета
(без клетчатки), ромашковые клизмы, УВЧ.
Через 2 мес. – хирургическое вмешательство.
Аппендикулярный
абсцесс– нагноение инфильтата.
Состояние больного ухудшается, высокая
температура, учащение пульса, сухой
язык, появление симптомов раздражения
брюшины, лейкоцитоз, сдвиг формулы
влево.
Лечение хирургическое:вскрытие гнойника и дренирование.
Пилефлебит–
гнойный тромбофлебит воротной вены –
редкое, но очень опасное осложнение,
которое почти всегда заканчивается
гнойным гепатитом или сепсисом.
Летальность высокая. Состояние крайне
тяжелое, выражена интоксикация,
температура тела высокая (гектическая),
желтуха, увеличение печени. Больные
погибают от печеночно-почечной
недостаточности.
Разлитой гнойный
перитонит– грозное осложнение о.
аппендицита (см. лекцию).
1
медпомощь при о. аппендиците:холод
на живот и срочная госпитализация.
Нельзя: грелку, клизмы, обезболивающие,
а/б, спазмолитики. Операция экстренная
– аппендэктомия. Подготовка к операции,
как к экстренной (см. лекцию).
Послеоперационные
осложнения:со стороны раны:
нагноение, инфильтрат, гематома,
расхождение краев раны, лигатурный
свищ, кровотечение из раны брюшной
стенки.Со стороны ЖКТ:острая
кишечная непроходимость, кишечные
свищи, острые воспалительные процессы
в брюшной полости: абсцессы, перитонит.Со стороны сердечно-сосудистой системы:сердечно-сосудистая недостаточность,
кровотечение в брюшную полость.Со
стороны дыхательной системы: бронхит,
пневмония.Со стороны выделительной
системы: задержка мочи, о. цистит, о.
пиелонефрит.
Уход за больными
после операции:после аппендэктомии
больному через 3 часа разрешают
поворачиваться на бок, сгибать ноги в
коленях. Вставать можно на 2 сутки. При
наличии дренажей – вставать после их
удаления (на 3-4 день). В первые 2 суток
вводят анальгин, промедол. При деструктивных
формах вводят а/б 4-5 дней. Кормить начинают
через 10-12 часов – 1а стол, на 3-4
день – 1 стол, 5 день – 1 стол. Швы снимают
на 7-8 день. В течении первых 2-х суток
часто бывает задержка газов вследствие
пареза кишечника, которая чаще всего
проходит самостоятельно. В случае
появления болей – газоотводная трубка,
в/в 10% р-р хлорида натрия, 2-х сторонняя
паранефральная блокада, гипертоническая
или сифонная клизма не ранее 4-5 дня.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
