Поражение почек при синдроме гудпасчера

Болезнь Гудпасчера. Гемолитико-уремический синдром
Болезнь Гудпасчера характеризуется легочными кровотечениями и гломерулонефритом. Заболевание связано с выработкой антител, часто направленных против отдельных эпитопов коллагена IV типа в базальной мембране легочных альвеол и почечных клубочков. Причина неизвестна. Болезнь Гудпасчера следует отличать от синдрома Гудпасчера, при котором легочное кровотечение и гломерулонефрит обусловлены различными системными нарушениями, включая СКВ, геморрагический васкулит, узелковый полиартериит и гранулематоз Вегенера. У некоторых больных нефрит с антителами к базальной мембране почечных клубочков развивается в отсутствие легочного кровотечения и представляет собой одну из форм быстропрогрессирующего гломерулонефрита.
Патоморфология болезни Гудпасчера. Изменения при световой микроскопии в большинстве случаев напоминают быстропрогрессирующий гломерулонефрит. Иммунофлюоресцентная микроскопия выявляет линейные отложения IgG по ходу базальной мембраны клубочков.
Клинические проявления болезни Гудпасчера. Болезнь Гудпасчера редко встречается в детском возрасте. Обычно возникает кровохарканье, обусловленное легочным кровотечением, которое может быть опасным для жизни. Поражение почек проявляется острым нефритическим синдромом с гематурией, протеинурией и повышением АД и прогрессирует за несколько дней или недель. Уровень компонента комплемента С3 в сыворотке крови остается нормальным.
Диагностика болезни Гудпасчера. Биопсия почек позволяет предположить болезнь Гудпасчера. Присутствие в сыворотке антител к базальной мембране почечных клубочков подтверждает диагноз и исключает другие заболевания, сопровождающиеся синдромом Гудпасчера.
Прогноз и лечение болезни Гудпасчера. У больных, выживших после легочного кровотечения, обычно развивается терминальная стадия ХПН. Пульс-терапия метилпреднизолоном в сочетании с циклофосфамида и плазмаферезом увеличивает выживаемость и способствует устранению почечной патологии.
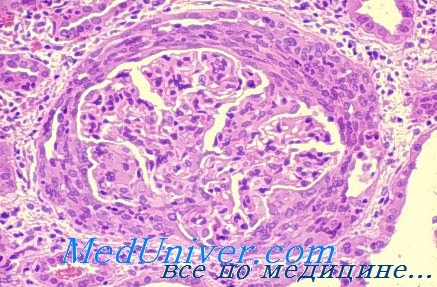
Гистология почек при болезни Гудпасчера
Гемолитико-уремический синдром
Гемолитико-уремический синдром (ГУС) — самая частая причина острой почечной недостаточности у маленьких детей, характеризуется микроангиопатической гемолитической анемией, тромбоцитопенией и уремией. Этот синдром сходен с тромботической тромбоцитопенической пурпурой, однако последняя обычно наблюдается у молодых женщин, рецидивирует, сопровождаясь лихорадкой, тяжелыми нарушениями ЦНС и тромбоцитопенией.
В развивающихся странах гемолитико-уремический синдром (ГУС) в 80 % случаев предшествует острый энтерит с поносом, вызываемый штаммом Escherichia coli (серотип 0157:Н1), который продуцирует веротоксин, близкий к цитотоксину Shigella dysenteriae. Этот микроб содержится в ЖКТ домашнего скота и попадает в организм человека с недожаренным мясом и непастеризованным молоком. Наблюдались вспышки заболевания после потреблении загрязненных напитков или купания в загрязненной воде.
Веротоксин всасывается в кишечнике и повреждает эндотелиальные клетки. Реже ГУС развивается при Других бактериальных {Shigella, Salmonella, Campylobacter, Streptococcus pneumoniae, Bartonella) и вирусных (вирусы Коксаки, ЕСНО-вирусы, вирусы гриппа и ветряной оспы, ВИЧ, Эпштейна-Барр) инфекциях, а также при использовании оральных Контрацептивов, митомицина, циклоспорина и пиранового кополимера, индуцирующего продукцию интерферона. Сходное состояние наблюдается СКВ, злокачественной артериальной гипертонии, преэклампсии, послеродовой почечной недостаточности и лучевом нефрите. Имеются сообщения о семейных случаях заболевания, но роль генетических факторов остается неясной.
Патоморфология гемолитико-уремического синдрома. Начальные изменения клубочков сводятся к утолщению стенок капилляров, сужению их просвета и разрастанию мезангия. При электронной микроскопии видно, что эти изменения обусловлены гранулярным отложением аморфного вещества неизвестного происхождения в субэндотелиальном слое и между капиллярами. В самих капиллярах и артериолах обнаруживаются фибриновые тромбы, которые могут приводить к некрозу коркового вещества почек.
В одних клубочках изменения прогрессируют вплоть до частичного или полного склероза, другие атрофируются вследствие ишемии. В пораженных мелких артериях и артериолах происходит концентрическая пролиферация интимы, закупоривая сосуды.
Патогенез гемолитико-уремического синдрома. Основную роль в патогенезе синдрома играет повреждение эндотелиальных клеток. Повреждение эндотелия почечных капилляров и артериол приводит к образованию отдельных тромбов. Диссеминированная внутрисосудистая коагуляция отмечается редко. Механическое повреждение эритроцитов при их прохождении через суженные участки сосуда обусловливает микроангиопатическую анемию. В основе тромбоцитопении лежат внутрипочечная адгезия или повреждение кровяных пластинок. Печень и селезенка удаляют поврежденные эритроциты и тромбоциты из кровотока. Эпизоды ГУС без диареи и отдельные семейные случаи могут объясняться отсутствием в плазме фактора, стимулирующего продукцию эндотелием простациклина, который расширяет сосуды и препятствует образованию тромбов.
Снижение уровня тромбомодулина, тканевого активатора плазминогена (алтеплазы) и гепариноподобных молекул, активирующих антитромбин III, напротив, способствует образованию тромбов при этом синдроме. Кроме того, еще до развития почечной патологии в сыворотке возрастает содержание таких прокоагулянтов, как фактор активации тромбоцитов, фрагменты протромбина 1 и 2, антиген тканевого активатора плазминогена, комплекс тканевого активатора и ингибитора плазминогена (ТАП-1), фактор Виллебранда, D-димеры и тромбоксан А2, которые и могут быть причиной тромбообразования.
– Также рекомендуем “Диагностика и лечение гемолитико-уремического синдрома. Прогноз”
Оглавление темы “Болезни почек у детей”:
- Быстропрогрессирующий (некротический экстракапиллярный) гломерулонефрит. Диагностика и лечение
- Болезнь Гудпасчера. Гемолитико-уремический синдром
- Диагностика и лечение гемолитико-уремического синдрома. Прогноз
- Тромбоз почечных вен у детей. Диагностика и лечение
- Идиопатическая гиперкальциурия у детей. Нефропатия при серповидно-клеточной анемии
- Аутосомно-рецессивный поликистоз почек у детей. Диагностика и лечение
- Аутосомно-доминантный поликистоз почек у детей. Диагностика и лечение
- Гематурия при цистите и уретрите у детей. Диагностика и лечение
- Протеинурия у детей. Ортостатическая (постуральная) протеинурия
- Клубочковая и канальцевая протеинурия у детей. Диагностика
Источник
Роль иммунной системы в защите организма человека от различных серьезных патологий переоценить невозможно. Победить множество страшных вирусных и бактериальных инфекций удалось исключительно за счет стимуляции защитных механизмов. Но иногда такая реакция организма оборачивается против него же самого. Застраховаться от аутоиммунных заболеваний нельзя, просто перестав делать зарядку по утрам или прекратив есть жирную пищу. Они возникают за счет выработки антител к собственным тканям, поражая как отдельные органы, так и целые системы. К данной категории относится и синдром Гудпасчера – редкое иммуно-воспалительное поражение мелких сосудов легких и почек. Согласно МКБ-10 заболевание имеет код М31.0 «Гиперчувствительный ангиит».
Первое упоминание о заболевании: историческая справка
Впервые о данном заболевании заговорили в мире почти столетие назад, а именно в 1919 году, когда его признаки были описаны врачом-патофизиологом Э. У. Гудпасчером на основании наблюдений за 18-летним пациентом. Во время эпидемии гриппа на фоне перенесенной инфекции у него развились пневмония и гломерулонефрит. Спустя 6 недель молодой человек умер, а при вскрытии был обнаружен диффузный некроз альвеол и патологические поражения почек.

В 1958 году J.Tange и Stanton сообщили еще о девяти пациентах со схожей симптоматикой поражения легких и почечной ткани. Они также страдали кровохарканьем и легочными кровотечениями и после продолжительной болезни скончались. С тех пор синдром получил имя Гудпасчера.
Отличительные особенности синдрома Гудпасчера
На сегодняшний день заболевание встречается крайне редко – всего 1 случай на 1 млн. человек. К концу 1984 года было описано примерно 280 эпизодов, причем 21 из них насчитывался в отечественной медицинской практике.
Описание проявлений
Поскольку болезнь Гудпасчера – это не что иное, как геморрагический легочно-почечный синдром, то она отличается острым началом и неспецифической симптоматикой. В большинстве случаев развитию патологии предшествует перенесенная ОРВИ. У больного наблюдается следующий перечень признаков:
- повышенная температура;
- озноб и лихорадка;
- слабость, сонливость;
- анемия;
- артралгия;
- бледность кожных покровов;
- пастозность и отеки лица;
- диффузный цианоз слизистых;
- немотивированная и резкая потеря массы тела.
Из специфических симптомов первыми начинают развиваться признаки поражения легких:
-
 боль в груди;
боль в груди; - одышка;
- кашель;
- рецидивирующее кровохарканье;
- прогрессирующее нарушение глубины и ритма дыхания;
- профузное кровотечение.
Нередко поражение легких проявляется атипично. В этом случае при синдроме Гудпасчера возникают такие симптомы у пациента: тошнота, рвота, горечь во рту, абдоминальные боли. По мере прогрессирования заболевания к легочным проявлениям присоединяются признаки развития почечной недостаточности:
- гематурия (кровь в моче);
- болезненное мочеиспускание;
- протеинурия;
- отеки нижних конечностей;
- олигоанурия;
- повышенное кровяное давление;
- уремия;
- периферические отеки.
В ходе обследования кровеносной системы довольно часто выявляется гипертония, которая в тандеме с патологией почек может спровоцировать левожелудочковую недостаточность, что в свою очередь приводит к развитию отека легких и сердечной астме.
Располагающие факторы и лица в группе риска
Диагноз выявляется у взрослых пациентов преимущественно мужского пола, причем отмечается 2 возрастных пика: 20-35 и 50-60 лет. Учитывая редкость зафиксированных случаев синдрома Гудпасчера, многие не знают, что это такое. На сегодняшний день этиологические механизмы и патогенез остаются до конца не выясненными.
Большинство ученых считают, что к развитию данной патологии существует наследственная предрасположенность. Другие связывают аномальные проявления с вдыханием летучих углеводородов. В действительности же установлена определенная связь заболевания со следующими факторами:
-
 вирусной инфекцией;
вирусной инфекцией; - наличием в крови эндотоксинов;
- злокачественными новообразованиями;
- иммунодефицитом;
- ВИЧ-положительным статусом;
- курением;
- алкоголизмом и наркоманией.
В основе синдрома лежит образование белков особого типа – антител, специфичных для клеток сосудов. Связываясь с антигенами, они образуют иммунокомплексы, которые прикрепляются к базальным мембранам альвеол и почечных клубочков или свободно циркулируют в крови.
Важно знать! Антитела активируют сложные химические процессы приводящие, в конечном итоге, к повреждению сосудистой стенки. Это и становится причиной развития гломерулонефрита (некротического или пролиферативного) и возникновения легочных кровотечений.
Соотношение выраженности симптоматики у разных больных может варьировать в значительных пределах, что обуславливает выход на первый план той или иной патологии. По мере прогрессирования заболевания у пациента развиваются почечная и легочная недостаточность.
Развитие синдрома в детском возрасте
В клинической практике синдром Гудпасчера у детей встречается крайне редко – всего в 0,4-1% случаев. Известно даже, что самому маленькому больному было 11 месяцев. Тяжелая почечная недостаточность диагностируется, в основном, у больных, не достигших двадцатилетия. Согласно статистике, средний возраст юных пациентов составляет 17 лет, причем заболеваемость среди юношей и девушек приблизительно одинаковая.
Основной причиной развития геморрагической пневмонии с гломерулонефритом является наследственная предрасположенность ребенка, с высокой долей вероятности инфицирования своими родителями. Чаще всего заражение происходит от матери, которая в период беременности ведет беспорядочный образ жизни и увлекается табакокурением. В этом случае малыш становится пассивным курильщиком, испытывает дефицит кислорода и рождается с пораженными легкими и сосудами.
Синдром, диагностированный у детей, поражает также парный орган и становится причиной развития гломерулонефрита, а впоследствии и почечной недостаточности. Один из ранних признаков, которые выявляются в результате анализа мочи, – наличие эритроцитов. Это указывает на важность клинических тестов и профилактических осмотров. Для выявления болезни у юных пациентов медики пользуются диагностическими критериями, которые применяют и при обследовании взрослых больных. Методы лечения также не имеют особых отличий.
Последствия патологии
С учетом тяжести и быстрого прогрессирования патологического процесса при синдроме Гудпасчера могут возникнуть такие состояния:
- прогрессирующий гломерулонефрит;
- хроническая патология почек;
- острая ренальная или дыхательная недостаточность;
- профузные легочные кровотечения;
- летальный исход.
Важно знать! В случае замедленного течения болезни у больного появляется шанс улучшить качество жизни и продлить ее. Для этого врачи регулярно проводят тщательную диагностику и подбирают грамотную терапию.
Диагностические мероприятия
Диагностика патологии предполагает, в первую очередь, сбор жалоб и анамнеза болезни и жизни пациента. В выявлении синдрома важную роль играет первичный осмотр, а решающее значение – результаты лабораторного исследования. В ходе процедуры врач отмечает бледность кожных покровов, пастозность и отеки лица. В легких прослушиваются хрипы влажные и сухие, количество которых увеличивается в момент кровохарканья.
Лабораторные методы
- Иммунологические исследования сыворотки крови с целью обнаружения БМК-антител.
- Анализ мокроты для выявления сидерофагов, повышенной концентрации гемосидеринов.
- Общий анализ крови на обнаружение лейкоцитоза, выраженного ускорения СОЭ, железодефицитной анемии.
-
 Общий анализ мочи с целью выявления гематурии, протеинурии, цилиндрурии.
Общий анализ мочи с целью выявления гематурии, протеинурии, цилиндрурии. - Проба Реберга.
- Биохимический анализ крови.
Инструментальные методы
- биопсия тканей;
- иммунофлюоресцентное исследование биологического материала ;
- рентгенография легких;
- сонография почек для определения их границы;
- КТ органов грудной клетки;
- ЭКГ и ЭхоКГ;
- анализ газового состава крови;
- плетизмография;
- пикфлоуметрия для оценки проходимости бронхов;
- пневмотахография;
- спирография.
Пациентам с быстропрогрессирующим гломерулонефритом в обязательном порядке должна проводиться биопсия тканей почки. Гистологическое изучение материала дает возможность определить специфические изменения, позволяющие при наличии антител удостовериться в развитии патологии. В ходе обследования необходимо придерживаться некоторых критериев. При синдроме Гудпасчера дифференциальная диагностика проводится для исключения следующих болезней:
- туберкулез;
- абсцесс легких;
- геморрагические диатезы;
- бронхоэктазы с пневмосклерозом;
- уремическое легкое;
- узелковый периартериит;
- болезнь Либмана-Сакса;
- онкопатологии легких и почек;
- саркоидоз;
-
 антифосфолипидный синдром;
антифосфолипидный синдром; - лимфоидный гранулематоз;
- эозинофильный ангиит;
- ревматическая пурпура;
- криоглобуленемия;
- респираторно-ренальная форма узелкового пернартериита.
Синдром Гудпасчера следует дифференцировать также с системной красной волчанкой, геморрагическим васкулитом, гранулематозом Вегенера. Данные заболевания имеют аутоиммунную природу и схожую клиническую картину. Диагностика и лечение должны проводиться совместными усилиями нескольких узкопрофильных специалистов – терапевта, ревматолога, нефролога, пульмонолога, эндокринолога.
Основы лечения
Лечение синдрома Гудпасчера должно проводиться несколькими специалистами и быть направлено на устранение причинно-следственного фактора. Своевременная и адекватная терапия позволяет замедлить прогрессирование процесса развития и обеспечить максимальное удаление БМК-антител.
В остром периоде целесообразным считается проведение пульс-терапии с применением только метилпреднизолона или в сочетании с циклофосфаном. После достижения клинико-лабораторной и рентгенологической ремиссии пациент переводится на поддерживающее лечение. Комплекс терапевтических действий включает следующие методы.
Консервативное лечение
- Кортикостероиды – «Бетаметазон», «Дексаметазон», «Метилпреднизолон».
- Иммуносупрессоры-цитостатики – «Азатиоприн», «Циклофосфамид».
- Антикоагулянты – «Курантил», «Дипиридамол».
- Противовоспалительные нестероидные средства – «Индометацин», «Метиндол».
- Препараты железа (при анемии) – «Актиферрин», «Тотема», «Гемохелпер», «Тардиферон».
- Плазмафорез.
- Переливание крови.
Лечение необходимо проводить длительно до полного исчезновения БМК-антител и стабилизации работоспособности почек. Применение предложенной схемы терапии позволяет быстро купировать опасные симптомы патологии.

Хирургическое воздействие
По истечении 6 месяцев при наличии донорского органа может быть выполнена трансплантация почки. Однако она не всегда уберегает от рецидива. В группу риска входят пациенты, которые игнорируют рекомендации специалистов, придерживаются прежнего образа жизни или посещают места, где высока вероятность инфицирования дыхательных путей. В таких случаях болезнь начинает прогрессировать и на трансплантированной почке. Но причиной, как правило, является не сам орган, а метаболические нарушения. После успешно проведенной пересадки всем пациентам рекомендуется регулярно сдавать анализы и проводить мониторинг уровня креатинина в крови и титра БМК-антител в динамике.
Важно знать! Народное лечение, часто применяемое в борьбе со многими заболеваниями, в данном случае признано неэффективным. То же касается и питания. Диета при развития редкой патологии не входит в перечень провоцирующих факторов и не имеет профилактического воздействия.
Прогнозы для пациентов
В клинической практике встречается три варианта течения синдрома Гудпасчера: злокачественный, умеренный и медленный. В первом случае наблюдается рецидивирующая геморрагическая пневмония и стремительно прогрессирующий гломерулонефрит. При втором типе синдром развивается в замедленном темпе и характеризуется малой выраженностью симптоматики. При третьем варианте развития отмечаются признаки ХПН, а легочные патологии проявляются поздно.
Независимо от типа клиническое течение болезни неуклонно прогрессирующее, из-за чего прогноз считается мало обнадеживающим. При отсутствии адекватного лечения синдрома Гудпасчера летальность среди больных достигает 75-90%. Гибель пациентов происходит вследствие тяжелой дыхательной или почечной недостаточности, профузных легочных кровотечений или уремической комы.
При злокачественном типе развития летальный исход наступает в течение нескольких недель, в иных случаях средняя продолжительность жизни составляет примерно от полугода до 1-3 лет. Даже после трансплантации имеется высокая вероятность поражения донорского органа. Спонтанные ремиссии синдрома Гудпасчера отмечались в единичных случаях, и подробно описаны в учебниках по патанатомии.
Заключение
Своевременно начатая адекватная терапия синдрома Гудпасчера позволяет добиться остановки дальнейшего развития легочно-сердечной и почечной недостаточности. Современные подходы к диагностике и лечению, грамотность специалистов и прогрессивные методики помогают не только облегчить самочувствие, продлить жизнь пациентам, но и во многом улучшить ее качество.
Источник
