Постгистерэктомический синдром что это такое
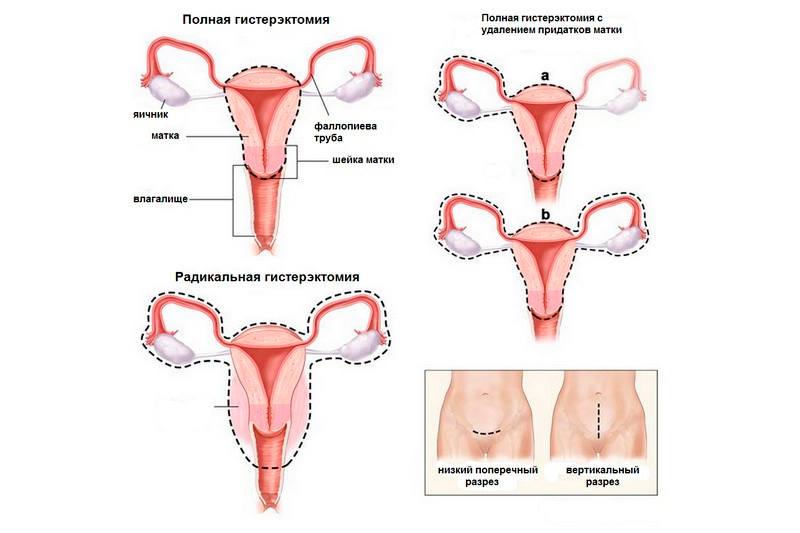
Постгистерэктомический синдром – это совокупность таких психоневрологических и метаболических нарушений, которые возникают после удаления матки из организма женщины. При этом могут сохраняться один или два яичника. Клинические показания постгистерэктомического синдрома могут проявляться многочисленными психоэмоциональными и нейровегетативными нарушениями, среди которых тахикардия и приливы, излишняя потливость и гипертензия, лабильность и слабость в теле, неоправданная тревожность и прочие показатели. Диагностируя постгистерэктомический синдром, необходимо опираться на данные УЗИ и гинекологического осмотра, детальное изучение и исследование гормонов. В терапии активно используется ЗТГ и седативные препараты, физиолечение и антидепрессанты. В связи с активным и широким применением в гинекологии субтотальной и тотальной гистерэктомии проблема постгистерэктомического синдрома необычайно актуальна в наши дни. Это касается абсолютно всех заболеваний матки. При отсутствии оптимального и адекватного лечения, после проведения операций тотальной экстрипации или же ампутации матки, быстрыми темпами может развиваться устойчивая форма постгистерэктомического синдрома, которая может сопровождаться ранним наступлением физиологической менопаузы: приблизительно на 3-5 лет раньше, чем могло предполагаться.
Содержание статьи:
- Классификация постгистерэктомического синдрома
- Причины постгистерэктомического синдрома
- Симптомы постгистерэктомического синдрома
- Диагностика постгистерэктомического синдрома
- Лечение постгистерэктомического синдрома
- Профилактика постгистерэктомического синдрома

Постгистерэктомический синдром может развиваться в связи с резким снижением циклической функции сохраненных при операции яичников, появлением гипоэстрогении, а также ее отрицательным влиянием на ЦНС.
Как часто может возникать постгистерэктомический синдром у прооперированных пациенток зависит лишь от их возраста и характера кровоснабжения, объема гистерэктомии и сопутствующих заболеванию патологий. Постгистерэктомический синдром может развиваться у женщин относительно активного социального возраста.
Классификация постгистерэктомического синдрома
Сроки развития постгистерэктомического синдрома могут быть разными, они совершенно индивидуальны. Синдром может развиваться в первые дни послеоперационного периода, быть ранним; синдром может появиться в течение года и быть поздним. Продолжительность постгистерэктомического синдрома также может варьироваться от стойкой и до транзиторной. При последней форме, которую можно встретить у женщин репродуктивного возраста, функция яичников может восстановиться в период от 4 недель до 1 года после проведения гистерэктомии. При стойкой форме постгистерэктомического синдрома симптомы могут проявляться даже после года со дня операции, что будет свидетельствовать о потухании функции яичников и укажет на риск возникновения ранней менопаузы. Сложность постгистерэктомического синдрома может быть разной: легкая, средняя и тяжелая степень клинических проявлений.
Причины постгистерэктомического синдрома
Фактором, который приводит к образованию постгистерэктомического синдрома, может быть гипоэстрогения. Такое нарушение иннервации яичников, а также изъятие из них кровотока в качестве маточных артерий после операционного вмешательства приводит к ослабеванию придатков матки в связи с понижением их кровоснабжения. В придатках матки может развиваться острая ишемия, структурные изменения, венозный, а также лимфатический застой, функциональные и прочие изменения. Придатки матки теряют овуляторную и гормонопродуцирующую функцию, при которых преобладающими были овуляторные циклы с высоким уровнем эстрадиола. После того как миометрий и эндометрий будет удален, начнется процесс нарушения обратных рецепторных связей.
Случаи постгистерэктомического синдрома намного чаще можно встретить после экстирпации. Если сравнивать с процедурой надвлагалищной ампутации матки или же удаления яичников, случаи генезиса постгистерэктомического синдрома бывают гораздо чаще. Тяжелая форма постгистерэктомического синдрома вероятнее всего когда операция находится в лютеиновой фазе цикла, а также у тех пациенток, которые страдают от сахарного диабета или же тиреотоксикоза.
Симптомы постгистерэктомического синдрома
Основными клиническими показателями постгистерэктомического синдрома могут быть нейровегетативные и психоэмоциональные изменения. Расстройства такого рода могут протекать под видом астенического синдрома или депрессии, во время которых пациентки способны испытывать слабость и быструю утомляемость, вялость и ухудшение внимания, провалы в памяти и слезливость, чувство тревожности и страх одиночества, чувство собственной неполноценности.
При постгистерэктомическом синдроме изменения затрагивают нейровегетативную систему женщины, а потому может появиться тахикардия, которая проявляет себя в учащенном сердцебиении даже в состоянии покоя, чувствительность к перепадам температур, онемение кожи и вестибулопатия, появление мурашек на коже, повышенная потливость, бессонница и отечность. При этом частота развития сердечнососудистой патологии возрастает в разы, влияя на генезис ожирения и остеопороза.
Стойкий постгистерэктомический синдром может проявиться в качестве урогенитальных расстройств, могут возникнуть кольпиты, стрессовое недержание мочи, боли во время полового акта, сухость влагалища и так далее.
Диагностика постгистерэктомического синдрома
Чтобы диагностировать постгистерэктомический синдром, необходимо провести детальную оценку нейровегетативных и психоэмоциональных расстройств, обследовать вероятные структурные и функциональные изменения яичников, а также их кровотока, наличие нарушений в гипоталамо-гипофизной системе во время реабилитации после гистерэктомии. Чтобы определить степень тяжести клинических проявлений постгистерэктомического синдрома, можно использовать индекс Куппермана.
Для того чтобы определить насколько функционально активны яичники, гипоталамо-гипофизная регуляция, а также чтобы дать приблизительный прогноз постгистерэктомического синдрома у женщины, проводят ряд детальных исследований, которые направлены на определение количества эстрадиола в организме, ФСГ и ЛГ в динамике.
При помощи УЗИ можно выявить те структурные изменения, которые произошли после гистерэктомии. Это может быть кистозная трансформация яичников, которые были сохранены, а в интраовариальном кровотоке — снижение скорости кровотока и активизация процесса венозного застоя. При этом постгистерэктомический синдром может сопровождаться уменьшением размеров яичников, бедностью их фолликулярного аппарата, понижением перфузии и увеличением эхогенности стромы, перестройкой сосудов интраовариального кровотока, что по структуре схоже на постменопаузные показатели. Если постгистерэктомический синдром имеет транзиторный характер, то с течением времени можно будет наблюдать регенерацию объема и структуры яичников.
Лечение постгистерэктомического синдрома
В зависимости от тяжести и длительности протекания заболевания определяется характер терапии постгистерэктомического синдрома. Во время реабилитационного периода назначают седативные препараты, при условии того, что синдром легко или средне выражен и имеет яркую психо эмоциональную окраску. Помимо седативных препаратов могут назначать транквилизаторы и антидепрессанты, рефлексотерапию и гомеопатические средства.
Чтобы нормализировать микроциркуляцию в органах воротниковой зоны и малого таза, нередко применяют физиотерапию: гальванизацию шейно-лицевой части, электрофорез, транскраниальную электростимуляцию.
Если постгистерэктомический синдром имеет тяжелую или стойкую форму, то к лечению могут добавить ЗГТ — заместительную гормональную терапию. Она быстро поможет избавиться от психоэмоциональных проблем и вегетососудистых расстройств, нейтрализует и приведет в норму работу гипоталамо-гипофизной регуляции яичников, предупредит развитие метаболических нарушений.
Если стадия развития постгистерэктомического синдрома ранняя, то парентеральное введение комбинированных эстрогне-андрогенных препаратов может быть добавлено к основному курсу лечения. Также возможно применение эстрогенсодержащих пластырей. Если период позднеоперационный, то в курс лечения будут введены различные комбинированные препараты по усмотрению врача.
Длительная ЗГТ подразумевает контроль за свертываемостью крови при помощи исследований коагулограммы с последующими профилактическими мерами для предотвращения тромбообразования с применением дазагрегантов и венопротекторов.
Профилактика постгистерэктомического синдрома
Чтобы предупредить генезис и дальнейшее развитие постгистерэктомического синдрома, необходимо рациональное распределение показаний для выполнения тотальной экстирпации матки женщины. Поэтому, по возможности, оперативное вмешательство должно быть максимально ограниченным надвлагалищной ампутацией матки. Такого рода вмешательство необходимо выполнять только в период фолликулярной фазы цикла.
Источник
Постгистерэктомический синдром — комплекс клинических признаков, которые проявляются после операции по удалению матки с сохранением одного либо двух яичников. Признаки заболевания могут возникнуть как сразу после гистерэктомии, так и в течение года. Для ПГС характерны метаболические и психовегетативные расстройства. Так как гистерэктомия на сегодняшний день широко применяется в гинекологической практике, проблема ПГС достаточно распространена. Постгистерэктомический синдром практически не встречается в пубертате (период полового созревания), так как операция по удалению матки проводится в основном у женщин репродуктивного и менопаузального возраста (в среднем пациенткам 40-43 года).
Классификация постгистерэктомического синдрома
В зависимости от того, когда проявился симптомокомплекс, ПГС может быть ранним (в течение нескольких дней после хирургического вмешательства) и поздним (возникает в течение года после операции).

Исходя из выраженности клинических признаков, постгистерэктомический синдром подразделяется на три формы:
- легкая;
- средняя;
- тяжелая.
Существует также классификация ПГС, которая зависит от продолжительности синдрома — разделяют стойкий и транзиторный вид. Функциональность яичников постепенно восстанавливается при транзиторном виде ПГС, а вот стойкая форма опасна тем, что ее признаки появляются спустя год и более, и это свидетельствует о понижении функциональности яичников и вероятности слишком раннего наступления менопаузального периода.
Причины развития постгистерэктомического синдрома
Данный синдром диагностируется у женщин после удаления матки с сохранением яичника (или двух) в связи с развитием гипоэстрогении (снижения уровня эстрогенов ниже пределов нормы). Менопауза в таком случае наступает в среднем на четыре года раньше, чем у женщин того же возраста, не страдающих постгистерэктомическим синдромом.
Основной причиной снижения уровня эстрогенов в данном случае является ухудшение функционирования яичников. Может быть вызвано нарушением кровоснабжения яичников и расстройством их обеспеченности нервными клетками (иннервации). При этом наблюдается венозный и лимфатический застой, а также ишемия.
Удаление матки, как важного органа в репродуктивной системе женщины, может повлечь за собой ПГС, так как она является органом-мишенью для стероидных гормонов. Циклическая функция оставшихся яичников понижается, что вызывает постгистерэктомический синдром наряду с параллельно возникающими нарушениями в центральной нервной системе. В особую группу риска развития тяжелой формы ПГС попадают женщины, страдающие сахарным диабетом и диффузным токсическим зобом. Риск увеличивается при проведении гистерэктомии в лютеиновую фазу менструального цикла.
Факторы риска утраты функциональности яичников, которые могут привести к развитию постгистерэктомического синдрома:
- уровень травматичности и вид оперативного вмешательства (надвлагалищная ампутация менее рискованная для здоровья);
- количество яичников, которые сохранили (при сохранении обоих яичников риск снижения их функциональности меньше);
- патологии яичников в период до хирургического вмешательства;
- параллельный соматический патологический процесс;
- отсутствие беременностей и родоразрешений ранее;
- фаза цикла, в которую проводилась гистерэктомия (лютеиновая фаза более опасна);
- возраст пациентки (после 40 лет ПГС развивается чаще);
- наличие вредных привычек и неблагоприятных условий работы.
Симптомы постгистерэктомического синдрома
Нейровегетативные нарушения проявляются:
- резкими ощущениями жара;
- усиленным выделением пота;
- сниженной переносимостью повышенной и низкой температур окружающей среды;
- ощущением холода при нормальной окружающей температуре;
- отеком голеней и лица;
- артериальной гипертензией (повышение давления);
- нарушением сна, частой бессонницей;
- онемением кожного покрова;
- учащенным биением сердца в отсутствии физических и умственных нагрузок.
Психоэмоциональные расстройства при постгистерэктомическом синдроме проявляются в состоянии слабости, повышенной утомляемости, нарушениях концентрации внимания и памяти. Пациентки страдают от необъяснимого чувства тревоги без повода, чувствуют себя неполноценными и боятся одиночества.
Если диагностирован ПГС стойкой формы, то могут проявляться нарушения урогенитальной сферы: вызванное стрессом недержание мочи, воспалительный процесс и сухость во влагалище, болевые ощущения в процессе сексуального контакта, частые позывы к мочевыделению. Первые полгода после проведения операции по удалению матки половое влечение существенно снижено.
Метаболические расстройства проявляются в увеличении количества жировой ткани в области живота и талии, также есть риск развития сахарного диабета, атеросклероза головного мозга и сердца.
Диагностика постгистерэктомического синдрома
Диагностируя ПГС, специалисты опираются на жалобы пациентки, данные анамнеза и проводят гинекологический осмотр. С помощью ультразвукового исследования придатков с допплерографии сосудов в динамике возможно выявление структурных трансформаций яичников, венозного застоя и нарушения кровоснабжения. Исследуется уровень гормонов в крови пациентки, так как уровень эстрадиола способен снизиться до менопаузального значения. А повышенный уровень фолликулостимулирующего и лютеинизирующего гормонов свидетельствуют о том, что функции яичников угасают, что способно привести постгистерэктомическому синдрому.
Лечение постгистерэктомического синдрома
Терапия данного состояния зависит от того, насколько выражены клинические проявления. Длительность признаков ПГС также важна в подборе методов терапии. Целью лечения является коррекция проявляющихся при постгистерэктомическом синдроме расстройств — как нейровегетативного, так и психоэмоционального характера.
В зависимости от степени тяжести психологических нарушений, назначаются медикаменты для коррекции эмоционального состояния пациентки. В легкой форме назначаются растительные седативные препараты. Если психоэмоциональные расстройства выражены ярко, могут применяться антидепрессанты, транквилизирующие средства, психотропные и противосудорожные препараты.
Иногда назначается гомеопатия и рефлексотерапия (метод иглоукалывания, который основан на рефлекторном раздражении нервных окончаний). С помощью физиотерапии восстанавливается микроциркуляция в органах воротниковой зоны и в малом тазу.
Заместительная гормональная терапия применяется в случае тяжелой либо стойкой формы постгистерэктомического синдрома. С ее помощью можно предупредить развитие расстройств метаболической системы, восстановить гипоталамо-гипофизарную функциональность яичников и снизить расстройства психоэмоциональной системы.
Важно понимать, что при длительном применении гормонов необходим строгий контроль. С помощью коагулограммы наблюдают за свертывающей способностью крови, а при необходимости назначают средства, которые препятствуют образованию тромбов.
В случае развития транзиторной формы постгистерэктомического синдрома, длительность гормонотерапии составляет от трех месяцев до полугода.
Профилактика постгистерэктомического синдрома
Профилактические меры по предупреждению ПГС состоят в адекватном определении показаний к выполнению гистерэктомии. Если можно осуществить надвлагалищное удаление матки без шейки, то следует сделать выбор в сторону данной операции. Хирургическое вмешательство нежелательно выполнять в лютеиновую фазу менструального цикла, так как повышается риск развития ПГС.
В постоперационный период, после проведения гистерэктомии, необходимо начинать реабилитацию, которая предупредит развитие тяжелого постгистерэктомического синдрома.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений:
Дата публикации: 10.08.2018
Источник
ПОСТГИСТЕРЭКТОМИЧЕСКИЙ СИНДРОМ
Постгистерэктомический синдром (ПГС) — клинический симптомокомплекс, развивающийся после гистерэктомии с сохранением одного или двух яичников, характеризующийся психовегетативными и метаболическими нарушениями.
КОД ПО МКБ10 N 95.3 Состояния, связанные с искусственно вызванной постменопаузой.
ЭПИДЕМИОЛОГИЯ
Гистерэктомии подвергается каждая пятая женщина в течение жизни. Наибольшее количество гистерэктомий приходится на наиболее социальноактивный период жизни женщин (40–49 лет). ПГС резко снижает качество жизни женщины. Частота выпадения функции яичников, приводящей к развитию ПГС, колеблется от 20% до 80% и зависит от возраста пациентки, преморбидного фона, характера сопутствующей патологии, объёма операции, особенностей кровоснабжения яичников.
При транзиторном ПГС у 80% больных репродуктивного возраста овариальная функция восстанавливается в течение 1 года. Однако через 5 лет после гистерэктомии у 55–69% женщин, оперированных в возрасте 39–46 лет, гормональный профиль соответствует постменопаузальному. Таким женщинам в возрастном периоде, соответствующем пременопаузе, свойствен стойкий ПГС с гипоэстрогенией длительностью свыше года, то есть у этих пациенток на 4 года раньше, чем в популяции, наступает физиологическая менопауза, спровоцированная гистерэктомией.
ПГС встречается в 1,7 раза чаще после экстирпации матки в сравнении с надвлагалищной ампутацией матки. При удалении яичника с одной стороны во время гистерэктомии ПГС возникает в 2,3 раза чаще, чем при сохранении обоих яичников.
КЛАССИФИКАЦИЯ
По времени возникновения выделяют ранний и поздний ПГС. Симптомы раннего ПГС возникают с первых дней послеоперационного периода. Проявления, возникшие спустя 1 мес после операции и до года, относят к поздним проявлениям патологического симптомокомплекса.
По длительности проявлений различают транзиторный и стойкий ПГС. Транзиторную форму характеризует восстановление овариальной функции в сроки от месяца до года, стойкий ПГС длится более года с момента операции. Степень выраженности клинических проявлений определяет лёгкую, среднюю и тяжёлую степень патологического симптомокомплекса.
ЭТИОЛОГИЯ
Характерные проявления ПГС (нейровегетативные, психоэмоциональные и обменноэндокринные расстройства) развиваются в результате гипоэстрогении, возникающей изза редукции кровотока и иннервации яичников (яичника) после выполнения гистерэктомии. На фоне гипоэстрогении в ЦНС снижается биосинтез нейротрансмиттеров, изменяются нейровегетативные, эмоциональноповеденческие реакции, извращаются кардиоваскулярные, респираторные, температурные реакции на внешнее воздействие.
МЕХАНИЗМ РАЗВИТИЯ
Причиной формирования гипоэстрогении при ПГС считают нарушение микроциркуляции яичников и развитие острой ишемии в результате исключения из их кровоснабжения ветвей маточных артерий. После операции изменяется архитектоника внутриорганных сосудов яичников, страдает интраовариальный кровоток, нарастают венозный застой и лимфостаз, более выраженные в строме, преобладают ановуляторные циклы. Ишемизация яичников ускоряет дегенеративные и атрофические процессы, приводит к угасанию овуляторной и гормонопродуцирующей функции. Выраженность структурнофункциональных изменений яичников зависит от исходного типа их кровоснабжения: с преобладанием ветви маточной артерии (38%), яичниковой (11%) и равномерным кровоснабжением за счёт этих двух ветвей (51%). Гистерэктомия приводит к максимальной редукции кровотока при кровоснабжении яичника с преобладанием ветви маточной артерии.
Тяжёлые нейровегетативные и психоэмоциональные расстройства развиваются в 2 раза чаще при выполнении операции в лютеиновую фазу цикла. Чаще диагностируют ПГС у пациенток с сахарным диабетом, тиреотоксическим зобом.
ПРОФИЛАКТИКА
С целью профилактики развития ПГС не следует расширять без достаточных оснований объём оперативного вмешательства до экстирпации, если можно ограничиться надвлагалищной гистерэктомией. Оперировать целесообразно в фолликулярную фазу цикла.
КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА
Клиническую картину ПГС формируют два основных симптомокомплекса — психоэмоциональные нарушения и нейровегетативные расстройства.
Психоэмоциональные проявления возникают у 44% больных и выражены обычно в виде астенической депрессии с характерными жалобами на сильную утомляемость, снижение работоспособности, вялость, выраженную слабость, повышенную слезливость, «приливы». У 25% больных развивается чувство тревоги, сопровождающееся немотивированным страхом внезапной смерти. Прекращение менструальной и детородной функции в репродуктивном возрасте нередко воспринимается как утрата женственности; появляется чувство страха, боязнь распада семьи, оценка себя как неполноценного сексуального партнёра. Нейровегетативную симптоматику можно наблюдать у 30–35% больных, предъявляющих жалобы на плохую переносимость высокой температуры, приступы сердцебиения в покое, зябкость, ознобы, чувство онемения и ползания мурашек, «приливы», нарушение сна, вестибулопатии, повышенную потливость, склонность к отёкам, транзиторную гипертензию.
Ранние проявления ПГС в виде психоэмоциональных и нейровегетативных нарушений могут развиться с первых суток послеоперационного периода и в значительной степени утяжеляют восстановительный период после операции.
ДИАГНОСТИКА
Диагностика ПГС основана на оценке психоэмоциональных и нейровегетативных проявлений, появляющихся у больных, перенёсших гистерэктомию в первые дни и недели после операции. Степень психоэмоциональных, нейровегетативных и метаболических нарушений у больных с постгистерэктомическим синдромом оценивают по менопаузальному индексу Куппермана. Выделяют лёгкую, среднюю и тяжёлую степень течения патологического симптомокомплекса. ПГС может быть транзиторным или иметь стойкий характер.
Установить выраженность функциональных нарушений яичников и степень изменений гипоталамогипофизарной системы возможно при определении уровня эстрогенов, ФСГ, ЛГ. Концентрация и динамические изменения указанных гормонов имеют прогностическое значение для течения синдрома. При значительных нарушениях овариальной функции уровень эстрадиола может снижаться до постменопаузальных значений. По механизму обратной связи при ПГС повышаются уровни ФСГ и ЛГ, их высокие концентрации, характерные для постменопаузальных состояний, показывают стойкое угасание функций яичников.
Ценным методом диагностики, позволяющим оценить состояние яичников, считают ультразвуковой метод с допплерографией. Структурная перестройка яичников после снижения их кровотока при гистерэктомии наиболее выражена в течение 1го месяца после операции, ультразвуковая картина соответствует «шоковому» яичнику. В первые месяцы происходит кистозная трансформация яичников (яичника), нередко появляются персистирующие кисты, что приводит к увеличению объёма яичников в 1,5–2 раза. Для интраовариального кровотока при допплерографии у больных после гистерэктомии характерно замедление пиковой систолической скорости кровотока и нарастание венозного застоя.
При транзиторном ПГС объём яичников и структура возвращаются к возрастной норме, что, как правило, соответствует клиническому восстановлению функции яичников. При стойком ПГС наблюдают тенденцию к уменьшению объёма яичников в связи с изменением их структуры. Происходит обеднение фолликулярного аппарата яичников, строма становится более эхогенной, что свидетельствует о регрессе овариальных структур. Показатели интраовариального кровотока приближаются к постменопаузальным: индекс резистентности и пульсационный индекс повышаются до 0,6–0,9 и 0,9–1,85 соответственно, что свидетельствует об изменении перфузии яичников и сосудистой перестройке.
ЛЕЧЕНИЕ
Лечение ПГС зависит от степени его выраженности и длительности течения. Патогенетически обоснованной считают ЗГТ, с её помощью быстро купируются как психоэмоциональные, так и вегетососудистые проявления ПГС, не происходит развитие метаболических нарушений. Однако ЗГТ имеет широкий спектр противопоказаний и сопряжена с рядом осложнений. Тромботические, сердечнососудистые осложнения ЗГТ ограничивают широкое применение гормонов для купирования ПГС.
При высокой эффективности ЗГТ, ввиду тяжести осложнений гормонотерапии, негормональные методы коррекции остаются актуальными в лечении ПГС. У пациенток с лёгкой и средней степенью ПГС в послеоперационном периоде целесообразно назначение физиотерапевтического лечения, улучшающего микроциркуляцию органов малого таза и воротниковой зоны, проведение электрофореза, транскраниальной электростимуляции по седативной методике, гальванизации шейнолицевой области.
При преобладании психоэмоциональной симптоматики следует рекомендовать седативные препараты (валериана ©, трава пустырника и др.), транквилизаторы (феназепам ©, диазепам, лоразепам и др.) и антидепрессанты (тианептин, моклобемид, флуоксетин, амитриптилин).
Возможно использование гомеопатических препаратов (климактоплан ©, климадинон © и др.), но их эффективность недостаточно высока.
При тяжёлом течении синдрома при появлении первых проявлений в послеоперационном периоде или стойком ПГС наряду с другими методами целесообразно назначение ЗГТ. В раннем послеоперационном периоде предпочтительно применение парентеральных препаратов ЗГТ, что позволяет снизить применяемую дозу и риск тромботических осложнений. Препаратом выбора считают гинодиан депо ©. Внутримышечное введение препарата после операции позволяет добиться высокой концентрации эстрадиола и купирует ПГС в 100% наблюдений. Отсутствие гестагенного компонента в препарате обеспечивает минимальный риск послеоперационных тромботических осложнений. Кроме того, сочетание эстрогенов с андрогенами оказывает антидепрессивное и психостимулирующее действие. В раннем послеоперационном периоде также используют эстрогенсодержащие пластыри (эстрадерм ТТС 50 © и климара ©), гели (дивигель ©).
В последующем возможно применение монотерапии эстрогенами и любых комбинированных препаратов ЗГТ, включая формы для приёма внутрь: фемостон ©, климен ©, климонорм ©, дивина©, клиогест ©, трисеквенс ©, эстрофем ©, ливиал ©, схемы и длительность применения которых корректируются индивидуально. После купирования ПГС и отмены препаратов ЗГТ через 3–6 мес.
После купирования ПГС и отмены препаратов ЗГТ через 3–6 мес у пациенток репродуктивного возраста восстанавливается стероидная активность яичников. При стойком ПГС, преждевременном наступлении менопаузы в результате гистерэктомии целесообразно использовать препараты ЗГТ длительно, в течение года до предполагаемого возраста наступления естественной менопаузы.
Приём препаратов ЗГТ требует назначения дезагрегантов (ацетилсалициловая кислота, дипиридамол) и венопротекторов (анавенол ©, рутозид, эскузан ©, детралекс © и др.) с целью профилактики тромботических осложнений. Перед назначением курса ЗГТ и во время лечения контролируют свёртывающую систему крови, оценивают состояние молочных желёз.
СПИСОК ЛИТЕРАТУРЫ
Справочник по акушерству, гинекологии и перинатологии / Под ред. Г.М. Савельевой — М.: МИА, 2006. — 720 с.
Гинекология / Под ред. Г.М. Савельевой, В.Г. Бреусенко — М.: ГЭОТАРМедиа, 2005. — 431 с.
Источник: Гинекология – национальное руководство под ред. В.И. Кулакова, Г.М. Савельевой, И.Б. Манухина 2009 г.
Источник
