Постинъекционный инфильтрат бедра код мкб 10
Общие сведения
Постинъекционные абсцессы — это гнойно-воспалительные ограниченные очаги, которые возникают в мягких тканях в результате не соблюдения правил асептики и техники введения во время выполнения внутривенных, внутримышечных и других инъекций. При этом значение имеет острота и длина иглы, точность выбора места инъекции и частота инъекций в одно и то же место. Кроме того, причиной может быть введение различных раздражающих средств, которые даже при соблюдении всех инструкций не приводят к резорбции, к ним относится Диклофенак, Реопирин ( преимущественно при введении в слой подкожной клетчатки).
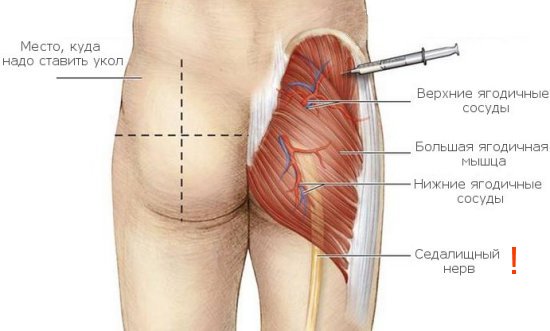
Чаще всего к развитию абсцесс ведут внутримышечные инъекции в ягодицы, в более редких случаях — в предплечье, в паравертебральную и подлопаточную область.
Код постинъекционного абсцесса по МКБ-10
Абсцессам кожи, карбункулам и фурункулам различного генеза присвоен код МКБ-10: L02. Дальнейшее разделение учитывает их локализацию:
- L02.0 Абсцесс на лице.
- L02.1 Абсцесс на шее.
- L02.2 Абсцесс на туловище.
- L02.3 Абсцесс ягодицы.
- L02.4 Абсцесс конечностей.
- L02.8 Абсцесс других локализаций.
Патогенез
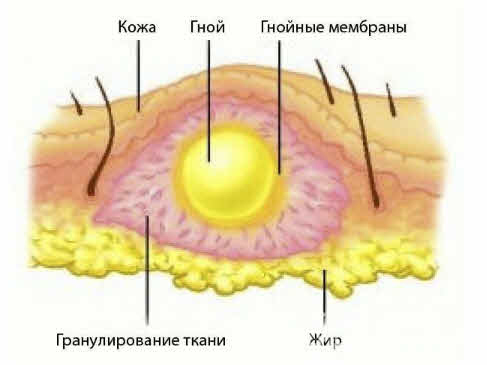
Абсцесс после инъекций – это осложнение, которое вызвано образованием гнойного воспалительного инфильтрата в полости в слоях мягких тканей чаще всего в результате инфицирования. Полость формируется пиогенной оболочкой, а на внутренней стенке есть выстилающий слой гранулоцитов, который не дает гною «рассасываться».

Структура абсцесса
В патогенезе осложнения после инъекций наибольшее значение имеют физико-химические свойства вводимых препаратов, частота и продолжительность их воздействия, соблюдение рекомендаций способа введения. Повреждение тканей химическое либо возникающее при многократном введении препаратов в одно место, нарушающее трофику тканей и способствующее развитию патогенной микрофлоры, а также возможно в результате случайного попадания иголки в сосуд или осложнения инфузионной терапии, вызывающего последующее возникновения гематомы, в которой могут начать размножаться микроорганизмы.
На этапе инфильтрации повреждение и гибель клеток стимулирует выход во внеклеточное пространство множество лизосомальных ферментов, изменяющих обмен веществ в очаге – замедляющих его в области некроза и усиливающих в прилегающих зонах. Это выражается в повышении потребления кислорода и различных питательных веществ, развитию ацидоза и накоплению таких недоокисленных продуктов как молочная, пировиноградная кислота и т.д. В связи с усилением кровотока, расширением сосудов и повышением их проницаемости происходит выход лейкоцитов и макрофагов. Отечность вызвана локальным притоком жидкости, а болевой синдром – давлением на нервные окончания. Абсцедирование приводит к образованию гноя, состоящего из отмерших тканей и погибших клеток иммунной системы, который располагается в центре очага воспаления и не устраняется пока не возникнет возможности для его оттока, например, путем дренирования.
Классификация
Абсцедирующие осложнения после уколов могут различаться в зависимости от места локализации инъекции – абсцесс ягодицы, конечностей, шеи и т.д., способа введения (осложнения внутримышечных инъекций, подкожных, внутривенных и др.) и группы препаратов – анальгетиков, цитостатиков, биостимуляторов, вакцин и пр. Кроме того, в отдельный тип поражений выделяют холодные абсцессы, которые чаще всего не вызывают системных реакций и лихорадки.
Холодный абсцесс после бцж
Образование возникает в ответ на подкожное или внутримышечное введение вакцины БЦЖ спустя 3-6 нед, проявляется формированием подкожного инфильтрата, спаянного с нижерасположенными тканями. Абсцесс обычно постепенно размягчается, возникает покраснение и пигментация, покровы могут истончаться. В результате он может вскрыться и вызвать образование длительно незаживающего свища из которого выделяется жидкий или крошковидный гной.
Чаще всего осложнение не вызывает общего недомогания или других симптомов, но в некоторых случаях общая интоксикация вызывает ухудшение состояния и лихорадку.
Во время диагностики и исследовании бактериологических посевов не возможно выявить специфическую микрофлору, поэтому проводят раннее иссечение гнойника и ушивание раны. Выжидание или дренирование может привести к гноетечению и образованию избыточного количества грануляционной ткани.
Причины
Наиболее часто приводить к образованию абсцессов введение таких групп препаратов как:
- обезболивающие — например, Анальгин, Баралгин;
- гипотензивные — включая магнезии, комбинацию папаверина с Дибазолом;
- гормональные препараты,
- аналептики, к примеру, Кордиамин;
- масляные растворы витаминов, кокарбоксилазы и пр.;
- вакцины;
- наркотики – внутривенное введение в область локтевой ямки;
- цитостатики и хлористый кальций при паравазальном введении;
- нестероидные противовоспалительные средства;
- ненаркотические анальгетики с местнораздражающим эффектом;
- биостимуляторы, включая экстракт алоэ, препарат стекловидного тела.
Инфицирования чаще всего происходит при попадании стафилококков, протей, синегнойной или кишечной палочки, а также известны случаи заражения неклостридиальных и клостридиальных анаэробных бактерий.
Факторы, предрасполагающие постинъекционный абсцесс на ягодицах
- Недостаточно длинная игла – в таком случае введение препарата может привести к попаданию раствора, предназначенного для внутримышечной инъекции, в толщу подкожно-жировой клетчатки, что в итоге дает абсцесс на ягодице.
- Тучные люди женского пола, у которых недостаточно четко обозначен контур ягодиц, что может привести к введению препарата не в ягодичную область, не обладающую достаточным количеством мышечной массы, а в нижнюю часть поясницы.
- Кроме того, способствуют развитию гнойно-воспалительного процесса сниженный иммунитет и чрезмерная обсемененность кожных покровов, а также такие острые и хронические заболевания как сахарный диабет, бронхиальная астма, пневмония, возникновение пролежней.
Симптомы
Для постинъекционных абсцессов характерно постепенное развитие клинической картины, которая оказывается наиболее ярко выраженной примерно на 7–14 сутки и включает местные и системные проявления:
- образование болезненного инфильтрата, который изначально беспокоит только во время движений или пальпации, а затем и в состоянии покоя, при этом боль сначала ноющая в последствие сменяется на пульсирующую и её интенсивность нарастает, кроме того возможны геморрагии в месте инъекции — если целостность сосудов во время манипуляций механически была нарушена;
- общая интоксикация сначала слабо выражена, вызывает субфебрильную температуру и незначительное недомогание, в дальнейшем происходит усиление болей, развитие гектической изнуряющей лихорадки, нарастание общей слабости, появление головных болей и тошноты.
Как выглядит абсцесс после укола?
Сначала образование с инфильтратом не имеет четких границ, а если воспалительный очаг находится в большой ягодичной мышце или под ней, то обнаружить инфильтрат во время пальпации крайне сложно. Когда нарастает болевой синдром и лихорадка инфильтрат становится более плотным с местными признаками гиперемии. Если абсцесс сформирован, то в центре можно обнаружить размягчение — некроз тканей, а гиперемия становится синюшного цвета.
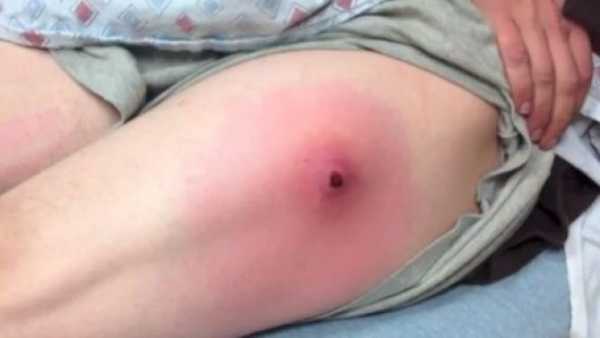
Внешний вид абсцесса
Когда образование абсцесса происходит на ягодице в глубоких слоях под пучками большой ягодичной мышцы признаки гиперемии на коже могут отсутствовать, а границы инфильтрата оставаться недостаточно четкими. В таких случаях ориентируются на сроки заболевания и проводят ультразвуковое исследование или пункцию под контролем узиста.
Особенности клиники абсцессов после подкожного введения вакцин или сывороток
Местные воспалительные и общие реакции являются нормальным ответом организма на введение иммунных препаратов, например вакцины против клещевого энцефалита, антирабические вакцины, приготовленные с формалином или карболовой кислотой. Подозрением на абсцесс может быть повышенная до 38 градусов температура и лихорадка в течение 3 дней, при этом количество инфильтрата увеличивается, а антигистаминная терапия и физиотерапия не дает положительного эффекта. УЗИ может быть неинформативным, так как образование бывает состоящим из множества гнойников, но если они асептические, то для лечения достаточно использования консервативных методов.
Анализы и диагностика
Абсцесс после уколов имеет все проявления воспаления – покраснение, припухлость, повышение температуры и болезненность, а также флюктуацию – зыбление. Помимо осмотра и выслушивания жалоб пациента могут быть назначены диагностические пункции для проведения бактериологических исследований и определения наиболее эффективной схемы лечения.
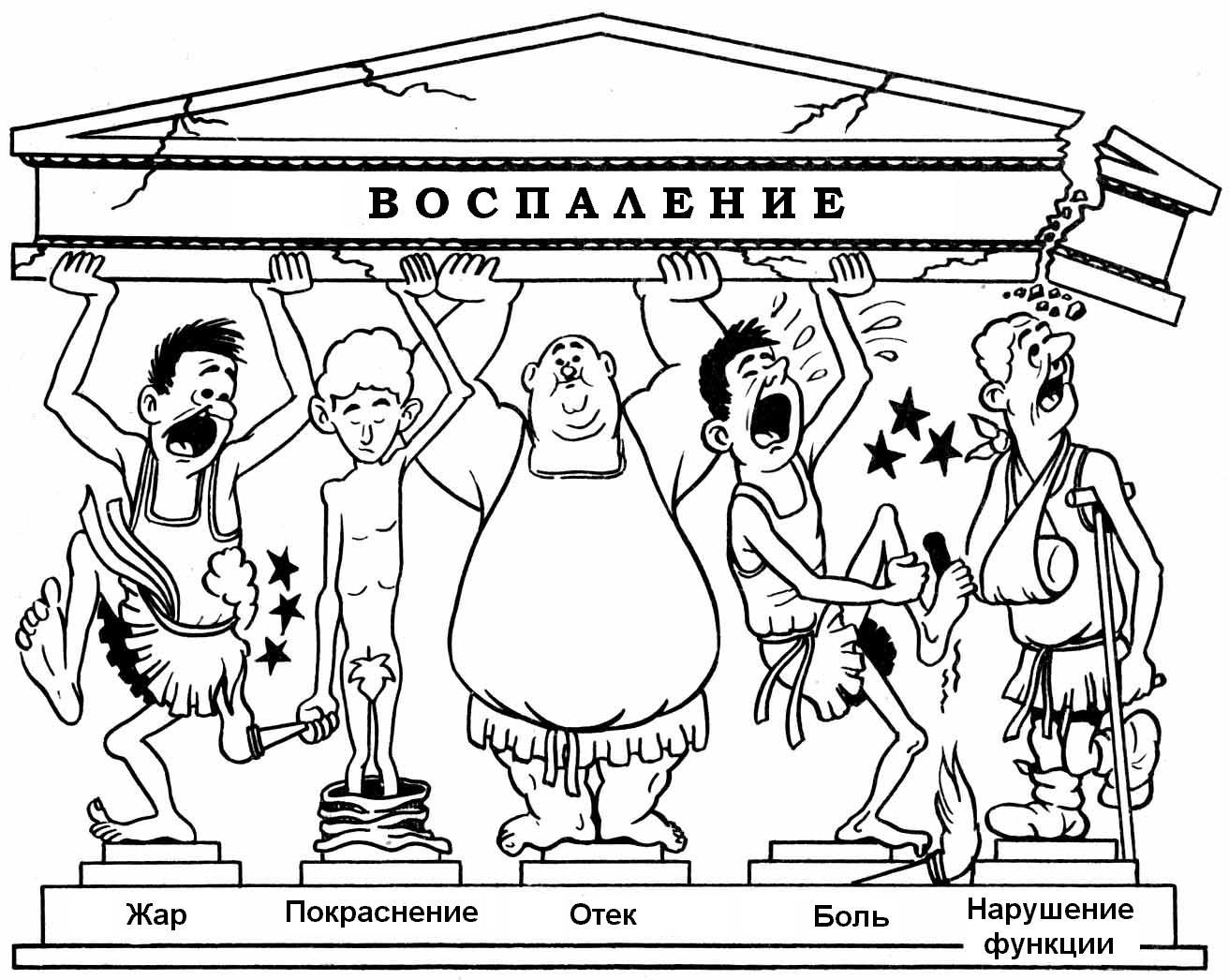
Признаки воспаления
Лечение абсцесса после укола
К основным способам лечения относится:
- некрэктомия;
- санация гнойных очагов закрытыми методами (пункции) либо чаше всего – открытыми (дренирование после вскрытия);
- ферментативный некролиз на фоне вакуумной аспирации и дренажа;
- использование трехпроцентного раствора йода («йодной сетки»), компрессов со спиртом, с ихтиоловой либо мазью Вишневского;
- физиотерапевтических методы электрического массажа на протяжении 2–3 недель.
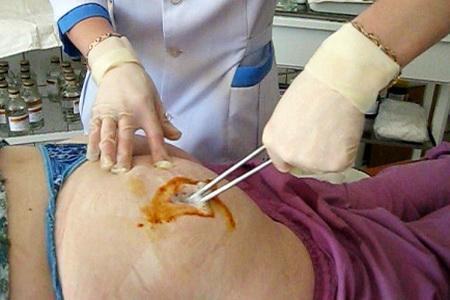
Вскрытие постинъекционного абсцесса ягодичной области
В некоторых случаях воспаление после укола может находиться на стадии инфильтрации и поддаваться консервативному лечению. Однако это может привести к затягиванию процесса и повышает риск развития сепсиса. Поэтому перед тем как лечить абсцесс в домашних условиях нужно ознакомиться с возможными последствиями. Например, ни в коем случае нельзя прокалывать либо самостоятельно выдавливать гнойники, чтобы не спровоцировать возникновение обширной раневой поверхности, вторичного инфицирования или распространения инфекции по кровеносному руслу.
Таким образом, лечение в домашних условиях рекомендовано проводить только после консультации врача, который назначит адекватную антибиотикотерапию и другие вспомогательные препараты – иммуномодуляторы, препараты, восстанавливающие кишечную флору.
Важно! Особенного внимания требует постинъекционный абсцесс ягодичной области, ведь нарастание отечности и болей существенно нарушает привычный ритм жизни, сковывая движения – человеку трудно сидеть, ходить или выполнять другие движения. В итоге может произойти затек гноя в межмышечное пространство и воспаление седалищного нерва.
Доктора
Лекарства
После хирургического вмешательства проводят медикаментозное лечение, которое может длиться 3-4 недели и состоит из двух компонентов:
- общее и местное антибактериальное лечения, которое назначают с учетом аэробных и анаэробных компонентов болезнетворной микрофлоры;
- прием иммунных препаратов в соответствии с данными лабораторного контроля иммунологических исследований.
Наиболее часто назначаемые препараты при осложнениях внутримышечных, внутривенных и других инъекций:
- Карбенициллин – препарат из группы антибиотиков пенициллинового ряда с широким спектром эффектов, вводить можно в/в и в/м. Схему лечения подбирают в соответствии с чувствительностью микроорганизмов, особенностями течения и локализации инфекционно-воспалительного процесса.
- Ампиокс – комбинированный антибиотик, который имеет бактерицидное действие и помогает справиться даже с тяжело протекающими инфекциями, в том числе с сепсисом. Можно применять в/в, в/м или перорально внутрь. Разовая доза для особ старше 14 лет не должна превышать 1 г, а суточная- 3-6 г.
- Гентамицин – антибиотик аминогликозидного ряда, несмотря на широкий спектр действия, не помогает при анаэробных инфекциях и некоторых штаммах стрептококков. Существуют различные формы препарата для в/м и местного применения. Подбирать дозы должен лечащий врач с учетом состояния больного и тяжести течения недуга.
- Сизомицин – также антибиотик из группы аминогликозидов, который помогает в случае тяжелых инфекционно-воспалительных образований и даже сепсиса. Суточная доза: взрослым – 2-3 мг, детям и новорожденным –2,5-6 мг на 1 кг массы тела на протяжении 7-10 суток.
- Офлоксацин – противомикробное средство из группы фторхинолонов, имеющее широкий спектр действия, активен преимущественно по отношении Грам+ и грамотрицательных бактерий. Может быть назначен внутрь по 100-400 мг 2 раза в сутки.
- Цефотаксим — цефалоспориновый антибиотик третьего поколения широкого спектра действия (малую активность проявляет только по отношению к стрептококкам, стафилококкам, менингококкам, гонококкам и бактероидам). Суточная доза во время лечения инфекционно-воспалительных очагов не должна превышать 12 г для взрослых и 180 мг/ кг для детей и особ с весом тела менее 50 кг.
- Метронидазол – препарат относится к противопротозойным средствам, обладающим антибактериальной и антиоксидантной активностью. Помогает в случае анаэробной инфекции на фоне плохо заживающих ран и пролежней. Наносить гель рекомендовано 2 раза в стуки – с утра и вечером.
- Диоксидин – мазь или 1% раствор с широким антибактериальным спектром эффектов. При обработке ею гнойно-некротических ран наблюдается более быстрое очищение раневых поверхностей, интенсивная репаративная регенерация и краевая эпителизация. Раствор следует применять после очищение абсцесса от гноя и некротизированных тканей, смачивая салфетки, которые нужно менять через день или ежедневно.
- Мирамистин– препарат в форме 0,01%-ного водного раствора является антисептиком местного назначения с широким антимикробным действием, а также противогрибковым и противовирусным. Применяется как для профилактики так и для лечения нагноений в виде орошений, рыхлого тампонирования, фиксации марлевых тампонов смоченных раствором, которые нужно менять 3-5 раз в стуки примерно 3-5 суток. Кроме того, может быть использован для активного дренирования — суточный расход составляет примерно 1 л.
- Йодовидон – удобное антисептическое средство в виде спрея, которое также обладает широким спектром противомикробного действия. Часто используется для обработки кожных покровов во время процедур (биопсий, пункций, дренирований и т.д.) и хирургических вмешательств, а также для профилактики и лечения инфицированных поражений кожи. Можно наносить каждые 4 часа.
- Левомицетин – антибиотик для наружного использования, который противовоспалительного действия, обладает некролитическим, регенерирующим и анальгезирующим эффектом, чем существенно облегчает состояние. Можно наносить на кожу или на марлевые тампоны, но сверху необходимо накладывать повязку, которую нужно менять каждые 1-5 дней.
- Хинифурил – антисептическое дезинфицирующее средство с бактерицидным действием, выпускается в форме 0,5% мази, помогает при инфекционно-воспалительные поражениях кожи и мягких тканей, включая абсцессы, пролежни и нагноения.
- Цимезоль — антисептическое средство в форме аэрозоля, применяется для обезболивания и лечения гнойных ран, обсцессов и флегмон. Можно наносить на кожу или на марлю под повязку, меняя её не позже чем через 3 дня.
- Гипозоль – комбинированное противомикробное средство с местным противовоспалительным, антисептическим действием и способностью стимулировать регенеративные процессы. Выпускается в форме спрея, который при лечении кожных поражений необходимо наносить на стерильную салфетку и прикладывать после проведения хирургической процедуры до полной эпителизации кожи.
- Дигиспон, Коллахит — покрытия раневые коллагеновые биодеградируемые, которое применяют для временного закрытия поверхности кожи после хирургической процедуры вскрытия абсцессов.
Процедуры и операции
Комплексное лечение абсцессов после инъекций включает:
- адекватное дренирование послеинъекцонного осложнения с соблюдением правил асептики и антисептики;
- пластическое закрытие раневых поверхностей;
- наложение повязок с различными препаратами;
- физиотерапевтические процедуры.
Диета при абсцессе после укола

Для эффективного заживления во время лечения гнойно-воспалительных кожных поражений необходимо соблюдение особой диеты. В таком случае диетотерапия основывается на таких принципах:
- ограничение потребления сахарсодержащих продуктов и чистого белого сахара-песка;
- введение в рацион необходимого количества белка и полезных жиров, соответствующих потребностям организма;
- предпочтение отдается не кофе и газировке, а свежим морсам, травяным чаям и нежирным кисломолочным напиткам;
- рацион составлен на основе овощей, фруктов и зерновых;
- при наличии лишнего веса рекомендовано проведение регулярных разгрузочных дней;
- контроль за водно-солевым балансом – потребление достаточного количества чистой воды (1,5-2,5 л) и не более 5 г соли.
Чаще всего диету назначают дробную, меню которой состоит из свежих, отварных или запеченных продуктов. Под запретом любые потециально опасные аллергические ингредиенты, а также красители, консерванты, загустители, усилители вкуса и т.д.
Последствия и осложнения
В случае неблагоприятного течения процесса может развиться распространенный некроз тканей, который может затрагивать и подкожную клетчатку, а также может инфицироваться и приводить к образованию подкожной флегмоны или большой раневой поверхности. После заживления могут оставаться грубые келлоидные рубцы, которые могут изъязвляться.
Осложнения внутримышечных инъекций могут приводить к необратимым повреждениям нервов, обратимым расстройствам чувствительности (в связи с нарушением иннервации), асептическому некрозу мышц и различным специфическим побочным реакциям препарата, например, аллергическим.
Проникновение инфекции в кровяное русло может привести к сепсису, перикардиту, остеомиелиту, ДВС-синдрому.
Список источников
- Гельфанд Б.Р., Салтанов А.И. Интенсивная терапия: национальное руководство. –М.: ГЭОТАР-Медиа, 2011. –С. 145.
- Гостищев В.К. Инфекции в хирургии. Руководство для врачей. –М.: ГЭОТАР-Медиа, 2007. –С. 76.
- Блатун, Л. А. Флегмоны и абсцессы – современные возможности лечения. Лечащий врач. 2002. С. 30 – 40.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Воспалительный инфильтрат.
Описание
Для обозначения подобных форм воспалительных заболеваний многие авторы пользуются противоречивыми по значению терминами начинающаяся флегмона , флегмона в стадии инфильтрации или вообще опускают описание указанных форм заболевания. В то же время отмечается, что формы одонтогеннои инфекции с признаками серозного воспаления околочелюстных мягких тканей встречаются часто и в большинстве случаев хорошо поддаются лечению.
При своевременно начатой рациональной терапии удается предупредить развитие флегмон и абсцессов. И это обосновано с биологических позиций. Подавляющее большинство воспалительных процессов должно заканчиваться и подвергаться инволюции на стадии припухлости или воспалительного инфильтрата. Вариант с дальнейшим их развитием и образованием абсцессов, флегмон – это катастрофа, гибель тканей, т. Е. Части организма, а при распространении гнойного процесса на несколько областей, сепсисе – нередко и смерть. Поэтому, на наш взгляд, воспалительный инфильтрат является самой частой, самой целесообразной и биологически обоснованной формой воспаления. По сути, мы часто видим воспалительные инфильтраты в околочелюстных тканях, особенно у детей, при пульпитах, периодонтитах, расценивая их как реактивные проявления этих процессов. Вариантом воспалительного инфильтрата являются периаденит, серозный периостит. Самым существенным для врача в оценке и классификации этих процессов (постановке диагноза) являются распознавание негнойной стадии воспаления и соответствующая тактика лечения.
Симптомы
Воспалительные инфильтраты возникают как за счет контактного распространения инфекции (per continuitatum), так и лимфогенного пути при поражении лимфатического узла с дальнейшей инфильтрацией тканей. Инфильтрат обычно развивается в течение нескольких дней. Температура у больных бывает нормальной и субфебрильной. В области поражения возникают припухлость и уплотнение тканей с относительно четкими контурами и распространением на одну или несколько анатомических областей. Пальпация безболезненная или слабо болезненная. Флюктуация не определяется. Кожные покровы в области очага поражения обычной окраски или слегка гиперемированы, несколько напряжены. Имеет место поражение всех мягких тканей данной области – кожи, слизистой оболочки, подкожно-жировой и мышечной ткани, нередко нескольких фасций с включением в инфильтрат лимфатических узлов. Именно поэтому мы отдаем предпочтение термину воспалительный инфильтрат перед термином целлюлит , которым также обозначают подобные поражения. Инфильтрат может разрешаться в гнойные формы воспаления – абсцессы и флегмоны и в этих случаях его следует рассматривать как предстадию гнойного воспаления, которую не удалось купировать.
Воспалительные инфильтраты могут иметь травматический генез. Локализуются они практически во всех анатомических отделах челюстно-лицевой области, несколько чаще в щечной и области дна полости рта. Воспалительные инфильтраты постинфекционной этиологии локализуются в поднижнечелюстной, щечной, околоушно-жевательной, подподбородочной областях. Четко прослеживается сезонность возникновения заболевания (осенне-зимний период). Дети с воспалительным инфильтратом чаще поступают в клинику после 5-х суток заболевания.
Причины
Воспалительные инфильтратысоставляют многообразную по этиологическому фактору группу. Проведенные исследования показали, что у 37 % больных был травматический генез заболевания, у 23 % причиной служила одонтогенная инфекция. В остальных случаях инфильтраты возникали после различных инфекционных процессов. Эта форма воспаления отмечается с одинаковой частотой во всех возрастных группах.
Лечение
Лечение больных с воспалительными инфильтратами – консервативное. Проводят противовоспалительную терапию с использованием физиотерапевтических средств. Выраженный эффект дают лазерное облучение, повязки с мазью Вишневского и спиртом. В случаях нагнаивания воспалительного инфильтрата возникает флегмона. Тогда проводят хирургическое лечение.
Источник