Постоянная форма фп код по мкб 10

 Как проявляется постоянная форма фибрилляции предсердий? На этот вопрос пациентам ответит квалифицированный врач-кардиолог, к которому следует обратиться в случае возникновения характерных симптомов.
Как проявляется постоянная форма фибрилляции предсердий? На этот вопрос пациентам ответит квалифицированный врач-кардиолог, к которому следует обратиться в случае возникновения характерных симптомов.
Фибрилляция (или трепетание) предсердий представляет собой самую распространенную форму патологии сердечного ритма после экстрасистолического нарушения, с которым часто сталкиваются врачи в ежедневной практике.
 Сейчас фибрилляция предсердий — причина госпитализации 1/3 больных, имеющих сердечно-сосудистые нарушения.
Сейчас фибрилляция предсердий — причина госпитализации 1/3 больных, имеющих сердечно-сосудистые нарушения.
Существует пароксизмальная форма фибрилляции предсердий. Рассмотрим вопрос о том, что она означает, и, конечно, ключевые аспекты этой тематики.
Почему развивается заболевание?
 Международная классификация болезней (МКБ) каждому недугу присвоила определенный международный код.
Международная классификация болезней (МКБ) каждому недугу присвоила определенный международный код.
Фибрилляция предсердий постоянной формы имеет код по МКБ 10 под номером 148.
Частота встречаемости ФП у жителей нашей страны составляет 0,5%. Имеет место значительное количественное соотношение разных классификаций этого нарушения.
Но практически все они ввиду наличия разнообразного прогноза, в том числе в зависимости от вида избираемой терапии, предполагают обязательную их дифференциацию, так различается хроническая и пароксизмальная формы фибрилляции предсердий.
Хроническая форма носит постоянный характер наличия болезни и отличается устойчивостью.
К постоянной форме ФП следует относить разновидность, которая по длительности составляет порядка 10 суток. Если случай фибрилляции составляет 5 суток, ведут речь о персистирующей разновидности ФП.
И в ситуации длительности факта ФП до 2 суток выявляется пароксизмальная форма болезни.
В наши дни постоянная ФП сочетает в себе дополняющий элемент к собственному определению, в соответствии с которым для нее характерно состояние, в тот период, когда синусовый ритм не может удерживаться по завершении процесса кардиоверсии или в ситуации, если лечащий специалист и пациент ввиду наличия определенных обстоятельств приняли решение не подвергать процессу восстановления синусовый ритм.
 Когда и при каких обстоятельствах возможно развитие фибрилляции предсердий? Возможность прогрессирования мерцательной аритмии определена факторами возрастной группы, к которой относится пациент, и наличием заболевания органического характера в области сердца и сосудов, к которым следует отнести ишемический и иной характер болезни сердца, артериальную гипертензию и нарушение клапанных структур сердечной мышцы.
Когда и при каких обстоятельствах возможно развитие фибрилляции предсердий? Возможность прогрессирования мерцательной аритмии определена факторами возрастной группы, к которой относится пациент, и наличием заболевания органического характера в области сердца и сосудов, к которым следует отнести ишемический и иной характер болезни сердца, артериальную гипертензию и нарушение клапанных структур сердечной мышцы.
В качестве обособленного фактора, провоцирующего развитие ФП, в наши дни следует рассматривать сахарный диабет 2 типа.
Относительно возрастного фактора считают, что возможность прогрессирования ФП стремительно возрастает по достижению пациентом 55 лет и продолжает возрастать по мере его старения, при наличии приобретенных заболеваний сердца.
Как проявляется постоянная форма фибрилляции предсердий?
 Так, по мере приближения возраста 60 лет ФП проявляется у 1% жителей, а у пациентов после 80 лет — в 6% случаев. При ИБС основное значение имеет не только факт обнаружения коронарного атеросклероза, но и наличие осложнений этого недуга.Так, у людей, страдающих ИБС, получившей подтверждение при обследовании на коронарографии, но не обнаруживающих признаков нарушений в работе сердца, вероятность диагностирования ФП равна 0,2–0,8%.
Так, по мере приближения возраста 60 лет ФП проявляется у 1% жителей, а у пациентов после 80 лет — в 6% случаев. При ИБС основное значение имеет не только факт обнаружения коронарного атеросклероза, но и наличие осложнений этого недуга.Так, у людей, страдающих ИБС, получившей подтверждение при обследовании на коронарографии, но не обнаруживающих признаков нарушений в работе сердца, вероятность диагностирования ФП равна 0,2–0,8%.
В ситуации наличия у людей, страдающих ИБС, клинической картины этого заболевания, а также прочих схожих по степени проявлений и характеру болезней сердца вероятность проявления ФП повышается до 25%.
У людей, страдающих артериальной гипертензией, ФП встречается часто — у 10% пациентов, а в случае совмещения артериальной гипертензии с ИБС вероятность прогрессирования ФП возрастает до 20%.
 Следует сказать, что уровень ее частотности отличается сильной степенью корреляционной взаимосвязи с выраженной степенью гипертрофического сбоя в области левого желудочка, присутствием диастолического расстройства левого желудочка, при ситуации обнаружения системных сбоев и трансмитрального кровотока, изменяющего гемодинамическую нагрузку на сердце.
Следует сказать, что уровень ее частотности отличается сильной степенью корреляционной взаимосвязи с выраженной степенью гипертрофического сбоя в области левого желудочка, присутствием диастолического расстройства левого желудочка, при ситуации обнаружения системных сбоев и трансмитрального кровотока, изменяющего гемодинамическую нагрузку на сердце.
Определяющая роль в этом процессе присуща активизации при гипертензии артерий миокардиальной ренин-ангиотензин-альдостероновой системы, способствующей стимулированию фиброзирования миокарда.
ФП при существовании ревматических миокардитов, протекающих без поражения клапана, крайне редкое явление — 5% пациентов. Но в случае обнаружения порока клапанных структур, причем не важно, митрального стеноза или прочей разновидности, вероятность прогрессирования ФП стремительно возрастает.
 Порядка 50% пациентов с кальцинозом аортального клапана и развивающимся стенозом имеют пароксизмальную или постоянную форму ФП.Помимо этого, выделяют изолированную разновидность ФП, наблюдаемую у людей, достигших 60 лет, у которых посредством физиакальных и лабораторно-инструментальных методов не диагностируются предвестники сердечных и легочных болезней.
Порядка 50% пациентов с кальцинозом аортального клапана и развивающимся стенозом имеют пароксизмальную или постоянную форму ФП.Помимо этого, выделяют изолированную разновидность ФП, наблюдаемую у людей, достигших 60 лет, у которых посредством физиакальных и лабораторно-инструментальных методов не диагностируются предвестники сердечных и легочных болезней.
У данных больных имеется хороший прогноз к выздоровлению ввиду наличия крайне низкой вероятности тромбоза сосудов и летального исхода. Однако по характеру прогрессирования болезни с годами, а также структурной кардиальной патологии и увеличения параметров левого предсердия риск тромбоэмболий и летального исхода возрастают.
 В медицинских исследованиях частота обособленной классификации ФП варьируется от 12% всех случаев ФП до 30%.
В медицинских исследованиях частота обособленной классификации ФП варьируется от 12% всех случаев ФП до 30%.
Патофизиологические образования, взаимосвязанные с фибрилляцией предсердий.
Несмотря на тщательное исследование, болезнь ФП по-прежнему взаимосвязана со значительным количеством научно обоснованных значимых проблем.
У большого количества пациентов заболевание сводится к понижению восприимчивости к физической нагрузке до активных проявлений болезни, понижается сердечный и мозговой сосудистый кровоток. В наши дни ФП следует рассматривать как одну из основополагающих причин возникновения инсультов, в частности, у людей пожилого возраста.
 Помимо этого, недуг вызывает увеличение степени тревожности и значительное ухудшение качества жизни.
Помимо этого, недуг вызывает увеличение степени тревожности и значительное ухудшение качества жизни.
По причине своей распространенности данное заболевание представляет ощутимую проблему для медицины. Как действовать, если выявлена постоянная форма фибрилляции?
По завершении процесса диагностирования постоянной формы ФП перед специалистом встает определенный спектр вопросов:
- Есть ли вероятность проведения восстановительных процедур сердечного ритма у конкретного пациента?
- Если сердечный ритм восстановительным мероприятиям не подлежит, то как можно нормализовать частотность сокращений сердечной мышцы?
- Профилактические мероприятия на утилизацию тромбоэмболических осложнений.
Как лечить болезнь?
Лечение — это важный момент при этом заболевании.
Различают медикаментозное лечение и терапию народными средствами. Медикаментозное лечение включает применение препаратов антиаритмиков, а также использование физиопроцедур, направленных на профилактику этого заболевания.
Основная роль врача в этом случае — нормализация частоты сердечных сокращений и предупреждение тромбофлебита. Для этого назначается спектр препаратов блокаторов, антиаритмические средства, препараты блокирования кальциевых каналов, в том числе разжижающие кровь средства.
 Не следует самостоятельно принимать данные препараты для лечения и профилактики заболевания — их назначение входит в обязанности специалиста, который наблюдает пациента.
Не следует самостоятельно принимать данные препараты для лечения и профилактики заболевания — их назначение входит в обязанности специалиста, который наблюдает пациента.
Что касается народных способов лечения этого недуга, то тут имеется широкий ассортимент трав и настоев.
Помогут вылечить недуг и поддержать организм в нормальном состоянии следующие растительные средства:
- плоды калины;
- трава тысячелистника;
- шиповник.
 Лечение народными средствами не является заменой основному, а лишь выступает его дополнением.
Лечение народными средствами не является заменой основному, а лишь выступает его дополнением.
![]()
Источник
“Если болезнь не захвачена в начале, то запоздалые средства бесполезны” Овидий
ОПРЕДЕЛЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Фибрилляция предсердий — прогрессирующая тахиаритмия с некоординированной активацией и неэффективными сокращениями предсердий, ассоциирующаяся с повышением риска тромбоэмболий (AHA/ACC/HRS, с дополнением).
Электрофизиологические факторы
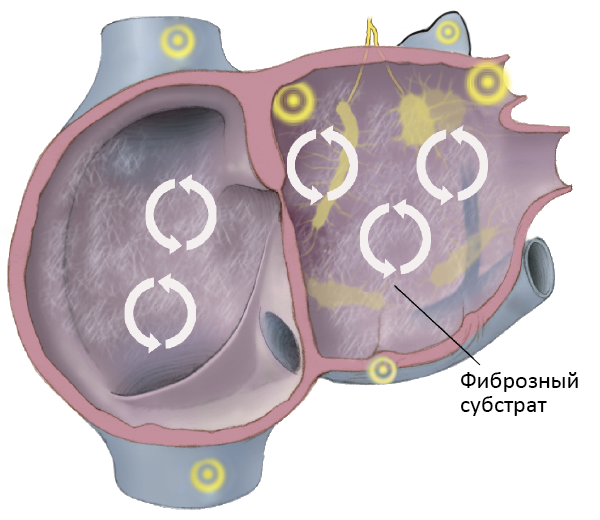
ФАКТОРЫ РИСКА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Поражение предсердий
• Гипертоническое сердце.
• Кардиомиопатии (первичные, вторичные), миокардит, перикардит.
• Пороки сердца: митрального клапана, дефект межпредсердной перегородки.
• Легочное сердце (острое, хроническое).
• Операции на сердце: коронарное шунтирование, митральная вальвулотомия, протезирование митрального клапана.
Другие аритмии
• Синдром слабости синусового узла.
• Дополнительные АВ пути (синдром WPW).
• Тахиаритмии: трепетание предсердий, предсердные тахикардии, АВ реципрокная тахикардия.
Системные нарушения
• Гипертиреоз, феохромоцитома, диабет, ХОБЛ, хроническая болезнь почек.
• Метаболические нарушения: гипокалиемия, гипоксия, алкогольная интоксикация.
• Субарахноидальное кровоизлияние, большой инсульт.
• Лекарства: сердечные гликозиды, симпатомиметики, теофиллин.
Врожденные
• Моногенные: кардиомиопатии (синдромы короткого/удлиненного QT, Бругады, гипертрофическая кардиомиопатия).
• Полигенные (идиопатические): около 30%.
Фиброз предсердий и течение аритмии
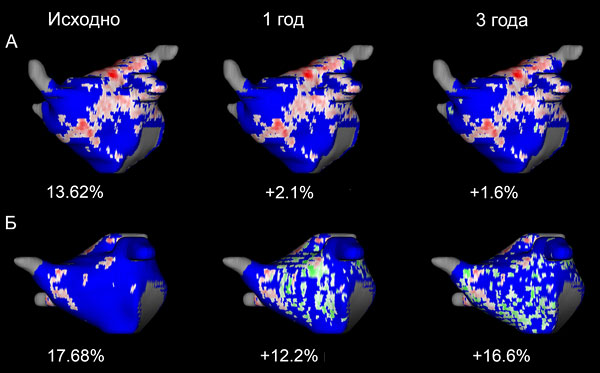
Отсутствие роста фиброза и рецидивов (А), прогрессирование фиброза с рецидивами (Б) после абляции. Gal P, Marrouche N. Eur Heart J. 2017;38:14–9.
СИМПТОМЫ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
• Утомляемость.
• Сердебиение.
• Одышка.
• Гипотензия.
• Головокружение, синкопе.
• Сердечная недостаточность.
Прогноз фибрилляции предсердий
Proietti M, et al. EP Europace. 2017;19:72.
КЛАССИФИКАЦИЯ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ (ESC; EHRA)
Течение (МКБ-10)
• Пароксизмальная (I48.0): <7 сут.
• Персистирующая (I48.1): >7 сут.
• Длительно персистирующая (I48.1): >12 мес.
• Постоянная (I48.2): отказ от восстановления синусового ритма.
Симптомы (EHRA)
• 1 класс: нет симптомов.
• 2а класс: повседневная активность не ограничена симптомами.
• 2b класс: повседневная активность не ограничена, но симптомы ФП беспокоят пациента (показан контроль ритма).
• 3 класс: повседневная активность ограничена симптомами.
• 4 класс: повседневная активность невозможна.
Осложнения
• Кардиоэмболический инсульт.
• Периферические тробомбоэмболии (почек, селезенки, нижних конечностей).
• Кардиомиопатия.
• Сердечная недостаточность.
Изменение индекса массы тела и риск фибрилляции предсердий
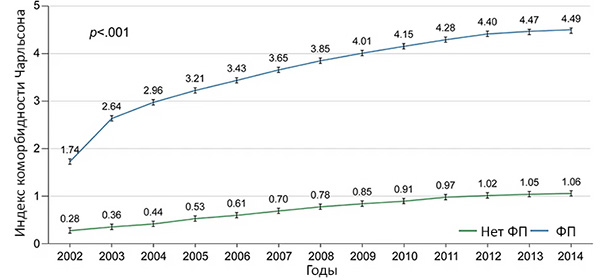
Feng T, et al. Europ Heart J. 2019;34:2859–66.
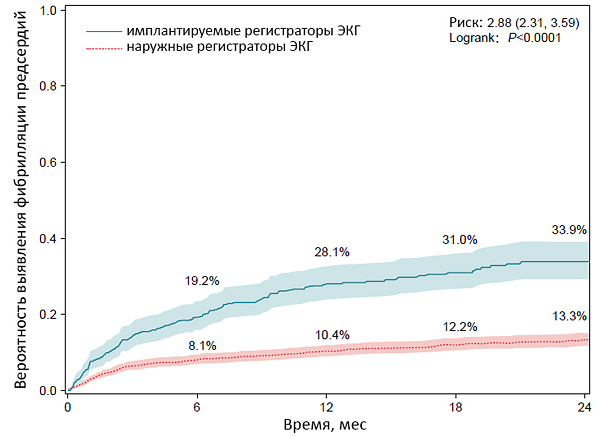
ДИАГНОСТИКА АРИТМИИ
• ЭКГ покоя (длительная запись в отведении II или V1).
• Tонометры с детектором фибрилляции предсердий.
• Холтеровское мониторирование ЭКГ 24 ч – 7 сут (длительность эпизода ≥30 с).
• Событийное мониторирование ЭКГ.
• Регистрация ЭКГ с помощью мобильных устройств.
• Многодневная регистрация с помощью портативных мониторов ЭКГ.
• Имплантируемые устройства для длительной регистрации ЭКГ (Reveal).
Электрокардиограмма
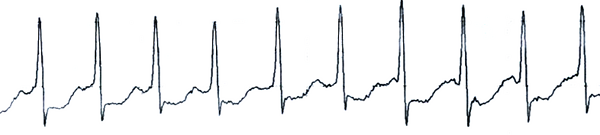
Сердцебиение, слабость, пресинкопе у женщины 73 лет.
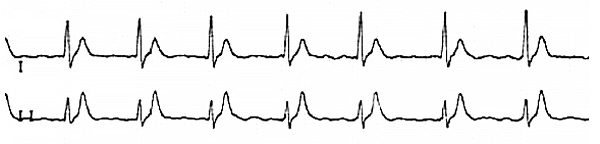
Фибрилляция предсердий у пациента с синдромом короткого интервала QT.
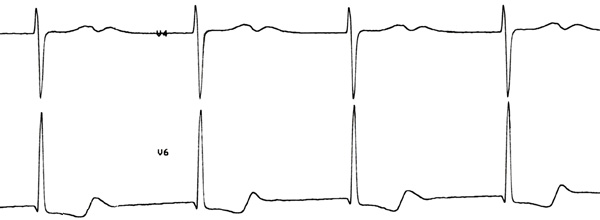
Мелковолновая форма ФП с полной АВ блокадой и замещающим ритмом из АВ соединения.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Эхокардиография трансторакальная.
• Эхокардиография чреспищеводная (по показаниям).
• Магнитно-резонансная томография головного мозга.
• Тропонин, мозговой натриуретический пептид.
• Тиреотропный гормон, свободный тироксин (Т4), (свободный трийодтиронин (Т3)).
• Коагулограмма: МНО (варфарин), разведенное тромбиновое или экариновое время (дабигатран), анти-Ха активность (апиксабан, ривароксабан).
• Калий, магний, глюкоза, креатинин плазмы.
Двунаправленная связь инсульта и фибрилляции предсердий
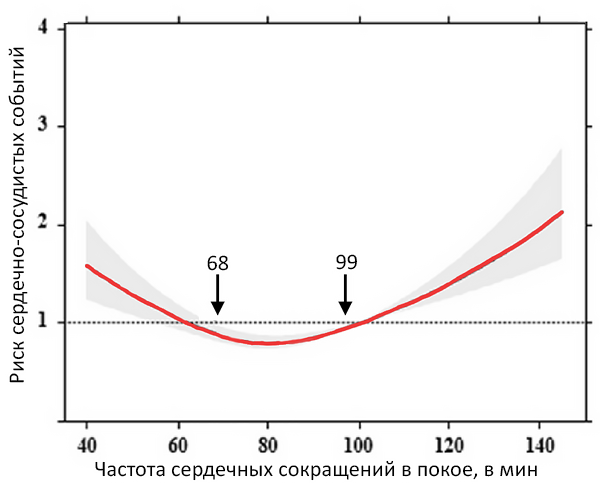
Camen S, et al. EP Europace. 2020;4:522–9.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Длительно персистирующая фибрилляция предсердий, тахиаритмическая кардиомиопатия, ХСН III ФК. [I48.1]
□ Гипертоническая болезнь. ХСН с сохраненной ФВЛЖ, II ФК. Пароксизмальная фибрилляция предсердий, EHRA 2b. [I48.1]
□ Стабильная стенокардия III ФК, инфаркт миокарда (2017). СССУ: брадикардия 20–40 в мин, паузы 3–6 сек с синкопе, персистирующая фибрилляция предсердий, EHRA 3. [I20.8]
□ Синдром WPW: пароксизмальная фибрилляция предсердий с ЧСС до 280 в мин, частые синкопе. [I45.6]
□ Ревматический тяжелый стеноз митрального клапана (ΔP 80 мм рт. ст.), постоянная фибрилляция предсердий, ХСН III ФК, IIA. Ишемический инсульт, правосторонний гемипарез (2019).
□ Кардиоэмболический инсульт в бассейне средней мозговой артерии слева (гемипарез, моторная афазия). Постоянная фибрилляция предсердий. [I63.4]
Симптомы фибрилляции предсердий и пол
Gillis A. Circulation. 2017;135:593.
ОСНОВНЫЕ ПОДХОДЫ К ЛЕЧЕНИЮ
• Контроль ритма: кардиоверсия (электрическая или медикаментозная) и поддержание синусового ритма (антиаритмики, абляция, хирургия).
• Контроль ЧСС: сохранение ФП со снижением частоты сокращений желудочков (медикаменты, деструкция АВ узла + кардиостимулятор).
• Профилактика тромбоэмболий: оральные антикоагулянты (варфарин, прямые), предсердные окклюдеры.
Рецидивы у принимавших антикоагулянты до ишемического инсульта
Tanaka K, et al. Stroke. 2020;4:1150–7.
КОНТРОЛЬ ЧСС
• Бета-блокаторы: атенолол, метопролол, карведилол.
• Антагонисты кальция: верапамил, дилтиазем.
• Другие препараты: дигоксин, амиодарон.
• Катетерная абляция с деструкцией АВ соединения и имплантацией кардиостимулятора.
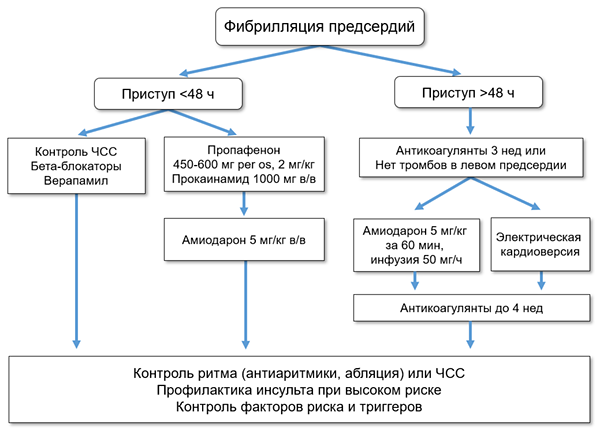
Восстановление синусового ритма
Эффективность парентеральных антиаритмиков при недавней фибрилляции предсердий
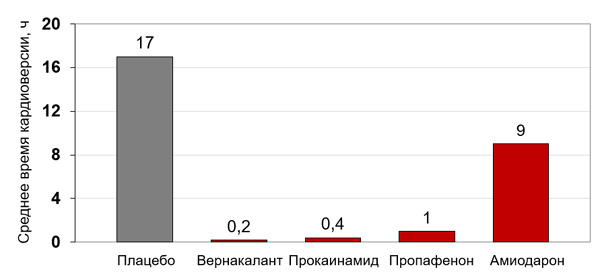
Kochiadakis G., et al., 2007; Ritz B. et al., 2019; Stiell I. et al., 2020.
ВОССТАНОВЛЕНИЕ СИНУСОВОГО РИТМА (ESC; AHA/ACC/HRS)
• Амиодарон: 5 мг/кг в/в за 1 ч и далее инфузия 50 мг/ч.
• Амиодарон: 600 мг 4 нед, 400 мг 4 нед, далее 200 мг/сут per os.
• Прокаинамид: 1000 мг в/в, скорость 20–30 мг/мин.
• Пропафенон: 2 мг/кг в/в за 10 мин.
• Пропафенон: внутрь 600 мг при массе тела ≥70 кг и 450 мг остальным однократно.
• Электроимпульсная терапия: 200–360 дж монофазного разряда или 100–200 дж бифазного разряда.
Тромб в предсердии после кардиоверсии на фоне “оглушения”
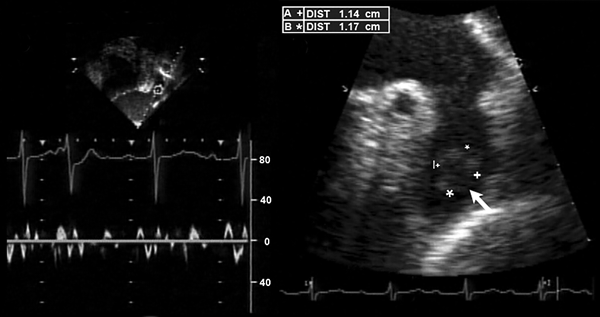
Melduni R, et al. Circulation. 2008;118:e699–e700.
КОНТРОЛЬ СИНУСОВОГО РИТМА (ПРОФИЛАКТИКА АРИТМИИ)
• Контроль триггеров: алкоголь, медикаменты, электролитный баланс, коморбидность.
• Снижение массы тела.
• Отказ от курения (фактор риска госпитализаций и смертности).
• Соталол (80–160 мг 2 раза), амиодарон.
• Пропафенон (150–300 мг 3 раза), аллапинин (25 мг 3 раза или на ночь), этацизин (50–75 мг 3 раза), ранолазин (500–1000 мг 2 раза).
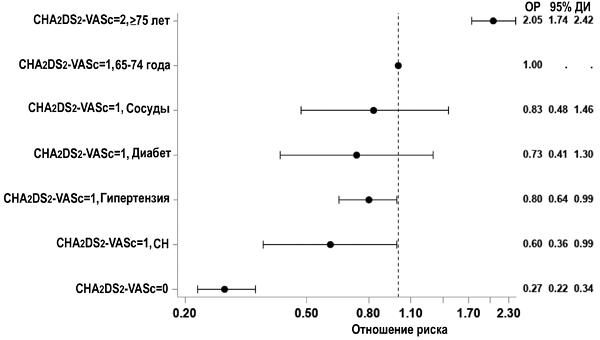
Шкала CHA2DS2-VASc и риск тромбоэмболий
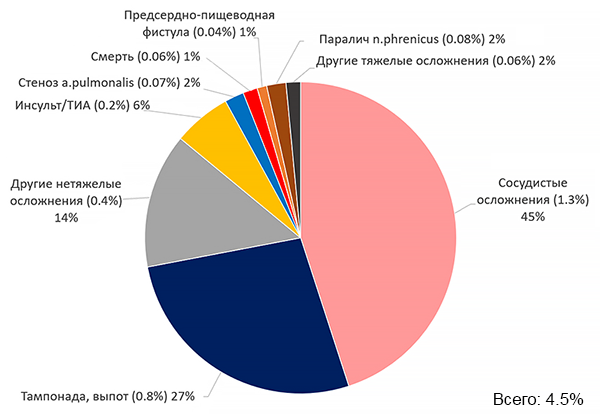
Friberg L, et al. JACC. 2015;65:225–32.
ПОКАЗАНИЯ К ОРАЛЬНЫМ АНТИКОАГУЛЯНТАМ
• Кардиоэмболический инсульт, транзиторная ишемическая атака, тромбоэмболия.
• Шкала CHA2DS2-VASc ≥2 (без учета пола).
• Стеноз митрального клапана.
Выбор оральных антикоагулянтов
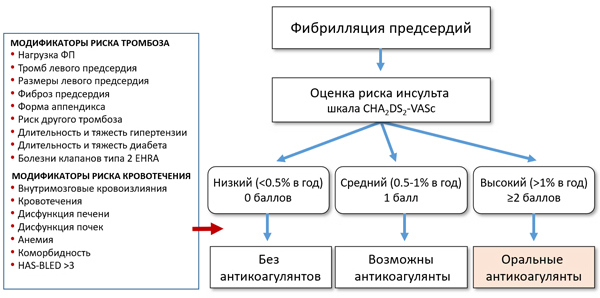
ЖК — желудочно-кишечные, МНО — международное нормализованное отношение, ХБП — хроническая болезнь почек.
ПРОФИЛАКТИКА ТРОМБОЭМБОЛИЙ
• Варфарин 5–7,5 мг/сут (с контролем МНО каждые 1–3 мес, цель: 2.0–3.0).
• Апиксабан 5 мг 2 раза (2.5 мг 2 раза если 2 критерия [возраст ≥80 лет, вес ≤60 кг, креатинин ≥132 ммоль/л]).
• Ривароксабан 20 мг 1 раз.
• Эдоксабан 30–60 мг 1 раз.
• Дабигатран 110–150 мг 2 раза.
• Аспирин ± клопидогрел (недостаточный эффект).
• Окклюзия ушка (аппендикса) левого предсердия.
Катетерная абляция против медикаментов
Poole J, et al. J Am Coll Card. 2020;25:3105–18.
ПРИЧИНЫ ИЗМЕНЕНИЯ АКТИВНОСТИ ВАРФАРИНА
Снижение эффекта
• Медикаменты: азатиоприн, антациды, барбитураты, карбамазепин, метимазол, циклоспорин.
• Продукты с высоким содержанием витамина К1: белокочанная капуста, шпинат, салат, брокколи, зеленые бобы, фасоль, зеленый чай.
• Употребление алкоголя.
• Курение.
• Гипотиреоз.
• Почечная недостаточность.
• Отсутствие приверженности лечению.
• Нарушение всасывания при заболеваниях кишечника.
• Врожденный повышенный метаболизм.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип AA) и гена CYP2C9 цитохрома P450 (генотип *1/*1).
Повышение эффекта
• Медикаменты: аллопуринол, антибактериальные (ко-тримоксазол, макролиды, метронидазол, цефалоспорины, фторхинолоны), антиаритмики (амиодарон, пропафенон, хинидин), антидепрессанты (амитриптилин, сертралин, пароксетин, флуоксетин, флувоксамин, зверобой), глибенкламид, дигоксин, левотироксин, метотрексат, омепразол, статины, фибраты.
• Лихорадка.
• Гипертиреоз.
• Декомпенсация сердечной недостаточности.
• Печеночная недостаточность.
• Употребление алкоголя.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип GG) и гена CYP2C9 цитохрома P450 (генотипы *2/*2, *2/*3, *3/*3).
Сравнение радиочастотной и криогенной абляции
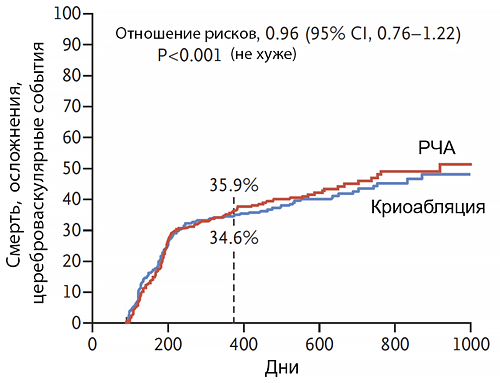
FIRE AND ICE. N Engl J Med 2016;374:2235–45.
ЛЕЧЕНИЕ ИНВАЗИВНОЕ
• Катетерная абляция (радиочастотная, криогенная): циркулярная изоляция легочных вен (Haissaguerre M, 1998).
• Полная АВ блокада + кардиостимулятор.
• Хирургическое создание “лабиринта” в предсердиях.
Фиброз вокруг легочной вены после абляции
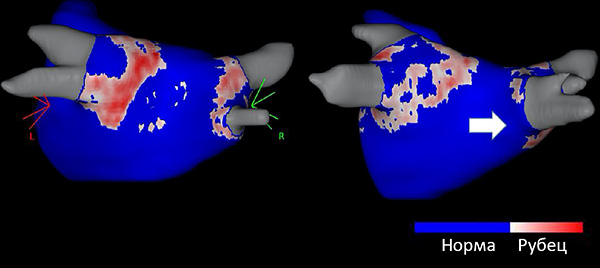
Фиброз с просветами около легочной вены после абляции. Gal P, Marrouche N. Eur Heart J. 2017;38:14–9.
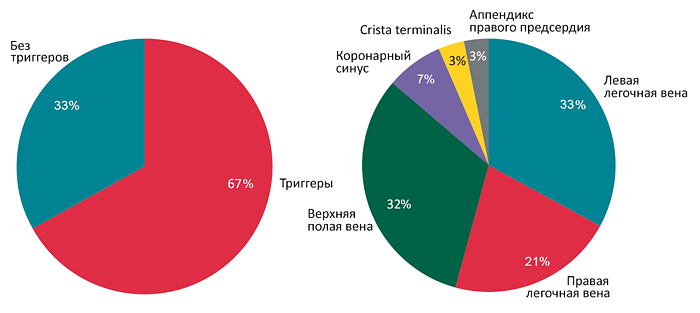
ПОКАЗАНИЯ ДЛЯ КАТЕТЕРНОЙ АБЛЯЦИИ (HRS/EHRA)
Рекомендовано
• Симптомная пароксизмальная фибрилляция предсердий с рефрактерностью или непереносимостью минимум одного антиаритмического препарата I или III класса.
Целесообразно
• Симптомная персистирующая фибрилляция предсердий с рефрактерностью или непереносимостью минимум одного антиаритмического препарата I или III класса.
• Симптомная пароксизмальная или персистирующая фибрилляция предсердий до начала лечения препаратами I или III класса.
Динамика эффективности абляции
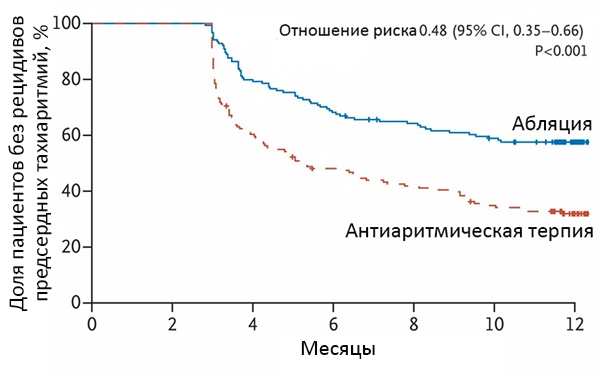
Рецидив – госпитализация, кардиоверсия, повторная абляция, антиаритмик после 90 сут. Pallisgaard J, et al. Eur Heart J. 2018;39:442–9.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Диагностика
- Симптомы
- Возможные осложнения
- Лечение
- Список литературы
- Синонимы диагноза
- Основные медицинские услуги
- Клиники для лечения
Названия
I48 Фибрилляция и трепетание предсердий.
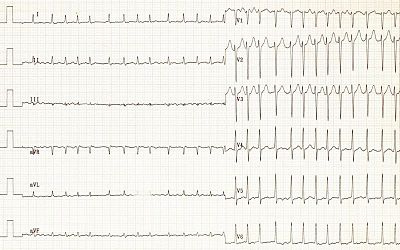
Фибрилляция (мерцание) предсердий (ЭКГ)
Описание
Предсердная фибрилляция — быстрые хаотические сокращения предсердий. Чаще возникает у мужчин старше 60 лет. Факторы риска — курение, жирная пища, злоупотребление алкоголем, недостаток физической нагрузки и лишний вес. Генетика значения не имеет.
Во время приступа предсердной фибрилляции предсердия слабо сокращаются с частотой примерно 300-500 раз в минуту. Только часть импульсов, вызывающих это частое сердцебиение, проходит через сердце к желудочкам, которые также сокращаются быстрее нормы, примерно 160 раз в минуту. Поскольку предсердия и желудочки сокращаются в разном ритме, работа сердца становится неровной, а это снижает количество прокачиваемой крови.
Диагностика
Предсердная фибрилляция может начаться без очевидных причин, особенно у пожилых людей, но обычно это происходит при увеличении предсердий из-за болезней сердечных клапанов, ишемической болезни сердца и высокого артериального давления. Факторы риска большинства этих заболеваний — курение, недостаток физической нагрузки, жирная пища и лишний вес. Предсердная фибрилляция часто наблюдается у людей с гиперактивностью щитовидной железы или низким уровнем калия в крови. Кроме того, в группу риска входят алкоголики и люди, страдающие остановками дыхания во сне.
Симптомы
Предсердная фибрилляция не всегда сопровождается симптомами, но если они появляются, то внезапно. Следующие ощущения могут быть периодическими или постоянными:
• учащенное и неровное сердцебиение;
• головокружение;
• одышка;
• боль в груди.
Возможные осложнения
Самыми тяжелыми осложнениями предсердной фибрилляции являются инсульт и сердечная недостаточность, и риск возрастает с возрастом. Поскольку во время предсердной фибрилляции не происходит полного опорожнения предсердий, в них застаивается кровь, а это может привести к ее свертыванию. Если часть сгустка разрушится и попадет в кровеносный сосуд, он может закупорить артерию в любой части тела. Инсульт происходит, когда мозговую артерию закупоривает тромб.
Лечение
При развитии предсердной фибрилляции следует обратиться к врачу. Врач может диагностировать предсердную фибрилляцию по неровному и учащенному пульсу. Для подтверждения диагноза делают ЭКГ, а также анализы крови для выявления основной причины, например гипертиреоидизма. После диагностики и лечения основной причины (например гипертиреоидизма или гипертонии) проходят и симптомы аритмии. При ранней диагностике предсердной фибрилляции ее успешно прекращают с помощью дефибрилляции. Предсердную фибрилляцию обычно лечат антиаритмическими лекарствами, такими как бета-адреноблокаторы или лекарства на основе дигиталиса. Эти лекарства замедляют прохождение импульсов из предсердий в желудочки, давая им достаточно времени для заполнения кровью перед сокращением. Затем назначают антиаритмические препараты для восстановления нормального сердечного ритма. Пациенту также выпишут антикоагулянт варфарин, который снижает риск формирования тромбов и, следовательно, вероятность инсульта.
Список литературы
• !– Generated by XStandard version 2,0,0,0 on 2010-12-17T12:08:07 –.
Полный медицинский справочник/Пер. С англ. Е. Махияновой и И. Древаль. – М. : АСТ, Астрель, 2006. – 1104 с.
Синонимы диагноза
• Постоянная форма мерцательной тахиаритмии.
• Купирование частого ритма желудочков при мерцании или трепетании предсердий.
• Мерцание предсердий.
• Пароксизм мерцания и трепетания предсердий.
• Пароксизм мерцания предсердий.
• Пароксизмальное мерцание предсердий.
• Предсердная экстрасистолия.
• Тахиаритмическая форма мерцания предсердий.
• Тахисистолическая форма мерцания предсердий.
• Трепетание предсердий.
• Угрожающая жизни фибрилляции желудочков сердца.
• Фибрилляция предсердий.
• Хроническое мерцание предсердий.
• Наджелудочковая аритмия.
• Пароксизмальная форма мерцания и трепетания предсердий.
• Пароксизмальное мерцание и трепетание предсердий.
• Предсердные экстрасистолы.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
