Прогестероновой недостаточности или синдрома поликистозных яичников
Синдром поликистозных яичников СПКЯ
https://www.laparo.ru/ > https://www.laparo.ru/120/ > синдром поликистозных яичников спкя
Оптимальным доступом для хирургической корреции СПКЯ является https://www.laparo.ru/190/.
Синдром поликистозных яичников (СПКЯ), поликистозные яичники, поликистоз или склерокистоз яичников.
Синдром поликистозных яичников (СПКЯ)- это самая загадочная и сложная из всех проблем, с которой сталкивается гинеколог-эндокринолог в своей практике. Во-первых, потому, что сами по себе поликистозные яичники это не болезнь, а синдром, то есть набор различных нарушений и даже заболеваний: от дисфункции яичников до сахарного диабета и рака матки. Причем все это у одной и той же пациентки. Также при поликистозных яичниках могут быть бесплодие, невынашивание беременности, ожирение, угревая сыпь и избыточный рост волос по мужскому типу. Поскольку проявления поликистозных яичников чрезвычайно различаются у разных пациенток, то гинекологи-эндокринологи решили учитывать для диагноза только основные:
- Дисфункция яичников (удлиненный менструальный цикл или задержки менструаций);
- Повышенные уровни мужских гормонов (андрогенов), усиленный рост волос по мужскому типу, угревая сыпь;
- Увеличенные яичники с множеством мелких кист при УЗИ.
В этом списке нет бесплодия. Внимание! Если Вам поставили диагноз синдром поликистозных яичников и сказали, что Вы никогда сами не сможете забеременеть, это не так! У многих женщин с поликистозными яичниками нет бесплодия, тем не менее, другие проблемы у них остаются.
До сих пор точная причина поликистозных яичников не известна. В развитии СПКЯ играет роль множество факторов. Сейчас модно все болезни объяснять генетическими поломками. Как раньше – все болезни были от нервов, теперь все болезни от генов. Разумеется это другая крайность, и это не так. Генетические (врожденные) причины – это только одна из возможных причин. Есть тенденция передачи поликистозных яичников по наследству. У матерей и родных сестер женщин с СПКЯ очень часто имеются признаки СПКЯ. Есть еще один загадочный фактор – это гормон поджелудочной железы инсулин. При СПКЯ он повышен. Основная работа инсулина — контролировать уровни сахара в крови и следить за преобразованием пищи в энергию для поддержания ежедневной активности и для запасов в виде жиров. Вот почему инсулин тесно связан с ожирением. Оказалось, что инсулин не только играет роль в развитии сахарного диабета. У большинства женщин с поликистозными яичниками есть проблемы с использованием инсулина: этого гормона либо слишком много, или он неправильно работает. При СПКЯ избыток инсулина повышает выработку мужских гормонов. Отсюда основные внешние проявления поликистозных яичников: жирная пористая кожа, угри на лице и спине, избыточный рост волос по мужскому типу, склонность к прибавке веса.
Проявлений поликистзных яичников очень много, и они не у всех женщин одинаковые. Чаще всего встречаются:
- дисфункция яичников: (редкие менструации, длительное отсутствие менструаций (аменорея) и/или маточные кровотечения;
- бесплодие (невозможность забеременеть) из-за дисфункции яичников (отсутствия овуляции);
- усиленный рост волос на лице, груди, животе, спине – гирсутизм;
- жирная кожа угри на лице;
- увеличенные яичники с утолщенной оболочкой и мелкими кистами;
- прибавка веса или ожирение обычно с отложением жира на животе (центральное ожирение) и далее — все, что ему сопутствует:
- повышенные уровни инсулина в крови, нарушение углеводного обмена или сахарный диабет 2 типа;
- повышенные уровни холестерина и других вредных жировых частиц в крови (например, триглицеридов);
- повышенное артериальное давление;
- темно-коричневые участки на коже шеи, локтей под молочными железами или на внутренней поверхности бедер (так называемый акантоз);
- тревога и депрессия из-за внешности и/или бесплодия;
Дисфункция яичников и бесплодие у женщин с поликистозными яичниками — основная причина обращения к гинекологу-эндокринологу. Для того, чтобы объяснить почему при СПКЯ яичники работают неправильно и может быть бесплодие, необходимо провести короткий урок по нормальной работе яичников.
Яичники – это две маленькие миндалевидные железы, расположенные по обеим сторонам от матки. В яичниках есть фолликулы – маленькие мешочки, внутри которых содержатся яйцеклетки. Каждый месяц под влиянием четко налаженной работы многих гормонов, около 20 фолликулов начинают созревать, но только один вызревает полностью, а остальные сморщиваются. По мере своего роста фолликул наполняется жидкостью. Как только яйцеклетка становится зрелой, происходит овуляция – разрыв фолликула и выход яйцеклетки из него. Затем яйцеклетка путешествует по маточной трубе и там же происходит ее встреча со сперматозоидом и оплодотворение.
У женщин с СПКЯ процесс созревания яйцеклеток нарушен. Это происходит потому, что нарушены взаимоотношения в работе гормонов. Отсутствует главное условие – цикличная, четко отлаженная работа всей системы управления, начиная с головного мозга. Поэтому, яичники не вырабатывают все необходимые гормоны для полного созревания фолликулов, и они останавливаются в своем развитии. Это примерно как если посеять семена в землю, то уже на уровне проростков высотой 1-2 см уже видно, какой пойдет в рост, а какой погибнет. При СПКЯ гибнет большинство. Фолликулы могут начать расти и накапливать жидкость внутри, но ни один не вызревает полностью. Некоторые фолликулы могут так и остаться в виде маленьких кист. Поскольку нет зрелой яйцеклетки, то нет и овуляции, и второй фазы менструального цикла и гормона прогестерона. А без прогестерона менструации либо отсутствуют, либо редкие. Возникает порочный круг. При поликистозе в яичниках в повышенном количестве вырабатываются мужские гормоны, которые нарушают овуляцию, не давая расти яйцеклеткам, и вызывают утолщение наружной оболочки яичников. Овуляция при поликистозных яичниках не может произойти еще и потому, что их наружная оболочка становится очень толстой и плотной, и фолликулу просто не хватает сил разорвать ее, чтобы вышла яйцеклетка.
Поскольку поликистозные яичники оказывают влияние на многие органы, часть проявлений синдрома сохраняется и после прекращения работы яичников после менопаузы (естественного угасания работы яичников в возрасте 50-51 года). Например, усиленный рост волос даже усиливается после менопаузы. Такие обменные нарушения как ожирение, повышенный холестерин, диабет, выходят на первый план с возрастом у женщин с поликистозными яичниками.
Обследование при СПКЯ
Во-первых, нет одного общепринятого анализа или обследования, чтобы быстро сказать есть поликистозные яичники или нет. Очень важен первый визит к гинекологу-эндокринологу с подробным расспросом с пристрастием и осмотром(тоже с пристрастием). Хотя в подавляющем большинстве случаев СПКЯ для опытного гинеколога-эндокринолога — это так называемый «диагноз первого впечатления». Но это в случаях типичных проявлений. А если признаки выражены слабо, как бы стерты, то диагноз поставить гораздо сложнее. И нередко требуются особые анализы, в том числе и генетические, а также, естественно, время, чтобы разобраться в диагнозе. Если Вы пришли впервые с одним или несколькими признаками СПКЯ, то гинеколог-эндокринолог очень подробно расспросит Вас о вашей семье, всех родственниках и их болезнях. Внимание! Если Вы не очень помните, знаете о своих болезнях или болезнях родственников и впервые идете к гинекологу-эндокринологу, то совершенно нормально придти с мамой или сестрой. Это сократит время обследования. Гинеколог-эндокринолог очень внимательно осмотрит Вас, оценит особенности роста волос, определит Ваш индекс массы тела (вес в кг деленный на рост в метрах квадратных), измерит окружности живота и бедер (как портниха). Это гораздо важнее проверки гормонов, поверьте!!! Больше половины диагноза у гинеколога уже в голове после Вашего первого визита. Именно поэтому консультация гинеколога-эндокринолога никогда не бывает на ходу и длится не менее 30 минут. Во время осмотра врач обязательно осмотрит все зоны усиленного роста волос на теле. Поэтому, если Вы регулярно удаляете волосы, то к гинекологу-эндокринологу необходимо идти до очередного сеанса эпиляции. Помимо стандартного гинекологического осмотра на кресле, гинеколог-эндокринолог обязательно проведет УЗИ малого таза, для того чтобы оценить яичники и матку. УЗИ при поликистозных яичниках дает гинекологу-эндокринологу очень много информации, поэтому это исследование необходимо сделать сразу. Если гинеколог-эндокринолог не делает УЗИ сам, и дает направление на УЗИ, то не откладывайте это обследование более чем на 3 дня. Это нужно для правильного начала лечения. После первого визита назначается обследование. На первом месте, разумеется, гормоны, как правило, в первую фазу цикла. А если цикла нет? В таких случаях сначала «вызывается»менструация с помощью таблеток, содержащих прогестерон. Кроме того, гинеколог-эндокринолог обязательно назначит Вам много анализов крови, особенно если у вас повышен вес. Глюкоза, инсулин и прочие биохимические вещества очень важны для выбора лечения.
Эффективного метода полного излечения от поликистозных яичников пока не существует. Но проявления СПКЯ лечатся очень успешно. То есть диагноз СПКЯ остается, а проявлений нет. Это как при ожирении. Если человек похудел и долго поддерживает нормальный вес, то это не значит, что он излечился от ожирения, диагноз остается – а проявлений болезни нет. Абсурд! Да! Но ведь причин болезни мы не знаем! Главное в любом лечении – это качество жизни пациента. При поликистозных яичниках гинекологу-эндокринологу приходится решать самые разные задачи на разных этапах жизни женщины в зависимости от обстоятельств. Например, в 18-20 лет на первом месте, конечно же, внешность: избавиться от угревой сыпи и удалить нежелательные волосы. Как правило, молодые женщины не обращают внимания на нерегулярный менструальный цикл. Затем встает проблема с беременностью – и теперь для пациентки уже важен регулярный менструальный цикл. Получили беременность, роды. Ура! После родов вновь дисфункция яичников, прыщи, вес и т.д. А в 50-55 лет – повышенное давление, диабет, маточные кровотечения, неприятные мысли о раке. Поэтому при поликистозных яичниках гинеколог-эндокринолог скорее наблюдает пациентку, периодически контролируя лечение. Итак, излечения от СПКЯ не бывает, поэтому гинеколог-эндокринолог помогает сдерживать опасные проявления СПКЯ и предотвращать осложнения. Цель лечения зависит от проблемы, и от того, собираетесь ли Вы беременеть в ближайшее время, а также от Ваших шансов заболеть диабетом или атеросклерозом. Многим женщинам необходимо несколько видов лечения СПКЯ одновременно.
Гормональные контрацептивы.
Поскольку бесплодие — не абсолютный признак поликистозных яичников, то для женщин, которые не планируют беременность, гормональные контрацептивы помимо основного эффекта могут обеспечивать регулярный цикл, снижать мужские гормоны и очищать кожу лица. Однако, нарушения цикла возобновляются после отмены лечения.
Прогестерон
Женщины, которые хотят забеременеть, могут принимать только прогестерон во вторую фазу цикла. У них будут регулярные менструации, не будет маточных кровотечений, избыточного роста ткани внутри матки и рака матки. Но прогестерон не способствует очищению кожи.
Препарат для лечения сахарного диабета.
Изначально лекарственный препарат метформин был создан для лечения сахарного диабета 2 типа. Оказалось, что он также помогает при СПКЯ, хотя в инструкции к препарату этого показания нет. Метформин воздействует на работу инсулина по снижению сахара в крови и снижает уровни мужского гормона тестостерона. При этом, через несколько месяцев восстанавливается овуляция. Метформин имеет и другие полезные влияния при СПКЯ: помогает снизить вес и уровни холестерина в крови. Внимание! Если Вам назначили Метформин, это не означает что у Вас диабет.
Препараты для лечения бесплодия.
Отсутствие овуляции обычно – основная причина бесплодия у женщин с СПКЯ. Несколько препаратов, которые способствуют овуляции (стимулируют ее), могут помочь таким женщинам забеременеть. Клостильбегид – это первый препарат при лечении бесплодия у женщин с СПКЯ. Иногда вместе с ним назначают метформин. При приеме метформина дозы кломифена как правило меньше. Также используются гонадотропины (более сильные вещества для стимуляции овуляции), но в низких дозах. При неэффективности женщинам с СПКЯ проводится ЭКО.
Лекарственные препараты при усиленном оволосении и повышенных мужских гормонах.
Препараты которые называют антиандрогенами (противомужские гормоны) могут помочь при угревой сыпи и замедлить рост новых волос. Внимание! Ни один из существующих препаратов на сегодняшний день не вызывает выпадения волос. Волосы возможно удалить навсегда только с помощью электро-, лазерной или фотоэнергии. Нередко для усиления эффекта антиандрогены назначаются вместе с контрацептивными таблетками. Антиандрогены не являются контрацептивами и абсолютно противопоказаны при беременности. Поэтому, перед тем как принимать такие лекарства гинеколог-эндокринолог всегда должен убедиться, что Вы не беременны. Антиандрогены могут оказать вредное влияние на плод при беременности. После их отмены беременеть можно.
Хирургия.
Минилапароскопия и «дриллинг яичников» – это «просверливание» маленьких отверстий в утолщенной, плотной оболочке поликистозных яичников, чтобы дать возможность происходить овуляции. Вопрос о поведении лапароскопии решается очень индивидуально. При лапароскопии и дриллинге не только разрывается толстая оболочка яичников, но и уменьшаются уровни мужских гормонов, так как именно в этой утолщенной ткани вырабатывается очень много вредных для овуляции андрогенов. Раньше при СПКЯ проводилась клиновидная резекция (удаление части яичника). Сейчас от такой операции гинекологи отказались, и проводится только дриллинг.При проведении хирургической корреции СПКЯ мы сейчас уже отказались от проведения стандартной лапароскопии и проводим нашим только минилапароскопию с использованием новых ультратонких (3мм) атравматичных инструментов.
Образ жизни при поликистозных яичниках.
Поскольку при поликистозных яичниках очень часто бывает избыток веса (а именно жировой ткани), то женщинам необходимо следить за своим питанием и весом. Здесь нет никаких новостей — в рационе должно быть много овощей, фруктов, нежирные сорта мяса и рыбы, при отсутствии сложных углеводов (сладости) и животных жиров (масло). Такая диета не позволяет инсулину проявлять свой вредный характер. Причем, потеря 10% веса от исходного при СПКЯ может восстановить менструальный цикл. Это означает, что у женщины с весом 80 кг потеря 8 кг может привести к восстановлению регулярных менструаций без каких-либо лекарственных препаратов.
Беременность у женщин с СПКЯ.
При поликистозных яичниках чаще бывают выкидыши, диабет беременных, повышенное артериальное давление, преэклампсия и преждевременные роды. Причем, большинство из этих проблем связано именно с ожирением. Потому гинекологи-эндокринологи всегда особенно настойчиво стремятся к снижению веса перед проведением стимуляции овуляции или ЭКО у женщин с СПКЯ.
Чем опасные поликистозные яичники?
- У женщин с поликистозными яичниками больше шансов заболеть сахарным диабетом, ишемической болезнью сердца, инфарктом, инсультом и раком.
Рак внутренней оболочки матки (рак эндометрия) – основное осложнение СПКЯ при длительной дисфункции яичников. Нерегулярные менструации, отсутствие овуляции и гормона прогестерона приводят к тому, что на матку влияет только гормон эстроген, из-за чего внутренний слой матки не отторгается ежемесячно при менструации как в норме, а растет и растет. Без прогестерона эндометрий – внутренний слой матки становится очень толстым и в нем могут возникать изменения клеток, ведущие в конечном итоге к раку.
Чтобы не допустить осложнений поликистозных яичников, необходимо придти к гинекологу-эндокринологу как можно раньше и получить пожизненную программу действий. Если этого не сделать, то случится то, что мы, к сожалению, наблюдаем очень и очень часто: знаменитый замкнутый круг: хождение по разным врачам, сдача множества дорогостоящих анализов и отсутствие диагноза годами. Зная свои симптомы-проявления СПКЯ, нужно их контролировать вместе с гинекологом-эндокринологом. На разных этапах жизни по-разному. В юности – это регуляция цикла и уменьшение проявлений избытка половых гормонов, затем стимуляция овуляции, затем вновь регуляция менструального цикла. И всю жизнь — поддержание нормального веса.
Важно учитывать, что такие проявления поликистозных яичников как: нерегулярные менструации, ожирение, избыточный рост волос и бесплодие, могут очень сильно повлиять на настроение и вызвать самые разнообразные психологические и эмоциональные проблемы. Нередко пациентки с поликистозными яичниками попадают на консультацию к гинекологу-эндокринологу после длительного лечения у невролога или психотерапевта из-за проблем с внешностью. И это понятно. Трудно в 15-16 лет воспринимать «нормально» появление мужского оволосения, тем более что методы эпиляции не дешевые. В любом случае, необходимо как можно раньше начать лечение у гинеколога-эндокринолога, поскольку большинство проявлений поликистозных яичников можно успешно контролировать.
Источник

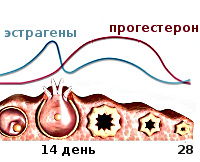
Прогестероновая недостаточность – эндокринное расстройство, характеризующееся недостаточным выделением желтым телом гормона прогестерона во вторую фазу менструального цикла. Симптомами нарушения выступают нерегулярные и болезненные менструации, патологическое течение беременности или бесплодие из-за нарушений имплантации. Для диагностики определяют уровень основных половых гормонов в сыворотке крови, проводят ультразвуковое исследование матки и ее придатков, биопсию и гистологию эндометрия. Лечение сводится к заместительной терапии препаратами прогестерона, схема приема которых разрабатывается индивидуально.
Общие сведения
Прогестероновая недостаточность иначе называется недостаточностью желтого тела или лютеиновой фазы. Синонимичные названия связаны с тем, что желтое тело в норме вырабатывает гормон прогестерон во вторую (лютеиновую) фазу менструального цикла – если его функция понижена, возникает данный эндокринный синдром. Точных данных о распространенности расстройства в гинекологии нет, так как часто его путают с другими формами гормонального дисбаланса у женщин. Диагноз ставится при наличии низкого уровня гормона на фоне овуляторного менструального цикла. В то же время, это состояние способно само спровоцировать каскад эндокринных нарушений, в том числе привести к ановуляторному циклу, что дополнительно осложняет диагностику основной патологии. Считается, что нарушение чаще развивается у женщин в возрасте 18-25 лет.

Прогестероновая недостаточность
Причины прогестероновой недостаточности
Достоверные причины эндокринного синдрома неизвестны, имеются лишь предположения о влиянии нарушений различной природы на его развитие. В их числе:
- Генетические факторы, например, абберации Х-хромосомы и некоторые мутации, затрагивающие работу яичников, гипофиза, ферментных систем. Такие нарушения могут приводить к наследственной передаче эндокринного расстройства от матери дочерям.
- Поражение яичников. Патология может быть обусловлена поликистозом, травматическими поражениями или опухолями яичников.
- Нарушение работы гипофиза. Травмы и опухоли железы приводят к многочисленным эндокринным сбоям, в том числе затрагивающим и половые гормоны.
- Заболевания других органов и систем. Развитие прогестероновой недостаточности отмечается на фоне патологий почек (ХПН, пиелонефриты), печени, сахарного диабета, тиреотоксикоза и других нарушений.
- Образ жизни женщины. Вредные привычки (курение, употребление алкоголя), ожирение, чрезмерные физические (включая спортивные) нагрузки, диеты также могут способствовать развитию дефицита прогестерона.
В развитии синдрома играет роль сразу множество факторов. Имеются указания на стойкое снижение уровня прогестерона в лютеиновую фазу у некоторых женщин после длительного приема и отмены комбинированных оральных контрацептивов. Описаны отдельные случаи возникновения прогестероновой недостаточности на фоне лечения гипотиреоза, применения гормона роста и других гормональных препаратов.
Патогенез
При прогестероновой недостаточности образующееся после овуляции желтое тело продуцирует недостаточное количество прогестерона, что становится причиной каскада нарушений. В норме этот гормон переводит эндометрий в секреторную фазу, подготавливая условия для имплантации эмбриона. При наступлении беременности он снижает двигательную активность матки и купирует развитие иммунных реакций на плод. Недостаточный уровень прогестерона нарушает структуру эндометрия, затрудняя имплантацию. Если она все же произошла, то недостаточное снижение тонуса матки и активности иммунной системы создает угрозу прерывания беременности. В дальнейшем по принципу обратной связи дефицит прогестерона ведет к сниженному образованию ФСГ, уменьшению выделения эстрогена и замедлению формирования фолликула для следующей овуляции. Развивается эстроген-прогестероновая недостаточность, возникает ановуляторный менструальный цикл.
Существует несколько теорий молекулярного патогенеза прогестероновой недостаточности. Общепринятая гипотеза видит причину синдрома в изменении эндокринной обратной связи, что приводит к нарушению пропорции между уровнями фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов. Это может быть следствием изменения чувствительности рецепторов или аномалий сигнальных цепей по причине генетического дефекта. К такому же нарушению приводит аномальный уровень иных гормонов (половых, тиреоидных, гипофизарных). Другие теории развития расстройства указывают на возможность дефектов в рецепторах эндометрия или возникновение оксидантного стресса с выделением большого количества свободных радикалов в тканях матки и яичников.
Симптомы прогестероновой недостаточности
Первоначально проявления стертые, симптомы постепенно нарастают по мере прогрессирования гормональных сбоев. Первым признаком является нарушение менструального цикла – его длительность увеличивается или уменьшает, менструации становятся болезненными, изменяется количество выделений. Такая картина может сохраняться на протяжении длительного времени (месяцы и годы). Следующим по распространенности проявлением синдрома является бесплодие, проявляющееся либо отсутствием зачатия, либо частыми самопроизвольными выкидышами. В случае сохранения плода беременность протекает с осложнениями – гипоксией плода, много- или маловодием, преждевременными родами.
Сопутствующими симптомами прогестероновой недостаточности являются железодефицитная анемия из-за обильных менструаций, снижение полового влечения у женщин, признаки иных эндокринных нарушений. Женщины, использующие для контрацепции метод измерения базальной температуры, выявляют ее недостаточное повышение во вторую фазу менструального цикла. На пониженное выделение прогестерона указывает разница температур менее 0,4-0,5 градусов между овуляторной (первой) и лютеиновой (второй) фазами. Также могут возникать отеки, связанные с задержкой воды в организме, преждевременное старение кожи, раздражительность.
Осложнения
Самыми частыми осложнениями прогестероновой недостаточности являются бесплодие и невынашивание беременности. Ослабление обратной связи между выделением прогестерона, фолликулостимулирующего гормона и эстрогена ведет к большей разбалансировке эндокринной части половой системы. Следствием этого является развитие кист яичников и ановуляторного менструального цикла. Аномалии трофики эндометрия и изменение характера секрета цервикального канала повышают риск инфицирования слизистой матки патогенной микрофлорой (эндометрит). Гормональный дисбаланс приводит к патологиям молочных желез. На фоне этого состояния возникает мастопатия, при беременности с недостатком прогестерона очень часто регистрируется галакторея. Длительное течение эндокринного расстройства без лечения может спровоцировать развитие опухолей молочных желез – как доброкачественного, так и злокачественного характера.
Диагностика
Для подтверждения диагноза прогестероновой недостаточности требуется комплексное и многостороннее обследование. Оно может занимать много времени, так как ряд диагностических процедур информативны только в определенные фазы менструального цикла.
- Консультация и осмотр гинеколога. В его ходе врач выясняет фазу менструального цикла и общее состояние репродуктивной системы. При расспросе определяются даты и продолжительность нескольких последних менструаций, возникающие в их ходе необычные явления (боли, изменения объема выделений). На основании этих данных назначается дата проведения следующих исследований.
- Анализ уровня половых гормонов. Исследование производится в режиме скрининга, т. е. на протяжении нескольких месяцев в разные дни цикла для определения динамики изменений. Изучают уровень прогестерона, эстрогена, фолликулостимулирующего и лютеинизирующего гормонов.
- УЗИ органов малого таза. В ходе диагностики определяют строение и структуру яичников, эндометрия, матки, их соответствие возрасту женщины и дню цикла, наличие или отсутствие лидирующих фолликулов. Так же как и анализ на гормоны, УЗИ проводят неоднократно в разные фазы для оценки функциональной активности репродуктивной системы.
- Биопсия эндометрия микрокюреткой или аспирацией. Определение гистологического строения эндометрия в разные фазы используют в качестве дополнительного метода диагностики бесплодия и причин частых выкидышей. В отдельных случаях проводят биохимические тесты для определения реакции ткани на женские половые гормоны.
Иногда дополнительно назначают анализы для определения уровня гормонов щитовидной железы, активности почек и печени, основных ферментных систем. Рекомендуется также производить диагностику воспалительных заболеваний женской половой сферы. При наличии у женщины беременности определяют состояние плода, соответствие его развития сроку, наличие или отсутствие внутриутробной патологии.
Лечение прогестероновой недостаточности
При дефиците прогестерона используют заместительную терапию – препараты прогестерона. Они могут применяться в виде таблеток, капсул, вагинальных суппозиториев, в условиях стационара назначают масляные растворы для внутримышечного введения. Курс лечения разрабатывается акушером-гинекологом или эндокринологом, строго с учетом индивидуальных особенностей. Таковыми являются наличие или отсутствие беременности, продолжительность менструального цикла, уровень эндогенного прогестерона в разные фазы. Длительность лечения зависит от его целей (например, удачная беременность и вынашивание ребенка), причин синдрома, возраста и других факторов.
Вспомогательную роль в терапии состояния играет нормализация общего гормонального фона, устранение или купирование патологий других органов и систем. Необходимо избавиться от вредных привычек при их наличии, избегать изнуряющих диет, значительных физических нагрузок. Для уменьшения последствий эмоционального стресса могут назначаться седативные препараты, в отдельных случаях – антидепрессанты. Лечение осложнений прогестероновой недостаточности – железодефицитной анемии, эндометритов, мастопатий – производится у соответствующих специалистов согласно показаниям. В отдельных случаях (при поликистозе яичников) может назначаться хирургическое вмешательство.
Прогноз и профилактика
Прогноз для жизни обычно благоприятный, эндокринный синдром крайне редко приводит к тяжелым жизнеугрожающим состояниям. В отношении возможности женщины забеременеть и выносить ребенка исход патологии зависит от множества факторов – причин прогестероновой недостаточности, длительности ее течения, соблюдения плана лечения. При правильно подобранных дозировках препаратов прогестерона зачатие возможно уже через 2-3 месяца после начала терапии, в ходе беременности ее продолжают с учетом изменения гормонального фона. Для профилактики состояния следует отмечать в календаре начало и конец каждой менструации, тем самым ведя мониторинг длительности цикла, своевременно лечить воспалительные заболевания половых органов, эндокринной системы, почек. При изменении длительности менструального цикла или характера менструаций следует обратиться к врачу.
Источник
