Рассекающий остеохондрит берцовой кости код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение
Названия
Название: M93,2 Рассекающий остеохондрит.

Болезнь Кенига (Рассекающий остеохондрит)
Описание
Рассекающий остеохондрит или болезнь Кенига. Асептический некроз, вследствие которого небольшой участок хряща отделяется от подлежащей кости и смещается в полость сустава, образуя свободно лежащее внутрисуставное тело. В основном страдает мыщелок бедренной кости, хотя возможно также поражение лучезапястного, локтевого, тазобедренного и голеностопного сустава. В редких случаях выявляется рассекающий остеохондрит надколенника и большеберцовой кости. Заболевание проявляется незначительными болями в суставе. Со временем боли усиливаются. После формирования суставной мыши возникают блокады, замыкание и похрустывание в пораженном суставе. На начальных стадиях у детей достаточно эффективно консервативное лечение. После отделения участка хряща необходима операция. У детей и подростков прогноз благоприятный. Если болезнь возникла в более зрелом возрасте, существует риск развития остеоартроза.
Дополнительные факты
Рассекающий остеохондрит – достаточно редкое заболевание, сопровождающееся отделением участка хряща и перемещением его в полость сустава с образованием «суставной мыши». В основе процесса лежит асептический некроз. Чаще всего страдает коленный сустав (хрящ отделяется от мыщелка бедренной кости), но возможно и поражение других крупных и средних суставов конечностей.
Болеют преимущественно молодые спортсмены. Заболевание может возникнуть в любом возрасте, однако подавляющее число пациентов – люди, не достигшие 50 лет. Еще один вариант болезни – ювенильный рассекающий остехондрит, который развивается у детей младше 9-10 лет. Многие специалисты полагают, что рассекающий остеохондрит у детей и у взрослых – это два разных заболевания со сходными симптомами, поскольку прогноз в этих случаях сильно отличается. У детей болезнь заканчивается полным выздоровлением. У взрослых дефект хряща не восстанавливается, а посттравматический артроз может развиться даже после квалифицированного, адекватного лечения, включающего в себя операцию по удалению суставной мыши.
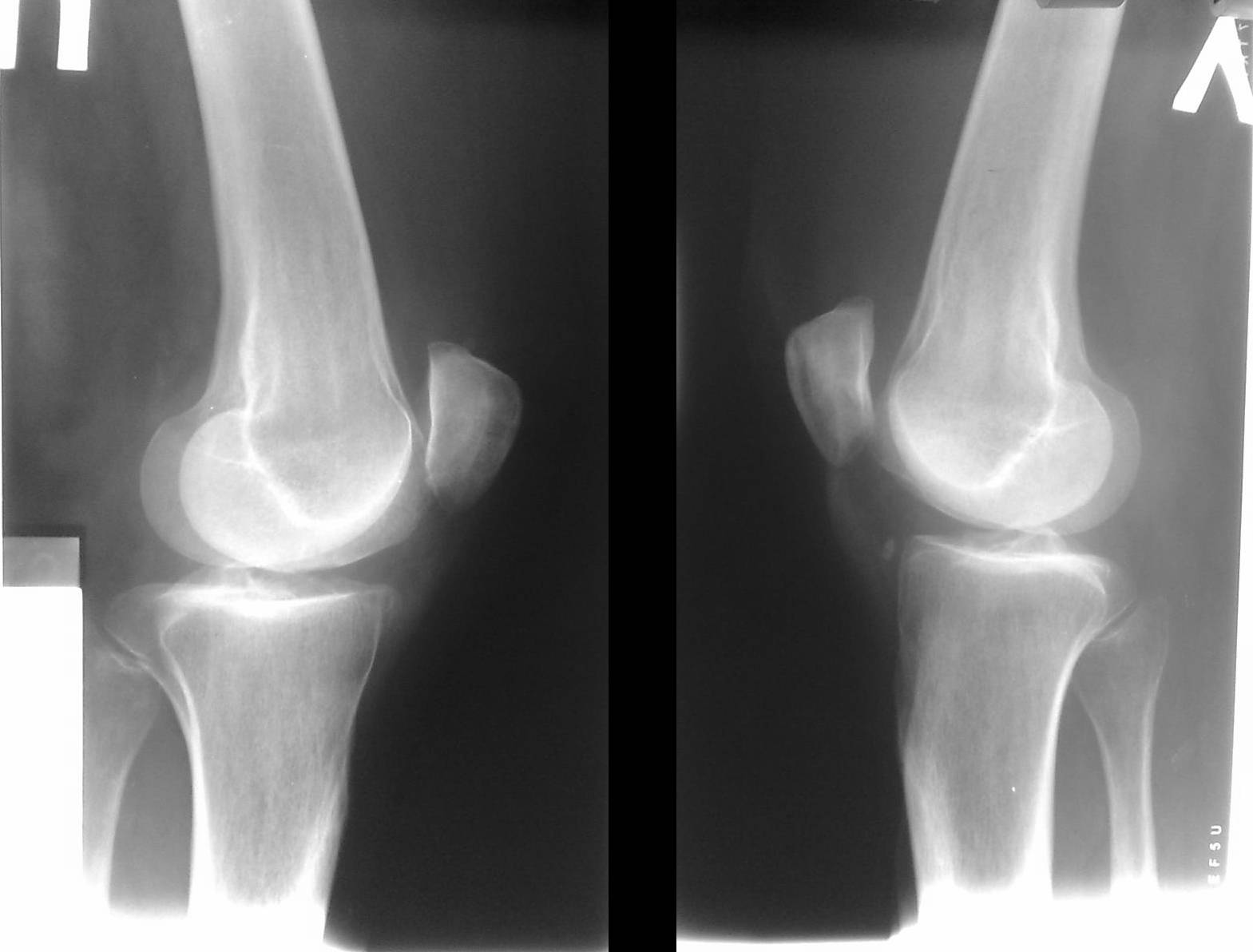
Болезнь Кенига на рентгенограмме
Причины
Большинство специалистов полагает, что причиной развития болезни являются незначительные повторные травмы, обусловленные интенсивными физическими нагрузками. Однако в ряде случаев болезнь возникает у людей, которые не имеют отношения к спорту, и при отсутствии других факторов риска. Если заболевание развилось без видимых причин, такую форму рассекающего остеохондрита называют криптогенной.
Патогенез
В норме суставные поверхности костей покрыты плотным, упругим и гладким гиалиновым хрящом. Это позволяет костям беспрепятственно скользить друг относительно друга при движениях. При рассекающем остеохондрите в небольшом сосуде, питающем участок кости, возникает тромбоз. Питание расположенного над этим участком хряща нарушается, формируется зона асептического некроза.
Со временем некротизированный хрящ отслаивается и попадает в сустав, образуя «суставную мышь» – свободно лежащее внутрисуставное тело, которое перемещается по суставу и, попадая между поверхностями костей при движениях, может вызывать блокады. Поврежденный участок теряет свою гладкость, становясь причиной перегрузок и дальнейшей травматизации сустава. В результате может развиться остеоартроз.
Классификация
Выделяют четыре стадии заболевания:
• 1 стадия. Дискомфорт и неясные незначительные боли без четкой локализации. На рентгенограмме выявляется овальное некротизированное тело, отделенное полоской просветления от здоровой кости.
• 2 стадия. Умеренные боли в суставе, явления синовита. Полоса просветления на рентгеновских снимках становится шире. Целостность замыкательной пластинки на поврежденном участке нарушается.
• 3 стадия. Боли, похрустывание и «заедание» сустава. Возможны блокады. На рентгенограммах выявляется некротизированный участок, частично отделившийся от кости.
• 4 стадия. Боли усиливаются, однако блокады становятся более редкими. Отмечается нарастание синовита. На рентгеновских снимках обнаруживается полностью отделившееся внутрисуставное тело.
Симптомы
Симптомы болезни одинаковы и у детей, и у взрослых пациентов. Вначале в суставе появляется незначительная ноющая боль или неприятные ощущения, усиливающиеся при нагрузке и движениях. Со временем боли усиливаются, возможен небольшой отек и нерезкая болезненность при пальпации.
После того, как некротизированный участок отслоился и превратился в суставную мышь, пациенты начинают предъявлять жалобы на хруст и ощущение «заедания» при движениях, обусловленные наличием препятствия при движениях суставных поверхностей друг относительно друга. Возможны блокады – состояния, при которых сустав во время движения «заклинивает». Блокада сопровождается резкой острой болью, движения невозможны.
Диагностика
Диагноз выставляется на основании истории болезни, жалоб пациента, данных физикального обследования и дополнительных исследований. Самым доступным, недорогим и, как следствие, популярным способом инструментальной диагностики является рентгенография. В ряде случаев участок некротизированной кости виден на рентгенограмме. Однако следует учитывать, что область некроза невелика в ряде случаев может не отображаться на снимках. Поэтому отсутствие изменений на рентгенограмме не является основанием для исключения диагноза рассекающий остеохондрит.
Лечение
Лечение рассекающего остеохондрита осуществляется ортопедами и может быть как консервативным, так и оперативным. Выбор тактики лечения осуществляется с учетом формы и стадии рассекающего остеохондрита. Консервативная терапия более эффективна при ювенильной форме болезни, ее целью является стимуляция восстановительных процессов в пораженной области. Длительность лечения составляет 10-18 месяцев. На это время врачи рекомендуют больному полностью исключить повышенную нагрузку на сустав (в том числе отказаться от занятий спортом).
Первые два месяца пациент ходит, используя костыли. Комплексное консервативное лечение включает в себя сосудистые препараты и лекарственные средства, улучшающее питание и стимулирующее процессы восстановления суставного хряща. После уменьшения болевого синдрома в курс лечения включают лечебную физкультуру.
В ходе терапии для контроля над ходом восстановительных процессов пациента периодически направляют на радиоизотопное сканирование. При необходимости план терапии корректируют с учетом полученных данных. В 50% случаев консервативная терапия при ювенильной форме заболевания оказывается неэффективной. По показаниям больным предлагают хирургическое лечение. При развитии рассекающего остеохондрита у взрослых консервативная терапия не обеспечивает необходимого результата. Практически единственным способом лечения этой формы заболевания остается операция.
Хирургическое вмешательство проводится после отделения участка хряща и формирования свободного внутрисуставного тела. В ходе операции суставная мышь удаляется либо, если дефект суставной поверхности находится в функционально важной зоне, фиксируется специальными металлическими фиксаторами. Основной целью при этом является восстановление конгруэнтности сустава. Кроме того, для восстановления суставной поверхности может использоваться аллотрансплантат (кусочек трупной кости, обработанной с применением специальной технологии).
В настоящее время разрабатываются и постепенно внедряются в клиническую практику новые методики хирургического лечения рассекающего остеохондрита, в том числе – туннелизация кости с последующим введением жидкости, способствующей восстановлению хрящевой и костной ткани, а также имплантация в пораженную зону собственных хрящевых клеток пациента, взятых на другом участке.
Источник
Рубрика МКБ-10: M93.2
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M80-M94 Остеопатии и хондропатии / M91-M94 Хондропатии / M93 Другие остеохондропатии
Определение и общие сведения[править]
Рассекающий остеохондрит
Синонимы: Болезнь Кенига
Рассекающий остеохондрит протекает с образованием локального некротического очага на суставной поверхности эпифиза и чаще возникает в коленном суставе. Преимущественные локализации: внутренний мыщелок бедренной кости (70% случаев, в большинстве из которых поражение локализовано на малой кривизне медиального мыщелка, ориентированной в сторону межмыщелковой выемки) наружная выпуклая кривизна малого радиуса (7%), латеральный мыщелок (16%), задняя поверхность надколенника (6%).
Амбруаз Паре впервые наблюдал «внутрисуставные мыши» в 1558 г. Наличие внутрисуставных свободных тел, образуемых, предположительно, вследствие аваскулярных некрозов, отмечал Педжет (1887). Кениг в 1887 г. указывал на роль травмы на фоне предрасполагающих наследственных факторов.
Эпидемиология
Заболевание возникает у лиц, активно занимающихся спортом, в возрасте от 12 до 50 лет. Чаще заболевают лица мужского пола.
Классификация
Выделяют две формы заболевания – ювенильную и взрослую. Для ювенильной формы характерно начало в возрасте 10-15 лет на фоне незакрытых ростковых пластинок. Прогностически эта форма более благоприятна. Взрослая форма может развиться в любом возрасте до 50 лет (случаев заболевания в возрасте старше 50 лет в литературе не зафиксировано).
Этиология и патогенез[править]
Наиболее важны наследственные этиологические факторы, обусловливающие особенности опорно-двигательного аппарата, и хроническая травматизация вследствие биомеханических свойств коленного сустава, приводящих к деформации определенных типичных участков хрящевого покрытия мыщелков бедра при сгибании в коленном суставе под нагрузкой. В дальнейшем возникает спонтанный асептический некроз субхондральной кости. При прогрессирующем течении заболевания некротический участок склерозируется и демаркационной зоной разобщается с основной массой губчатой кости мыщелка бедра. При секвестрации образуется «суставная мышь», зачастую блокирующая сустав.
Клинические проявления[править]
Характерны жалобы на боли при осевой нагрузке на конечность в положении легкого сгибания в коленном суставе, усиливающиеся при совершении ротационных движений в коленном суставе при фиксированной стопе. Возможные неспецифичные клинические проявления: хромота при ходьбе, сглаженность контуров сустава, блокады при наличии «суставной мыши». Движения в суставе при отсутствии свободных внутрисуставных тел не ограничены. Возможно появление болевого синдрома в положении крайнего сгибания, что обусловлено давлением на область остеонекроза суставной поверхностью большеберцовой кости или суставной капсулой. При пальпации обнаруживают выраженную болезненность в проекции суставной поверхности пораженного мыщелка бедра.
Рассекающий остеохондрит: Диагностика[править]
Рентгенография
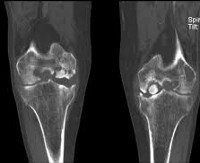
На рентгенограммах в стандартных проекциях (прямая и боковая, а иногда и туннельная, позволяющая лучше визуализировать межмыщелковую вырезку и изучить некротический участок) в начальной фазе заболевания выявляют участок остеонекроза мыщелка бедренной кости с характерной рентгенологической картиной: снижение интенсивности рентгенологических теней участка мыщелка при сохранении трабекулярной структуры кости.
При прогрессировании заболевания некротический участок уплотняется вследствие импрессии костных трабекул и отложения на их поверхности незрелой кости. Резорбция кости создает ободок просветления – участок пониженной интенсивности рентгенологических теней в виде тонкой полоски зоны демаркации.
Компьютерная томография
КТ – максимально информативный метод исследования, позволяющий оценить локализацию, размеры и плотность очага, а также смоделировать объемное изображение.
Магнитно-резонансная томография
МРТ позволяет увидеть участок развивающегося асептического некроза на ранних стадиях при отсутствии четко заметных изменений на рентгенограммах, а также оценить состояние хряща над фокусом остеонекроза (хрящ интактен или отслаивается от подлежащей кости), наличие жидкости (отека) в области остеоне-кроза и вокруг фрагмента, а также начало секвестрации фрагмента.
Ультрасонография
Ультразвуковое исследование имеет ограниченную информативность. Оно позволяет оценить состояние хряща над участком остеонекроза, локализованном в местах, доступных постановке датчика (наружная выпуклая кривизна внутреннего и наружного мыщелков бедра). В ходе исследования удается визуализировать хрящевое покрытие, его состояние, контур субхондрального слоя кости, наличие узурации.
Диагностическая артроскопия
Метод позволяет оценить состояние хрящевой поверхности: изменение цвета, плотности, а также признаки диссоциации костно-хрящевого фрагмента, выявляемые диагностическим крючком.
Дифференциальный диагноз[править]
Рассекающий остеохондрит: Лечение[править]
Консервативное лечение
Консервативное лечение эффективно на ранней стадии заболевания, когда отсутствуют выраженные рентгенологические изменения кости, а на МРТ определяется лишь отек костного вещества. На стадии сниженного магнитно-резонансного сигнала от пораженного участка кости также возможно проведение консервативного лечения, но риск развития необратимых изменений микроциркуляции выше, а следовательно, можно ожидать неблагоприятных исходов.
Основные принципы:
• ортопедический режим со снижением спортивных нагрузок и созданием покоя пораженному сегменту;
• медикаментозное лечение, направленное на улучшение регенерации (НПВС, гомеопатические средства, репаранты);
• физиотерапевтические процедуры, направленные на редукцию болевого синдрома, улучшение трофики, активизацию остеорепарации.
Целесообразно проведение повторных курсов лечения.
Хирургическое лечение
В зависимости от стадии процесса возможно проведение следующих оперативных вмешательств:
• реваскуляризирующая остеоперфорация очага остеохондропатии;
• фиксация секвестрированного фрагмента;
• реконструкция после формирования дефекта.
Хирургические манипуляции выполняют под артроскопическим контролем. Возможно проведение процедуры антероградно, трансхондрально, ретроградно, в
стороне от суставной поверхности. При секвестрации процедура малоэффективна, необходима рефиксация фрагмента, что можно осуществить с использованием различных винтов (титановых, в том числе канюлированных, из полимолочной кислоты, аллокости, фибринового клея). При визуальном исследовании на ранних стадиях (I-III) обнаруживают хондромаляцию различной степени выраженности. Флотацию участка остеонекроза не обнаруживают. Выполняемая остеоперфорация аналогична туннелизации по Беку. Ее целесообразно проводить спицей диаметром 2-3 мм, проникая через участок остеонекроза и демаркационную зону в жизнеспособную подлежащую кость (до «кровяной росы»). Обычно выполняют 10-14 каналов. Послеоперационный период протекает гладко, как правило, пункций сустава не требуется. При соблюдении пациентом ортопедического режима отсутствует необходимость в дополнительной иммобилизации в туторе или гипсовой повязке.
В более поздних стадиях при наличии флотации костно-хрящевого фрагмента эффективность процедуры не превышает 50%, а в случаях секвестрирования эффективность остеоперфорации сомнительна. При отшнуровывании костно-хрящевого участка мыщелка бедра и образовании «суставной мыши» последнюю необходимо удалить. Материнскую область подвергают абразивной хондропластике. При локализации секвестра на опорной поверхности мыщелка в ряде случаев возможно проведение мозаикопластики или высокочастотной абляции.
Прогноз
Для подростков прогноз благоприятный: восстановление хрящевого покрытия и структуры кости происходит в большинстве случаев, что отличает ювенильную форму от взрослой. Случаи секвестрации приводят к раннему развитию артроза пораженного сустава вследствие не только изменения биомеханики, но и дополнительной травматизации «суставной мышью».
Профилактика[править]
Прочее[править]
Болезнь Осгуда-Шляттера
Синонимы: асептический некроз бугорка большеберцовой кости, остеохондроз бугорка большеберцовой кости
Определение и общие сведения
Болезнь Осгуда-Шлаттера – это тракционный апофизит переднего бугорка большеберцовой кости, встречается у подростков и характеризуется постепенным появлением боли и отека колена, вызывающее хромоту. Болезнь Осгуда-Шлаттера обычно разрешается в конце периода активного роста.
Болезнь Осгуда-Шлаттера развивается в результате повторной травматизации ядра окостенения бугристости большеберцовой кости (небольшой костный гребень, находящийся в верхней части голени) в месте прикрепления собственной связки надколенника.
Этиология и патогенез
Болезнь Осгуда-Шлаттера присутствует примерно у 1% подростков и чаще встречается у лиц, которые занимаются спортом.
Клинические проявления
Боль усиливается после таких занятий, как бег, прыжки, подъем вверх или спуск вниз по лестнице.
Диагностика
Диагноз болезни Осгуда-Шлаттера устанавливается на основании объективного осмотра, с очень характерной болезненностью и болью, иногда сопровождающейся отеком в месте прикрепления сухожилия надколенника к кости.
Результаты рентгенографии могут быть нормальными или выявлять фрагментацию в области бугристости большеберцовой кости.
Лечение
Лечение болезни Осгуда-Шлаттера включает корректировку уровня физической активности, чтобы пациенты не испытывали боли, а также применение холодных компрессов после занятий спортом и отдых.
Прогноз
С течением времени заболевание проходит.
Остеохондрит предплюсневых/плюсневых костей
Остеохондрит предплюсневых/плюсневых костей – очень редкая форма рассекающего остеохондрита, характеризующаяся обычно самоограничивающимся поражением костей плюсны и предплюсны (часто ладьевидной кости – болезнь Колера, головки второй плюсневой кости – болезнь Фрейберга), вызывая боли и отек.
Источники (ссылки)[править]
Ортопедия [Электронный ресурс] : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова – 2-е изд., перераб. и доп. – М. : ГЭОТАР-Медиа, 2013. – https://www.rosmedlib.ru/book/ISBN9785970424483.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение
Названия
Название: Рассекающий остеохондрит.
Рассекающий остеохондрит
Описание
Рассекающий остеохондрит или болезнь Кенига. Асептический некроз, вследствие которого небольшой участок хряща отделяется от подлежащей кости и смещается в полость сустава, образуя свободно лежащее внутрисуставное тело. В основном страдает мыщелок бедренной кости, хотя возможно также поражение лучезапястного, локтевого, тазобедренного и голеностопного сустава. В редких случаях выявляется рассекающий остеохондрит надколенника и большеберцовой кости. Заболевание проявляется незначительными болями в суставе. Со временем боли усиливаются. После формирования суставной мыши возникают блокады, замыкание и похрустывание в пораженном суставе. На начальных стадиях у детей достаточно эффективно консервативное лечение. После отделения участка хряща необходима операция. У детей и подростков прогноз благоприятный. Если болезнь возникла в более зрелом возрасте, существует риск развития остеоартроза.
Дополнительные факты
Рассекающий остеохондрит – достаточно редкое заболевание, сопровождающееся отделением участка хряща и перемещением его в полость сустава с образованием «суставной мыши». В основе процесса лежит асептический некроз. Чаще всего страдает коленный сустав (хрящ отделяется от мыщелка бедренной кости), но возможно и поражение других крупных и средних суставов конечностей.
Болеют преимущественно молодые спортсмены. Заболевание может возникнуть в любом возрасте, однако подавляющее число пациентов – люди, не достигшие 50 лет. Еще один вариант болезни – ювенильный рассекающий остехондрит, который развивается у детей младше 9-10 лет. Многие специалисты полагают, что рассекающий остеохондрит у детей и у взрослых – это два разных заболевания со сходными симптомами, поскольку прогноз в этих случаях сильно отличается. У детей болезнь заканчивается полным выздоровлением. У взрослых дефект хряща не восстанавливается, а посттравматический артроз может развиться даже после квалифицированного, адекватного лечения, включающего в себя операцию по удалению суставной мыши.

Рассекающий остеохондрит
Причины
Большинство специалистов полагает, что причиной развития болезни являются незначительные повторные травмы, обусловленные интенсивными физическими нагрузками. Однако в ряде случаев болезнь возникает у людей, которые не имеют отношения к спорту, и при отсутствии других факторов риска. Если заболевание развилось без видимых причин, такую форму рассекающего остеохондрита называют криптогенной.
Патогенез
В норме суставные поверхности костей покрыты плотным, упругим и гладким гиалиновым хрящом. Это позволяет костям беспрепятственно скользить друг относительно друга при движениях. При рассекающем остеохондрите в небольшом сосуде, питающем участок кости, возникает тромбоз. Питание расположенного над этим участком хряща нарушается, формируется зона асептического некроза.
Со временем некротизированный хрящ отслаивается и попадает в сустав, образуя «суставную мышь» – свободно лежащее внутрисуставное тело, которое перемещается по суставу и, попадая между поверхностями костей при движениях, может вызывать блокады. Поврежденный участок теряет свою гладкость, становясь причиной перегрузок и дальнейшей травматизации сустава. В результате может развиться остеоартроз.
Классификация
Выделяют четыре стадии заболевания:
• 1 стадия. Дискомфорт и неясные незначительные боли без четкой локализации. На рентгенограмме выявляется овальное некротизированное тело, отделенное полоской просветления от здоровой кости.
• 2 стадия. Умеренные боли в суставе, явления синовита. Полоса просветления на рентгеновских снимках становится шире. Целостность замыкательной пластинки на поврежденном участке нарушается.
• 3 стадия. Боли, похрустывание и «заедание» сустава. Возможны блокады. На рентгенограммах выявляется некротизированный участок, частично отделившийся от кости.
• 4 стадия. Боли усиливаются, однако блокады становятся более редкими. Отмечается нарастание синовита. На рентгеновских снимках обнаруживается полностью отделившееся внутрисуставное тело.
Симптомы
Симптомы болезни одинаковы и у детей, и у взрослых пациентов. Вначале в суставе появляется незначительная ноющая боль или неприятные ощущения, усиливающиеся при нагрузке и движениях. Со временем боли усиливаются, возможен небольшой отек и нерезкая болезненность при пальпации.
После того, как некротизированный участок отслоился и превратился в суставную мышь, пациенты начинают предъявлять жалобы на хруст и ощущение «заедания» при движениях, обусловленные наличием препятствия при движениях суставных поверхностей друг относительно друга. Возможны блокады – состояния, при которых сустав во время движения «заклинивает». Блокада сопровождается резкой острой болью, движения невозможны.
Диагностика
Диагноз выставляется на основании истории болезни, жалоб пациента, данных физикального обследования и дополнительных исследований. Самым доступным, недорогим и, как следствие, популярным способом инструментальной диагностики является рентгенография. В ряде случаев участок некротизированной кости виден на рентгенограмме. Однако следует учитывать, что область некроза невелика в ряде случаев может не отображаться на снимках. Поэтому отсутствие изменений на рентгенограмме не является основанием для исключения диагноза рассекающий остеохондрит.
Лечение
Лечение рассекающего остеохондрита осуществляется ортопедами и может быть как консервативным, так и оперативным. Выбор тактики лечения осуществляется с учетом формы и стадии рассекающего остеохондрита. Консервативная терапия более эффективна при ювенильной форме болезни, ее целью является стимуляция восстановительных процессов в пораженной области. Длительность лечения составляет 10-18 месяцев. На это время врачи рекомендуют больному полностью исключить повышенную нагрузку на сустав (в том числе отказаться от занятий спортом).
Первые два месяца пациент ходит, используя костыли. Комплексное консервативное лечение включает в себя сосудистые препараты и лекарственные средства, улучшающее питание и стимулирующее процессы восстановления суставного хряща. После уменьшения болевого синдрома в курс лечения включают лечебную физкультуру.
В ходе терапии для контроля над ходом восстановительных процессов пациента периодически направляют на радиоизотопное сканирование. При необходимости план терапии корректируют с учетом полученных данных. В 50% случаев консервативная терапия при ювенильной форме заболевания оказывается неэффективной. По показаниям больным предлагают хирургическое лечение. При развитии рассекающего остеохондрита у взрослых консервативная терапия не обеспечивает необходимого результата. Практически единственным способом лечения этой формы заболевания остается операция.
Хирургическое вмешательство проводится после отделения участка хряща и формирования свободного внутрисуставного тела. В ходе операции суставная мышь удаляется либо, если дефект суставной поверхности находится в функционально важной зоне, фиксируется специальными металлическими фиксаторами. Основной целью при этом является восстановление конгруэнтности сустава. Кроме того, для восстановления суставной поверхности может использоваться аллотрансплантат (кусочек трупной кости, обработанной с применением специальной технологии).
В настоящее время разрабатываются и постепенно внедряются в клиническую практику новые методики хирургического лечения рассекающего остеохондрита, в том числе – туннелизация кости с последующим введением жидкости, способствующей восстановлению хрящевой и костной ткани, а также имплантация в пораженную зону собственных хрящевых клеток пациента, взятых на другом участке.
Источник
