Расширенные лоханки при синдроме дауна
Каждая беременная женщина мечтает о том, чтобы у нее родился здоровый малыш. Однако никто не застрахован от различных патологий. Синдром Дауна – один из самых страшных диагнозов, который может услышать абсолютно любая беременная женщина. Выявить наличие этой патологии у плода можно благодаря УЗИ. Женщина, узнав заранее о синдроме, сможет принять решение о прекращении беременности или подготовиться к рождению больного ребенка.
Что такое синдром Дауна?
У каждого здорового человека вся генетическая информация сохранена в 23 парах хромосом. При изменении этого числа диагностируются генетические патологии. Одной из известных аномалий является синдром Дауна. Он обусловлен наличием дополнительной хромосомы в 21-й паре.
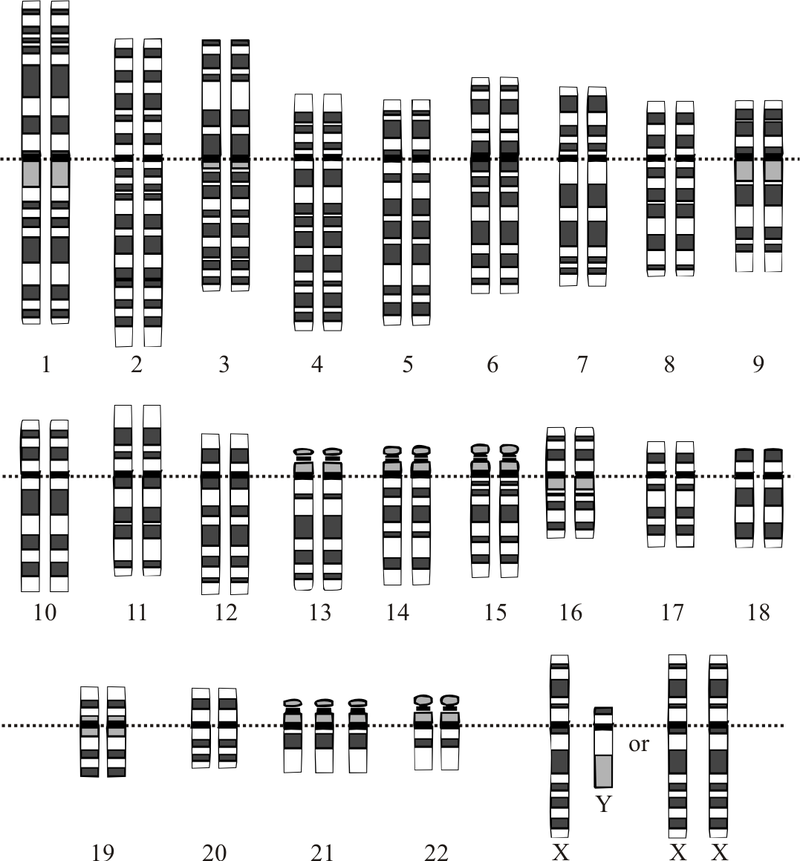
Хромосомный набор человека с синдромом Дауна: появляется лишняя (третья) хромосома в 21 паре.
Патология появляется во время внутриутробного развития. Она возникает у эмбриона в связи со случайными событиями, происходящими в период течения беременности. Риск рождения ребенка с хромосомной аномалией повышается с увеличением возраста будущей матери. Если женщине больше 35 лет, то вероятность того, что у нее родится даун, значительно выше.
Даун отличается от здорового малыша тем, что у него задерживается умственное и речевое развитие. Однако в период новорожденности невозможно точно сказать, насколько сильно будет проявляться отставание конкретного ребенка от своих сверстников. Развитие малыша зависит от врожденных способностей и от того, как занимаются с ним родители.
У людей, имеющих синдром Дауна, ослаблена иммунная защита организма. У детей часто возникают пневмонии, различные инфекционные заболевания. Синдром Дауна сопряжен и с другими недугами: врожденными пороками сердца, болезнями Альцгеймера, острыми миеловидными лейкозами.
Даун может прожить около 50 лет. В некоторых случаях продолжительность жизни составляет около 70 лет. Одни люди с синдромом Дауна работают, ведут полноценную жизнь, вступают в браки, а другие нуждаются в пожизненном уходе.
Диагностика хромосомной аномалии
Частота рождения даунов в настоящее время немного уменьшилась. Это связано с тем, что будущие матери проходят пренатальную (комплексную дородовую) диагностику с целью выявления патологий у ребенка. Во время беременности проводятся следующие тесты:
- скрининговые;
- диагностические.
Скрининговые тесты проходит абсолютно каждая женщина на 11–14 неделях беременности. Они безопасны для будущей матери и плода. Этот вид тестов включает в себя ответы на вопросы врача, анализ крови и УЗИ.
Диагностические тесты назначаются не всем женщинам, так как имеется риск осложнений. Есть небольшая вероятность, что прервется беременность. Диагностические тесты включают в себя инвазивные процедуры, определяющие то, родится ли даун или здоровый малыш:
Биопсия ворсин хориона
Под этой процедурой понимается взятие маленького образца плаценты. Ткань получают путем пункции матки через живот с использованием тонкой иглы. Риск потери ребенка после этой процедуры составляет около 1–2%. В редких случаях биопсия вызывает инфекцию.
Амниоцентез
В ходе этой процедуры специалисты осуществляют забор образца амниотической жидкости, которая окружает плод в матке. В ней имеются клетки ребенка, содержащие генетический материал. Полученную жидкость отправляют в лабораторию на исследование. Процедура представляет опасность для матери и ребенка. Может случиться выкидыш или развиться инфекционный процесс.
Проведение диагностики в I триместре беременности
Каждая будущая мама в женской консультации получает талон – направление на УЗИ. Оно проводится на аппарате с высоким разрешением. В ходе исследования оцениваются следующие важные показатели:
- воротниковое пространство, его толщина (ТВП);
- длина верхней челюсти;
- копчико-теменной размер (сокращенно КТР);
- длина ушной раковины;
- длина плечевой и бедренной костей;
- частота сердечного ритма плода (ЧСС);
- объем плаценты.
Воротниковое пространство входит в ультразвуковые признаки генетической патологии. Под этим термином понимается скопление жидкости в тыльной области шеи плода под кожей. В норме этот показатель составляет 1,2–2,7 мм. При хромосомной аномалии толщина воротникового пространства увеличивается.
Слева – нормальный плод, справа – плод с признаками синдрома Дауна: увеличенная толщина воротникового пространства (ТВП) и отсутствующая перегородка
Каждый даун имеет недоразвитую верхнюю челюсть. Именно поэтому у людей с заболеванием «уплощенное лицо». Недоразвитость челюсти легко обнаруживается при УЗИ. Кость хорошо визуализируется. Во время УЗИ специалист измеряет ее длину. При синдроме значение оказывается меньше нормы.
КТР в норме составляет 45–84 мм. При синдроме значение этого показателя точно такое же. Размеры плода не отличаются от нормальных значений. Если же выявляется замедление развития, то это свидетельствует о наличии другой хромосомной патологии.
Отсутствие или наличие синдрома Дауна у плода можно определить по размеру ушных раковин. Проводится измерение во время ультразвукового исследования на 11–13 неделях беременности. Если значение оказывается меньше нормы, то подтверждается наличие хромосомной патологии.
Дети с синдромом Дауна имеют небольшой рост. Это обусловлено тем, что размеры плечевой и бедренной костей меньше нормы. В I триместре выявить эти признаки невозможно. Размеры костей соответствуют норме. А вот во II триместре беременности можно уже увидеть при проведении УЗИ заметное уменьшение длины плечевой и бедренной костей.
Частота сокращений сердца у плода при неосложненном течении беременности на 5 неделе составляет около 100 ударов в минуту. К 10 неделе этот показатель увеличивается до 170 ударов в минуту. Затем он начинает снижаться. На 14 неделе беременности ЧСС равно 155 ударам в минуту. При синдроме частота сокращений немного больше нормы. При других хромосомных патологиях может наблюдаться тахикардия или брадикардия.
Во время проведения УЗИ рассчитывается объем плаценты. У здорового плода значение этого показателя растет с увеличением копчико-теменного размера. При синдроме объем плаценты не отличается от нормы. Значительное снижение показателя может свидетельствовать о наличии другого генетического заболевания.
Проведение диагностики во II триместре беременности
Патология может быть выявлена и во II триместре беременности. Для хромосомного заболевания характерны следующие признаки:
- гипоплазия костей носа;
- аномалии развития сердца;
- аномалии развития конечностей;
- гидронефроз.
При синдроме у 65% плодов выявляется гипоплазия костей носа. В ходе УЗИ они не визуализируются или их длина составляет менее 2,5 мм. Эти признаки можно обнаружить и у здоровых детей. Форма и размер носа определяется наследственностью и не всегда по нему можно определить, родится ли даун.
У 40% плодов при синдроме выявляются аномалии развития сердца и магистральных сосудов. Патологии возникают из-за комбинации генетических факторов и неблагоприятного воздействия на ребенка извне.
О наличии синдрома Дауна можно говорить при обнаружении аномалий развития конечностей. Довольно часто при этом генетическом заболевании выявляется клинодактилия (врожденный дефект пальцев, внешне проявляющийся в их искажении или искривлении). В ультразвуковые признаки синдрома Дауна входит также сандалевидная щель стопы, т. е. наличие небольшого промежутка между первым и вторым пальцами.
Хромосомные заболевания могут сочетаться с аномалиями мочевыделительной системы. Например, при синдроме часто выявляется умеренный гидронефроз. Под этой патологией понимается расширение почечной лоханки и чашечек. Выраженный гидронефроз может свидетельствовать о наличии других генетических заболеваний.
Результаты исследования
После неинвазивного пренатального скрининга беременная женщина получает результат. Из него можно узнать риск рождения ребенка с генетической патологией. Например, тест показывает, что риск составляет 1:250. Это значит, что у 249 женщин родится здоровый малыш. Только у одной женщины появится на свет даун.
Результаты неинвазивного пренатального скрининга могут говорить о низком или высоком риске. Специалистами установлено пограничное значение 1:100. Если результат составляет 1:300, то женщина попадает в группу низкого риска (ультразвуковые признаки заболевания не были обнаружены или удалось выявить несколько из них). Скорее всего, у нее родится здоровый малыш, а не даун.
Если результат теста составляет 1:2, то женщина попадает в группу высокого риска (в ходе исследования были выявлены ультразвуковые признаки в значительном количестве). Вероятность того, что у нее родится даун, равна 50%. Может появиться на свет и здоровый малыш. Именно поэтому после УЗИ и сдачи крови назначается инвазивный диагностический тест, который дает однозначный ответ насчет того, имеется ли у конкретного плода синдром Дауна.
УЗИ во время беременности – высокоэффективный метод диагностики, направленный на обнаружение серьезной генетической патологии у плода. Исследование проводится в интересах семьи. Родители должны знать о здоровье будущего ребенка. Благодаря исследованию удается выявить ультразвуковые признаки заболевания и с высокой долей вероятности определить, кто родится – даун или здоровый малыш.
Эхографические признаки патологии
Источник
Главная / Пациентам /Статьи / Статьи по акушерству / Если при ультразвуковом исследовании найдено расширение почечных лоханок (пиелоэктазия)
Почечные лоханки это полости, где собирается моча из почек. Из лоханок моча перемещается в мочеточники, по которым она поступает в мочевой пузырь.
Что такое пиелоэктазия
Пиелоэктазия представляет собой расширение почечных лоханок. Пиелоэктазия в 3-5 раз чаще встречается у мальчиков, чем у девочек. Встречается как односторонняя, так и двухсторонняя пиелоэктазия. Легкие формы пиелоэктазии проходят чаще самостоятельно, а тяжелые иногда требуют хирургического лечения.
Причина пиелоэктазии почек у плода
Если на пути естественного оттока мочи встречается препятствие, то моча будет накапливаться выше данного препятствия, что будет приводить к расширению лоханок почек. Пиелоэктазия у плода устанавливается при обычном ультразвуковом исследовании в 18-22 недели беременности.
Опасна ли пиелоэктазия?
Умеренное расширение почечных лоханок, как правило, не влияет на здоровье будущего ребенка. В большинстве случаев при беременности наблюдается самопроизвольное исчезновение умеренной пиелоэктазии. Выраженная пиелоэктазия (более 10мм) свидетельствует о значительном затруднении оттока мочи из почки. Затруднение оттока мочи из почки может нарастать, вызывая сдавление, атрофию почечной ткани и снижение функции почки. Кроме того, нарушение оттока мочи нередко сопровождается присоединением пиелонефрита – воспаления почки, ухудшающего ее состояние.
Несколько чаще расширение лоханок почек выявляется у плодов с синдромом Дауна. Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только расширения почечных лоханок не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур. Единственное, что нужно сделать до родов – пройти контрольное УЗИ в 32 недели и еще раз оценить размеры почечных лоханок.
Нужно ли обследовать ребенка после родов?
У многих детей умеренная пиелоэктазия исчезает самопроизвольно в результате дозревания органов мочевыделительной системы после рождения ребенка. При умеренной пиелоэктазии бывает достаточно проводить регулярные ультразвуковые исследования каждые три месяца после рождения ребенка. При присоединении мочевой инфекции может понадобиться применение антибиотиков. При увеличении степени пиелоэктазии необходимо более детальное урологическое обследование.
В случаях выраженной пиелоэктазии, если расширение лоханок прогрессирует, и происходит снижение функции почки, бывает показано хирургическое лечение. Хирургические операции позволяют устранить препятствие оттоку мочи. Часть оперативных вмешательств может с успехом выполняться эндоскопическими методами – без открытой операции, при помощи миниатюрных инструментов, вводимых через мочеиспускательный канал.
Источник
Когда у нас обнаружили расширение лоханок почек плода на втором плановом узи в 22 недели, я не знала куда бежать и к кому обращаться за помощью, перевернула весь интернет и нашла очень мало информации по данному вопросу. Решила здесь описать свою проблему, если вдруг кто-то такой же, как и я, будет искать поддержку и информацию.
Так вот на втором плановом УЗИ в 22 недели у плода обнаружили расширение лоханки левой почки до 7 мм. Врач предположил, что ребеночек не пописал, и что возможно всё нормализуется. Вторая почка была нормальных размеров. Но в заключении он написал: маркер ХА: пиелоэктазия левой почки плода. Консультация генетика. Я дико перепугалась, поехала в центр планирования на экспертное узи, где меня напугали еще больше: якобы если я решу оставить ребенка, то придется долго его ставить на ноги и возможно он будет инвалидом. В худшем случае всё это грозит удалением почки. В заключении поставил диагноз: гидронефротическая трансформация левой почки. Генетик вообще меня ошарашила: разговаривала со мной так, как будто я уже собралась прерывать беременность, объяснила куда пойти и к кому обратиться, чтобы мне без уговоров прервали, затем долго объясняла, что ей не очень хочется видеть наших больных детей, чтобы мы ей только здоровых приводили. И в заключении предложила мне амниоцентез, но за 14 тыс. рублей в центре здоровья на Красной, так как у них нет реактивов. Предложение это было связано с тем, что пиелоэктазия почек плода является маркером хромосомных аномалий, в частности синдрома Дауна. Я с мужем вышла от нее в огромном шоке, но держалась.
Мы решили, что будем бороться за нашего малыша и на сроке 24 недели пошли на контрольное узи. Заключение: расширение лоханки левой почки плода до 8мм. О врожденном пороке развития не было и речи, но маркер врач все-таки поставила. Я себя успокаивала тем, что вторая почка здорова и значит шанс жить у нас есть, а вторую можно вылечить, тем более, что это подтвердил детский врач-уролог Областной детской больницы им. Филатова.
Я успокоилась, начали приобретать потихоньку для малыша необходимые вещи, купили кроватку, коляску. И тут плановое УЗИ в 31 неделю. Врач поразил меня своей халатностью, померил только размеры плода и воды. Чтобы он посмотрел почки малыша, пришлось настоять. В итоге: пиелоэктазия левой почки плода 20 мм, расширение чашечки до 14 мм. Конечно же он ставит маркер ХА.
Я в ужасе. Детский уролог говорила, что до 20 мм почки не оперируются, а только наблюдаются. А у нас уже 20 мм и до конца беременности еще 10 недель, они же еще могут вырасти! И такое расширение реально говорит уже о гидронефрозе, тем более, что и чашечки расширены. Делать нечего, остается ждать рождения ребенка, чтобы точно определить диагноз. Малыш у нас очень крупный, уже на 35 недель идет по размерам головки и животика. Опять стараюсь держаться и надеяться на лучшее, у людей детки и не с таким диагнозом выживают. Но врач в ЖК просто вынесла мне мозг в последний визит: я у нее интересуюсь про почки, а ее они не волнуют, ее волнует маркер к синдрому Дауна! Хотя я читала, что отдельно пиелоэктазия почек без других нарушений развития не является маркером ХА. Теперь остается только ждать рождения малыша. Стараюсь меньше нервничать, уговариваю его выздоравливать и надеюсь на лучшее. О дальнейшем течении проблемы буду постепенно отписываться, если кому интересно.
Источник
