Рефлексы новорожденного с синдромом дауна

Глядя на драгоценное дитя, вы можете не заметить Признаки синдрома дауна у новорожденного. Педиатр часто первым подозревает проблему. Диагноз обычно рассматривается, когда у ребенка есть определенные физические признаки, черты лица и, возможно, некоторые врожденные дефекты.
Патология диагностируется путем нахождения последовательных признаков, физических характеристик, которые присутствуют совместно.
Это руководство объяснит, что необходимо для диагностики синдрома Дауна у новорожденного
Почему рождаются дети с синдромом дауна
Он встречается у людей всех рас и экономических уровней, хотя у пожилых женщин повышена вероятность рождения ребенка с синдромом дауна. Возраст матери старше 35 лет повышает риск рождения ребенка Дауна. Этот шанс постепенно увеличивается до 1 из 100 по возрасту 40 лет. В возрасте 45 лет заболеваемость становится примерно 1 в 30. Возраст матери не связан с транслокацией.
Все 3 типа синдрома Дауна являются генетической случайностью, но только 1% всех случаев имеет наследственный компонент (передаваемый от родителей к ребенку через гены).
Наследственность не является фактором трисомии 21 (неразделение) и мозаицизма. Однако в одной трети случаев, вызванных транслокацией, имеется наследственный компонент, составляющий около 1%.
В большинстве случаев рождение ребенка с синдромом дауна пример проявления изменчивости. Однако примерно в одной трети случаев один родитель является носителем транслоцированной хромосомы, что прояснят вопрос – почему, рождаются, дети с синдромом, дауна у здоровых родителей. Генетические тесты могут определить наличие транслокации.
Диагностика
Признаки, перечисленные ниже, когда присутствуют в одиночку, не указывают на синдром дауна у новорожденного, но, если их найти вместе, покажут этот диагноз.
Младенцы с синдромом дауна оцениваются по восьми признакам:
- короткая шея,
- углы рта повернуты вниз,
- общая гипотония,
- складка на ладони,
- диспластическое ухо,
- эпикантичное сложение глаз,
- разрыв между первым и вторым пальцем,
- выступающий язык.
Проявляется синдром дауна у новорожденных в первую неделю жизни. Подсчитываются баллы. Младенец со счетом 6, 7 или 8 (имеет 6, 7 или 8 признаков) считается клинически доказанным синдромом Дауна. Оценка 0, 1 или 2, диагноз опровергает. Имеющим оценку 3-5 показано цитогенетическое исследование крови для диагностических целей.

Если педиатр обеспокоен, то другой способ определить синдром дауна у новорожденных – анализ хромосом на аномалии кариотипа.

Кариотип – это анализ крови, который исследует хромосомы человека, также их структуру. Для получения результатов теста кариотипа требуется от двух до пяти дней.
Иногда хромосомы будут перегруппированы, что называется транслокацией. Если у ребенка обнаружен транслокационный вид состояния, для его или ее родителей также должен быть проведен тест на кариотип, чтобы выяснить, являются ли они носителем транслокации.
Признаки и симптомы синдрома дауна у новорожденного
Лицевые симптомы синдрома дауна у новорожденных не являются аномальными, они не будут вызывать у ребенка какие-либо медицинские проблемы. Но если врач видит ряд этих особенностей вместе у одного ребенка, то начнет подозревать отклонения от нормы.
Эти физические особенности являются причиной того, что люди с синдромом Дауна похожи друг на друга, но имеют и семейные черты.
Глаза
Внешний угол глаза будет повернут вверх, а не вниз. Это иногда называют миндалевидными глазами. Очень похожи на форму глаз человека азиатского происхождения. Это, вероятно, будет наиболее преобладающей физической особенностью, когда ребенок вырастет.

Другим красивым дополнением к глазам являются пятна Brushfield, которые имеют вид белых точек, их можно увидеть близко к периферии радужной оболочки глаза (цветной части), часто описываются как звезды.
Плоский профиль
Глядя на ребенка сбоку, не будет много изгибов. Щеки, кажется, висят на лице. Это связано с плохим тонусом мышц лица и является характеристикой гипотонии, а не истинным маркером.
Язык
Родители детей, родившихся с синдромом Дауна, часто спрашивают: «Почему ребенок высунул язык?» Язык не убирается из-за небольшого рта, большого языка или просто плохого тонуса.
 «Это не мило … это синдром Дауна»
«Это не мило … это синдром Дауна»
Руки, Складка на ладони
Люди скажут, что только ладонная складка – отличительная характеристика новорожденного с синдромом Дауна.

Несмотря на теорию, только у 45% детей она есть. Отсутствие этой физической характеристики не означает, что ребенок не имеет его. 55%, у которых нет обезьяньей складки- результат гипотонии, поскольку рука не удерживалась в плотном кулаке, пока малыш рос в утробе матери.
Наличие складки не вызывает никаких проблем – руки будут работать нормально. Другие различия, иногда наблюдаемые у младенцев с синдромом Дауна – короткие пальцы и пятый палец или мизинец, который изгибается внутрь, клинодактильно.
Гипотония
Одним из наиболее распространенных признаков является гипотония или низкий мышечный тонус. Почти все дети с трисомией 21 имеют гипотонию, кажутся «гибкими» при рождении. Когда держите его, кажется, что проскользнет через ваши руки. Если положите малыша через руку, будет выглядеть как мокрая лапша, без возможности удерживать форму.

Гипотония влияет на каждую мышцу от лица до лодыжек. Она обычно улучшается с течением времени, будет самой большой проблемой в первые несколько лет и станет причиной ваших частых сеансов терапии.
Особенность – широкое пространство между первым (большим) и вторым пальцем ноги, которое часто называют сандаловыми пальцами.
Сопутствующие заболевания
Важно помнить, что ни у одного младенца с синдромом Дауна не будет всех описанных здесь заболеваний. Кроме того, число физических проблем не коррелирует с интеллектуальным потенциалом. Как и все остальные дети, каждый солнечный ребенок обладает своей уникальной индивидуальностью и сильными сторонами.
Сердечные дефекты
Около 50 процентов солнечных детей рождаются с сердечными проблемами. Наиболее распространенным дефектом сердца является атриовентрикулярный перегородный дефект или АВ-канал. Другие проблемы – дефекты межжелудочковой перегородки (VSD), дефекты предсердной перегородки (ASD), патентный артериальный проток (PDA).
Если обнаружены проблемы сердца, вас направят к детскому кардиологу, чтобы обсудить варианты лечения, которые часто включают коррекционную хирургию и лекарства.
Дефекты кишечника
Около 10 процентов малышей будут иметь проблемы с желудочно-кишечным трактом, такие как сужение или закупорка кишечника (двенадцатиперстной кишки), отсутствие анального отверстия (анальная атрезия), препятствие выходу желудка (пилорический стеноз) или отсутствие нервов в толстой кишке, называемое болезнью Хиршпрунга.
Большинство из этих пороков развития можно устранить хирургическим вмешательством.
Гипотиреоз
Люди с синдромом Дауна могут иметь проблемы щитовидной железы. У них может не производится достаточного количества гормона, что называется гипотиреозом. Гипотиреоз чаще всего лечится медикаментозно.
Особенности развития
У детей до 1 года, имеющих признаки синдрома дауна моторное развитие, происходит медленно; Они отстают от своих сверстников. Вместо того, чтобы ходить к 12-14 месяцам, как делают другие дети, солнечные дети обычно учатся ходить в 15 – 36 месяцев. Языковое развитие также заметно задерживается.

Важно отметить, что заботливая и обогащающая домашняя среда, раннее вмешательство и комплексные образовательные усилия окажут положительное влияние на развитие ребенка.
Знание того, что ребенок имеет проблемы, особенности развития может быть очень трудным. Вы можете чувствовать себя ошеломленным, боязливым и одиноким. Есть несколько вещей, которые можно сделать, чтобы помочь себе в первые дни жизни младенца, в том числе позволить себе скорбеть и просить о помощи.
Помните, что есть люди, которые могут вам помочь. Семья и друзья поддержат вас, так что будьте уверены, скажите им, что они могут сделать, чтобы помочь. Самое главное, быть уверенным и проводить время с ребенком.
Понравилась статья? Поделись с друзьями:
Источник
Синдром Дауна, пожалуй, один из самых известных и внешне узнаваемых генетических синдромов. Большинство родителей, которых я вижу на консультациях, очень включены в процесс коррекционного сопровождения ребенка и задают мне один и тот же вопрос: «Как помочь мозгу ребенка работать лучше?». В случае с синдромом Дауна дефициты у детей я вижу очень похожие. Соответственно, рекомендации для родителей также будут во многом совпадать.
Мне захотелось описать клиническую картину, которую я вижу из раза в раз, обследуя ребенка с синдромом Дауна. Я обобщила данные не только из собственного опыта, но и нашла результаты научных исследований.
Дефициты и феномены, наблюдаемые при обследовании детей с синдромом Дауна:
- Мышечная гипотония и задержка моторного развития;
- Дизартрия – нарушение иннервации артикуляционного аппарата;
- Синкинезии: при выполнении пробы одной рукой подключается вторая рука или открывается рот, двигается язык;
- Недостаточность конвергенции глаз и другие глазодвигательные нарушения;
- 38% детей имеют проявления леворукости или амбидекстрии (в первую очередь, мальчики) – это результат нарушенного процесса латерализации и становления межполушарных отношений;
- Нарушение формирования межполушарного взаимодействия на всех уровнях парной работы полушарий (1, 2, 3 функциональный блок), при этом проба на реципрокную координацию доступна лишь 25% детей в возрасте 9-11 лет (здоровый ребенок полноценно выполняет пробу с 6 лет);
- Нарушение обработки тактильной и проприоцептивной информации;
- Нарушение формирования схемы тела, соматогнозиса (при выполнении соответствующих проб дети зеркалят движения специалиста, а «перекрестные» позы им практически недоступны);
- Дефицит кинестетического и динамического мануального праксиса (диспраксия): дети путают пальцы, даже со зрительным контролем испытывают затруднения в повторении пробы, переносе позы на другую руку (без зрительного контроля повторение проб и перенос на вторую руку недоступны большинству детей), повторении серии движений (наблюдаются трудности в усвоении программы, потеря элементов, инертность и т.д.);
- Трудности двигательного контроля, моторного планирования, зрительно-моторной координации;
- Дефицит пространственных представлений (координатные, метрические, структурно-топологические ошибки: искажение размера, отзеркаливание, искажение углов, целостности изображаемых фигур);
- Графомоторные трудности (макрография);
- Речевые дефициты;
- Дефицит произвольной регуляции.
Данные указывают на дефицит стволовых, подкорковых образований и связей между различными зонами коры (в том числе межмодальных связей), т.е. несформированность как вертикальной, так и горизонтальной организации мозга.
Первичные и вторичные нейропсихологические нарушения развития детей с синдромом Дауна:
Первично (нарушен «фундамент»): гипотония, дефицит межполушарного взаимодействия на уровне 1 и 2 ФБ, нарушение сенсорной обработки, нарушение иннервации артикуляционного аппарата, глазодвигательные нарушения.
Вторично (следствие из первичных проблем): диспраксия в различных проявлениях, несформированность схемы тела, задержка развития речи.
Третично (следствие из вторичных и первичных дефицитов): нарушение произвольной регуляции, недоразвитие абстрактного мышления, наиболее сложных видов праксиса, письма, дефицит пространственных представлений.
На что сделать акцент в коррекции?
Для повышения эффективности коррекции смотрим на «фундамент» и улучшаем его, то есть в первую очередь воздействуем на мышечный тонус, сенсорное и моторное развитие. Обязательно – массаж, в том числе логопедический массаж, ЛФК, двигательная нейрокоррекция (с элементами метода замещающего онтогенеза, т.к. обязательно нужно развивать межполушарное взаимодействие). Также очень рекомендуются игры с мячом, проминание, утяжелители, сенсорный чулок, растяжки, пальчиковая гимнастика, массаж пальчиков с шариком су-джок и игры на развитие тактильного восприятия.
Нейропсихолог Александрова О.А.
Для записи на консультацию нейропсихолога звоните по телефону (812) 642-47-02 или пишите нам в мессенджеры:
[ht-ctc-chat number=79643424702 style=8 call_to_action=»WhatsApp» ]
Источник
Во всем мире пренатальный скрининг на синдром Дауна ежегодно охватывает миллионы беременных женщин. Комбинированное тестирование, которое проводится в первом триместре беременности, включает ультразвуковое обследование и анализы крови будущей матери [2, 4]. Пренатальный скрининг нацелен на то, чтобы оценить риск рождения у конкретной женщины ребенка с хромосомным нарушением (синдромом Дауна, Эдвардса и др.)
Полученные в результате скрининга оценки делят на положительные (высокий риск рождения ребенка с генетической патологией) и отрицательные (низкий риск). Комбинированный скрининг не всегда чувствителен к выявлению нарушений. Существует возможность так называемого ложноотрицательного результата, когда при диагностируемом низком риске ребенок может родиться с патологией.
В случае положительного результата скрининга родителей направляют в медико-генетическую консультацию, где матери предлагают пройти дополнительное обследование, которое сопряжено с некоторым риском для еще не родившегося ребенка. Речь идет о инвазивных (от лат. invasio – вторжение, проникновение) методах диагностики. К прямым инвазивным методам диагностики относят биопсию хориона (срок проведения – 8–11-я недели беременности), амниоцентез (15–22-я недели), кордоцентез (16–22-я недели), плацентоцентез и др. [1, с. 5]. Объективные данные говорят о том, что риск прерывания беременности вследствие инвазивных методов составляет от 1 до 2 % [1, 2].
В последнее время разработаны и применяются на практике неинвазивные, безопасные для матери и ребенка методы. Они основаны на получении из крови матери и статистическом анализе множества сегментов ДНК плода. В США этот новый высокоточный метод пренатального скрининга внедряется в практику [3]. Известно, что в России тоже используется подобный способ [4]. Однако сами разработчики признают, что данная методика является дорогой и пока не вошла в широкую практику. Более подробно пренатальный скрининг описан в статье «Диагностика и выявление болезней антенального происхождения» [5].
В Англии и Уэльсе с 1989 года ведется тщательный анализ данных по всем беременностям с высоким риском рождения ребенка с патологией: учитываются живорожденные дети с синдромом Дауна, невынашивание или мертворождение, искусственное прерывание беременности, потери здоровых детей и т. д. Выявлено, что благодаря современной пренатальной диагностике ежегодно в Англии и Уэльсе снижается число рождения детей с синдромом Дауна на 660 случаев, однако наряду с этим регистрируется потеря 400 здоровых детей [2, с. 13].
Мировая медицинская практика свидетельствует о том, что необходимо совершенствовать методы диагностики хромосомных аномалий плода в целом и, в частности, делать акцент на развитии неинвазивных методов исследования для уменьшения потерь здоровых детей, для предоставления объективной информации будущим родителям в случае наличия генетической патологии у ребенка [9].
До недавнего времени знания об особенностях строения центральной нервной системы (ЦНС) у людей с синдромом Дауна базировались на исследованиях биологического материала. Были получены данные, согласно которым вес головного мозга у детей с синдромом Дауна меньше среднестатистического; мозжечок, лобные и височные доли существенно меньше по объему; значительно уже верхняя теменная извилина. В последние годы новые технические возможности (магнитно-резонансная томография) позволили выявлять эти особенности прижизненно; были подтверждены данные о несколько меньшем объеме мозга, диспропорционально малом мозжечке. Объемы теменных и височных долей относительно объема всего мозга являются диспропорционально большими, в то же время относительные размеры лобных и затылочных долей пропорционально соотносятся с показателями общего объема головного мозга. Как показывают исследования, меньший в сравнении с нормой объем головного мозга отмечается начиная с 22–24й недели гестации, и уже на 12–20й неделе гестации отмечаются меньшие лобно-затылочные размеры головного мозга, редукция роста лобной доли, сужение верхней височной извилины, меньшие размеры стволовых структур и мозжечка [10].
Эти данные определяют специфику психоречевого развития, поведения и психики. Так, гипоплазия мозжечка обусловливает гипотонию, трудности координации движений, нарушения функционирования артикуляционной мускулатуры. Специфическая анатомия лобных долей определяет такие особенности, как склонность к персеверациям, дефицит внимания [8].
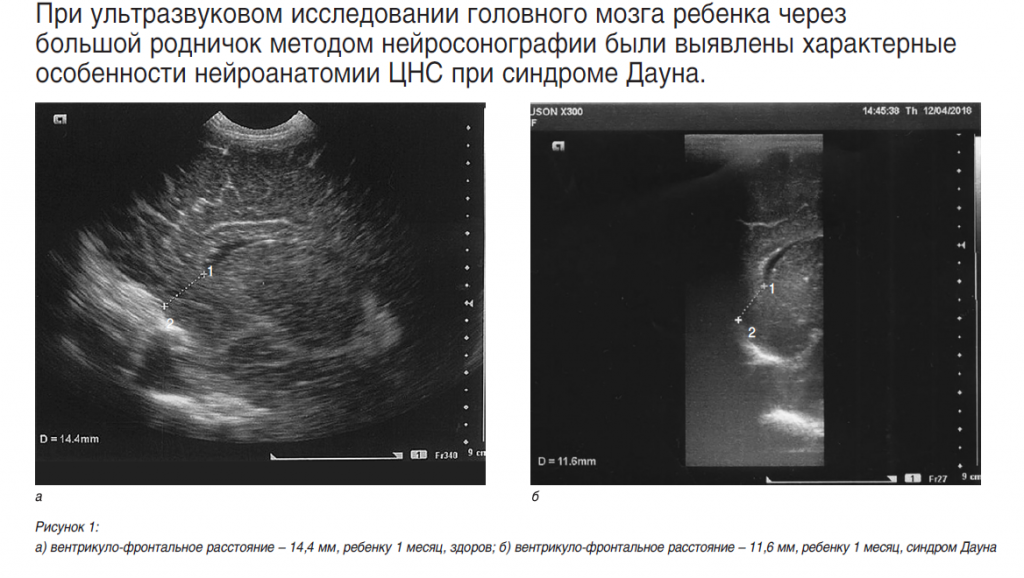
Характерные особенности нейроанатомии ЦНС при синдроме Дауна были выявлены нами при ультразвуковом исследовании головного мозга ребенка через большой родничок методом нейросонографии.
Нейросонография – ультразвуковое сканирование головного мозга через большой родничок – позволяет исследовать головной мозг у плода, новорожденных и детей грудного возраста, оценить степень его зрелости, диагностировать аномалии развития, выявить внутримозговые, внутрижелудочковые кровоизлияния, гипоксические поражения головного мозга [11]. Повторные ультразвуковые исследования дают возможность отслеживать динамику патоморфологических процессов, адекватно проводить патогномоничную (специфичную для данного заболевания) терапию, оценивать эффективность лечения, своевременно предотвращать развитие осложнений. Неинвазивность, безвредность метода позволяет проводить нейросонографию в любых функциональных состояниях ребенка, а высокая информативность делает этот метод особенно важным при использовании его в перинатологии и педиатрии [6].
Недавно были подведены итоги сравнительного исследования головного мозга методом нейросонографии у 32 ново рожденных и детей грудного возраста с синдромом Дауна и 32 здоровых новорожденных и детей грудного возраста.
Впервые отмечено, что фронтальные рога боковых желудочков у детей с синдромом Дауна имеют более вытянутую и изогнутую форму, вследствие чего расстояние между верхушкой фронтального рога бокового желудочка и внутренней поверхностью лобной кости меньше, чем у здоровых детей. Этот признак был назван «вентрикуло-фронтальное расстояние». Измерение производилось в парасагиттальном сечении, которое является оптимальным для оценки формы и размеров бокового желудочка, структуры сосудистого сплетения, перивентрикулярных зон и подкорковых ганглиев. Впервые обнаружено и зафиксировано, что вентрикуло-фронтальное расстояние у детей с синдромом Дауна на 3–4 мм меньше, чем у детей контрольной группы. Так, у здоровых новорожденных оно составляет 14–15 мм, а у новорожденных с синдромом Дауна – 10–11 мм, у здоровых детей грудного возраста – 16–17 мм, а у детей того же возраста с синдромом Дауна – 13–14 мм. Кроме того, у детей с синдромом Дауна менее выражен рисунок извилин и борозд, чем у здоровых детей того же возраста. Особенность ультразвукового изображения фронтальных рогов боковых желудочков (их более вытянутая и изогнутая форма) выявлена только у детей с синдромом Дауна, что может являться существенным признаком при скрининговых исследованиях плода. Ультразвуковая картина, иллюстрирующая разницу вентрикулофронтального расстояния при наличии синдрома Дауна и при его отсутствии у детей 1, 3, 6 и 10 месяцев, представлена на рисунках 1–4 (парасагиттальное сечение, 1 – верхушка фронтального рога бокового желудочка, 2 – внутренняя поверхность лобной кости).
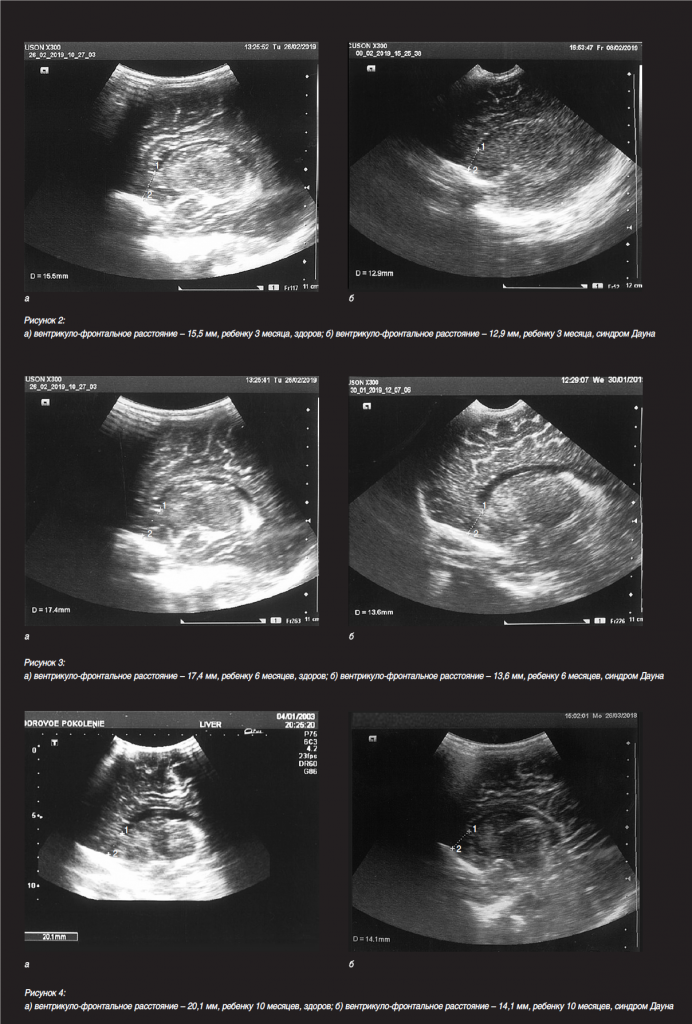
Таким образом, практическое значение вентрикуло-фронтального расстояния заключается в том, что этот признак может быть использован как дополнительный маркер, позволяющий диагностировать или заподозрить синдром Дауна в совокупности с другими показателями данного синдрома при скрининговых исследованиях плода во II–III триместрах беременности.
На сегодняшний день разрешающая способность пренатального скрининга на синдром Дауна не абсолютна, поэтому в случае положительного результата становится необходимым проведение инвазивных диагностических процедур, связанных с дополнительным риском для еще не родившегося ребенка и матери, риском прерывания беременности. Стратегические установки скрининга направлены на сведение к минимуму ложноположительных результатов. В то же время желательно довести до максимума показатели выявления синдрома [7]. Именно на это ориентировано исследование, результаты которого изложены в статье.
Авторы выражают глубокую благодарность семьям, зарегистрированным в «Даунсайд Ап», которые приняли участие в исследовании.
- Асанов А. Ю. Пренатальная диагностика хромосомных аномалий плода // Синдром Дауна. XXI век. 2009. № 3. С. 5–6.
- Бакли Ф., Бакли С. Скрининг на синдром Дауна: несправедливая смерть и жизнь по праву // Синдром Дауна. XXI век. 2009. № 3. С. 7–14.
- Грозная Н. С. Пренатальная диагностика: достижения, тревоги, перспективы : обзор зарубежных материалов // Синдром Дауна. XXI век. 2012. № 2 (9). С. 72–78.
- Грозная Н. С., Сереброва Я. М. Пренатальное медикогенетическое консультирование: зарубежный и российский опыт // Синдром Дауна. XXI век. 2017. № 2 (19). С. 14–18.
- Диагностика и выявление болезней антенального происхождения // Межведомственный подход к ведению беременности высокого риска и медикосоциальное и психологопедагогическое сопровождение детей с врожденными пороками развития и генетическими аномалиями : метод. руководство. М. : РеформПресс, 2010. С. 27–29.
- Зубарева Е. А., Неижко Л. Ю. Клиническая нейросонография новорожденных и детей грудного возраста // Клиническое руководство по ультразвуковой диагностике / под ред. В. В. Митькова, М. В. Медведева. М. : Видар, 1997. Т. 3. С. 9–72.
- Пренатальная эхография / под ред. М. В. Медведева. М. : Реальное Время, 2005. 560 с.
- Синдром Дауна. Медикогенетический и социальнопсихологический портрет / под ред. Ю. И. Барашнева. М. : ТриадаХ, 2007. 280 с.
- Совершенствование пренатальной диагностики синдрома Дауна во II триместре беременности / М. В. Медведев и др. // Пренатальная диагностика. 2013. Т. 12, № 1. С. 83–87.
- Урядницкая Н. А. Синдром Дауна: особенности нейроанатомии // Синдром Дауна. ХХI век. 2012. № 1 (8). С.10–13.
- Levene M. I., Williams J. L., Fawer C. L. Ultrasound of the infant brain. Philadelphia : I. B. Lippincott Co, 1985. 149 р.
Источник
