Рекомендации по лечению острого коронарного синдрома с подъемом st

1. Краткая информация
1.1 Определение
Острый инфаркт миокарда (ОИМ) — острое повреждение (некроз) миокарда вследствие ишемии.
Критерии диагностики ОИМ (достаточно одного): симптомы ишемии; ишемия на ЭКГ; патологический Q; новые участки некроза/нарушения сократимости; внутрикоронарный тромбоз при КАГ/аутопсии.
Ишемия миокарда на ЭКГ:
- Острый подъем ST в т. J ≥ 0,1 мВ в не менее 2-х смежных отведениях кроме V2-V3, где у мужчин старше 40 лет элевация ≥ 0,2 мВ, моложе 40 лет ≥ 0,25 мВ или ≥ 0,15 мВ у женщин.
- Острые подъемы ST ≥0,1 на уровне т. J мВ в V2–V3.
- Острое горизонтальное/ косо-нисходящее снижение ST ≥ 0,05 в не менее 2-х смежных отведениях и/или инверсии Т >0,1 мВ с доминирующим R или амплитудой R/S >1.
Инфаркт миокарда со стойкими подъёмами ST на ЭКГ (ИМпST) – в дебюте подъемы ST в не менее 2-х смежных отведений >20 минут.
1.2 Этиология и патогенез
Часто из-за тромбоза крупной КА на разрыве атеросклеротической бляшки, на дефекте эндотелия (эрозии) или в зоне незначимого стеноза КА.
Провокаторы ишемии: анемия, гипоксемия, воспаление, инфекция, лихорадка, метаболические или эндокринные расстройства, кокаин и другие препараты.
Последствия ОИМ: изменения ЛЖ; сердечная недостаточность (СН); аневризма ЛЖ.
1.3 Эпидемиология
ИМ – 52,6% из всех БСК, госпитальная летальность 6-14%, смертность 54 427 (2018г.)
1.4 Особенности кодирования заболевания по МКБ
I 21. Острый ИМ; I 22. Повторный ИМ; I 24. Другие формы острой ИБС.
1.5 Классификация заболевания
Диагноз:
- предварительный: ОКС/ИМ с подъемом ST; ОКС без подъема ST.
- клинический: ИМ с подъемом ST; ИМ без подъема ST; нестабильная стенокардия
Классификация ИМ
- по ЭКГ (не обязательна): без или с формированием патологических зубцов Q;
- по глубине: субэндокардиальный; трансмуральный;
- по локализации некроза: передний; боковой; верхушки сердца; нижний; задний; межжелудочковой перегородки; правого желудочка; предсердий; сочетанные;
- по анамнезу: повторный; рецидив.
Классификация типов ИМ:
- 1: при разрыве/эрозии АБ в КА, с атеротромбозом;
- 2: при ишемии без тромбоза, из-за повышения потребности/снижения доставки О2;
- 3: с новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, смерть до повышения маркеров некроза или ИМ на аутопсии;
- 4а: при ЧКВ или в течении 48 часов после неё;
- 4б: из-за тромбоза стента или документированный при КГ/аутопсии;
- 4с: при рестенозе после ЧКВ, без тромбоза и других поражений КА;
- 5: при коронарном шунтировании.
1.6 Клиническая картина заболевания
Симптом ишемии миокарда – боль или чувство сжатия/ давления /тяжести/ дискомфорт; иногда иррадиация в левую руку/ плечо/ горло/ нижнюю челюсть/ эпигастрий.
Нетипичные проявления ишемии: потливость, тошнота, боль в животе, одышка, удушье, потеря сознания.
Симптом ИМ – боль дольше 20 мин и сильнее стенокардии, часто в покое и не устранима нитроглицерином/ морфином, иногда волнообразная.
Могут превалировать симптомы осложнений: ОСН, нарушения ритма, остановка кровообращения.
Нетипичные варианты ИМ: астматический, абдоминальный, аритмический, цереброваскулярный, малосимптомный (безболевой).
2. Диагностика
2.1 Жалобы и анамнез – начальная диагностика ИМпST по характеру боли.
2.2 Физикальное обследование – выявление осложнений ИМ.
2.3 Лабораторные исследования крови:
- Динамика сердечного тропонина I или Т – для подтверждения ИМ, не первостепенное значение, не влияет на лечение, выше 99 перцентиля;
- Креатинин, клиренса креатинина и СКФ;
- Гемоглобин, гематокрит, эритроциты и тромбоциты;
- Глюкоза;
- Электролиты: К и Na (min), оптимально – K+, Na, Mg.
2.4 Инструментальная диагностика
- ЭКГ в покое в 12 отведениях: при неинформативной или ИМ задний/нижний + V7–V9и V3R–V4R; при стойких симптомах повторно через 15–30 мин или мониторинг смещений ST;
- ЭхоКГ – в первые сутки госпитализации;
- КГ – для решения вопроса о ЧКВ;
- МРТ сердца – предпочтительна при ОКCпST;
- Сцинтиграфия миокарда с 99mTc-пирофосфатом в покое – при неинформативной ЭКГ;
- СКТ – для диффдиагностики.
2.5 Иные диагностические исследования: стратификация риска неблагоприятного исхода по шкалам не рекомендуется.
3. Лечение
3.1. Реперфузионное лечение
3.1.1 Реперфузия
Первичное ЧКВ предпочтительно при ИМпST
КГ с намерением ЧКВ – при полной регрессии симптомов и нормализации ST без реперфузии ИМ.
3.1.2 Первичное ЧКВ:
- от диагноза до введения проводника в КА – менее 120 минут; менее 60 минут в спецЛПУ; менее 90 минут при переводе из другого ЛПУ;
- без временных ограничений при противопоказаниях к ТЛТ;
- предпочтительней ТЛТ при кардиогенном шоке или тяжелой СН;
- лучше баллонной ангиопластики при повторной реваскуляризации.
3.1.3 Тромболитическая терапия:
- без противопоказаний при ИМпST
- предпочтительны фибринспецифичные тромболитики;
- через 12–24 часа после начала ИМпST при невозможности ЧКВ и трансмуральной ишемии;
- незамедлительный перевод в спецЛПУ для ЧКВ всех получающих тромболитик.
Практические аспекты ТЛТ:
- при безуспешной ТЛТ – срочное спасающее ЧКВ;
- после успешной ТЛТ – КГ с намерением ЧКВ при рецидиве ишемии или реокклюзии; при острой недостаточности ЛЖ, гемодинамической или электрической нестабильности.
3.1.4 Коронарное шунтирование:
- не основной способ реперфузии;
- после кардиохирургических операций, осложнениях ЧКВ;
- неотложное КШ при невозможности ЧКВ;
- срок операции определяется геморрагической безопасностью (отменой антиагреганта).
3.1.5 Антитромботическое сопровождение реперфузии
Вне зависимости от стратегии реперфузии: всем АСК + парентеральный антикоагулянт или блокатор P2Y12-рецепторов тромбоцитов.
Сопровождение ТЛТ:
- Антиагреганты: АСК + клопидогрел; нельзя тикагрелор, прасугрел, блокаторы ГПРIIb/IIIa.
- Антикоагулянты: эноксапарин; фондапаринукс при тромбоцитопении; НФГ во время ТЛТ.
Сопровождение первичного ЧКВ
- Антиагреганты: АСК + тикагрелор/праcугрел/клопидогрел или монотерапия при противопоказаниях к АСК. Блокаторы ГПР IIb/IIIa – аварийное ЧКВ при ТЭО.
- Антикоагулянты только во время ЧКВ: НФГ в/в болюс при исходном лечении фондапаринуксом натрия; эноксапарин; бивалирудин при угрозе тромбоцитопении/ кровотечения.
3.2. Медикаментозное лечение
3.2.1 Обезболивание – 10 мг морфина в/в при сохранении боли после нитроглицерина.
3.2.2 Коррекция гипоксемии – оксигенотерапия 2–8 л/мин при SaO2 <90% или PaO2
3.2.3 Нитраты для симптоматического лечения продолжающейся ишемии миокарда, АГ, СН.
3.2.4 Бета-адреноблокаторы:
- в/в при сохраняющейся ишемии с высоким АД, тахикардии без ОСН.
- перорально всем без противопоказаний в первые 24 часа от начала болезни.
3.2.5 Блокаторы кальциевых каналов рутинно не рекомендуются, иногда верапамил при невозможности бета-АБ.
3.2.6 ИАПФ и БРА:
- всем с ИМпST в первые 24 часа, при непереносимости ИАПФ – БРА (валсартан с 20 мг/сут до 160 2раза/сутки);
- при ХСН и ФВ ЛЖ <35% замена ИАПФ (или БРА) на сакубитрил/ валсартан;
- при СН с ФВ ЛЖ ≤40% + СД дополнительно эплеренон.
3.2.7 Липидснижающая терапия:
- ингибитор ГМГ-КоА-редуктазы (аторвастатин 40–80 мг или розувастатин 20–40 мг);
- при высоком ХС ЛПН дополнительно эзетимиб;
- блокатор пропротеиновой конвертазы субтилизин-кексинового типа 9 (алирокумаб или эволокумаб) дополнительно при недостаточной эффективности комбинации, при непереносимости статинов или сразу без приёма эзетимиба при ХС ЛПН >2,5ммоль/л.
3.2.8 Антитромботическая терапия
3.2.8.1. Антиагреганты:
- всем без противопоказаний АСК в начальная 150–325 мг/сут.; поддержка 75–100 мг/сут.;
- дополнить 12 мес. блокатор Р2Y12-рецептора тромбоцитов без высокого риска кровотечений;
- после ЧКВ 12 мес. к АСК + тикагрелор 180 мг, поддержка 90 мг 2 раза/ сут.;
- при стентировании 12 мес. к АСК + прасугрел 60 мг, поддержка 10 мг, при невозможности папрасугрела (тикагрелора) + клопидогрел 300–600 мг, поддержка 75 мг;
- в некоторых случаях для снижения риска кровотечений через 12 месяцев переход с прасугрела или тикагрелора на клопидогрел.
Длительность ДАТТ:
- без высокого риска кровотечений 12 мес., при высоком риске – до 12 мес.;
- дольше 12 мес. после стентирования при низком риске кровотечений и высоком коронарном;
- без кровотечения после 12 мес. ещё 36 месяцев с уменьшением тикагрелора до 60 мг 2 раза/сут.;
- для защиты ЖКТ – ингибиторы протонного насоса.
Блокаторы ГПР IIb/IIIa при ИМпST – терапия спасения при тромбозах.
3.2.8.2. Антикоагулянты:
- максимально до 8 суток или до успешного завершения ЧКВ;
- при высоком риске ишемии и низком кровотечений после лечения ИМ к АСК + клопидогрел рекомендуется ривароксабан 2,5 мг 2 раза/сутки на 12 мес.;
- при сохраняющемся высоком коронарным риске АСК + ривароксабан 2,5мг 2 раза/день на неопределенно долгое время.
3.2.8.3. Длительная антитромботическая терапия
После стентирования:
- тройная антитромботическая терапия 1–7 дней, с последующей отменой АСК;
- двойная антитромботическая терапия до 12 месяцев, далее отменяется клопидогрел;
- антикоагулянт + клопидогрел при риске кровотечений, превосходящем риск коронарных осложнений.
При ИМпST и ФП:
- ПОАК, но не антагонисты витамина К (АСК);
- апиксабан 5 мг 2 раза/день; дабигатрана этексилат 150 мг или 110 мг 2 раза/сутки; ривароксабан 15 мг/сутки.
3.2.9 Иное медикаментозное лечение:
- При глюкозе выше 10 ммоль/л – сахароснижающие средства.
- С/без СД не рекомендуется глюкозо-инсулиновая и глюкозо-инсулиново-калиевая смесь.
- НПВС (кроме АСК) не рекомендуются.
3.3. Осложнения инфаркта миокарда с подъемом ST и их лечение
Дисфункция миокарда – срочно ЭхоКГ.
Сердечная недостаточность. Острая левожелудочковая недостаточность. Отек легких:
- повторно ЭхоКГ; постоянный мониторинг ЧСС, АД, диуреза, SaO2.
- оксигенотерапия до SaO2>95%; при SaO2 >90% + тахипноэ >25/мин – неинвазивная ИВЛ, при ДН – интубация и ИВЛ;
- в/в фуросемид 40 мг при альвеолярном отеке легких, задержке жидкости, почечной недостаточности;
- в/в морфин при отеке легких;
- в/в инфузия нитратов при СН с САД >90 мм рт. ст.;
- ИАПФ при ФВ ЛЖ <40% гипотонии, гиповолемии и выраженной почечной недостаточности, без выраженной почечной недостаточности и гиперкалиемии – альдостерона антагонисты.
Кардиогенный шок истинный:
- срочно ЭхоКГ; инвазивный мониторинг АД и центральной гемодинамики;
- скорейшая реваскуляризация миокарда, при невозможности ЧКВ – ТЛТ;
- при механических осложнениях ИМ до операции – внутриаортальная баллонная контрпульсация;
- инотропные и/или адрено- и допамин-стимуляторы при гемодинамической нестабильности;
- при выраженной артериальной гипотонии – в/в инфузия норэпинефрина;
- при неэффективности диуретиков – ультрафильтрация крови;
- при возможности – устройства для поддержки кровообращения и/или ЭКМО.
Кардиогенный шок гиповолемический:
- контроль показателей центральной гемодинамик, ЭхоКГ;
- 0,9% NaCl в/в 200–250 мл за 5–10 мин., при сохранении гипотонии – повторно, при недостаточной эффективности параллельно адрено- и допамин-стимуляторы (допамин или добутамин).
Наджелудочковые аритмии
Тахисистолическая ФП:
- без ОСН и без гипотонии – бета-АБ в/в, п/о;
- ОСН без тяжелой гипотонии – амиодарон 5 мг/кг в/в за 10–60 мин., но не более 300 мг, при необходимости каждые 10–15 мин 150 мг или инфузия 1000 мг/сут;
- ОСН с гипотонией –дигоксин в/в;
- при неадекватном контроле ЧСС с ОСН и гемодинамической нестабильности – немедленная электрическая кардиоверсия + амиодарон в/в.
Пароксизмальная наджелудочковая тахикардия или атриовентрикулярно-узловая тахикардия:
- при высокой частоте – кардиоверсия (25–50 Дж) или бета-АБ в/в, верапамил или дилтиазем.
Желудочковые аритмии гемодинамически значимые – немедленная электрическая кардиоверсии или дефибрилляции; рецидивирующие – трансвенозная желудочковая сверхчастая стимуляция.
Рецидивирующая ФЖ/ЖТ – экстренная реваскуляризация.
Синусовая брадикардия и АВ-блокада гемодинамически значимые – при неэффективности в/в эпинефрина, атропина проводится эндокардиальная кардиостимуляция.
Механические осложнения ИМ
- Разрыв свободной стенки ЛЖ: немедленная катетеризация перикарда с экстренной операцией.
- Разрыв межжелудочковой перегородки/Острая митральная регургитация: операция, перед ней внутриаортальная баллонная контрпульсация или другие механические средства вспомогательного кровообращения.
- Перикардит: АСК 500–1000 мг каждые 6–8 ч. 2–3 дня/несколько недель со снижением на 250–500 мг/нед; дополнительно колхицин 2 мг, далее 0,5 мг 2 раза/день 3 мес.
- Острая аневризма ЛЖ и тромбоз ЛЖ: антагонист витамина К на 6 месяцев.
ИМ правого желудочка: при гипотонии – введение плазмоэкспандеров (физраствор), в более тяжелой ситуации – адрено- и допамин-стимуляторы.
4. Реабилитация не менее 8–12 недель: БИТ, отделение реабилитации и амбулаторно.
- Дозированные физические нагрузки: 3 раз в неделю, оптимально — ежедневно, 30 минут с непрерывным/прерывистым контролем ЧСС и АД.
- Для выбора уровня дозированных нагрузок – стресс-тест (велоэргометрия или ЭКГ с другой физической нагрузкой) или кардиопульмональный нагрузочный тест.
5. Профилактика
5.1 Профилактика
- полный отказ от курения, здоровое питание, нормализация массы тела;
- контроль и поддержание АД и уровня глюкозы;
- психологическое консультирование;
- фиксированные комбинации препаратов для приверженности;
- ежегодная вакцинация против гриппа;
- при ФВ ЛЖ <35% с CН имплантация кардиовертера-дефибриллятора.
5.2. Диспансерное наблюдение для профилактики и коррекции терапии
- Показания для экстренной госпитализации: подозрение на ОКС(ИМ)пST.
- Показания к выписке: индивидуальные; через 48–96 часов после ЧКВ при отсутствии осложнений, организации ранней реабилитации и адекватного наблюдения.
Источник
Острый коронарный синдром (ОКС) – сочетание клинических симптомов, позволяющих заподозрить у больного обострение ИБС. Все виды обострения ИБС на начальных этапах имеют сходную клинику, этиологию, патогенез, принципы лечения.
Термин ОКС дает возможность врачу начать лечение до постановки окончательного диагноза, что существенно в условиях крайнего дефицита времени. Особенно важно на этом этапе правильно выбрать тактику ведения больного. Если ОКС сопровождается подъемом сегмента ST-на ЭКГ необходимо как можно быстрее полностью восстановить коронарный кровоток.
Виды
Различают две основных формы ОКС, имеющие различные ЭКГ признаки:
- ОКСП ST;
- ОКСБП ST.
ОКС с подъемом ST
ОКС с подъемом ST – длительная ишемия, связанная с полной непроходимостью одной из венечных артерий. Ишемия вызывает дисбаланс между клеточным и внеклеточным содержанием калия, в результате возникают импульсы, повышающие изолинию.
 ОКС c подъемом сегмента ST
ОКС c подъемом сегмента ST
ОКСП ST – тяжелая патология, заканчивающаяся, без врачебного вмешательства, трансмуральным ИМ. Если же проходимость пораженной артерии будет быстро восстановлена, некроза сердечной мышцы не возникает.
ОКС без подъема ST
ОКСБП ST характеризуется развитием ишемии в условиях сохраненного, но недостаточного коронарного кровотока.
В этом случае возможны следующие патологии:
- нестабильная стенокардия (НС);
- ИМ без зубца Q.
Нестабильная стенокардия
НС – транзиторное состояние. При отсутствии лечения НС часто приводит к острому инфаркту, тяжелым аритмиям, внезапной смерти, может перейти в стабильную стенокардию, но с более высоким функциональным классом.
Различают следующие виды НС:
- впервые возникшая стенокардия;

- прогрессирующая стенокардия;
- стенокардия Принцметала (вариантная)
ИМ без зубца Q
При этом варианте заболевания отсутствуют классические изменения ЭКГ, однако, о гибели кардиомиоцитов говорит повышение специфических показателей крови.
Стадии и степени
Все виды ОКС – различные клинические проявления единого патологического процесса – тромбоза коронарной артерии разной степени выраженности.
ОКС – это процесс, стадии которого различаются сменяющими друг друга патологическими изменениями в миокарде и соответствующими им ЭКГ-признаками.
- Острейшая стадия. В эту стадию происходит обтурация тромбом ствола или крупной ветви одной из венечных артерий. Миокард, в результате острой ишемии, становится гибернирующим и оглушенным. Однако клетки сердца на этом этапе еще живы, и процесс полностью обратим. На ЭКГ наблюдается подъем ST и высокие, часто превышающие зубец R, зубцы T.
- Острая стадия. Кардиомиоциты в центре зоны ишемии начинают погибать. На периферии, за счет коллатерального кровообращения, миокард еще некоторое время сохраняется в оглушенном состоянии, однако, если процесс продолжается, и клетки на периферии вскоре начинают гибнуть, расширяя зону некроза. На ЭКГ появляется зубец Q, увеличивающийся по мере разрастания зоны некроза. Сегмент ST постепенно начинает снижаться к изолинии, зубец T становится отрицательным.
- Подострая стадия. Расширение зоны некроза прекращается. Разграничиваются погибшие участки миокарда от выживших зон. Сегмент ST возвращается на изолинию. Заканчивается эта стадия, когда перестает углубляться зубец T.
- Стадия формирования рубца. Погибшие кардиомиоциты замещаются фиброзной тканью. Окружающие рубец клетки миокарда гипертрофируются. Зубец T становится менее глубоким, зубец Q обычно сохраняется, иногда он становится менее выраженным.
Симптомы
ОКС при подъеме сегмента ST, чаще всего проявляется типичным ангинозным приступом.
Для него характерно:
- тяжелые боли, давящего или сжимающего характера в ретростернальной области, усиливающиеся при незначительной нагрузке.
- иррадиация боли чаще в область левого плечевого пояса;
- тахикардия и аритмия разной степени тяжести;
- подъем или снижение АД;
- резкая слабость, холодный пот;
- часто присутствует психическое возбуждение, страх смерти.
Кроме типичной симптоматики возможны следующие варианты развития заболевания, в зависимости от ведущего синдрома:
- абдоминальный тип;
- аритмический тип;
- астматический тип;
- цереброваскулярный тип;
- малосимптомный тип.

Клиника ОКС определяется степенью ишемии миокарда, локализацией патологического процесса, сопутствующей патологией, возрастом пациента.
Причины появления
Основная причина ОКС – образование тромба в месте разрыва атеросклеротической бляшки. Разрыву подвергаются атеросклеротические бляшки с крупным растущим липидным ядром и тонкой соединительнотканной оболочкой. Содержимое атеросклеротической бляшки активизирует тромбоциты и каскад коагуляции, результатом чего становится острый тромб.
ОКС с подъемом ST свидетельствует о прекращении кровотока в одной из венечных артерий за счет тромба. В подавляющем большинстве случаев такое состояние заканчивается тяжелым трансмуральным инфарктом миокарда. Только в небольшом проценте случаев исходом подобного состояния является НС. Поэтому, чтобы избежать развития ИМ этим больным необходимо срочно восстановить коронарный кровоток.
В основе возникновения ОКС при НС и ОКСБП ST лежит формирование пристеночного, не закрывающего полностью просвет венечной артерии тромба, в результате возникает субэндокардиальная ишемия миокарда.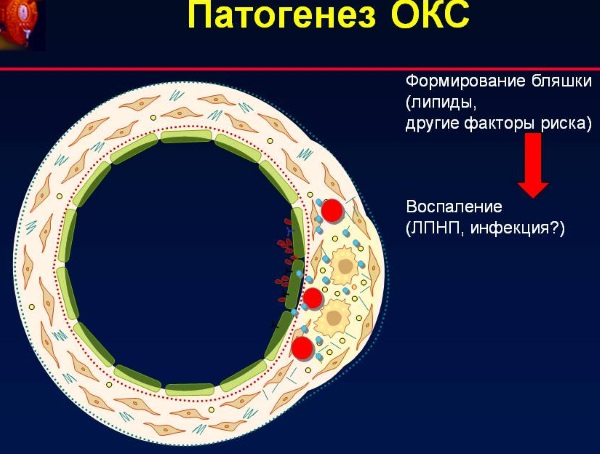
Если кислородное голодание не ведет к гибели кардиомиоцитов, говорят о НС, если же разовьется некроз сердечных тканей, то речь идет о ИМБП ST. Различаются эти два состояния биохимическими методами.
Диагностика
При подозрении на ОКС состояние больного начинает рассматриваться как ургентное, а лечебные и диагностические мероприятия должны быть строго выполнены согласно протоколу. Вся ургентная диагностика и лечение выполняются бесплатно.
Электрокардиография
ЭКГ – регистрация электрических потенциалов, возникающих при работе сердца. Во время записи ЭКГ используют наложение электродов по специальной схеме. Электроды фиксируют силу и направление электрических импульсов, а записывающее устройство регистрирует их на носителе, на бумаге или в электронном виде (цена исследования 1800 руб.)
ЭКГ наиболее важный диагностический тест на догоспитальном этапе, способный определить дальнейшую лечебную и диагностическую тактику. ЭКГ обязательно проводится в 12 стандартных отведениях, при необходимости, количество отведений увеличивают.
Если на ЭКГ определяется подъем ST или острая полная блокада левой ножки пучка Гиса, врач должен определить дальнейшую лечебно-диагностическую тактику:
- Если есть возможность в течение 120 мин от первого контакта с больным доставить его в учреждение, где есть кардиографическое оборудование и персонал, способный выполнить КАГ и первичную ЧКВ (чрескожное коронарное вмешательство), больного срочно направляют на первичное стентирование.
- Если такой возможности нет, на догоспитальном этапе начинают тромболитическую терапию, а проведение КАГ откладывают.
Коронароангиография (КАГ)
КАГ – прижизненная визуализация коронарных сосудов.
Бедренную или лучевую артерию прокалывают толстой иглой, через просвет которой вводят тонкий катетер. Используя визуальный контроль, катетер проводят максимально близко к коронарным артериям, а затем через него вводят контрастное вещество (Омнипак, Ультравист). После введения контраста делают серию снимков. Стоимость процедуры в Москве 11-70 тысяч руб.
КАГ при ОКС выполняет и лечебные задачи. После коронарографии выполняется стентирование поврежденной артерии. Восстановление коронарного кровотока фактически прерывает развитие инфаркта миокарда, что снижает смертность и улучшает долгосрочные результаты.
После проведения КАГ выставляется окончательный диагноз, речь уже идет не об ОКС, а о конкретной форме ИБС. Дальнейшая диагностика направлена на решения вопроса о функциональном состоянии всей кардиальной системы у конкретного больного, определяется тактика его дальнейшего лечения и реабилитации.
Если же после проведенной коронарографии выясняется, что болевой приступ был вызван не венечной патологией, то диагностика направлена на выяснение его причин.
Лабораторные исследования крови
- Анализ периферической крови (цена 650-670 руб.). Хотя рутинные анализы не являются значимыми для диагностики, но по изменению этих показателей можно судить о воспалительной реакции в миокарде, вызванной длительной ишемией.
- Коагулограмма крови (цена 250-1300 руб.). С помощью анализа определяется состояние свертывающей системы крови.
- Липидный профиль плазмы крови (цена 1050-1100 руб.).
- Кровь на маркеры повреждения миокарда (КФК-МВ, тропонины I и T, миоглобин) в динамике (цена 1650- 1900 руб.).
Холтеровское мониторирование ЭКГ
Постоянный контроль необходим для предупреждения повторного ангинозного приступа, (цена 2300-3900 руб.).
Эхокардиография сердца
С помощью сонографии определяет размеры сердца, состояние клапанного аппарата, наличие сердечной недостаточности, определяют зоны гиподинамии (цена 2500 руб.).
Магниторезонансная томография сердца
Методика позволяет выявить даже незначительные зоны некроза в миокарде, (цена 6000-38000 руб.).
Сцинтиграфия миокарда
Исследование проводится с помощью радионуклидных веществ, с целью верификации зон некроза и ишемии в миокарде, (цена 5800 руб.).
Когда необходимо обратиться к врачу
Если у больного на высоте физической, психической нагрузки или в покое появляются:
- резкие давящие, режущие боли в ретростернальной (или любой другой) области;
- сердцебиение, аритмии;
- резкий подъем (или снижение) АД;
- одышка, слабость, холодный пот;
- психическое возбуждение.

Необходимо срочно:
- уложить больного;
- дать нитроглицерин (если позволяет АД) под язык;
- попросить разжевать таблетку аспирина;
- вызвать бригаду скорой помощи.
Профилактика
| Виды профилактики ОКС | Профилактические мероприятия |
| Первичная профилактика ОКС |
|
| Вторичная профилактика ОКС |
|
Методы лечения
ОКС с подъемом ST или с острой ПБЛНПГ – неотложное состояние, результативность лечения которого определяется быстротой постановки диагноза и начала терапии.
Лечение, начинающееся одновременно с установлением диагноза, направлено:
- устранение болевого синдрома;
- восстановление проходимости коронарного русла;
- устранение ишемии.
Ургентная терапия
Обезболивание
- Наркотические аналгетики: морфин в/в 2 мг, затем по 2 мг каждые 15 мин до купирования боли.
- Нитроглицерин 1-2 таблетки сублингвально, спрей – 1-2 ингаляции, при отсутствии противопоказаний (резкое снижение ад) внутривенное введение нитроглицерина в дозе 20-200мкг/мин (дозу подбирают индивидуально).

Кислородная поддержка – ингаляции увлажненного кислорода со скоростью 2-4 л/мин.
Бета-адреноблокаторы
При ОКС необходимо максимально раннее назначение бета-блокаторов. Они снижают ЧСС, АД, сократимость миокарда, тем самым уменьшают потребность миокарда в кислороде.
Применяются только препараты с доказанной эффективностью:
- бисопролол 10 мг;
- метопролол 50 мг;
- карведилол 12,5 мг.
Антиагрегантная терапия
Для предотвращения повторного тромбообразования всем больным назначается двойная антиагрегантная терапия: аспирин без кишечнорастворимого покрытия 150-300мг + тикагрелор (Брилинта) 180 мг.
В отсутствии тикагрелора используют клопидогрел (Плавикс) 300-600 мг.
Антикоагулянтная терапия
Антикоагулянтная терапия назначается всем пациентам с ОКСП ST, независимо от основной тактики лечения:
- фондапаринукс (Арикстра) — 2,5 мг/сутки
- эноксапарин – подкожно 1мг/кг массы тела каждые 12 часов.
Восстановление кровотока в пораженной артерии
Сразу же после постановки диагноза ОКСП ST, определяют тактику реперфузионной терапии.
КАГ с последующим восстановлением проходимости поврежденной артерии
Если есть возможность в течение 120 мин. после первого контакта с пациентом доставить его в госпитальное учреждение, где могут провести КАГ с последующей ЧКВ или АКШ (аорто-коронарное шунтирование), то предпочтение отдается этой тактике. Доказано, что она ведет к снижению количества осложнений и смертности. Чаще проводится более простое ЧКВ с введением стентов.
АКШ – это полостная операция, которая проводится на открытом сердце. Существует и малоинвазивная техника АКШ, но она сложна в исполнении и неудобна при наложении нескольких шунтов. Суть операции состоит в создании дополнительного пути току крови.
Показанием к АКШ является:
- поражение главного ствола левой коронарной артерии;
- одновременное поражение трех главных стволов коронарной системы;
- дисфункция левого желудочка;
- поражение артерии в месте бифуркации (постановка стента в таких местах технически затруднена).
Тромболитическая терапия (ТЛТ)
Тромболизис делается не позднее 12 часов о начала заболевания, в более поздние сроки этот способ неэффективен. В результате ТЛТ активизируются тромбоциты, появляется большое количество мелких тромбов, поэтому тромболитическая терапия проводится совместно с терапией антикоагулянтами.
Противопоказания к проведению ТЛТ:
- геморрагический инсульт менее 6 месяцев назад;
- черепно-мозговая травма в анамнезе;
- хирургическое вмешательство в течение последних 3 недель,
- желудочно-кишечное кровотечение в течение последнего месяца;
- расслаивающая аневризма аорты;
- высокие цифры АД, не поддающиеся коррекции.
Для тромболизиса применяются:
- Метализе (тенектеплаза) – используется для проведения ТЛТ на догоспитальном этапе, 1 раз по 30-50 мг, в зависимости от массы тела.
- Актилизе (алтеплаза) – употребляется только в стационаре на фоне непрерывного введения гепарина. Вначале вводят 15 мг болюсно, а затем переходят на капельное введение. Общая доза препарата 100 мг.
Лекарственные препараты
ОКС – это ургентное состояние, поэтому лекарственные средства применяются в основном разово, во время оказания медицинской помощи. При необходимости некоторые препараты больной продолжает принимать и после постановки окончательного диагноза. При этом лекарства назначаются на длительные сроки, понятия курсовое лечение в кардиологии не существует.
Кислород для ингаляций (медицинский газ)
- Введение газа через назальный катетер (4-8 л/мин), если насыщение кислорода меньше 90%.
Нитраты
- нитроглицерин (таблетки 0,0005 сублингвально) – 1-2 таблетки под язык для купирования болей (цена 16 руб.).
- нитроглицерин (раствор для инъекций 0,1% 10мл), начальная скорость введения 0,5-1,0 мг/ч, длительность лечения от 2-3 часов до 3 суток (цена 560 руб.).
- Тринитролонг (пленки для наклеивания на десну 1-2 мг) для купирования часто повторяющихся ангинозных приступов (цена 55 руб.).

- Изокет-ретард (таблетки 20-60 мг) 40-120 мг/сутки на 2 приема до купирования болей (цена 394 руб.).
Наркотические аналгетики
- морфин (раствор 1%-1,0) внутривенно 2,0 мг, затем, если боль не прошла по 2,0 мг каждые 15-20 мин. до купирования боли (цена 570 руб.).
Бета-адреноблокаторы
- бисопролол (таблетки 2,5-10 мг) 10 мг/сутки на 1 прием, длительно (цена 245 руб.).
- метопролол (таблетки 50 мг, ампулы 1%-5,0 мл), 50 мг/сутки, длительно (цена 44 руб.)
- карведилол (таблетки 6,25-12,5 мг) 25 мг/сутки на два приема, длительно (цена 85-90 руб.).
Антиагреганты
- ацетилсалициловая кислота (таблетки 500 мг) применяются лекарственные формы без кишечнорастворимого покрытия, принимают 150 -300 мг/сутки однократно, в разжеванном виде (цена 5-30 руб.).
- тикагрелор (таблетки 90 мг), однократно дают 180 мг, а затем 180 мг/сутки на 2 приема (цена 4500 руб.).
- клопидогрел (таблетки 75 мг), нагрузочная доза 300 мг, поддерживающая доза 75 мг/сутки однократно (цена 260-743 руб.).
Антикоагулянты прямого действия
- НФГ (флаконы по 5000 МЕ), НФГ вводят внутривенно струйно из расчета 70 ЕД./кг веса, но не более 5000 ЕД., а затем капельно 12 ЕД./кг/ч, но не более 1000 ЕД./ч, дальнейшее назначение введение назначают индивидуально, исходя из данных коагулограммы (цена 350 руб.).
- эноксапарин (шприц 0,2-0,4 мл) подкожно 1 мг/кг веса каждые 12 часов (цена 1400-4015 руб.)
Тромболитики
- тенектеплаза (Метализе) – препарат, используемый на догоспитальном этапе, вводится внутривенно струйно в зависимости от веса пациента (30-50 мг), цена – 59000-60000 руб.

- алтеплаза (Актилизе) используется только в стационаре на фоне инфузии гепарина, вначале вводят 15мг струйно, а затем не более 85 мг капельно (цена 17000-30000руб.)
Народные методы
ОКС с подъемом ST – смертельно опасное состояние, требующее экстренной медицинской помощи. Все действия врача расписаны поминутно в соответствующих протоколах, отступление от протокола недопустимо. Народные средства при ОКС не применяются.
Позже, когда будет выставлен окончательный диагноз и состояние больного стабилизируется, возможно, как дополнительная терапия, применение некоторых фитопрепаратов:
- настой фенхеля: 10 гр. плодов фенхеля заливают 200 мл воды и нагревают на водяной бане. Настаивают 8-10 часов. Принимают 30 мл/сутки на 3 приема;
- отвар листьев крапивы: сушеные листья крапивы заливают водой (100мл на 1 столовую ложку т
