Серый синдром все о нем


Синдром серого ребенка – редкий побочный эффект высокого уровня антибиотика хлорамфеникола в организме новорожденных. Хлорамфеникол используется для лечения нескольких бактериальных инфекций, таких как менингит, брюшной тиф и т. д.
Синдром может вызвать несколько симптомов и тяжелых осложнений, однако его можно предотвратить.
Причины синдрома серого ребенка
Основной причиной является накопление антибиотика хлорамфеникола в крови младенца. Показано, что ежедневная дозировка более 200 мг вызывает синдром серого ребенка. Токсические уровни хлорамфеникола могут вызвать коллапс кровообращения, что приводит к пятнистости (мазки цвета) кожи пепельно-серого цвет.
Синдром серого ребенка может быть обусловлен следующими недостатками у новорожденных:
- Незрелая печень может быть не в состоянии метаболизировать хлорамфеникол.
- Почки новорожденного недостаточно эффективны для выведения хлорамфеникола и продуктов его метаболизма из организма.
Недоношенные новорожденные более уязвимы к синдрому серого ребенка, чем здоровые и родившиеся в срок.
Факторы риска развития синдрома серого ребенка
Следующие факторы риска могут играть жизненно важную роль в развитии синдрома серого ребенка в течение неонатального периода:
- снижение функции печени;
- снижение функции почек;
- высокая доза хлорамфеникола;
- прием препаратов матерью (хлорамфеникол попадает к ребенку через грудное молоко);
- недостаточный вес и недоедание.
Примечание: хлорамфеникол противопоказан кормящим матерям из-за токсичности для для детей.
Симптомы синдрома серого ребенка
Синдром серого ребенка может возникнуть после двух-девяти дней лечения хлорамфениколом. Начало и тяжесть заболевания могут варьироваться в зависимости от дозы препарата и функции печени.
Симптомы синдрома серого ребенка могут включать:
- суетливость;
- плохой аппетит;
- слабость;
- рвоту;
- изменения в психическом состоянии, такие как вялость и снижение бдительности;
- бледный внешний вид;
- пепельно-серый цвет кожи;
- болезненность в животе;
- вздутие живота;
- гипотензию (низкое кровяное давление);
- цианоз, вызывающий посинение губ, ногтей и кожи;
- дыхательную недостаточность;
- низкую температуру тела.
Осложнения, вызванные синдромом серого ребенка
Следующие осложнения могут быть связаны с интоксикацией хлорамфеникола:
- кровотечение;
- печеночная недостаточность;
- почечная недостаточность;
- апластическая анемия;
- воспаление зрительного нерва (неврит зрительного нерва) и проблемы со зрением;
- проблемы с периферическими нервами (периферический неврит);
- сердечно-сосудистый коллапс или шок;
- инфекция;
- поверждение мозга.
Хлорамфеникол может вытеснить билирубин (образующийся при распаде эритроцитов) из альбумина (основного белка крови). Свободный или не связанный с альбумином билирубин может привести к желтухе (желтая кожа и глаза) и необратимому повреждению мозга, известному как kernicterus.
Диагностика синдрома серого ребенка
Диагноз синдрома серого ребенка может быть поставлен по пепельно-серому внешнему виду кожи наряду с прямым или косвенным взаимодействием ребенка с хлорамфениколом. Неонатологи или педиатры также могут искать признаки токсичности при физикальном обследовании.
Для подтверждения диагноза синдрома серого ребенка назначаются следующие тесты:
- Анализы крови могут показать уровень хлорамфеникола в крови. Сердечные биомаркеры, газ артериальной крови, метаболический профиль и т. д., основаны на анализах крови для выявления или исключения состояний, которые могут присутствовать при неонатальном цианозе.
- Компьютерная томография, рентген брюшной полости или УЗИ брюшной полости проводятся в зависимости от симптомов заболевания.
- Электрокардиография (ЭКГ) и эхокардиография часто проводятся для исключения сердечных причин коллапса кровообращения и изменения цвета кожи.
Врач назначает эти анализы, чтобы исключить неонатальный сепсис, травму, заворот, сердечные заболевания и метаболические синдромы – состояния, которые могут вызвать цианоз у ребенка.
Лечение синдрома серого ребенка
Лечение синдрома серого ребенка – это интенсивная поддерживающая терапия с отменой хлорамфеникола. Младенцам с проблемами в системе крови и кровообращения может быть назначена соответствующая кислородная терапия, вентиляция легких и ранняя интубация.
Если у малыша развивается переохлаждение, то потребуется повторное согревание. Гипогликемия потребует коррекции уровня глюкозы.
Прямое удаление молекул антибиотика хлорамфеникола из крови может быть достигнуто следующими методами лечения:
- Гемоперфузия активированным углем: это экстракорпоральный (вне организма) метод фильтрации токсина из организма.
- Обменное переливание: эта процедура включает замену крови пациента свежей донорской плазмой или кровью.
- Цефалоспориновые и фенобарбитальные препараты третьего поколения также используются для лечения.
Прогноз излечения от синдрома серого ребенка
При ранней диагностике прогноз хороший. Однако если у ребенка развилась органная недостаточность до постановки диагноза, то существует высокий риск течения заболевания.
Профилактика синдрома серого ребенка
Избегание воздействия хлорамфеникола – это самый эффективный способ предотвратить развития синдрома серого ребенка. Этого можно достичь, следуя следующим мерам предосторожности:
- Педиатры и специалисты по инфекционным заболеваниям стараются давать детям другие, более безопасные антибиотики вместо хлорамфеникола.
- Беременные женщины и кормящие матери должны пройти лечение новыми антибиотиками вместо хлорамфеникола, так как он может вызвать врожденные дефекты у нерожденных детей и неонатальную токсичность.
- При необходимости детям часто назначают более низкие дозы хлорамфеникола в течение длительного времени для предотвращения токсических эффектов.
- Здоровые младенцы и недоношенные дети тщательно проверяются на предмет уровня лекарств в крови при лечении хлорамфениколовым антибиотиком.
- Длительная терапия пероральным или внутривенным хлорамфениколом может привести к синдрому серого ребенка. Вы также можете обратиться за консультацией к врачу перед использованием глазных капель хлорамфеникола при бактериальном конъюнктивите у младенцев и детей, так как это также может привести к интоксикации.
References:
- Earl D. Cummings and Mary Ann Edens; Gray Baby Syndrome; The United States National Library of Medicine (NLM)
- Chloramphenicol; Drugs and Lactation Database (LactMed); The United States National Library of Medicine (NLM)
- Mahendra Kumar BJ, et al., Drug Induced Syndromes: An Overview; Indian Journal of Pharmacy Practice
- Gray baby syndrome; Sciencedirect
- WHO Food Additives Series: 53; Chloramphenicol; International Programme On Chemical Safety (IPCS)
- Chloramphenicol-Induced Bone-Marrow Aplasia; The New England Journal of Medicine
- Tim Lancaster, et al., Risk of serious haematological toxicity with use of chloramphenicol eye drops in a British general practice database; The British Medical Journal
На портале Vikids вы можете:
Найти врача и записаться на прием
Найти клинику и записаться на прием, или зарегистрировать свою
Перейти на Форум
Почитать похожие статьи
Источник
Медицинская статья опубликована в рубрике: СИНДРОМЫ, Фармакология | Апрель 7th, 2014
 В 1961 г. К. Мортон описал тяжелый синдром, появляющийся при лечении препаратом хлорамфениколом новорожденных и особенно недоношенных детей. Этот — вторичный терапевтический несчастный случай, специфический только этому медикаменту и этой категории больных, — известен и под названием «острого смертельного коллапса».
В 1961 г. К. Мортон описал тяжелый синдром, появляющийся при лечении препаратом хлорамфениколом новорожденных и особенно недоношенных детей. Этот — вторичный терапевтический несчастный случай, специфический только этому медикаменту и этой категории больных, — известен и под названием «острого смертельного коллапса».
Этиопатогенез «серого» синдрома.
Причина появления клинических признаков, характеризующих этот синдром, состоит, с одной стороны, в недостаточном выделении хлорамфеникола, функционально еще не полноценными почками, с другой стороны, в недостаточности глюкуронового связывания в печени новорожденного и, в особенности, недоношенного ребенка. Нормальным образом, гликуроновое связывание осуществляется путем соединения токсического вещества (в данном случае хлорамфеникола) с уридинфосфатгликуроновой кислотой, под влиянием энзима глюкуронилтрансферазы. У новорожденных и недоношенных детей речь идет о недостаточности (преходящей) деятельности этого энзима: в этих условиях глюкуроновое связывание хлорамфеникола на уровне печени не существует.
Таким образом, значительная часть вещества осаждается в покровах и, в меньшей, мере, в слизистых, где происходит процесс окисления, при котором хлорамфеникол превращается в промежуточное соединение от темно-серого цвета до черного. Отложение хлорамфеникола в покровах и слизистых происходит также вследствие недостаточного почечного выделения из-за недоразвития почечной функции, постоянно встречающейся у этой категории больных.
«Серый» синдром может появиться у новорожденных доношенных и недоношенных детей, матери которых лечились этим антибиотиком, так как хлорамфеникол диффундирует легко и легко проникает в молоко, где достигает высоких концентраций.
Симптоматология «серого» синдрома.
- резкое падение температуры у новорожденных доношенных и недоношенных детей, подвергнутых лечению хлорамфениколом (независимо от какой болезни оно применяется);
- серая окраска кожных покровов, а иногда и слизистых;
- диспноэ «sine materia»;
- рвота;
- анорексия;
- выраженная гипотония.
Течение и прогноз «серого» синдрома.
Если лечение прерывается вовремя (при появлении первых клинических признаков), а это требует точной и быстрой установки диагноза, все клинические проявления исчезают через 1—2 дня. В случае, когда лечение не прерывается экстренно, течение может быть прогрессивным, а исход — смертельным в течение 24—48 часов с момента появления первых клинических признаков.
Лечение «серого» синдрома.
Чаще всего, прекращение лечения является достаточным для устранения этого лекарственного несчастного случая. Так как известно, что хлорамфеникол обладает большой токсичностью у больных любого возраста. Оценивая эту токсичность, которая в 14 раз выше у новорожденных, чем у взрослых, а также ввиду особой тяжести «серого синдрома», назначение хлорамфеникола детям в первые месяцы жизни противопоказано, в особенности недоношенным детям, за исключением особого показания (положительная, исключительно для хлорамфеникола антибиотикограмма) ведущего к смертельному исходу при отказе от хлорамфеникола.
Но данный факт в нынешних условиях является нонсенсом, так как хлорамфеникол считается «устаревшим» антибиотиком широкого спектра действия. На данный момент получены новые формы антибиотиков широкого спектра действия.
В рацемической форме этот препарат называется синтомицин.
Источник
Качественные дефекты тромбоцитов — это подгруппа заболеваний, характеризующаяся иммунными и гематологическими нарушениями, а также нарушениями свертываемости крови и пурпурой. К качественным дефектам тромбоцитов относятся синдром серых тромбоцитов, синдром Бернара-Сулье (гигантских тромбоцитов), болезнь Гланцмана.
- Синдром Бернара-Сулье (синдром гигантских тромбоцитов)
- Болезнь Гланцмана
- Синдром серых тромбоцитов
Синдром Бернара-Сулье (синдром гигантских тромбоцитов)
Синдром Бернара-Сулье (СБС), или синдром гигантских тромбоцитов, является одним из наследственных расстройств, для которых характерна тромбоцитопения, большие размеры тромбоцитов и тенденция к кровотечению. Под микроскопом можно рассмотреть, что в образцах крови больных тромбоциты имеют неестественно большие размеры.
Впервые заболевание было описано в 1948 году. Расстройство было признано наследственным. Передача заболевания происходит по аутосомно-рецессивному типу. В 1970-х годах у больных с синдромом Бернара-Сулье было обнаружено отсутствие гликопротеинов в мембране тромбоцитов.
СБС возникает редко, по имеющимся оценкам экспертов, примерно в 1 случае на миллион населения. Кровотечения, провоцируемые синдромом, могут начаться в раннем детстве и периодически появляться в течение жизни. На сегодняшний день случаи заболевания были зафиксированы у белых людей европейского происхождения и японцев, распространенность в других этнических группах неизвестна.
Симптомы синдрома Бернара-Сулье
Симптомы синдрома Бернара-Сулье проявляются не всегда, а лишь при благоприятных для этого условиях. Основными симптомами являются:
- кровоподтеки;
- кровотечения из носа и десен, а также редкие желудочные кровотечения;
- меноррагия;
- быстрое травмирование слизистых оболочек;
- быстрое образование синяков на теле.
Диагностика синдрома гигантских тромбоцитов
Для диагностики синдрома гигантских тромбоцитов необходимы полный анализ крови, в том числе периферический мазок, фиксация времени, в течение которого происходит кровотечение, показатель агрегации тромбоцитов и проточная цитометрия. Эти данные позволяют медикам получить наиболее точную картину заболевания.
Лечение синдрома Бернара-Сулье
Лечение больных синдромом Бернара-Сулье проводится преимущественно без медикаментозного вмешательства. Фактически оно заключается в соблюдении мер профилактики: избегании травм, ушибов, тяжелых физических нагрузок, аккуратном поведении за рулем.
При необходимости медикаментозного лечения применяют такие препараты:
- Антифибринолитические агенты (при кровотечениях слизистой), например, аминокапроновая, транексамовая кислота.
- Десмопрессина ацетат (сокращает время кровотечения у некоторых пациентов, но не у всех).
- Рекомбинантный активированный фактор VII.
Приема антитромбоцитарных препаратов во время и после лечения следует избегать.
Переливание тромбоцитов показано перед операциями или любыми вмешательствами, связанными с риском кровотечений. У рожениц вероятен риск послеродового кровотечения и неонатальной тромбоцитопении.
Болезнь Гланцмана
Болезнь Гланцмана, или тромбастения Гланцмана, — редкое заболевание, при котором нарушена свертываемость крови. Это заболевание врожденное и геморрагическое, связанное с кровотечениями уже с момента рождения и в более зрелом возрасте.
Причина болезни Гланцмана — недостаток белка гликопротеина IIb/IIIa, который обычно находится на поверхности тромбоцитов.
Тромбоциты — это мелкие кровеносные клетки, которые первыми реагируют на порез или любую травму с выделением крови. Тромбоцитам свойственно склеиваться, образуя тромб или сгусток в ране и останавливая кровотечение.
Без достаточного количества гликопротеина IIb/IIIa тромбоциты не склеиваются так, как это необходимо, чтобы остановить кровотечение. Вот почему больные с болезнью Гланцмана страдают от слабой свертываемости крови.
Гены гликопротеина IIb/IIIa кодируются 17 хромосомой ДНК, именно дефект в этой части цепочки ДНК вызывает появление заболевания.
Симптомы болезни Гланцмана
Болезнь Гланцмана может привести к периодическим или постоянным кровотечениям даже от незначительных травм. Кроме этого больные страдают от:
- частых синяков;
- кровотечения десен;
- длительных и болезненных менструаций;
- послеоперационных или операционных кровотечений.
Лечение болезни Гланцмана
Основным лечением является переливание тромбоцитов и избегание травм, интенсивных нагрузок. Больные должны избегать употребления таких лекарственных препаратов, как ибупрофен, аспирин, варфарин и противовоспалительных средств. Как известно, перечисленные препараты препятствуют свертыванию тромбоцитов и могут усугубить кровотечение.
Болезнь Гланцмана является пожизненным расстройством с опасностью длительных кровотечений, хроническими неврологическими или психиатрическими проблемами, а также летальным исходом вследствие потери крови. У женщин с этим заболеванием часто присутствует анемия, болезненные менструальные кровотечения.
Синдром серых тромбоцитов
Синдром серых тромбоцитов — заболевание крови, при котором в крови присутствуют аномальные тромбоциты, под микроскопом опознаваемые как частицы с серой окраской.
Синдром серых тромбоцитов — редкое заболевание. Во всем мире зафиксировано порядка 60 случаев этой болезни. Одна из возможных причин заболевания — мутация в гене NBEAL2. Информации о белке, производимом этим геном, имеется мало. Медики полагают, что он отвечает за формирование альфа-гранулы внутри тромбоцитов, которая содержит факторы роста и другие белки, важные для свертывания крови и заживления ран. В ответ на повреждение, вызывающее кровотечение, белки, хранящиеся в альфа-гранулах тромбоцитов, помогают тромбоцитам прилипать друг к другу, чтобы сформировать сгусток. Он изолирует поврежденный капилляр или сосуд и предотвращает дальнейшую потерю крови. Мутации в гене NBEAL2 нарушают процесс выработки альфа-гранул. Без альфа-гранул тромбоциты приобретают необычно большие размеры и вырабатываются в меньшем количестве, чем обычно (макротромбоцитопения). Аномальные тромбоциты имеют серую окраску, если взглянуть на них в микроскоп.
Симптомы синдрома серых тромбоцитов
Люди с синдромом серых тромбоцитов имеют повышенную вероятность кровотечения даже при небольшом ушибе или столкновении, у детей с подобным синдромом часто происходят носовые кровотечения, травмируются и кровоточат десны.
Синдром серых тромбоцитов провоцирует появление такого состояния, как миелофиброз. Под этим термином понимается накопление рубцовой ткани в костном мозге.
Костный мозг — это губчатая ткань, содержащаяся внутри длинных костей. Он вырабатывает большинство клеток крови, необходимых телу человека для нормального существования, в том числе и тромбоциты. Появление рубцов связано с недостаточностью клеток крови, поступающих к костному мозгу, одновременно с этим селезенка больного начинает производить больше кровяных клеток, чтобы компенсировать дисбаланс. Таким образом, селезенка увеличивается (спленомегалия), а в костном мозге накапливается рубцовая ткань.
Лечение синдрома серых тромбоцитов
Аналогично лечению других качественных дефектов тромбоцитов, а именно: отказ от интенсивных нагрузок и видов спорта, связанных с травмами, падениями, ударами. Противопоказаны противовоспалительные препараты, а также аспирин, ибупрофен. В тяжелых случаях показано переливание тромбоцитов.
Источники статьи:
https://emedicine.medscape.com/article/954877-treatment
https://www.medicinenet.com/bernard-soulier_disease/article.htm
https://www.healthline.com/health/glanzmanns-disease#Outlook6
https://ghr.nlm.nih.gov/condition/gray-platelet-syndrome
По материалам:
©1996-2015 MedicineNet, Inc.
© 1994-2015 by WebMD LLC.
© 2005 – 2015 Healthline Networks, Inc.
Смотрите также:
У нас также читают:
Источник
Болезнь Шегрена – аутоиммунное системное поражение соединительной ткани, характеризующееся экзокринными железистыми и внежелезистыми проявлениями. Наиболее частым железистым проявлением болезни Шегрена служит снижение секреции слезных и слюнных желез, сопровождающиеся жжением в глазах и сухостью носоглотки. К внежелезистым проявлениям относятся миалгии, мышечная слабость, артралгии, геморрагии, увеличение лимфоузлов, невриты и пр. Диагноз болезни Шегрена ставится с учетом комплекса клинических и лабораторных признаков, функциональных тестов. Лечение проводят кортикостероидными гормонами и цитостатиками; течение заболевания чаще доброкачественное.
Общие сведения
Болезнь Шегрена лидирует среди коллагенозов по частоте встречаемости и значительно чаще развивается у женщин возрастной группы от 20 до 60 лет; у мужчин и в детском возрасте заболевание встречается реже. Причины болезни Шегрена неизвестны. Наиболее вероятными предопределяющими факторами служат наследственность и аутоиммунный ответ на вирусную (предположительно ротавирусную) инфекцию.
Патогенетический механизм болезни Шегрена заключается в развитии иммуноагрессивной реакции с образованием антител к собственным тканям и лимфоплазматической инфильтрации протоков желез внешней секреции – слюнных, слезных, ЖКТ и др. При генерализованной форме болезни Шегрена у трети пациентов развивается поражение мышц (миозит), почек (интерстициальный абактериальный нефрит), сосудов (продуктивно-деструктивный, продуктивный васкулит), легких (интерстициальная пневмония) и др. Болезнь Шегрена часто протекает вместе с ревматоидным артритом, тиреоидитом Хасимото, системной красной волчанкой.
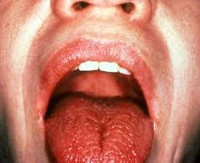
Болезнь Шегрена
Классификация болезни Шегрена
Течение болезни Шегрена может быть подострым и хроническим. С учетом клинических проявлений и осложнений выделяют начальную (раннюю), выраженную и позднюю стадии заболевания. Патологические процессы при болезни Шегрена могут протекать с различной степенью воспалительной и иммунологической активности. Для высокой степени активности болезни Шегрена характерны клинически выраженные явления паротита, кератоконъюнктивита, стоматита, артрита; генерализованная лимфаденопатия, гепатоспленомегалия, лабораторные признаки активного воспаления.
Умеренно активному течению болезни Шегрена свойственно уменьшение воспаления и иммунологической активности с одновременной тенденцией к деструктивным изменениям в секретирующих эпителиальных железах. При минимальной активности процессов отмечается преобладание функциональных, склеротических, дистрофических изменений в слюнных, слезных, желудочных железах, что проявляется тяжелыми формами ксеростомии, кератоконъюнктивита, гастрита. В лабораторных тестах – слабо выраженные признаки воспаления.
Симптомы болезни Шегрена
Появление глазных симптомов при болезни Шегрена обусловлено сниженной секрецией слезы (слезной жидкости). При этом пациенты ощущают жжение, «царапанье» и «песок» в глазах. Субъективные симптомы сопровождаются зудом и покраснением век, скоплением вязкого секрета в уголках глаз, сужением глазных щелей, снижением остроты зрения. Развивается сухой кератоконъюнктивит – воспаление роговицы вместе с конъюнктивой глаза.
Слюнные железы при болезни Шегрена увеличиваются в размерах. У трети пациентов в результате увеличения парных околоушных желез отмечается характерное изменение овала лица, получившего в литературе название «мордочки хомяка». К числу типичных симптомов болезни Шегрена также относятся сухость губ и слизистой рта, стоматит, заеды, множественный кариес зубов (чаще пришеечной локализации). Если в ранней стадии болезни Шегрена сухость слизистых отмечается только во время физической нагрузки и волнения, то в выраженном периоде ощущение сухости отмечается постоянно, заставляя пациента часто увлажнять рот и запивать пищу.
При осмотре выявляется ярко-розовая окраска слизистых, их легкое травмирование при контакте, сухость языка, малое количество свободной слюны пенистого или вязкого характера. На таком фоне присоединение вторичной (вирусной, грибковой, бактериальной) инфекции ведет к развитию стоматита. Для поздней стадии болезни Шегрена характерны резкая сухость полости рта, ведущая к расстройствам глотания и речи, трещины губ, ороговение участков слизистой рта, складчатый язык, отсутствие свободной слюны в полости рта.
Отмечается гипофункция других экзокринных желез с явлениями сухости кожи, носоглотки, вульвы и влагалища, развитием трахеита, бронхита, эзофагита, атрофического гастрита и т. д. При болезни Шегрена могут отмечаться суставной синдром по типу полиартралгий или полиартрита, нарушение чувствительности стоп и кистей, невропатии тройничного нерва и лицевого нерва, геморрагические сыпи на конечностях и туловище, лихорадка, миозиты, гепато- и спленомегалия.
Диагностика болезни Шегрена
Из методов лабораторной диагностики проводится исследование общего анализа крови, показывающее умеренную лейкопению, анемию, ускорение СОЭ. В биохимии крови при болезни Шегрена определяется повышение уровня γ-глобулинов, общего белка, фибрина, серомукоида, сиаловых кислот, обнаружение криоглобулинов. Иммунологические реакции выявляют повышение уровня иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, мышцам, коллагену и пр.; увеличение количества В-лимфоцитов, уменьшение Т-лимфоцитов.
При болезни Шегрена отмечается специфическая реакция на тест Ширмера – определяется уменьшение слезной продукции в ответ на стимуляцию нашатырным спиртом. При маркировании роговицы и конъюнктивы красителями выявляются эрозии и дистрофические очаги эпителия. При болезни Шегрена проводится контрастная рентгенография (сиалография), биопсия слюнных желез, УЗИ слюнных желез, МРТ слезных/слюнных желез. Для выявления осложнений со стороны других систем выполняется рентгенография легких, гастроскопия, ЭХО-КГ.
Лечение болезни Шегрена
Ведущая роль в терапии болезни Шегрена отводится гормональным (преднизолон) и цитостатическим препаратам иммуносупрессивного действия (циклофосфамид, хлорбутин) и их комбинациям (преднизолон+хлорбутин, преднизолон+циклофосфан). Сочетание методов экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, двойной фильтрации плазмы) с медикаментозной терапией при лечении болезни Шегрена показано в случаях язвенно-некротического васкулита, гломерулонефрита, цереброваскулита, полиневрита и др. поражений.
Симптоматическая терапия при болезни Шегрена направлена на устранение сухости слизистых и предупреждение вторичного инфицирования. При сухости глаз назначается искусственная слеза, ношение мягких контактных линз, промывание глаз растворами антисептиков. Для нормализации слюноотделения проводятся новокаиновые блокады, назначаются препараты Ca; при воспалении околоушных желез используются местные аппликации димексида, системные антибиотики и антимикотики.
Пораженные слизистые полости рта при болезни Шегрена нуждаются в смягчении и стимуляции регенерации с помощью аппликаций масел облепихи и шиповника, обработки мазями (метилурациловой и солкосериловой). При секреторной недостаточности желудка проводится длительная заместительная терапия соляной кислотой, натуральным желудочным соком, пепсином; при недостаточности поджелудочной железы назначается ферментная терапия: прием панкреатина и др.
Прогноз и осложнения болезни Шегрена
Течение болезни Шегрена не носит жизнеугрожающий характер, однако значительно ухудшает качество жизни. Своевременно начатая терапия замедляет прогрессирование патологических процессов и сохраняет трудоспособность пациентов. При отсутствии лечения нередки осложнения, приводящие к инвалидизации.
К первичным поражениям при болезни Шегрена нередко присоединяется вторичное инфицирование с развитием синуситов, рецидивирующих трахеитов, бронхопневмоний. При системных поражениях возможно развитие почечной недостаточности, нарушений кровообращения головного и/либо спинного мозга.
Специфической профилактики болезни Шегрена не разработано.
Источник
