Сестринский уход при синдроме диабетическая стопа
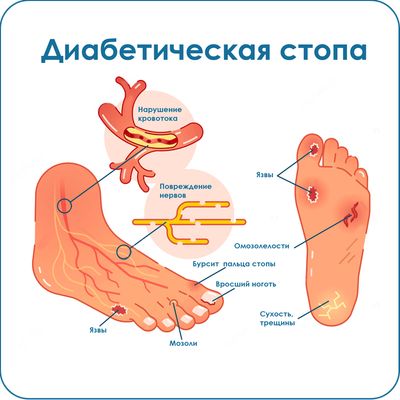
Диабетическая стопа является последствием длительного избыточного уровня сахара в крови и нарушения обмена веществ у людей с диабетом. Несколько факторов играют роль в развитии патологии, но прежде всего нарушения кровотока в сосудах и повреждения нервов ног. 
Ноги более подвержены травмам. Нарушенная проводимость нервов в ступнях влияет на производство пота. Это делает кожу на ногах сухой, потрескавшейся и подверженной травме. Более низкая чувствительность приводит к неправильному распределению давления на стопе, следовательно, к образованию ороговелостей и мозолей. Кроме того, поскольку при сахарном диабете часто иммунная система нарушается, а раны заживают хуже, банальное повреждение кожи при давлениях, деформация стопы, трещины, незначительные травмы или грибок могут привести к заражению, возникновению глубоких язв и даже гангрене.
Крайне не рекомендуется больным с диабетической стопой ходить босиком, чтобы не подцепить какую-либо инфекцию.

Уделите особое внимание ногам при диабете
Поэтому, чтобы избежать травм, каждый диабетик должен каждый день проверять свои ноги на изменения. Тщательный медицинский осмотр рекомендуется по крайней мере, один раз в год.
Простые травмы могут иметь серьезные последствия.
Диабетик плохо ощущает или вообще перестает ощущать в ногах боль, давление, высокую температуру, холод и любые воздействия на кожу( это называется сенсорная нейропатия). В этом случае повреждение кожи часто остается незамеченным и необработанным. Кроме того, нарушается проводимость нервов в ступнях может привести к потере потоотделения. Кожа становится сухой и потрескавшейся. Трещины – идеальные места входа для патогенов. Как правило, язва в области передней части стопы развивается в месте наибольшего давления под потрескавшейся , ороговевшей кожей. В то же время существующие нарушения кровообращения и ослабленная защита с недостаточным гликемическим контролем дополнительно способствуют распространению таких инфекций.
В случае травмы ног вовремя посетите врача
Перед тем, как надеть обувь, вы должны проверить рукой ботинки на инородные тела, чтобы не травмироваться. Каждая небольшая травма, грибок кожи или ногтей на ногах требуют немедленного посещения врача. Каждая рана на ноге уже является чрезвычайной ситуацией!
Не забывайте тщательно обрабатывать ноги, чтобы не допускать образования язв и трещин.
Наиболее важные признаки диабетической стопы
- Сниженная чувствительность к боли и температуре на ногах
- Все более сухая кожа, шелушение
- Онемение, ощущение “мурашек” на коже
- Зуд и жжение кожного покрова
- Острая боль, особенно ночью
- Снижение двигательной активности
- Частые судороги
- Отмирание тканей.
Не реже одного раза в год врач должен проверять ноги людей с диабетом.
Лечение людей с синдромом диабетической стопы
Лечение включает в себя целый набор мер. Какие из них подходят пациету, решают лечащие врачи после осмотра.
1. Следить уровнем сахара. Хороший уровень глюкозы в крови может помочь остановить повреждение нервов и улучшить заживление ран.
2. Обучение: при обучении в школе диабета пациенты учатся правильно оценивать состояние ног и ухаживать на ними и тем самым снижать риск развития синдрома диабетической стопы.
3. Лечение ран. Необходимые меры по уходу могут быть очень разными и зависят от типа повреждения стопы в отдельном случае.
4. Лечение инфекции: если рана инфицирована, патогены могут распространиться дальше. Поэтому необходимо правильно подобрать курс лечения для устранения заражения.
5. Сброс давления: Поврежденные участки должны постоянно защищаться от давления. Для этого врач может назначить специальную обувь, разгрузочные пластыри, кресло-коляску или постельный режим.
6. Лечение сосудистых заболеваний: сужение в сосудах препятствует заживлению ран. Для их устранения может потребоваться вмешательство сосудистых хирургов.
7. Операции: они могут стать необходимыми, если поражение тканей зашло слишком далеко.
Ампутация. В крайнем случае может потребоваться ампутация пораженной конечности, если инфекция угрожает распространиться на другие участки тела.
Что могут сделать пациенты
Если у вас кожа на ступнях пересыхает — смазывайте ее специальными кремами как минимум 1 раз в сутки, можно чаще. Это понизит риск образования трещин.
Сами пациенты могут многое сделать для улучшения диабетической стопы. С одной стороны, они должны стремиться к хорошим показателям уровня сахара в крови, с другой стороны, они должны внимательно следить за своими ногами в повседневной жизни.
1. Примите меры предосторожности: проверяйтесь у врача не реже одного раза в год, при сахарном диабете 1-го типа с пятого года болезни. Если заметили изменения в ногах, не стесняйтесь обращаться к лечащему врачу или в медицинский центр немедленно.
2. Повышенный уровень сахара в крови повреждает нервы и способствует нарушениям кровообращения. Поэтому важно серьезное отношение к диабету и постоянный контроль уровня сахара.
3. Носите только удобную обувь. Плохо подобранная обувь может вызвать проблемы с ногами, которые могут стать опасными при диабете. Врач или ортопед может дать советы по выбору правильной обуви.
4. Уход за кожей при диабетической стопе крайне важен. При правильном подходе такие мероприятия помогут не допустить возникновения серьезных осложнений, а также быстро избавят человека от появляющегося дискомфорта. Начинать активно ухаживать за кожей нужно сразу же после того, как на ней появились трещины, потертости, порезы. Настоятельно рекомендуем каждый день осматривать состояние межпальцевых промежутков и подошвы.
Трещины кожного покрова на пятках могут превращаться в язвы. Поскольку эти язвы не болят, то диабетик не принимает лечебные меры, и процесс движется к гангрене.
Серия для ухода за диабетической стопой

Предлагаем Вашему вниманию специально разработанную немецкими подологами серию по уходу за диабетической стопой
Основные принципы ухода за диабетической стопой заключаются в очень хорошем увлажнении кожи, повышении ее эластичности и защите от повреждений. В таком случае она будет хорошим естественным барьером для механических воздействий и возбудителей инфекций. Следовательно, средства для ухода за диабетической стопой должны обладать ярко выраженным увлажняющим и защитным эффектом.
В серию по уходу за диабетической стопой линейки профессиональной косметики PEDIBAEHR входят следующие средства:
1. Защитный крем с мочевиной
2. Крем-пена с экстрактом эдельвейса
3. Крем-пена с клотримазолом
4. Бальзам с лавандой
Защитный крем с мочевиной

Активные компоненты
мочевина 10%, масло ореха макадамии, глицерин, гиалуроновая кислота, конопляное масло, пантенол, бисаболол.
Действие
Для сухой, увядающей, склонной к раздражению кожи. Рекомендуется для ежедневного ухода за диабетической стопой.
Поддерживает необходимое увлажнение, снижает потерю влаги, питает и защищает чувствительную кожу людей, страдающих сахарным диабетом.
Мочевина является интенсивным увлажнителем, оказывает защитное действие.
Ценное масло ореха макадамии, близкое по составу в жиру морских млекопитающих, моментально смягчает кожу, устраняет шелушение, обладает антиоксидантными свойствами.
Пантенол и бисаболол снимают покраснение и раздражение, способствуют заживлению трещин и предотвращают их повторное образование.
При регулярном применении кожа становится гладкой и эластичной.
Крем-пена с экстрактом эдельвейса

Активные компоненты
мочевина (10%), экстракт эдельвейса, глицерин, пантенол, гиалуроновая кислота, персиковое масло
Действие
Крем-пенка предназначена для ежедневного ухода. Рекомендуется для очень сухой и чувствительной кожи.
Экстракт эдельвейса является мощным иммуномодулятором, восстанавливает защитные функции кожи, обладает выраженным антибактериальным, антисептическим и противогрибковым эффектом. Мочевина является интенсивным увлажнителем, хорошо смягчает кожу.
Гиалуроновая кислота образует защитный слой на коже, позволяющий удерживать влагу.
Пантенол снимает покраснение и раздражение, способствует заживлению трещин.
Средство быстро и полностью впитывается, не оставляя жирной пленки. Контролирует содержание влаги в коже, защищает от пересушивания. Не содержит ароматизаторов и консервантов. Незаменим для ухода за диабетической стопой.
Крем-пена с клотримазолом

Активные компоненты
мочевина (10%), клотримазол(1%), глицерин, пантенол, гиалуроновая кислота, персиковое масло
Действие
Крем-пенка предназначена для ежедневного ухода и рекомендуется для постоянного использования.
При диабете создается благоприятная среда для возникновения и роста патогенной флоры. Присутствие препарата клотримазол (1%) подавляет рост грибковых спор.
Мочевина, помимо интенсивного увлажнения, восстанавливает защитные функции кожи и оказывает антибактериальное и противомикробное действие. Легкая текстура пенки позволяет ей быстро и полностью впитываться в кожу, не оставляя жирного блеска. Хорошо увлажняет кожу.
Не содержит ароматизаторов и консервантов.
Данный препарат предназначен как для профилактики грибковой инфекции, так и для ухода за уже пораженной грибком стопой. Снимает зуд и шелушение, восстанавливает эластичность.
Рекомендуется также для здоровой кожи стопы после посещения общественных мест: сауны, бассейна, спортивных залов, пляжей с целью профилактики грибковых заболеваний.
Бальзам с лавандой

Активные компоненты
РСА натрия (пироглутамат натрия), масло лаванды, масло примулы вечерней, соевое масло, масло абрикосовых косточек, пантенол, глицерин, аллантоин.
Действие
Для ухода за сухой, грубой, чувствительной кожей.
РСА натрия эффективно удерживает влагу в коже и в сочетании с аллантоином и соевым маслом стабилизирует гидратацию кожи, регулирует работу эпидермального барьера.
Масло примулы вечерней является богатейшим источником жирных кислот, смягчает, разглаживает, осветляет кожу.
Масло абрикосовых косточек питает витаминами F, B, A, С, повышает выработку коллагена, отвечающего за упругость кожи.
Ароматное масло лаванды дезинфицирует, снимает воспаление, зуд и шелушение.
Бальзам быстро впитывается, оставляет ощущение мягкости. дерматологически протестирован. Подходит для ухода за диабетической стопой.
Источник
Участие медицинской сестры в лечебно-диагностическом и реабилитационном процессах при синдроме «Диабетическая стопа».
В последние годынаблюдается неуклонный рост заболеваемости сахарным диабетом (СД), который уже оспаривает 3 место после сердечно – сосудистых заболеваний. Количество больных приближается к 3%,а в старшей возрастной группе – к 7-9% по отношению ко всему населению Земли. Согласно содержанию «International Consensus on the Diabetic Foot»,а также по данным более 120 миллионов человек мире страдает сахарным диабетом, однако уже к 2016 году это число увеличиться до 211 миллионов. Распространенность СДС среди больных СД достигает 25%,а у 15-40% из них рано или поздно развиваются язвенно-некротические осложнения, требующие хирургического лечения и часто приводящие к ампутации. Среди всех нетравматических ампутаций нижних конечностей, до 60%прихидится на больных СД. Несмотря на очевидные успехи в лечении осложненного СДС, процент высоких ампутаций остается по прежниму высоким.
Синдром диабетической стопы (СДС) – одно из самых серьезных осложнений сахарного диабета, не зависящее от возраста и пола больного, типа диабета и его длительности, встречается в различной форме у 30-80% больных сахарным диабетом. Ампутации нижних конечностей у данной группы пациентов производятся в 15 раз чаще, чем у остального населения.
По данным некоторых источников, от 50 до 70% от общего количества всех выполненных ампутаций нижних конечностей приходится на долю больных сахарным диабетом. Повышается риск травматизации нижних конечностей, и замедляются процессы заживления любых полученных повреждений. Такой процесс связан с развитием диабетической полинейропатией. Данному патологическому изменению свойственны: нарушение чувствительности нижних конечностей, деформация стоп, формирование зон избыточного давления на стопе и снижение защитных свойств кожи, нарушение периферического кровообращения и иммунитета.
Сахарный диабет – тяжелое хроническое заболевание, приводящее к инвалидности. Одним из его серьезных осложнений является синдром диабетической стопы по поводу, которого выполняется большинство ампутаций нижних конечностей на уровне стопы, а нередко на уровне бедра. Синдром диабетической стопы возникает у больных СД на фоне ангиопатии нижних конечностей и дистальной полинейропатии вследствие нарушения целостности кожных покровов и присоединения инфекции. При увеличении веса существенно увеличивается риск развития осложнений, в первую очередь, резко возрастает число сосудистых и сердечных патологий.
С увеличением веса растут и дозировки сахароснижающих препаратов. Также преддиабет может перейти в истинный диабет, а те, кто использовал таблетки, вынуждены будут переходить на инсулин. Диабетическая стопа – это комплекс патологических изменений тканей стопы, развивающийся как позднее осложнение сахарного диабета. В результате длительного повышенного содержания глюкозы в крови страдают нервы, идущие к стопам, сосуды крупного и мелкого калибра, обеспечивающие питание ног. Это приводит к нарушению нормального строения и функционирования всех тканей (кожи, мышц, костей) дистальных отделов ног, что делает их «легкой добычей» для инфекции: развиваются язвы, некрозы, флегмоны, разрушение глубоких тканей. Поздно начатое лечение диабетической стопы может привести к необходимости ее ампутации и последующей инвалидизации человека. Ортопедическая обувь при диабетической стопе может не только помочь при лечении диабетической стопы, ее можно использовать и для профилактики заболевания: больные СД, использующие ортопедическую обувь, в 4 раза меньше подвержены риску развития осложнения и язв.
Выбирать обувь следует по таким критериям: верх обуви должен быть мягким, удобным, носок так же должен быть мягким, внутри без швов, чтобы не травмировать кожу, подошва – твердая, чтобы снизить давление на стопу и обеспечить равномерное распределение нагрузки на ноги.
Важно знать: ощущение комфорта от ортопедической обуви должно быть уже при первой примерке.
Борьба с сахарным диабетом и его осложнениями зависит не только от согласованной работы всех звеньев специализированной медицинской службы, но и от самих пациентов, без участия которых не могут быть достигнуты целевые задачи по компенсации углеводного обмена при сахарном диабете, а его нарушение и вызывает развитие целого ряда осложнений.
Именно поэтому только сотрудничество «пациент – медработник» поможет справиться с этой без преувеличения глобальной проблемой современного человека.
Источник

ЗНАЕТЕ ЛИ ВЫ?
Поражения нижних конечностей являются одной из главных причин инвалидизации больных сахарным диабетом. Необходимо знать, что
- в течение жизни у 8-15% больных диабетом образуются язвы стоп;
- частота нетравматических ампутаций у больных диабетом в 10-15 раз выше, чем в популяции;
- больничная летальность “высоких” ампутаций составляет до 45-50%, а 5-летняя выживаемость – около 50%.
У всех пациентов с диабетической стопой необходимо провести профилактические мероприятия. Прежде всего данные мероприятия включают обеспечение обувью, уход за стопой и использование медикаментозных средств, предотвращающих прогрессирование уже развившихся осложнений. Всем пациентам необходимо рекомендовать пройти обучение в кабинете диабетической стопы.
Что делать всегда?
- строго контролировать уровень глюкозы в крови, вовремя консультироваться у своего эндокринолога;
- отказаться от курения;
- носить хлопчатобумажные или шерстяные носки (не синтетические), свободную кожаную обувь;
- ежедневно проводить гимнастику для стоп, ходить не менее 2 часов;
- лечить у дерматолога грибковые поражения ногтей (потемнение, расслоение ногтя);
- не реже 1 раза в год (а при наличии изменений — 1 раз в месяц) обследоваться в отделении диабетической стопы.
Что делать каждым вечером?
- внимательно осмотреть стопы, используя зеркало для осмотра плохо доступных участков (при плохом зрении нужно воспользоваться помощью родных);
- вымыть ноги теплой (ни в коем случае не горячей) водой с детским мылом или слаборозовым раствором перманганата калия;
- тщательно высушить кожу личным полотенцем, особенно межпальцевые промежутки (промокать, а не тереть);
- смазать кожу смягчающим (витаминизированным, бактерицидным) кремом тонким слоем;
- межпальцевые промежутки обработать водкой;
- если нужно, очень аккуратно постричь ногти, оставляя их не очень короткими, состригая ноготь прямо (при плохом зрении самостоятельно стричь ногти запрещено).
Чего не делать?
- не ходить босиком, особенно на улице, в местах общего пользования;
- не парить ноги, не мыть их горячей водой;
- не пользоваться грелками;
- не делать солевых ванночек;
- не пользоваться мазевыми повязками без назначения врача;
- не применять средства для размягчения мозолей;
- не пользоваться чужими носками, обувью, не посещать общую баню;
- не подходить близко к открытому огню и нагревательным приборам;
- не обрабатывать ноги, стричь ногти самостоятельно при плохом зрении;
- не заниматься самостоятельным лечением. Самостоятельно не лечить мозоли, потертости, натоптыши, гиперкератозы, трещины.
Когда обращаться к специалисту?
- при развитии вросшего ногтя;
- при ушибах, потертостях, ожогах;
- при потемнении пальцев, появлении болей в икрах при ходьбе и в покое;
- при потере чувствительности стоп;
- при ранах любого размера и любой причины;
- при язвах и нагноениях;
- когда подошел срок, назначенный врачом отделения диабетической стопы, или возникли любые вопросы, касающиеся стоп.
К кому НЕЛЬЗЯ обращаться?
- соседи, родственники, знакомые, фармацевты в аптеках не могут давать консультаций пациентам с синдромом диабетической стопы и лечение по их рекомендациям запрещено;
- реклама кремов, мазей, лекарственных средств, биодобавок и устройств в печати, на радио и по телевидению не всегда бывает достоверной и следовать ей без рекомендации врача не следует.
К кому можно обращаться?
- эндокринологи и хирурги поликлиник оказывают больным с синдромом диабетической стопы первичную помощь;
- наиболее квалифицированная помощь оказывается в специализированных отделениях диабетической стопы, где должно осуществляться наблюдение за больными, проводиться профилактические мероприятия и проходить лечение больных при развитии осложнений.
Источник
