Шейная лимфаденопатия код мкб
Лимфаденопатия шейных лимфоузлов – это такое состояние организма, при котором лимфатические узлы увеличиваются в размерах. В нормальном состоянии ни увидеть, ни прощупать лимфоузлы нельзя. У детей они в здоровом состоянии чуть видны из-за отсутствия жировой прослойки на шее. Вдобавок увеличение может спровоцировать не только начинающееся заболевание, а и другие факторы. Лимфаденопатия – не просто увеличение, это воспаление лимфатических узлов, которое расценивается как самостоятельный симптом и как запущенная форма лимфаденопатии. В медицине лимфаденопатия обозначается также термином аденопатия (обозначающий увеличение, припухлость и начало воспаления железистых либо лимфоидных тканей).
По Международной классификации болезней десятого пересмотра МКБ-10 лимфаденопатия имеет код – R59.
Лимфатический узел – образование из лимфоидной и соединительной тканей розово-серого цвета, расположеное по ходу крупных глубоких вен, иногда вдоль крупных нервов. Визуально лимфоузел напоминает фасоль. Нормальный размер лимфоузлов составляет до 1-1,1 см в диаметре. В организме лимфатические узлы располагаются, как правило, группами. Хирурги разделяют на шее шесть анатомических областей. В рамках конкретной области лимфоузлы расположены следующим образом:
- 1 область – лимфоузлы делятся на два типа: поднижнечелюстные (находятся в зоне, ограниченной нижней челюстью, шилоподъязычной мышцей и передним брюшком двубрюшной мышцы) и подбородочные (подъязычная кость, передние брюшки двубрюшных мышц).
- 2 область – верхние яремные лимфатические узлы. 2 группы – передние и задние. Разделяет их добавочный нерв.
- 3 область – средние яремные узлы. Уровень находится в границах между нижним краем подъязычной кости и нижним краем перстневидного хряща.
- 4 область – нижние яремные лимфоузлы. Находятся между нижним краем перстневидного хряща, ключицами, грудино-ключично-сосцевидной мышцы и латеральным краем грудино-щитовидной мышцы.
- 5 область – содержит лимфоузлы заднего треугольника шеи. Делится на два уровня, разделяет верхние и нижние узлы дуга перстневидного хряща.
- 6 область – передние шейные лимфатические узлы. Включают предтрахеальные, паратрахеальные и предгортанные (дельфийские). Находятся между яремной вырезкой грудины снизу, с латеральной стороны рядом с сонными артериями.
Лимфоузлы шеи и головы
Лимфатическая система – «сигнальная» часть иммунной и кровеносной систем. В организме человека выполняет ряд взаимосвязанных функций:
- защитный барьер от посторонних инфекций – бактерий и вирусов;
- призвана очищать кровь от «мусора», который состоит из не переработанных пептидных цепочек, продуктов жизнедеятельности клеток и тканей;
- служит буфером для обмена веществ между кровью и тканями.
Причины появления лимфаденопатии шейных лимфоузлов
Шейные лимфатические узлы пропускают через себя лимфу от органов и их частей: нижняя губа, дно полости рта, верхушка языка, подсвязочный и связочный отдел гортани, верхушки грушевидных синусов, шейный отдел пищевода, носоглотка, волосистая часть кожи головы, ушных раковин, поверхность шеи.
Увеличение лимфоузлов не обязательно говорит о патологии. Лимфаденопатия, особенно у взрослых, возможна в указанных случаях:
- перегрузка нервной системы как следствие продолжительного и интенсивного стресса;
- сезонное ослабление иммунитета, весенний авитаминоз;
- нарушения обмена веществ;
- чрезмерное употребление алкоголя;
- резкий перепад температуры воздуха;
- аллергическая реакция;
- механическая травма лимфатического узла.
Если говорить о заболеваниях, сопровождающих увеличение узлов, причина порой кроется в следующем:
- Наличие инфекционного заболевания вирусной или бактериологической природы – ОРВИ, грипп, корь, гайморит, краснуха, ветряная оспа. Также туберкулёз, сифилис, гепатит, мононуклеоз, дифтерия.
- Заболевания, вызванные грибками – кандидоз, гистоплазмоз, актиномикоз.
- Болезни, вызванные паразитами – токсоплазмоз, лямблиоз.
- Аутоиммунные болезни – поражающие иммунную систему – подагра, ревматический артрит, волчанка. На фоне системной волчанки или ревматоидного артрита может развиться двусторонняя шейная лимфаденопатия. У детей такими же симптомами проявляется реактивный артрит.
- Гипертиреоз – болезнь щитовидной железы, сопровождается чрезмерным выделением гормонов.
- Онкологические болезни – доброкачественного и злокачественного происхождения – рак мозга, языка, горла щитовидной железы, нейробластома, лимфома, лейкемия. Как правило, это 5% случаев.
- Хронические воспалительные заболевания.
Одной из причин увеличения (гиперплазии) тканей лимфоузлов становится неспецифическая инфекция, вызванная микроорганизмами с условной патогенностью, которые постоянно находятся в организме человека. Если человек здоров, неудобств указанные микроорганизмы не причиняют.
Часто увеличение шейных лимфатических узлов связано с появлением инфекции в полости рта. Ребёнок грудного возраста может переживать лимфаденопатию, когда у него начинают резаться зубы. Сопровождается процесс повышенной температурой тела.
Увеличение шейных узлов у детей младшего и среднего школьного возраста возможно при детских инфекциях. Их иммунная система незрелая и реактивная – агрессивно реагирует на различные раздражители. Особенно этому подвержены дети, не прошедшие вакцинацию.
Симптомы лимфаденопатии
Лимфаденопатия не является самостоятельной патологией. Как правило, она указывает на другое заболевание. Различают три вида лимфаденопатии, в зависимости от распространённости:
- увеличивается один отдельный лимфоузел – это локальная лимфаденопатия;
- происходит увеличение нескольких лимфоузлов в пределах одной группы – это регионарная лимфаденопатия шейных узлов;
- увеличиваются узлы нескольких групп, переходят на другие части тела – это генерализованная лимфаденопатия.
Увеличение шейных лимфоузлов могут сопровождать следующие симптомы:
- Беспричинная слабость, утомляемость.
- Повышение температуры тела и конкретного кожного участка над узлом.
- Увеличение единичного узла или группы лимфоузлов в размерах, которые превышают нормальный 1,1 см. Узел можно заметить визуально, при пальпации он хорошо прощупывается на ощупь – они бугристые с отёком рядом расположенных мягких тканей.
- Степень сродства с окружающими тканями, подвижность лимфоузлов в поражённом участке – подвижность падает.
- Плотность и консистенция тканей в узле увеличивается.
- Нарушается сон.
- Частые головные боли.
- Повышенное выделение пота.
- Может сопровождаться потерей веса, сыпью, увеличением печени и селезёнки.
Если лимфаденопатия переходит в форму гнойного лимфаденита, появляется сильный болевой синдром. Он проявляется также в районе ответственности подчелюстных (боль уходит вверх) и подмышечных (боль уходит вниз) лимфоузлов. Если лимфаденопатия запущена, возможно разрушение лимфоидной ткани лимфоузла. В последнем случае он подлежит удалению, так как не сможет более выполнять свои функции даже тогда, когда болезнь окажется излечена.
При туберкулёзе узел сам становится источником инфекции, поэтому должен быть удалён.
Если увеличение шейных узлов является признаком онкологических заболеваний, подобные припухлости не дают болевой синдром. Могут содержать метастазы, приходящие не только от органов головы и шеи, но и от органов, которые находятся в грудине. Зафиксированы случаи, когда метастазы от рака молочной железы обнаружены в лимфоузлах шейного отдела.
Воспаление генерализированного типа, если оно передаётся на шейные узлы от группы надключичных узлов слева, там, где находится узел Вихрова, говорит о наличии рака желудка в 3-4 стадии.
Диагностика лимфаденопатии
Чтобы лечение стало эффективным, нужно правильно установить причину возникновения лимфаденопатии. Это под силу исключительно квалифицированному врачу. Чтобы установить всю клиническую картину заболевания, специалист проводит первичный осмотр, включающий пальпацию увеличенных лимфоузлов. Так возникает шанс определить их плотность, консистенцию тканей, степень сродства с соседними тканями, а также подвижность, температуру, количество жидкости в узле, наличие болевого синдрома. Если болевой синдром есть, изучается его степень и распространение. Далее врач даёт направление на клиническое обследование и анализы:
- Анализ биологических жидкостей организма:
- Общий анализ крови – определение уровня лейкоцитов, соотношение между группами лимфоцитов, соотношение общей массы лейкоцитов по отношению к другим клеткам крови.
- Анализ крови на аллергены.
- Исследования крови на онкологические маркеры.
- Общий анализ мочи может определить начало системной волчанки, подагры, наличие вирусных инфекций, грибков, бактерий типа кишечной палочки.
- Диагностическая пункция лимфоузла – через прокол шприцем забирается жидкость и помещается на предметное стекло. В норме в препарате будут находиться только макрофаги и лимфоциты. Если есть нейтрофилы, в организме идёт воспалительный процесс, если есть онкология – в препарате будут присутствовать атипичные клетки. Также исследуется жидкость из увеличенного узла на степень чувствительности к препаратам противомикробного назначения.
Взятие биопсии
- Компьютерная или магнитно-резонансная томография назначается для того, чтобы исключить онкологические заболевания. А если такие имеются, с помощью исследования определяются границы очага поражения и наличие метастазов.
- Ультразвуковое исследование сосудов или ультрасонография – показывает консистенцию и наличие жидкости в лимфоузле, степень соединения узла с окружающими тканями, срастаются ли между собой лимфоузлы группы. Гнойные воспалительные увеличения шейных узлов покажут на ультразвуковом исследовании отсутствие кровотока в этих областях.
- Гистологическое исследование тканей лимфатических узлов или биопсия. Назначается для выявления злокачественных образований, метастазов или наличия деструктивных явлений в ткани, как при туберкулёзе.
- Флюорография назначается для исключения туберкулёза.
После получения результатов анализов лечащий врач может назначить лечение либо направить к специалисту узкого профиля: к пульмонологу, иммунологу, онкологу, гематологу. Такой врач скорректирует лечение, может назначить дополнительные исследования.
Лечение лимфаденопатии вирусного, бактериального и другого происхождения
Чтобы устранить лимфаденопатию, нужно ликвидировать причину, её вызвавшую. Чаще всего её вызывают воспалительные процессы в организме, в частности, заболевания, затрагивающие органы головы, шеи и верхней части грудной клетки.
- При вирусной природе заболевания назначают комплекс противовирусных препаратов и общее укрепление иммунитета.
- Если лимфаденопатия имеет бактериальное происхождение, назначают курс антибиотиков в равновесии с пробиотиками для последующего восстановления полезной микрофлоры кишечника.
- Противогрибковое лечение.
- Терапия, которая направлена на устранение воспаления и болевого синдрома.
- Применение антисептических препаратов локального воздействия – полоскание ротовой полости, горла, промывание носоглотки, пазух носа.
- Физиотерапия. Однако следует помнить, что резкие перепады температуры, особенно прогревания вредны для лимфоузлов в случае, если установлен воспалительный процесс или онкология. При нагревании инфекция начнет плодиться и распространяться дальше по организму.
- Укрепление иммунитета с помощью витаминных комплексов и специальных физических упражнений (методы лечебной физкультуры).
- При гнойном образовании в области дыхательных путей хирургическим путём удаляют нагноение, чистят рану или ставят дренаж, а потом проводят медикаментозное лечение. Удаление миндалин происходит только по медицинским показаниям, когда другие методы лечения не дают результатов.
Профилактика лимфаденопатии предполагает устранение причин, провоцирующих болезнь:
- нормализация режима дня в плане чередования отдыха и работы;
- отказ от алкоголя;
- укрепление иммунитета в межсезонье – переходные периоды между зимой и весной;
- закаливание организма;
- профилактика простудных болезней;
- в летнее время избегать помещений с кондиционерами.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник
Симптомы шейного лимфаденита и его лечение
Код по МКБ-10: L04.0
а) Симптомы и клиника шейного лимфаденита у детей и взрослых. Для острой шейной лимфаденопатии характерно появление болезненной припухлости в области пораженных лимфатических узлов. Локализация лимфаденопатии зависит от локализации первичного очага инфекции. При недостаточно энергичном лечении или особенно высокой вирулентности возбудителей появляется флуктуация.
Возможен прорыв абсцедировавшего лимфатического узла через кожу. При первичной лимфаденопагии, связанной с ВИЧ-инфекцией, острой стадии, проявляющейся гриппоподобным синдромом в сочетании с зудящей кожной сыпью и генерализованным лимфаденитом, предшествует инкубационный период длительностью 1-3 нед.
б) Причины и механизмы развития. Первый пик заболеваемости приходится на возраст до 10 лет; лимфаденопатия в таких случаях бывает связана с носоглоточной инфекцией. Наиболее часто высевают стрептококки. Из других возбудителей следует отметить также вирус краснухи, цитомегаловирус, вирус Эпштейна-Барр, ВИЧ и микобактерии.
Второй пик заболеваемости приходится на возраст 50-70 лет. У этой категории больных лимфаденит часто бывает вызван воспалительным процессом, сопутствующим злокачественной опухоли.

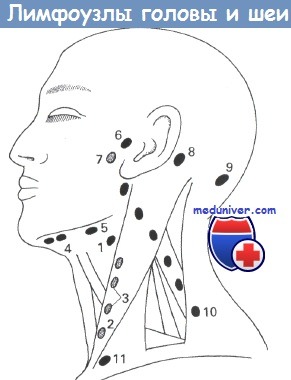
Лимфатические узлы головы и шеи:
(1) Двубрюшно-яремные. (2) Яремно-лопаточно-подъязычные. (3) Глубокие шейные.
(4) Подподбородочные. (5) Поднижнечелюстные. (6) Предушные.
(7) Околоушной железы. (8) Заушные. (9) Затылочные.
(10) Заднего треугольника шеи. (11) Надключичные.
При диагностике острого шейного лимфаденита следует тщательно исследовать область головы и шеи больного для обнаружения первичной инфекции.
P.S. После разрешения воспалительного процесса в первичном очаге инфекции увеличение шейных лимфатических узлов может сохраниться.
в) Диагностика. Первичный очаг инфекции следует искать в той области шеи, которая дренируется пораженными лимфатическими узлами. Лимфатические узлы могут быть болезненными, возможно появление флуктуации. При возникновении сомнений в диагнозе следует вскрыть размягченный лимфатический узел и выполнить биопсию.
г) Дифференциальный диагноз. В круг дифференцируемых заболеваний входят метастазы в лимфатические узлы, лимфогранулематоз и неходжкинская лимфома, воспаление щитоязычного протока при бранхиогенной кисте (боковая киста шеи), туберкулезная лимфаденопатия, токсоплазмоз и СПИД.
Увеличение шейных лимфатических узлов, которое сохраняется более 4 нед., следует дифференцировать со злокачественной опухолью, в частности злокачественной лимфомой и метастазами рака.
Выбор методов исследования при хронической шейной лимфаденопатии зависит от факторов риска, возраста больного, специфических и неспецифических симптомов и анамнеза заболевания.
Клиническое обследование включает пальпацию, УЗИ в В-режиме, которое позволяет уточнить локализацию пораженных лимфатических узлов и определить их размеры. Для дифференцирования специфических форм лимфаденопатии выполняют серологическое исследование. Хирургическое иссечение лимфатического узла обеспечивает возможность наиболее точной диагностики, но может быть выполнено лишь после полного обследования и исключения первичной опухоли дыхательных путей.
д) Лечение шейного лимфаденита. Назначают антибиотики широкого спектра действия. При формировании абсцесса необходимы разрез и дренирование. Аспирация содержимого абсцесса недостаточна для излечения. После разреза и санации полости абсцесса рану можно ушить, но обязательно оставить дренаж. Гной отправляют на бактериологическое исследование, а ткань, если ее иссекают, исследуют гистологически.
P.S. Острый шейный лимфаденит после лечения первичного гнойного очага разрешается. Иногда сохраняется уплотнение пораженного лимфатического узла. При казеозном некрозе центральной части лимфатических узлов после стихания острого воспаления следует исключить туберкулез, инфицированную бранхиогенную кисту и распавшуюся опухоль лимфатических узлов, болезнь кошачьих царапин и туляремию. В таких случаях лимфатический узел следует иссечь и отправить на гистологическое исследование.
Видео техники пальпации лимфатических узлов
– Также рекомендуем “Симптомы лимфаденопатии при туберкулезе и ее лечение”
Оглавление темы “Болезни шеи”:
- Симптомы шейного лимфаденита и его лечение
- Симптомы лимфаденопатии при туберкулезе и ее лечение
- Симптомы лимфаденопатии при саркоидозе и ее лечение
- Симптомы лимфаденопатии при болезни кошачьих царапин и туляремии
- Симптомы лимфаденопатии при токсоплазмозе и ее лечение
- Симптомы лимфаденопатии при болезни Лайма и ее лечение
- Симптомы шейного синдрома и его лечение
- Симптомы травмы шеи и ее лечение
- Симптомы кисты шеи (щитоязычного протока) и ее лечение
- Симптомы бокового свища шеи (бранхиогенного свища) и его лечение
Источник
Год утверждения 2017
Профессиональные ассоциации
- Национальное гематологическое общество
Оглавление
1. Краткая информация
2. Диагностика
3. Лечение
4. Реабилитация
5. Профилактика
6. Дополнительная информация
1. Краткая информация
1.1. Определение
Лимфаденопатия (ЛАП) – увеличение лимфатических узлов любой природы.
1.2. Этиология и патогенез ЛАП
Зависят от причины, вызывающей лимфаденопатию.
1.3. Эпидемиология
Распространенность не известна.
1.4. Кодирование по МКБ 10:
D36.0 – Доброкачественное новообразование лимфатических узлов;
D47.9 – Новообразование неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей неуточненное;
D76 – Отдельные болезни, протекающие с вовлечением лимфоретикулярной ткани и ретикулогистиоцитарной системы;
D86.1 – Саркоидоз лимфатических узлов;
I88.1 – Хронический лимфаденит, кроме брыжеечного;
С96 – Другие и неуточненные злокачественные новообразования лимфоидной, кроветворной и родственных им тканей.
1.5. Классификация лимфаденопатий:
По природе увеличения: опухолевые и неопухолевые формы.
По распространенности процесса:
- локальная ЛАП – увеличение одной или нескольких групп в одной-двух смежных анатомических областях;
- генерализованная ЛАП – увеличение в двух или более несмежных зонах.
По длительности:
- непродолжительная ЛАП – менее 2-х месяцев;
- затяжная ЛАП –более 2-х месяцев.
По характеру течения: острая; хроническая; рецидивирующая.
2. Диагностика лимфаденопатии
2.1. Жалобы и анамнез
Обратить внимание:
- локальная или генерализованная ЛАП;
- В-симптомы: похудание, потливость, субфебрилитет;
- болевой синдром;
- локальные изменения кожи;
- время появление ЛАП и предшествующие ей инфекции, контакт с животными, поездки в эндемичные очаги, применение лекарств и др.;
- динамика жалоб: изменение размеров и болевого синдрома;
- образ жизни больного, род занятий, профессия.
Эпидемиологические данные, профессиональные факторы, важные в диагностике ЛАП:
- Контакт с кошкой: болезнь кошачьей царапины, токсоплазмоз;
- Употребление мяса без достаточной термической обработки: токсоплазмоз, бруцеллез;
- Контакт с больным туберкулезом, перенесенный туберкулез: туберкулез;
- Употребление молока, сыра: бруцеллез, туберкулез;
- Гемотрансфузии, трансплантация, гемофилия: цитомегаловирус (CMV), ВИЧ-инфекция, вирусные гепатиты;
- Беспорядочные половые связи, гомосексуализм: ВИЧ-инфекция, сифилис, HSV, CMV, гепатит B, гепатит С
- Наркомания: ВИЧ-инфекция, сепсис и эндокардит, гепатит В, гепатит С;
- Эпилепсия: ЛАП на фоне длительного приема фенитоина, карбамазепина;
- Частые инфекции с детского возраста: врожденный вариабельный иммунодефицит.
Профессиональные вредности:
- Ювелирное дело: саркоидоз;
- Работа в мясомолочной промышленности, ветеринария: бруцеллез, токсоплазмоз;
- Охота, лесное дело, выделка шкур, работа с грызунами: туляремия;
- Рыбная ловля, работа на скотобойнях: эризипелоид;
- Садовое дело, торговля цветами: споротрихоз;
- Укус клеща: клещевые риккетсиозы, болезнь Лайма (боррелиоз), туляремия;
- Работа с минералами, почвой: нокардиоз;
- Купание в водоемах тропических стран, бассейнах: атипичные микобактериозы (гранулема купальщиков)
Лекарства, способные вызвать увеличение лимфоузлов (гиперчувствительность):
- Антиметаболит (аллопуринол)
- Антигипертензивные (атенолол, каптоприл, гидралазин)
- Противосудорожные (карбамазепин, фенитоин, примидон)
- Антибиотические препараты (пенициллин, цефалоспорины, сульфаниламиды)
- Противомалярийные (пириметамин, хинин)
- НПВС и противоревматические (сулиндак, препараты золота)
Географическое распространение основных эндемичных инфекций, сопровождающихся ЛАП:
Клещевые риккетсиозы:
- Марсельская лихорадка: побережье Средиземного и Черного морей;
- Клещевой сыпной тиф Северной Азии: Новосибирская, Тюменская области, Красноярский край;
- Дальневосточный клещевой риккетсиоз: Хабаровский и Приморский края, Амурская область, Еврейская АО;
- Лихорадка Цуцугамуши: Юго-Восточная Азия, Приморский край;
- Везикулезный риккетсиоз: Молдова, Донецк.
Другие инфекционные заболевания:
- Лейшманиоз: Средняя и Юго-Западная Азия, Ближний Восток, Индия, Турция, Греция;
- Мелиоидоз: Вьетнам, Таиланд, Малайзия;
- Чума: Китай, Южная Америка, Индия, Конго, Малави, Алжир, Замбия;
- Туляремия: Средняя Азия, США, Дальний Восток, Китай, Ростовская область.
2.2. Физикальное обследование
Осмотр включает:
- измерение роста и массы, температуры;
- оценку кожи и видимых слизистых (цвет, высыпания и образования, следы от кошачьих царапин и укусов насекомых, импланты и татуировки, воспаление);
- пальпация периферических лимфоузлов (локализация, размер, плотность, спаянность с окружающими тканями, болезненность, цвет кожи над лимфоузлом);
- оценку костно-суставной системы;
- гепато- и/или спленомегалию;
- признаки дисфункции сердца, легких, печени, органов эндокринной системы.
В шейной области дифференцировать лимфоузлы от других процессов:
- боковые и срединные кисты шеи;
- заболевания слюнных желез;
- извитость (кинкинг – синдром) и аневризмы сонных артерий;
- последствия перенесенного миозита;
- оссификация или склерозирование грудино-ключично-сосцевидной мышцы после травмы,
- меганофиз VII шейного позвонка,
- уплотнение соединительной клетчатки в области затылочных бугров;
- липомы.
В подмышечной области дифференцировать лимфоузлы от других процессов:
- добавочная долька молочной железы;
- гидраденит;
- привычный вывих плечевого сустава.
Значение клинических признаков при лимфаденопатии:
Увеличение селезенки
- инфекционный мононуклеоз
- лимфатические опухоли
- острые и хронические лейкозы
- ревматоидный артрит
- СКВ
- хронический гепатит с системными проявлениями
- саркоидоз
- сепсис
Кожные проявления
- инфекционный мононуклеоз
- цитомегаловирусная инфекция
- ревматоидный артрит
- СКВ
- саркоидоз
- лимфатические опухоли
- сывороточная болезнь
- риккетсиозы
- боррелиоз
- туляремия и др. инфекции
- ВИЧ-инфекция
- сифилис
- лейшманиоз
Увеит, хориоретинит, конъюнктивит
- саркоидоз
- токсоплазмоз
- болезнь кошачьей царапины
- туляремия
- герпесвирусные инфекции
- сифилис
Поражение легких и плевры
- саркоидоз
- туберкулез
- рак легкого
- СКВ
- герпесвирусные инфекции
- лимфатические опухоли
- острые и хронические лейкозы
Суставной синдром
- ревматоидный артрит
- СКВ
- саркоидоз
- сывороточная болезнь
- хронический вирусный гепатит
- ВИЧ-инфекция
- бруцеллез
- иерсиниоз
Лихорадка, резистентная к антибиотикам
- инфекционный мононуклеоз
- лимфатические опухоли
- ревматоидный артрит
- СКВ
- сепсис (включая бактериальный эндокардит)
- ВИЧ-инфекция
- туберкулез, лейшманиоз
2.3 Лабораторная диагностика
Обязательные исследования:
- общий анализ крови с лейкоцитарной формулой;
- общий анализ мочи;
- развернутый БАК (общий белок, альбумины, электрофорез глобулинов, билирубин общий и фракции, активность аминотрансфераз, ЩФ, γ –ГГТП, мочевина, креатинин, холестерин, триглицериды, глюкоза);
- анализ крови на ВИЧ;
- анализ на сифилис;
- маркеры вирусных гепатитов В и С.
Факультативные исследования:
- серологическая и молекулярная диагностика герпесвирусной инфекции (антитела и ДНК цитомегаловируса, Эпштейна-Барр, простого герпеса;
- серологическая диагностика токсоплазмоза, бартонеллеза, бруцеллеза, риккетсиозов, боррелиоза и др. инфекций;
- проба Манту, количественный ИФА на противотуберкулезные антитела;
- специфическая диагностика СКВ и ревматоидного артрита;
- иммунохимическое исследование белков сыворотки крови и концентрированной мочи.
2.4. Инструментальная диагностика
УЗИ лимфатических узлов:
- отличает лимфоузел от других образований;
- цветовое допплеровское картирование позволяет отличить свежий процесс от перенесенного в прошлом;
- позволяет с высокой вероятностью подозревать опухолевый процесс.
КТ с контрастированием или МРТ органов грудной клетки, брюшной полости и забрюшинного пространства, и малого таза.
2.5. Консультации специалистов
Обязательно:
- инфекционист;
- отоларинголог;
- онколог.
Дополнительно:
- гинеколог;
- дерматовенеролог;
- пульмонолог.
2.6. Дополнительные исследования
Показания для консультации гематолога при лимфаденопатии:
- необъяснимая более 2-х месяцев;
- с выраженной интоксикацией без клинических признаков инфекции;
- с увеличением печени и селезенки;
- с изменениями показателей периферической крови;
- при отсутствии эффекта от эмпирической антибактериальной терапии.
Эксцизионная биопсия или повторные биопсии лимфоузлов:
- при высокой вероятности опухолевого поражения по результатам неинвазивного обследования;
- при отсутствии диагноза после всех неинвазивных исследований и сохраняющейся ЛАП;
- при персистирующей лимфаденопатии;
- при подозрении на опухолевый генез при реактивных лимфоузлах, прилежащих к опухоли;
- при реактивных изменениях, предшествующих выявлению лимфатических опухолей (синусный гистиоцитоз);
- паракортикальная реакция с обилием плазматических клеток и макрофагов;
- склеротические изменения/сосудистая реакция (исключая паховые ЛУ);
- некроз лимфоузла по данным морфологии.
Нет размерного критерия, обязывающего выполнить биопсию, но у взрослых ЛУ более 3 см без связи с инфекцией – потенциальное показание к биопсии.
Повторная биопсия требуется при неверном выборе лимфоузла, поэтому соблюдают следующие правила:
- максимально увеличенный и измененный лимфоузел, появившийся первым;
- при конгломерате – частичная резекция конгломерата предпочтительна;
- при нескольких группах порядок выбора: надключичный – шейный – подмышечный – паховый;
- перед биопсией формулируют предварительный диагноз для определения объема исследований биоптата;
- биологический материал в рассеченном виде направляется в лабораторию в физрастворе или 10% забуференном формалине при фиксации от 8 до 24 часов.
Показания к пункции лимфоузла:
- солитарное увеличение без образования конгломератов при отсутствии косвенных данных за лимфопролиферативный процесс;
- жидкостный характер образования по УЗИ;
- флюктуация при пальпации.
Морфологическое исследование биопсированного лимфоузла с выделением дифференциально-диагностической группы.
3. Лечение лимфаденопатии
3.1. Консервативное лечение
Вид терапии зависит от окончательного диагноза.
Единого стандарта лечения лимфаденопатии не существует.
Консервативное лечение – в случае доказанной неопухолевой ЛАП.
Антибактериальная терапия – при наличии явного инфекционного очага в регионарной зоне.
Показания к эмпирической терапии антибиотиком широкого спектра при отсутствии очага:
- воспалительное увеличение боковых шейных лимфоузлов
- возраст – моложе 30 лет
- недавно перенесенная инфекция ВДП
- негативные результаты серологических исследований на самые частые вероятные возбудители
- отсутствие признаков острофазной реакции (повышение СОЭ, СРБ, ЛДГ, бета2-микроглобулина).
3.2. Хирургическое лечение
Радикальное хирургическое удаление увеличенных лимфатических узлов – стандарт лечения локального варианта болезни Кастлемана (доброкачественная лимфаденопатия).
4. Реабилитация при лимфаденопатии
Зависит от этиологии и распространенности лимфаденопатии, окончательного диагноза.
5. Профилактика лимфаденопатии
Устранение факторов, являющихся причиной ЛАП:
- проведение профилактических прививок;
- прекращение контакта с животными;
- отказ от употребления животных продуктов без термической обработки;
- соблюдение эпидемических правил перед поездками в другие страны и регионы;
- соблюдение личной гигиены и др.
Диспансерное наблюдение каждые 3, 6, 12 месяцев.
Физиотерапия:
- стандарт оказания медпомощи при абсцедирующих лимфаденитах и аденофлегмонах в центрах амбулаторной хирургии с однодневным стационаром;
- может применяться в стадии реконвалесценции после гнойных лимфаденитов;
- не рекомендуется при лимфаденопатии неясного генеза.
6. Дополнительная информация, влияющая на течение и исход заболевания
Источник
