Шкірний синдром larva migrans фото
Larva migrans (миграция личинок) − гельминтоз, вызываемый миграцией под кожу или во внутренние органы человека личинок паразитов несвойственных ему. Природными окончательными хозяевами таких гельминтов являются животные (собаки, кошки и другие), а в организме людей они не дорастают до половозрелых особей. Синдром larva migrans бывает висцеральной и кожной формы.
Кожным синдромом Larva migrans называют комплекс симптомов, который проявляется во время такой миграции личинок под кожей. Чаще всего это серпиозные (извилистые линейные) поражения кожных покровов, возникающий в результате их перемещения. Также могут возникать волдыри, эритематозные высыпания (покраснения в результате расширения капилляров), отеки.
В статье речь идет о кожной форме, а не о висцеральной. В первом случаи личинки круглых червей проникают сквозь кожу и перемещаются под ней, а во втором – личинки некоторых ленточных или круглых червей из кишечника мигрируют кровотоком в различные органы и ткани, включая мышцы, глаза, мозг, сердце, вызывая отдельные заболевания, такие как спарганоз, токсокароз.
Инфекция передается главным образом с фекалиями собак и кошек на пляжах в регионах с теплым климатом.
Стоит отличать кожную форму Larva migrans от отдельных гельминтозов, таких как стронгилоидоз (заражение кишечной угрицей) и анкилостомидозы (заражение Ancylostoma duodenale и Necator americanus), при которых также происходит миграция личинок под кожей человека. Но в этих случаях человек является природным, а не случайным хозяином паразита, процесс миграции проходит быстрее, и в конечном итоге взрослые черви поселяются в кишечнике. Кроме того, еще более часто встречается токсокароз, во время которого токсокары мигрируют под кожу через кровоток из кишечника, предварительно будучи проглоченными. У них человек также играет роль случайного хозяина.
Причины
Возбудителями синдрома larva migrans кожной формы (Larva migrans cutanea) являются:
- Нематоды из семейства Ancylostomatidae:
- Ancylostoma braziliense (анкилостома бразильская) – наиболее распространена в Америке, хозяева – кошки и собаки;
- Ancylostoma tubaeforme – встречается по всему миру, хозяева – кошки;
- Ancylostoma caninum – во всем мире, особенно где хватает влаги, хозяева – собаки;
- Bunostomum phlebotomum – крупный рогатый скот.
- Нематоды из рода Strongyloides:
- Strongyloides myopotami – хозяевами для них является крупный и мелкий рогатый скот, свиньи, кролики, крысы;
- Strongyloides westeri – лошади, ослы, возможно свиньи;
- Strongyloides papillosus – овцы и козы.
- Иногда (редко) синдромом larva migrans называют также дерматоз, вызванный трематодами птиц из семейства шистосоматиды (Schistosomatidae). Еще такое заражение называют «птичьим шистосомозом».
В подавляющем большинстве случаев кожную форму синдрома миграции личинок вызывают два вида гельминтов из рода Анкилостомы: Ancylostoma braziliense (анкилостома бразильская) и Ancylostoma tubaeforme.
В случае с нематодами яйца паразитов выводятся с фекалиями животных во внешнюю среду, попадают в почву, где они развиваются в течение 1-2 недель в личиночную форму. Личинки могут проникать через неповрежденную кожу, контактирующую с почвой или песком, которые загрязнены фекалиями. Возбудитель попадает в верхние слои дермы и образует типичные червеобразные норы, которые видны невооруженным глазом.
В случае с трематодами паразиты имеют более сложный жизненный цикл, требующий участия промежуточных хозяев и проходящий в воде. Само проникновение их под кожу также происходит во время купания в загрязненном пресноводном водоеме.
Симптомы
В результате развития инфекции появляются красные, сильно зудящие возвышенности на коже. Такие образования могут быть очень болезненными и, если их расчесывать, не исключено развитие вторичной бактериальной инфекции.
При поражении личинками нематод появляется линейный дерматит аллергического типа. Его локализация и распространение связаны с продвижением паразита. Выздоровление обычно наступает через 4-6 месяцев.
Симптомы Larva migrans проявляются в 40% случаев на ногах, 20% – ягодицах и гениталиях, 15% –животе. Это связано с наиболее вероятными местами проникновения личинок возбудителя.
В местах внедрения паразита нередко ощущается жжение и покалывание. Если причинной гельминтоза являются шистосомы – на поврежденных участках кожи возникают папулезные образования, которые через 1-3 дня превращаются в корочки. В данных случаях часто появляется крапивница. К общим симптомам относятся плохое самочувствие, кратковременная лихорадка. Обычно через 1 или 2 недели признаки гельминтоза проходят.
Фото
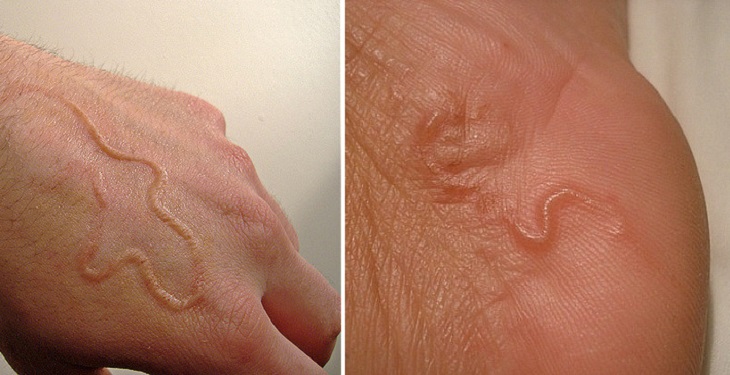 На кисти и ладони
На кисти и ладони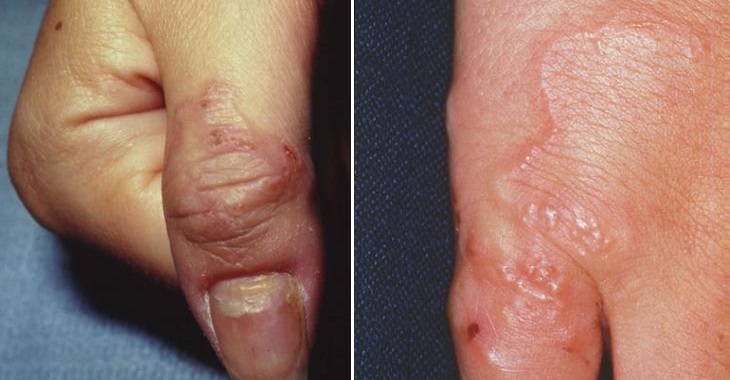 На пальце и кисти
На пальце и кисти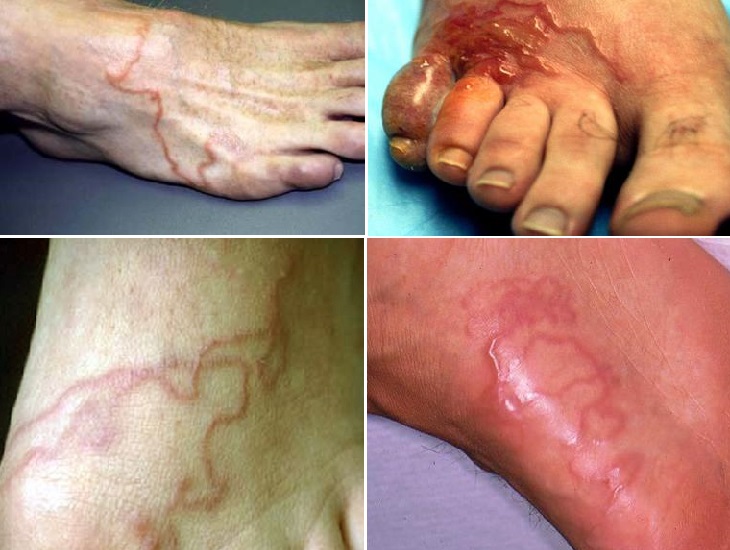 На ноге
На ноге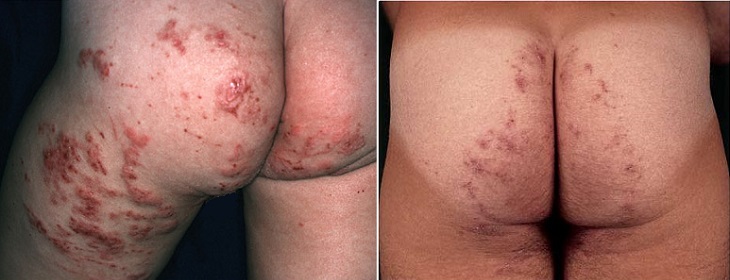 На ягодицах
На ягодицах Менее выраженное проявление синдрома larva migrans на стопе у подростка в виде сильно зудящей сыпи.
Менее выраженное проявление синдрома larva migrans на стопе у подростка в виде сильно зудящей сыпи.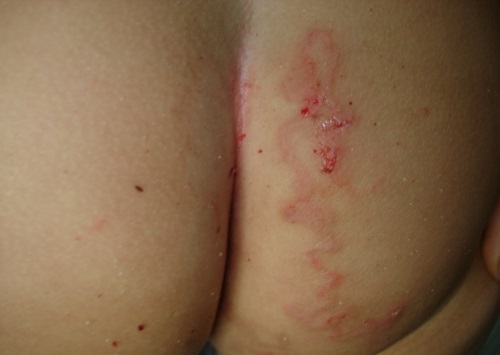 Сыпь на ягодицах у 18-месячного ребенка, вызванная миграцией личинок. Заражение произошло на пляже в Австралии.
Сыпь на ягодицах у 18-месячного ребенка, вызванная миграцией личинок. Заражение произошло на пляже в Австралии.
Диагностика
Диагноз установить не всегда просто, поскольку некоторые симптомы схожи с проявлениями чесотки или других кожных заболеваний. Соскобы с поверхности корочек или папул иногда дают возможность выявить личинки.
Лечение
Синдром larva migrans обычно проходит сам по себе в течение нескольких недель или месяцев, однако был известен случай заболевания длительностью в один год.
Проводится как общая, так и местная терапия. Лечение включает в себя использование противогельминтных препаратов (альбендазол, ивермектин), которые рекомендованы для приема внутрь. Также врач может порекомендовать смазывать пораженные участки тиабендазолом 10%, растворами йода на спирту (5%), фенола или эфира.
Современным методом лечения синдрома larva migrans является замораживание паразитов углекислым снегом, хлористым этиленом или жидким азотом, а также применение электролиза. Однако эти способы не всегда эффективны, поскольку личинки могут находиться не на том месте, где виден их путь перемещения. Также стоит отметить, что этот метод достаточно болезненный и может привести к образованию волдырей и язв.
Чтобы снять зуд, рекомендуется использовать специальные таблетки или крема. Еще один способ лечения – механическое воздействие. Пораженные участки смазываются вазелиновым маслом, а затем при помощи иглы или путем рассечения кожи личинки извлекаются через рану. Такую операцию обязательно должен проводить врач.
Если подобрать лечение правильно, симптомы larva migrans могут исчезнуть уже спустя 48 часов.
Профилактика
В целях профилактики рекомендуется носить обувь в тех местах, где существует высокий риск заражения. Желательно избегать контакта с инфицированной почвой. В некоторых эндемичных районах запрещено выгуливать собак на пляжах. Стоит избегать купания в пресноводных водоемах эндемичных районах и контактировать с необработанной термически водой.
Источник
Мигрирующая личинка – это группа инфекционных кожных заболеваний, связанных с поражением личинками гельминтов. Основным симптомом является дерматит в виде нитевидных линий, образуемых при передвижении возбудителя в верхних слоях дермы. Сыпь сопровождается сильным зудом, чаще всего поражаются нижние конечности. Типичные симптомы позволяют поставить диагноз по клинической картине и анамнезу, возможно обнаружение личинок в коже при биопсии. Лечение этиотропное (антигельминтные препараты) и симптоматическое; допускается местное применение хлорэтила, в редких случаях показано хирургическое вмешательство.
Общие сведения
Мигрирующая личинка (larva migrans, ползучая болезнь) является собирательным названием для группы кожных личиночных поражений. Первые письменные упоминания заболевания датируются 1874 годом, клиническую характеристику нозологии дали Уайт и Дав в 1929 году. Патология распространена в тропических странах, на территории бывшего СССР, США, Европы. Наблюдается прямая зависимость заболеваемости от сезона – дожди способствуют рассеиванию яиц и личинок паразита. Частота нетипичных локализаций поражения (туловище, ягодицы, голова) также зависят от сезонных изменений вследствие использования либо неиспользования обуви и закрытой одежды.
Мигрирующая личинка
Причины
Наиболее распространенными возбудителями являются личинки анкилостом Ancylostoma braziliense, A. ceylanicum, A. caninum. Путь заражения – контактный (через кожу). Для гельминтов человек является биологическим тупиком – паразиты за редким исключением не могут пройти через базальную мембрану эпидермиса, вследствие чего личинки погибают в коже, не достигая половой зрелости. Хаотичная миграция внутри верхних слоев кожи приводит к появлению извитых (серпигинозных), реже линейных ходов.
Источниками инфекции служат собаки и кошки, в кишечнике которых обитают половозрелые особи. Считается, что анкилостомами поражено до 50% бродячих собак. С фекалиями яйца паразитов выделяются в окружающую среду, где в условиях высокой влажности, затененности и тепла развиваются личиночные формы. При нахождении на песке без обуви и длительном лежании личинки активно проникают в кожу. Факторы риска – мужской пол, молодой возраст, проживание в неудовлетворительных социально-гигиенических условиях, на территории с загрязнением испражнениями животных.
Патогенез
Личинки проникают в организм человека при случайном контакте сквозь отверстия волосяных фолликулов, микротрещины или через неповрежденную кожу, которая разрушается протеазой, вырабатываемой паразитами. Дермальное ограничение продвижения обусловлено малым количеством либо отсутствием продуцируемой личинкой коллагеназы, необходимой для расщепления базальной мембраны. Обычно возбудитель находится в зернистом эпидермальном слое, крайне редко проникает в нижележащие покровы, но быстро возвращается обратно.
Расположение хода не связано с локализацией личинки, поскольку движение последней хаотично и беспорядочно. Возможно наличие как одиночных, так и множественных ходов, заполненных серозным отделяемым. Иногда выявляются уртикарные и эритематозные высыпания. В толще эпидермиса в надбазальных слоях обнаруживаются непосредственно личинки, а также воспалительные явления аллергического генеза: некротизированные кератиноциты, спонгиоз, внутриэпидермальные везикулы, большое количество нейтрофилов и эозинофилов.
Симптомы мигрирующей личинки
Инкубационный период составляет 1-5 суток, может укорачиваться до нескольких часов либо удлиняться до месяца и более. На месте внедрения личинки возникает сильный зуд, болезненность, жжение, появляется красный бугорок. Около 40% случаев инвазии приходится на кожные покровы нижних конечностей, 20% – на ягодицы, гениталии, 15% – на область живота. По мере продвижения личинки на коже возникают возвышающиеся извилистые нитевидные линии красновато-коричневого цвета, исходящие из первичного бугорка.
Паразит двигается относительно медленно, до 1-3 см в сутки, его передвижение может не ощущаться пациентом, редкими проявлениями считаются отеки области инвазии, гнойнички вокруг волосяных фолликулов. Симптомы сохраняются от 4 недель до 6 месяцев, могут самостоятельно регрессировать. Около 50% больных отмечают появление сухого надсадного кашля со скудной мокротой. Температура тела обычно остается нормальной, резкое повышение может свидетельствовать о присоединении вторичной бактериальной инфекции.
Осложнения
Наиболее частыми осложнениями мигрирующей личинки являются гнойные воспалительные процессы в коже, связанные с присоединением гноеродной флоры: импетиго, абсцессы, фолликулит. Нередко наблюдаются осложнения на фоне приема этиотропных лекарств, их воздействия на ЖКТ, ЦНС и другие органы. Реже встречающаяся массивная инвазия паразита приводит к отечности и лимфостазу конечностей, описаны случаи синдрома Леффлера, эозинофильного энтерита, мультиформной экссудативной эритемы и буллезных кожных поражений. В случае миграции личинок по кровеносному руслу и попадания в легочную ткань формируются бронхиты, пневмонии, плевриты.
Диагностика
Диагноз мигрирующей личинки подтверждается инфекционистом, нередко требуется осмотр дерматовенеролога и других врачей. Обязателен тщательный сбор эпидемиологического анамнеза с уточнением поездок в природные зоны, эндемичные по данному заболеванию. Диагностические методы, необходимые для верификации личиночного поражения, включают следующие методики:
- Физикальное обследование. При объективном осмотре на коже стоп, ягодиц, живота, реже других частях тела обнаруживаются характерные серпигинозные нитевидные извитые ходы, приподнятые над кожными покровами, буровато-коричневого оттенка до 5 см длиной и 3 мм шириной. Наблюдаются расчесы вследствие сильного зуда. Внутренние органы и системы обычно в норме.
- Лабораторные исследования. Характерными изменениями в общеклиническом анализе крови считаются лейкоцитоз, эозинофилия (до 50%) и незначительное ускорение СОЭ. Биохимические параметры в пределах нормы за исключением гипергаммаглобулинемии. Иммунограмма может выявить повышение уровня Ig E. В редчайших случаях аллергического поражения легких возможно обнаружение до 90% эозинофилов в мокроте.
- Выявление инфекционных агентов. Доказательством инвазии служит визуализация личинок в биоптатах кожи. С целью дифференциального диагноза исследуются кожные и перианальные соскобы, проводится ИФА с боррелиозными антигенами, микроскопия кала с целью выявления яиц и живых паразитов, в некоторых случаях осуществляется вскрытие ходов скальпелем, обработанным вазелином, для обнаружения возбудителя.
- Инструментальные методики. Рентгенография легких необходима для исключения поражения нижних отделов респираторного тракта. Ультразвуковое исследование органов брюшной полости назначается для исключения паразитарных инвазий с висцеральными проявлениями, по показаниям выполняют УЗИ мягких тканей, лимфатических узлов в зоне кожных симптомов.
Дифференциальную диагностику проводят с мигрирующим миазом, для которого типично быстрое (до 30 см в день) продвижение внутри кожи личинок насекомых, кольцевидной эритемой при иксодовом клещевом боррелиозе в виде пятен с прямыми контурами, не приподнятыми над поверхностью. При грибковых кожных инфекциях отмечаются бляшки, шелушение. Симптомы мигрирующей личинки также сходны с чесоткой, характеризующейся прямыми линейными ходами белесовато-серого цвета, и контактным дерматитом, который возникает после контакта кожи с аллергеном, сопровождается появлением везикул и гиперемии при отсутствии серпигинозных ходов.
Лечение мигрирующей личинки
Лечение обычно проводится амбулаторно. Специальные диетические рекомендации не разработаны, назначается общий стол и адекватный водный режим. Этиотропная терапия мигрирующей личинки предусматривает пероральный прием препаратов альбендазола, ивермектина и тиабендазола, эффективность составляет 75-89%. Возможно местное нанесение крема либо суспензии с альбендазолом, эффект достигается в 96-98% случаев.
Для облегчения зуда рекомендовано использование антигистаминных и десенсибилизирующих средств, при возникновении гнойных осложнений показаны антибиотики. Описана некоторая эффективность местной криотерапии жидким азотом, однако при ее неправильном применении могут образовываться длительно незаживающие язвы. Высока вероятность отсутствия личики в обрабатываемом азотом ходе и выживания гельминта, поскольку паразит способен сохранять жизнеспособность при -21° C более 5 минут.
Прогноз и профилактика
Прогноз благоприятный, летальных исходов зафиксировано не было. При неосложненном течении болезни симптомы склонны к самостоятельному исчезновению примерно в течение 3-5 недель. Ежегодно до 22-58% случаев мигрирующей личинки неверно интерпретируются медицинскими работниками, вследствие чего возникают осложнения, не назначается адекватное лечение. Причиной диагностических ошибок становится неявная или нерезко выраженная симптоматика с преобладанием кожного зуда при отсутствии других жалоб.
Специфические профилактические средства (вакцины) не разработаны. Неспецифическими мерами предотвращения заражения являются личная гигиена, отказ от купания и проглатывания воды в случайных водоемах, хождение по песку и почве в прорезиненной закрытой обуви, использование перчаток и одежды закрытого типа при работе с грунтом и растениями. Необходимо проведение плановой дегельминтизации домашних питомцев, исключение выгула собак на детских игровых площадках.
Источник
Возрастающий интерес к тропическим дерматозам обусловлен участившимися случаями обращений пациентов с кожными проявлениями гельминтозов после посещения эндемичных зон. В КВД муниципального образования Сургут (Ханты-Мансийский автономный округ, Западная Сибирь) зарегистрированы единичные наблюдения тропических дерматозов, таких как ужаления медузами, укусы насекомыми тропических стран и геогельминтозы. Пациенты с мигрирующими личинками прибывали в основном из Вьетнама и Таиланда. В сложившейся ситуации миграции населения возрастает необходимость знания врачом дерматовенерологом кожных заболеваний жарких стран [1].
Термин «синдром larva migrans», или «синдром мигрирующей личинки» (СМЛ), предложен P. C. Beaver (1956). СМЛ полиэтиологичен и развивается у человека при заражении яйцами или личинками гельминтов животных.
Кожная форма СМЛ наиболее часто вызвана проникшими в кожу личинками Ancylostomacaninum, A. brasiliense.
По сведениям разных авторов, около 25% населения земного шара заражено анкилостомидозами. Наиболее часто это заболевание встречается в районах с низким уровнем санитарии. Анкилостомидозы — заболевания, распространенные на всех континентах. Очаги данных гельминтозов имеются в Южной и Центральной Америке, Африке, Индостане, Индокитае и на островах Малайского архипелага. Кроме того, анкилостомозы встречаются на Кавказе, в Туркмении, Кыргызстане, Черноморском побережье Краснодарского края, на границе с Абхазией.
СМЛ — это чаще болезнь детей, работников коммунальных служб, садовников, людей, загорающих на пляжах, и других лиц, имеющих прямой контакт с песчаной почвой, загрязненной фекалиями собак и кошек.
Строение возбудителя: половозрелая особь красно-коричневого цвета, самка длиной 9–15 мм, самец до 10 мм. Яйца овальные, бесцветные с тонкой оболочкой, размером 66 × 38 мкм. В центре яиц находятся 4–8 зародышевых клеток. При исследовании через сутки можно увидеть личинку [2, 3].
После внедрения в кожу личинки продвигаются под эпидермисом от нескольких миллиметров до нескольких сантиметров (1–5 см) в день. Активность личинок может продолжаться в течение нескольких недель или месяцев. По пути их продвижения возникает зуд и остается «гирляндообразный» след. В некоторых случаях в месте локализации личинок, даже после их гибели, возникают эпизоды уртикарной сыпи и очаги воспаления кожи. Иногда у больных наблюдаются субфебрильная температура, эозинофилия в периферической крови, может быть кашель [4].
Клиническая картина
Продолжительность инкубационного периода — 40–60 сут. В большинстве случаев количество паразитов невелико, и заболевание протекает бессимптомно. Симптоматика более тяжелых форм зависит от способа проникновения паразита в организм. При проникновении через кожу характерны зудящие папуловезикулезные, пустулезные и эритематозные высыпания на фоне бледной кожи (обычно на конечностях); сохраняются в течение нескольких месяцев. Массивная инвазия может приводить к отекам конечностей. При миграции личинок через дыхательные пути возможны бронхит, пневмония, плеврит. Симптомы поражения желудочно-кишечного тракта: изжога, рвота, боли в эпигастральной области. Симптомы поражения центральной нервной системы: вялость, отставание в умственном и физическом развитии. Наиболее характерное проявление — гипохромная железодефицитная анемия и гипоальбуминемия вследствие хронической кровопотери. В наиболее тяжелых случаях количество эритроцитов снижается до 10 × 1012/л, а содержание Hb — до 100 г/л [4, 5].
Диагностическим тестом следует считать наличие «гирляндообразного» внутрикожно расположенного очага поражения линейной формы, сопровождаемого зудом и/или уртикариями. Комитет Американской академии педиатрии (American Academy of Pediatrics, AAP) с 1993 г. рекомендует считать подобный набор признаков патогномоничным для кожной формы синдрома мигрирующей личинки.
Специфическая диагностика:
- рентгенография грудной клетки;
- сероиммунологические методы — реакция связывания комплемента, реакция непрямой гемагглютинации, иммуноферментный анализ и др.;
- в период миграционной фазы обнаружение личинок в крови и мокроте;
- в период хронической фазы:
- овоскопия фекалий, реже — дуоденального содержимого; яйца анкилостомы и близкого ей некатора морфологически одинаковы, что позволяет поставить только общий диагноз — анкилостомидоз (анкилостомоз);
- лярвоскопия — выявление личинок в фекалиях;
- культивирование на фильтровальной бумаге (метод Харада и Мори);
- гельминтоскопия фекалий — при высокой степени инвазии анкилостомы в фекалиях могут быть обнаружены невооруженным глазом.
Дифференциальный диагноз: с дисгидротической экземой, микозами, контактным дерматитом, атопическим дерматитом [5].
Лечение
Этиотропная (противопаразитарная) терапия включает в себя назначение антигельминтных препаратов (тиабендазол, ивермектин, альбендазол).
Симптоматическая терапия:
- Лечение анемии — препараты железа, поливитамины.
- При выраженных аллергических реакциях — антигистаминные препараты, наружная терапия (комбинированные топические средства глюкокортикостероидные и антибактериальные).
- При возникновении инфекционных осложнений в местах внедрения паразитов — системная антибактериальная терапия.
Диета: специфической диеты для заболевания не предусмотрено. Учитывая такое осложнение, как анемия, питание должно включать достаточное количество белков, жиров, углеводов, минералов и витаминов.
Рекомендовано также употребление продуктов, содержащих фитонциды: хрен, редька, красный перец, черная смородина, черемуха, лимон, лук и чеснок.
Криодеструкция — нанесение жидкого азота на «растущий» конец внутрикожного хода [6].
Описание клинического случая
Пациент А., 1987 г. рождения, обратился к дерматовенерологу амбулаторно-поликлинического отделения БУ ХМАО-Югры СККВД самостоятельно.
Жалобы на момент осмотра на высыпания на коже левой стопы, сопровождаемые периодически возникающим зудом, преимущественно в ночное время. Из анамнеза заболевания: болен в течение двух месяцев, когда впервые появились высыпания на латеральной поверхности левой стопы, далее высыпания распространились на подошвенную поверхность стопы. Самостоятельно применял наружные противогрибковые препараты без эффекта.
Эпидемиологический анамнез: жилищно-бытовые условия удовлетворительные. Появление высыпаний связывает с поездкой в Таиланд и хождением без обуви по песку и земле. Контакт с больными инфекционными заболеваниями отрицает.
Объективно: общее состояние удовлетворительное. Температура тела 36,5 °C. Телосложение правильное, удовлетворительного питания. Периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритм правильный. Печень — у края реберной дуги, селезенка не увеличена. Стул и диурез — без особенностей.
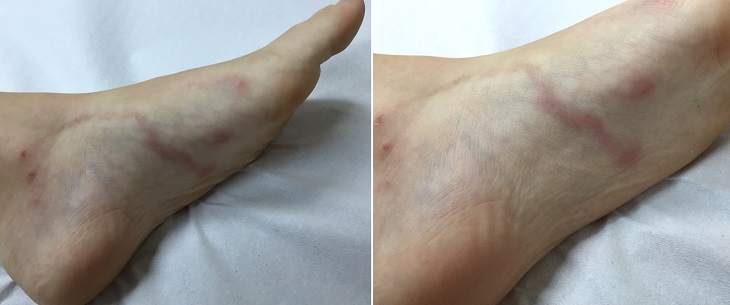
Локальный статус: патологический кожный процесс носит ограниченный характер. Локализуется на коже подошвенной поверхности левой стопы в виде синюшного «гирляндообразного тяжа» до 3,0 см в длину, выступающего над поверхностью кожи, заканчивающегося розовой папулой до 0,8 см; при пальпации папула слегка болезненна, мягко-эластической консистенции (рис. 1а, б). Температурная, болевая и тактильная чувствительность в очаге сохранена. Ногтевые пластины стоп не изменены. Других высыпаний на коже и видимых слизистых оболочках не наблюдается.
.jpg)
Дерматоскопически содержимое высыпаний не визуализируется.
На основании данных анамнеза, клинических проявлений и эпидемиологических данных выставлен предварительный диагноз: «B76.9 Анкилостомидоз неуточненный. Миграция личинок в коже БДУ».
Терапия проводилась совместно с врачом-инфекционистом: мебендазол (Вермокс) 100 мг в сутки после приема пищи 3 дня, наружно краска Кастеллани 2 раза в день 7 дней.
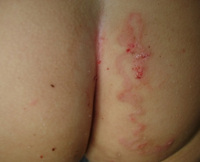
На фоне проводимой терапии отмечалась положительная динамика в виде регресса высыпаний, отсутствия болезненности и уплотнения при пальпации. Свежих высыпаний на коже и видимых слизистых на последующих осмотрах не было выявлено (рис. 2а, б).
_575.jpg)
Заключение
Для точной постановки диагноза и исключения возможных системных осложнений необходим тщательный сбор анамнеза, особенностей локализации высыпаний. Лечение пациентов с геогельминтозами должно обязательно проводиться под контролем врача инфекциониста.
Литература
- Бабаянц Р. С. Кожные и венерические болезни жарких стран. Монография. М.: Медицина, 1972. С. 270–275.
- Акбаев М. Ш., Василевич Ф. И, Балагула Т. В., Коновалов Н. К. Паразитарные и инвазионные болезни животных. М.: Колос, 2001. С. 279–282.
- Учайкин В. Ф. Атлас детских инфекционных заболеваний: атлас-справочник. М.: ГЭОТАР-Медиа, 2009. С. 30–32.
- Скрипкин Ю. К., Мордовцев В. Н. Кожные и венерические болезни: руководство для врачей. Т. 1. М.: Медицина, 1999. 424 (in Russian).
- Вольф К. и др. Дерматология Фицпатрика в клинической практике (учебное пособие) Т. 3. М.: БИНОМ, 2013. 2622.
- Лобзин Ю. В., Козлов С. С., Усков А. Н. Руководство по инфекционным болезням с атласом инфекционной патологии. М.: Медицина, 2000. 348 с.
Е. В. Павлова*, 1
И. В. Улитина*
Ю. Э. Русак**, доктор медицинских наук, профессор
Е. Н. Ефанова**, кандидат медицинских наук
* БУ ХМАО-Югры СККВД, Сургут
** ГБОУ ВПО СурГУ ХМАО-Югры, Сургут
1 Контактная информация: e_v_pavlova@mail.ru
Источник
