Синдром бергера что это за болезнь
Болезнь Бергера – это заболевание почек, связанное с отложением в почках антител, называемых иммуноглобулином типа А (IgA).
Это нарушает способность почек выводить жидкость и фильтровать токсичные вещества. Со временем болезнь Бергера может приводить к появлению крови и белка в моче, повышению артериального давления, отекам.
Болезнь Бергера обычно прогрессирует медленно, годами, а в некоторых случаях больные даже достигают полной ремиссии. У других же развивается тяжелейшая почечная недостаточность.
От болезни Бергера не существует радикального лечения, но некоторые медикаменты могут замедлить развитие болезни.
Поддержание уровня артериального давления в норме и снижение содержания холестерина в крови могут помочь держать болезнь под контролем.
Причины болезни Бергера
Почки человека представляют собой два небольших, размером с кулак, органа, каждый из которых снабжен густой сетью кровеносных сосудов. В почечных нефронах происходит своеобразная фильтрация крови – кровь очищается от токсичных веществ, избытка электролитов и воды.
Отфильтрованные продукты образуют мочу, и выделяются в мочевой пузырь, а далее выходят из организма, когда человек помочится.
Иммуноглобулины типа А – это антитела, которые играет важную роль в иммунной защите человека, атакуя различные чужеродные вещества.
Но при болезни Бергера иммуноглобулины типа А накапливаются в почках, постепенно повреждая их. Исследователи до сих пор не знают точной причины, которая вызывает отложение иммуноглобулина А в почках.
Заболевания и факторы, которые могут быть связаны с нефропатией IgA-типа, включают:
1. Генетические факторы. Болезнь Бергера чаще встречается в некоторых семьях и в определенных этнических группах, что предполагает наследственную природу болезни.
2. Цирроз печени – состояние, при котором здоровые клетки печени умирают, и замещаются соединительной тканью.
3. Целиакия, или глютеновая болезнь – состояние, при котором человек не может переносить глютен (протеин, присутствующий в злаковых).
4. Герпетиформный дерматит, или болезнь Дюринга – кожное поражение, напоминающее герпес, и связанное с глютеновой болезнью.
5. Инфекции, включая ВИЧ/СПИД и многие бактериальные инфекции.
Факторы риска
Риск возникновения болезни Бергера повышается при следующих факторах:
1. Возраст. Болезнь поражает людей любого возраста, но чаще всего – молодых людей в возрасте 15-25 лет.
2. Пол. В Западной Европе и Северной Америке болезнь Бергера в 2 раза чаще поражает мужчин, чем женщин.
3. Национальность. Нефропатия IgA-типа наиболее характерна для народов Кавказа и азиатов, менее характерна для выходцев из Африки.
4. Семейный анамнез. Нередко болезнь Бергера прослеживается в определенном роду, в течение нескольких поколений.
Симптомы болезни Бергера
На ранней стадии болезнь Бергера не вызывает никаких симптомов. Заболевание может незаметно протекать долгие годы, пока не будет случайно обнаружено при обследовании по другому поводу.
Признаки болезни Бергера включают:
1. Повторяющиеся эпизоды выделения темной (чайного цвета) мочи – это является признаком попадания большого количества эритроцитов в мочу. Это может происходить на фоне обычной простуды.
2. Болевые ощущения в области почек.
3. Появление отеков на руках и на ногах.
4. Повышенное артериальное давление.
5. Субфебрильная температура.
При обнаружении крови в моче следует обязательно обратиться к врачу. Кровь в моче может быть вызвана другими заболеваниями или интенсивной физической нагрузкой, но обследование не будет лишним.
Также следует обратиться к врачу при появлении отеков, которые могут говорить о самых разных заболеваниях.
Диагностика болезни Бергера
Если врач подозревает нефропатию IgA-типа, то он может назначить такие анализы:
1. Анализ мочи.
Наличие белка и крови (эритроцитов) в моче может быть признаком болезни Бергера. Это может быть обнаружено в обычном анализе мочи. Врач может назначить дополнительный 24-часовой сбор мочи для анализов.
2. Анализ крови.
При болезни Бергера анализ крови может выявить повышенный уровень креатинина, что говорит о недостаточности почек.
3. Биопсия почек.
Единственный способ подтвердить диагноз – это провести биопсию почек. Во время процедуры врач берет образец ткани при помощи специальной иглы. Затем образец почки изучают, чтобы определить скопление иммуноглобулина А.
Лечение болезни Бергера
Не существует радикального лечения этой болезни. Также нет способа узнать, как будет протекать болезнь у конкретного пациента.
Некоторые больные, по непонятным причинам, достигают длительной ремиссии и живут нормально, имея незначительный уровень белка и эритроцитов в моче. Но почти у половины больных с болезнью Бергера развивается терминальная стадия почечной недостаточности.
Лечение болезни Бергера должно быть направлено на замедление прогрессирования почечной недостаточности и снижение риска связанных с ней осложнений.
Для этого используют такие препараты:
1. Препараты, понижающие артериальное давление. Применение ингибиторов АПФ (периндоприл, рамиприл) и антагонистов АТ-II рецепторов (лозартан, валсартан) может понизить давление и уменьшить выделение белка с мочой.
2. Иммуносупрессоры (препараты, подавляющие иммунитет). Кортикостероидные гормоны (метилпреднизолон) и другие препараты используют для того, чтобы защитить почки. Эти препараты имеют ряд серьезных побочных эффектов, поэтому врач взвешивает все риски перед их назначением.
3. Омега-3 жирные кислоты. Эти полезные вещества, которые присутствуют в рыбьем жире и других продуктах, могут угнетать воспаление в почках, не вызывая серьезных побочных эффектов. Используются в качестве пищевой добавки.
4. Микофенолата мофетил. Это новейший, очень мощный препарат, подавляющий иммунитет. Применятся при неэффективности других средств.
В тяжелых случаях, при почечной недостаточности, больным проводят диализ – очищение крови от токсинов с помощью специального аппарата, в обход почек. При тяжелом повреждении рекомендуется пересадка почек.
Образ жизни и диета
Больным можно предпринять следующие шаги, чтобы помочь своему организму:
1. Перейти на диету с низким содержанием соли. Это поможет держать под контролем артериальное давление, а давление, в свою очередь, не будет повреждать клетки почек. Такая диета поможет свести к минимуму задержку жидкости, и убрать отеки.
2. Употреблять меньше белка. Диета с низким содержанием белка и холестерина помогает замедлить прогрессирование болезни Бергера, и защищает почки.
3. Контролировать свое давление дома. Нужно ежедневно измерять артериальное давление, записывать результаты в дневник и показывать их врачу, чтобы он мог оценить эффективность лечения.
Осложнения болезни Бергера
Течение болезни может быть разным. У некоторых людей годами не наблюдается никаких осложнений. Многие даже не подозревают о своей болезни.
У других больных могут развиваться такие осложнения:
1. Гипертензия.
Повреждение клеток почек ведет к повышению артериального давления, а оно, в свою очередь, продолжает наносить ущерб почкам. Образуется своеобразный «порочный круг».
2. Острая почечная недостаточность.
В результате болезни Бергера почки катастрофически теряют способность фильтровать токсины. Пациент вынужден находиться на гемодиализе, иначе почечная недостаточность приводит к смерти.
3. Хроническая почечная недостаточность.
Механизм развития тот же, что и при острой недостаточности, но ухудшение функции почек происходит постепенно. В обоих случаях больному может понадобиться пересадка почки.
4. Нефротический синдром.
Это группа симптомов, вызванных повреждением почечных клубочков – повышенное содержание белка и эритроцитов в моче, высокий уровень холестерина, отечность.
Профилактика болезни Бергера
Причина болезни Бергера неизвестна, поэтому не существует методов ее профилактики. Если у человека в роду есть случаи этой болезни, то следует поговорить с врачом по этому поводу.
Таким людям рекомендуется следить за состоянием почек, регулярно сдавать анализы мочи, поддерживать в норме уровень холестерина и артериальное давление.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Источник
Дата публикации 22 ноября 2019Обновлено 22 ноября 2019
Определение болезни. Причины заболевания
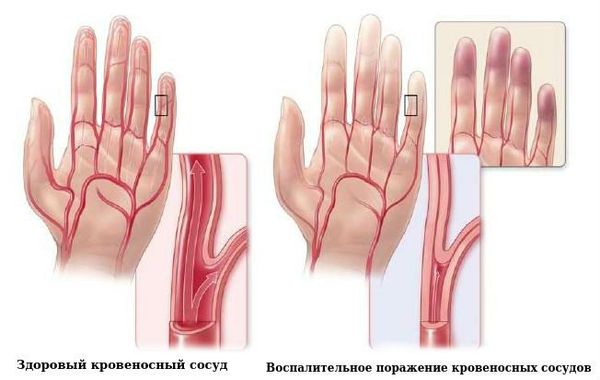
Облитерирующий тромбангиит (или болезнь Винивартера — Бюргера) — это воспалительное поражение кровеносных сосудов, чаще всего артерий мелкого и среднего калибра, а также вен [1]. Облитерация в данном случае означает полное перекрытие просвета сосуда, с прекращением кровотока по нему.
Также следует отметить, что заболевание локализуется преимущественно в дистальных (нижних) сегментах конечностей (кистей рук, стоп) и по мере прогрессирования постепенно затрагивает более проксимальные (верхние) сегменты сосудов.
Редко, но возможно также поражение церебральных (питающих головной мозг) и висцеральных (питающих внутренние органы) сосудов [2].
До настоящего времени причины данного заболевания так до конца и не выяснены. Но на основании многолетних наблюдений за пациентами с облитерирующим тромбангиитом удалось выявить некоторые причинно-следственные связи. К ним можно отнести:
- Наследственность, т. е. если данное заболевание наблюдалось хотя бы у одного из кровных родственников (у бабушки, дедушки, мамы, папы или кого-то из братьев и сестёр).
- Аутоиммунный механизм повреждения сосудов циркулирующими иммунными комплексами. В этом случае иммунная система человека вместе защиты организма человека от внешних воздействий, таких как вирусы, бактерии, паразиты и др. возбудители инфекций, начинает повреждать собственные клетки, “считая” их врагами. По каким причинам это происходит, к сожалению, медицине до сих пор точно неизвестно.
- Самая главная причина, без которой заболевание не развивается, даже если у человека есть наследственная предрасположенность и аутоиммунная настроенность организма — это табакокурение. В настоящее время выяснено, что 98 % больных облитерирующим тромбангиитом, а по некоторым данным 100 %, являются злостными курильщиками. Именно в связи с этим заболевание еще называют “болезнью молодых курильщиков” [3].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы облитерирующего тромбангиита
В первую очередь надо сказать о том, что облитерирующий тромбангиит чаще всего поражает молодых людей в возрасте от 25 до 40 лет. Это отличает его от атеросклероза артерий, который развивается в более зрелом возрасте: после 40-45 лет. Также нужно отметить, что вначале заболевание поражает именно мелкие артерии пальцев кистей и стоп, а затем, по мере прогрессирования, постепенно переходит на более крупные артерии. Ниже перечислены основные симптомы, которые беспокоят пациентов.
Функциональные изменения, которые проявляются периодической зябкостью (ощущением, что часть тела мёрзнет) кистей или стоп, парестезиями (чувством “ползания мурашек”, онемения, покалывания) дистальных сегментов верхних и нижних конечностей, повышенной чувствительностью к холоду.
Мигрирующий тромбофлебит поверхностных вен — состояние, при котором в поверхностных венах, чаще нижних конечностей, возникает воспаление стенки и образование тромба. Мигрирующим он называется потому, что вена с течением времени часто воспаляется на новых участках, ранее не затронутых. Прежние воспаления при этом могут стихать, но они оставляют после себя следы в виде перекрытия просвета вены или утолщения её стенок. Основные проявления, которые беспокоят пациента — это болезненность по ходу воспалённых вен, их покраснение и уплотнение.
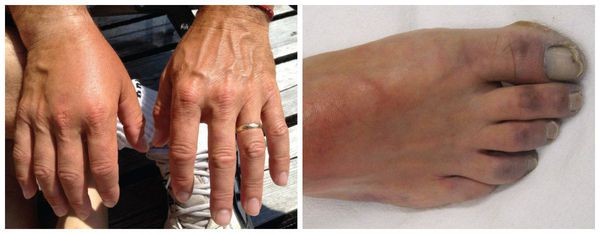
Симптом Гольдфлама — боль и слабость в конечности, возникающая при активных движениях. С течением времени боль начинает беспокоить в состоянии покоя и даже по ночам. Характерно изменение цвета кожных покровов, проявляющееся бледностью и цианозом (посинением), сначала эти изменения проявляются только если конечность высоко приподнять, но затем они становятся стойкими и не зависят от положения конечности.
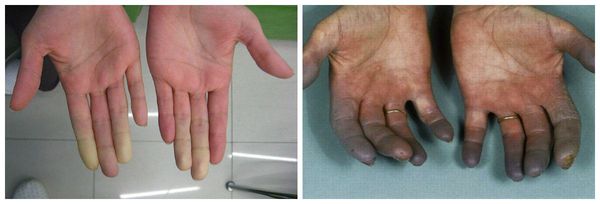
Симптом Бергера — проявляется, когда больной приподнимает конечность и фиксирует её в таком положении до ощущения лёгкой усталости, кожные покровы при этом значительно бледнеют, а через 2-3 минуты после опускания конечности возникает цианоз кожных покровов.
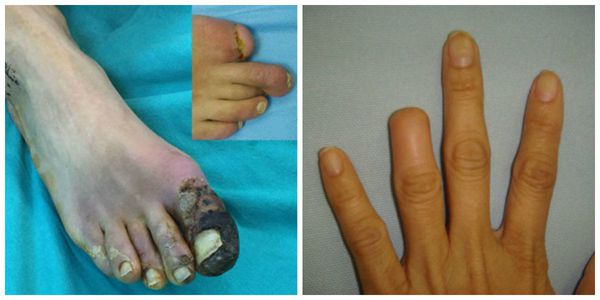
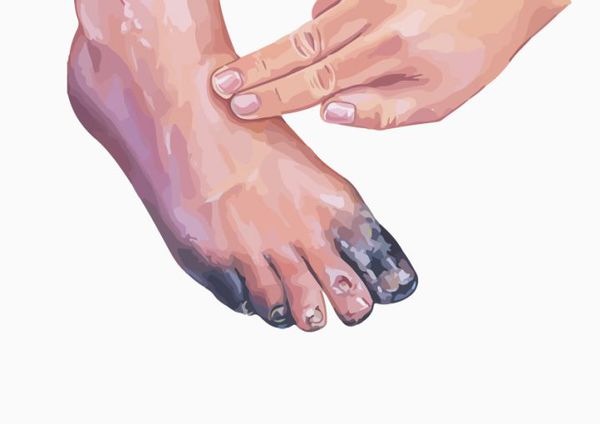
Трофические расстройства — возникают в результате недостатка поступления питательных веществ вместе с кровью: вначале развивается ангидроз (отсутствие потоотделения) или гипергидроз (повышенная потливость), позже появляются отёки, гиперпигментация (потемнение кожи), атрофия (истончение) или индурация (набухание и уплотнение) кожи, уменьшение объёма мышц, трофические язвы (дефект кожи в результате отмирания клеток) и в кульминации развитие гангрены пальцев т. е. полное отмирание всех тканей пальца [4].
Патогенез облитерирующего тромбангиита
Первичными в звене патогенеза облитерирующего тромбангиита считаются наследственность и генетическая предрасположенность. В последние годы признаётся важная роль собственных антигенов гистосовместимости (совместимости тканей) в осуществлении ряда основных функций иммунитета человека. Это создаёт предпосылки для понимания механизмов взаимосвязи между антигенами совместимости тканей (они ещё называются HLA-антигены, или human leukocyte antigens) и болезнями. Считается, что эти гены регулируют иммунный ответ и являются посредниками в различных иммунологических реакциях, в том числе патологических (вызывающих заболевание) [1]. Однако даже наличие наследственности и генетической предрасположенности не приводит к развитию заболевания без внешних провоцирующих факторов, основным из которых является табакокурение.
Важно знать, что для развития заболевания не нужен большой стаж курения и не нужно выкуривать по несколько пачек сигарет, достаточно 1-2 сигарет в сутки и через промежуток времени от месяца до года могут возникнуть симптомы заболевания. Но только в том случае, если у пациента имеется генетическая предрасположенность.
Итак, когда необходимые звенья патогенеза собрались в цепь и были запущены курением, в сосудах мелкого и среднего калибра поэтапно начинают развиваться патологические изменения.
Никотин, содержащийся в табаке, попадает в кровь и начинает воздействовать на внутреннюю поверхность сосудов — эндотелий. В результате нормальный эндотелий становится изменённым и организм начинает воспринимать его как чужеродный, опасный для себя. При этом запускается механизм выработки циркулирующих иммунных комплексов (это специальные защитники нашего организма для борьбы с чужеродными клетками). Иммунные комплексы в крови взаимодействуют с эндотелием сосудов и начинают атаковать его. В результате в стенке артерии или вены возникает множество повреждённых участков, стенки сосудов воспаляются и утолщаются.
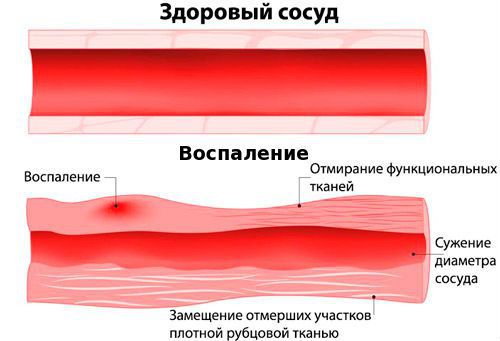
В таком воспалённом сосуде происходит стаз кровотока (замедление, сгущение) и образуются тромбы. Эти сгустки крови перекрывают просвет сосуда, кровоснабжения тканей ухудшается, что, в свою очередь, является причиной нарушения трофики (клеточного питания) и возникновения клинических симптомов заболевания.
Если попытаться кратко обобщить схему патогенеза, то она будет выглядеть примерно следующим образом: генетическая предрасположенность → курение → запуск аутоиммунного процесса → возникновение отёка сосудистой стенки и её повреждения → тромбозы на уровне микроциркуляторного русла → трофические нарушения тканей [5][7].
Классификация и стадии развития облитерирующего тромбангиита
Классификация по течению заболевания.
- Острое — характерно для пациентов в возрасте от 18 до 25 лет. Типично очень быстрое развитие выраженных клинических симптомов, начиная от боли в поражённых сегментах и заканчивая гангреной.
- Подострое — проявляется волнообразным течением, при котором сочетаются периоды обострения заболевания с периодами ремиссии (стихания).
- Хроническое — данный вариант является наиболее благоприятным для пациента. Развивается он чаще всего в возрасте 30-35 лет с характерными, незначительно выраженными симптомами (чувство “ползания мурашек”, онемение, покалывание, зябкость, редкие боли при нагрузке, которые в покое не беспокоят) и нечастыми, невыраженными эпизодами обострений заболевания.
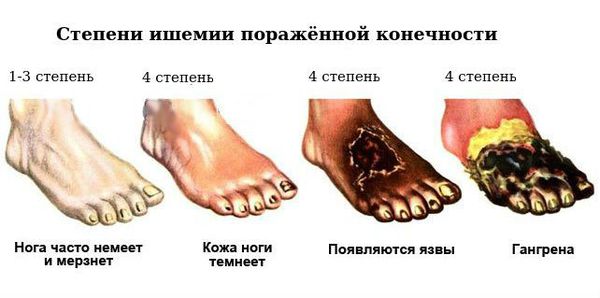
Классификация по степени ишемии (недостаточности кровообращения и трофики тканей) поражённой конечности.
- Первая степень — проявляется незначительными клиническими симптомами: неинтенсивные боли, ощущение онемения, “мурашек”, покалывания, похолодания. Симптомы могут быть спровоцированы двигательной активностью, а также холодным воздействием окружающей среды.
- Вторая степень — к ней относятся явления перемежающей хромоты, которые проявляются следующим образом: через определённый промежуток времени двигательной активности поражённой конечностью в ней возникает боль, которая при продолжении активности значительно усиливается, а при двигательном покое снижается или полностью купируется (исчезает).
- Третья степень — характеризуется возникновением болевых ощущений в поражённой конечности в покое. Боль покоя значительно нарушает качество жизни пациента, он находится в постоянном нервном возбуждении, нарушается сон.
- Четвёртая степень — является завершающей стадией заболевания. На данном этапе возникают язвенно-некротические изменения в поражённой конечности, вплоть до гангрены [8][10].
Осложнения облитерирующего тромбангиита
Если пациент не придаст значения симптомам заболевания и вовремя не обратится за консультацией к специалисту, возможно развитие тяжёлых осложнений, которые значительно нарушат качество жизни больного. Поэтому крайне важно диагностировать заболевание на наиболее ранней клинической стадии и своевременно начать необходимое лечение. К основным осложнениям заболевания можно отнести симптомы, которые возникают на последних стадиях заболевания.
- Постоянная боль высокой интенсивности, которая нарушает сон пациента и его привычный ритм жизни и требует частого приёма обезболивающих средств, дающих слабый эффект.
- Трофическая язва поражённого сегмента конечности, которая даёт выраженный болевой синдром и крайне долго заживает.
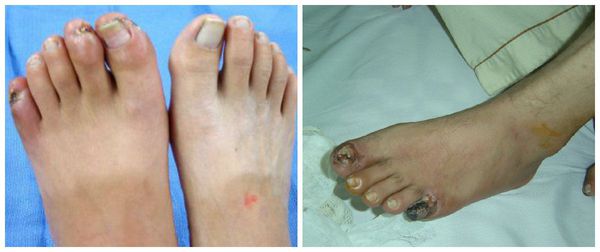
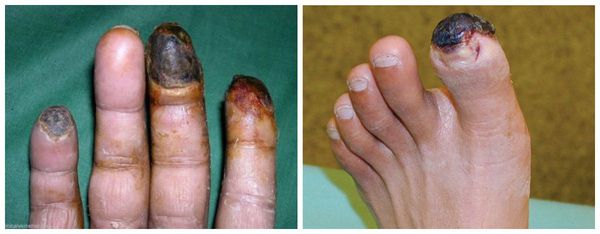
- Гангрена (омертвление) поражённого участка тела, которая потребует ампутации (хирургического удаления) фаланг пальцев, целого пальца, кисти или стопы, а иногда даже более высокая ампутация (на уровне верхней трети голени).
- В результате мигрирующего тромбофлебита поверхностных вен возможно нарастание и переход тромба в глубокие вены нижних конечностей с возможным отрывом и миграцией сначала в правые отделы сердца, а из правого желудочка в лёгочную артерию (такая ситуация в медицине носит название “тромбоэмболия лёгочной артерии”). Это наиболее грозное осложнение, которое может возникнуть практически на любой стадии заболевания. Опасность тромбоэмболии лёгочной артерии заключается в том, что при закупорке ствола лёгочной артерии и/или её главных ветвей возникает экстренная жизнеугрожающая ситуация, которая нередко заканчивается для больного фатально. Если же тромб закрывает лёгочные артерии более мелкого калибра (долевые или сегментарные артерии), то эта ситуация при должном лечении заканчивается более благополучно. В таком случае больного, скорее всего, длительное время будет беспокоить одышка при нагрузках [1][4][6].
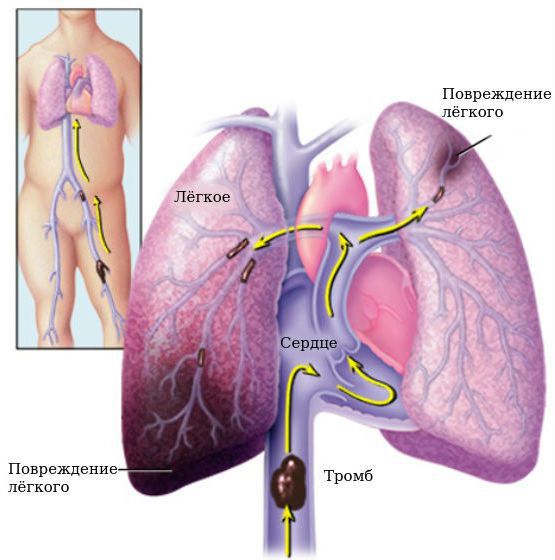
Диагностика облитерирующего тромбангиита
Диагноз облитерирующего тромбангиита выставляется на основании характерной клинической симптоматики у курящих пациентов в возрасте от 25 до 40 лет. Подтверждается диагноз при наличии характерных данных, полученных при помощи объективного осмотра и лабораторно-инструментальных методов исследования.
При объективном осмотре пациента необходимо тщательно обследовать поражённый сегмент конечности, чтобы выявить возможные трофические изменения. Также нужно обязательно провести пальпацию (исследование с помощью ощупывания) пульсации следующих артерий: тыльной артерии стопы, передней и задней большеберцовых артерий, подколенной артерии, лучевой и локтевой артерий. Уже на этом этапе исследования можно выявить поражение артерий, выражающееся в отсутствии пульса при их пальпации.
При лабораторном исследовании крови специфичных изменений практически не бывает: скорость оседания эритроцитов не повышается, увеличения числа лейкоцитов нет). Но обращает на себя внимание частое (в 60 % случаев) повышение у больных с тромбангиитом С-реактивного белка крови (выявляется при биохимическом анализе крови) и циркулирующих иммунных комплексов (выявляется при иммунологическом анализе крови) [1].
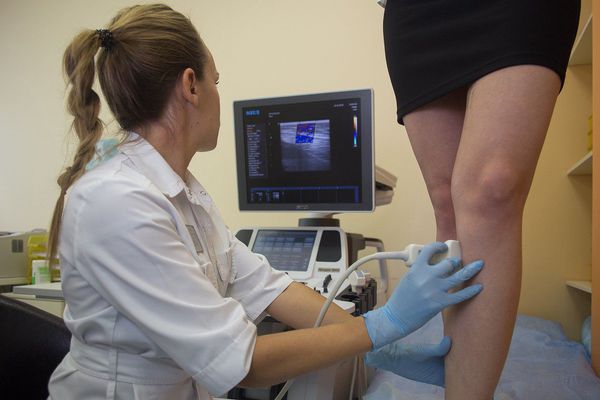
Из инструментальных методов в первую очередь следует использовать ультразвуковое исследование (УЗИ) сосудов верхних и нижних конечностей. С помощью УЗИ удаётся выявить большинство изменений дистального артериального русла (воспаление, утолщение стенок сосудов, наличие тромбов, наличие и характер кровотока).
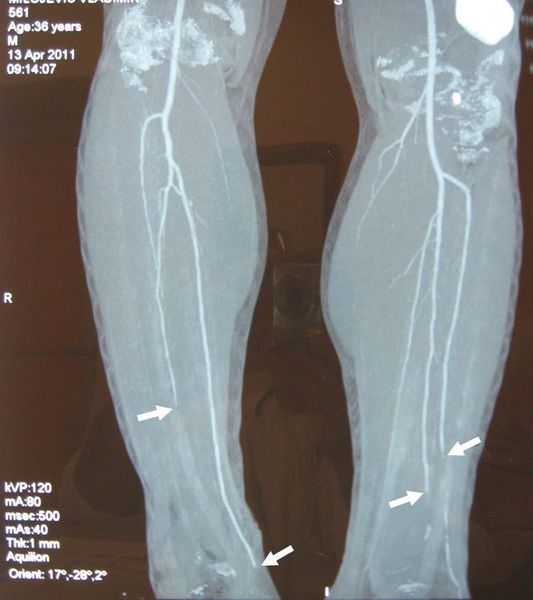
Наиболее точным и информативным методом диагностики является рентгенконтрастная ангиография, она заключается во введении в артериальное русло специального рентгенконтрастного вещества и исследование его продвижения по артериям. Этот метод используется только в стационарных условиях, т. е. только при госпитализации пациента. Необходимость в этом исследовании возникает, когда имеются противоречивые данные УЗИ сосудов и когда планируется хирургическое лечение заболевания [9][13].
Лечение облитерирующего тромбангиита
Первым делом следует сказать о том, что при наличии тех или иных симптомов заболевания пациенту не следует заниматься самолечением, необходимо сразу обратиться к квалифицированному специалисту.
Наиболее важным в лечении пациентов с облитерирующим тромбангиитом является изменение образа жизни, в первую очередь категорический отказ от курения, причём строгий и одномоментный. Воздействие даже самых малых доз никотина вызывает значительное прогрессирование заболевания. Также рекомендуется активный двигательный режим (ходьба не менее 1,5-2,0 часов в сутки или 6000-10000 шагов), соблюдение определённой диеты:
- необходимо резко ограничить употребление продуктов, богатых холестерином (животные жиры, сливочное масло, сливки, яйца), легкоусвояемых углеводов, поваренной соли (до 3-5 г), продуктов, содержащих экстрактивные вещества (больше всего их в мясе, рыбе, птице).
- увеличить употребление морепродуктов, продуктов, богатых солями калия, магния, витаминами, растительной клетчаткой (сухофрукты, отруби, нежирные кисломолочные продукты, орехи, свежие овощи, фрукты, зелень, печёный картофель).
К консервативным методам лечения следует отнести назначение лекарственных препаратов, направленных на борьбу с воспалением сосудистой стенки и тромбообразованием. Для борьбы с воспалением наиболее эффективны препараты из группы простогландинов, при их неэффективности используют группу глюкокортикостероидов. Для профилактики тромбообразования назначают дезагрегантную терапию, если же имеют дело со свершившимся свежим тромбозом используют антикоагулятную терапию (разжижает кровь и препятствует её свертываемости).
Арсенал хирургических методов лечения данного заболевания невелик, а его эффективность не столь высока. Сюда можно отнести две группы операций: реконструктивные и инвалидизирующие. К первой группе относятся операции, направленные на восстановление и улучшение кровоснабжения поражённой конечности, например бедренно-берцовое шунтирование, артериализация венозного кровотока стопы, балонная ангиопластика берцовых артерий.
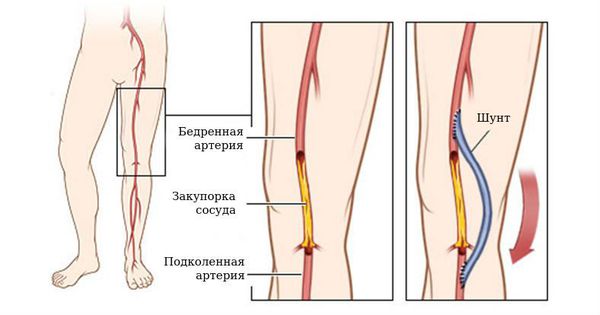
Ко второй группе относятся всевозможные ампутации конечностей, в которых восстановить кровоток не представляется возможным [4][10][12].

Прогноз. Профилактика
Прогноз при облитерирующем тромбангиите в сравнении с атеросклерозом в целом благоприятный, но только при категорическом отказе пациента от курения. Если сравнить две группы людей, получающих адекватное лечение по поводу облитерирующего тромбангиита, где в одной группе пациенты продолжат курить, а в другой нет, то в группе курильщиков риск возникновения обострения заболевания и быстрого его прогрессирования будет значительно выше [4].
Летальность (смертность) среди больных не превышает смертности в общей популяции. Чаще всего смертельные исходы возникают при поражении сосудов кишечника (что бывает крайне редко), распространённом поражении сосудов верхних и нижних конечностей, при тромбоэмболии ветвей лёгочной артерии. Если не проводить адекватного лечения у 70 % пациентов в течение первых трёх лет от начала заболевания возникает необходимость в выполнении различных ампутаций.
Профилактика заболевания заключается в соблюдении правил здорового образа жизни:
- категорическом отказе от курения;
- правильном питании;
- активном двигательном режиме (ежедневная ходьба, лёгкий бег, скандинавская ходьба, катание на велосипеде, плавание);
- соблюдении режима сна и бодрствования (необходим полноценный ночной сон длительностью 6-8 часов в сутки).
Важную роль в профилактике многих заболеваний организма, в том числе облитерирующего тромбангиита, играет состояние психического здоровья. Поэтому нужно постараться исключить из своей жизни стресс, нервное возбуждение или, по крайней мере, постараться быть более спокойным, проводить сеансы разгрузки нервной системы (прогулки на природе, медитации, хобби, и др.). Также для профилактики заболевания важно регулярно проходить плановые медицинские осмотры, а при возникновении каких-либо жалоб на состояние здоровья — своевременно обращаться к доктору.
Источник
