Синдром бурхаве в неотложной абдоминальной хирургии
Показания и этапы операции при разрыве дистального отдела пищевода (синдроме Бурхаве)
а) Показания к операции при спонтанном разрыве пищевода (синдроме Бурхаве). Синдром Бурхаве — перфорация дистального пищевода вследствие сильной рвоты — будучи распознан на ранних сроках всегда приводит к необходимости хирургического лечения.
Описаны случаи, когда такая перфорация была распознана через несколько дней после возникновения, причём к тому времени она была хорошо отграничена. Решение в пользу консервативного лечения можно принять, если у больного нет лихорадки и признаков сепсиса, а при введении в пищевод водорастворимого контраста обнаруживают хорошее отграничение полости перфорации, содержимое которой дренируется обратно в пищевод.
Однако большинству больных с синдромом Бурхаве необходимо хирургическое лечение. Этот диагноз обычно может быть заподозрен на основании клинических проявлений. Его необходимо подтвердить рентгенографией пищевода с водорастворимым контрастным веществом. Это исследование также поможет определить локализацию дефекта во время хирургической эксплорации.
P.S. Синдром Бурхаве в отечественной литературе называется как спонтанный разрыв пищевода.
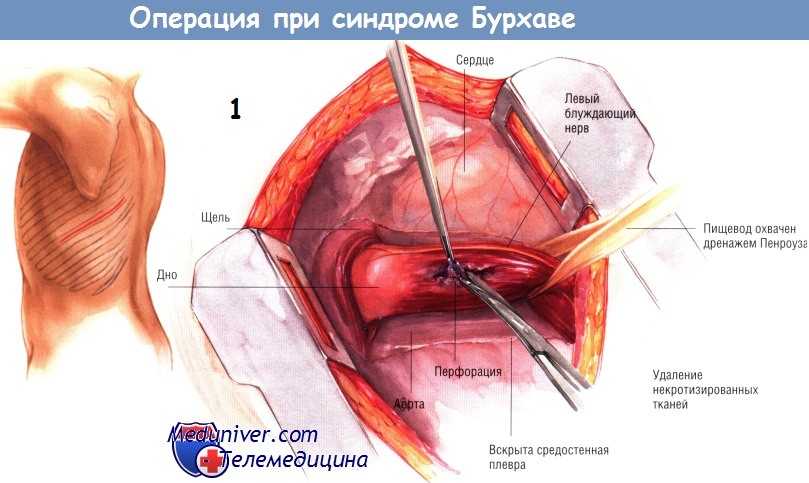
б) Техника и этапы операции при разрыве дистального отдела пищевода (синдрома Бурхаве). Больного укладывают в положение для левосторонней боковой торакотомии. В плевральную полость входят через шестое или седьмое межреберье. Обычно инфицируется левая плевральная полость, её содержимое следует отправить для бактериологического исследования (посев культуры возбудителя) и затем тщательно промыть.
Плевру средостения широко раскрывают, мобилизуют пищевод и обводят его дренажем Пенроуза. Обычно перфорация бывает расположена на 2-3 см выше соединения пищевода и желудка на левой боковой стенке пищевода. Все некротические и нежизнеспособные ткани удаляют, находят края здоровой слизистой оболочки и мышечного слоя. Перфорацию ушивают в два слоя: слизистую оболочку сшивают синтетической рассасывающейся нитью № 3/0, после чего закрывают мышечный слой шёлком № 3/0. Конечно же, следует быть осторожным и не сузить просвет пищевода.
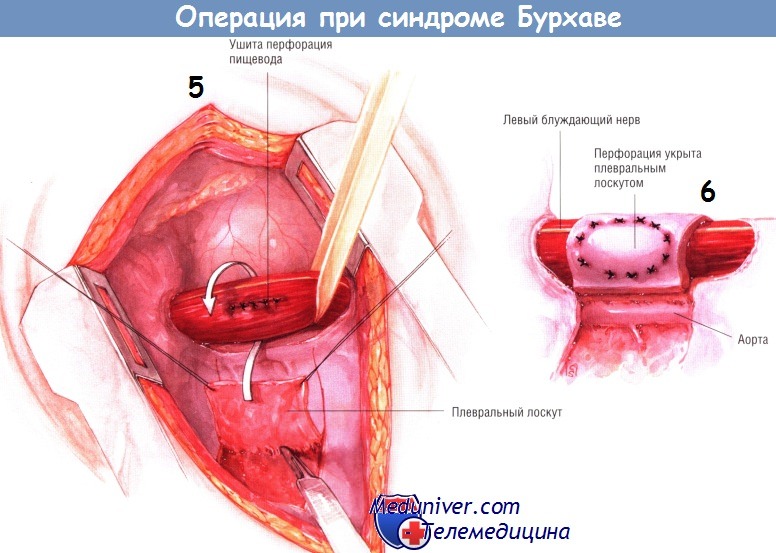
Швы на пищеводе укрепляют лоскутом из париетальной плевры, стараясь защитить место пластики пищевода, поскольку синдром Бурхаве — угрожающее жизни состояние с высокой летальностью в случае несостоятельности швов пищевода и формирования пищеводно-плеврального свища. Выделяют плевральный лоскут длиной, достаточной для обёртывания пищевода по всей окружности.
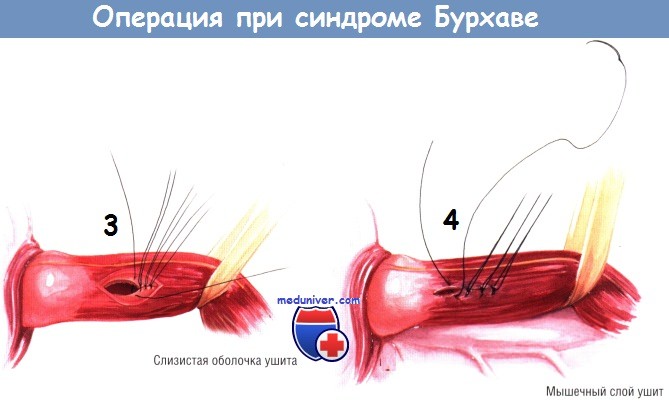
Вследствие воспалительного процесса плевра бывает утолщена и хорошо васкуляризована. Плевральный лоскут проводят за пищеводом и вокруг него циркулярно. Его нужно фиксировать к стенке пищевода по периферии места пластики рядом швов синтетическими рассасывающимися нитями. Эти швы должны проходить через плевральный лоскут насквозь и частично через толщину стенки пищевода.
Необходима осторожность, чтобы во время этой процедуры не ранить блуждающие нервы. Плевральную полость тщательно промывают раствором антибиотика. В неё устанавливают два дренажа: один — в области купола плевры, а второй подводят к месту пластики пищевода. Послойно зашивают рану на грудной стенке.
P.S. Операция может быть выполнена из верхнесрединной лапаротомии с сагитаттивной диафрагмотомией и заключаться в ушивании разрыва нижней трети пищевода двухрядным швом и пластикой с помощью гастропексии, которая одновременно является антирефлюксной операцией. Питание больного может проводиться через назоеюнальный зонд или гастростому.
– Также рекомендуем “Показания и методика операции выключения пищевода при его разрыве (синдроме Бурхаве)”
Оглавление темы “Этапы операций на пищеводе.”:
- Показания и этапы эзофагэктомии через пищеводное отверстие диафрагмы с эзофагогастроанастамозом
- Показания и методика удаления пищевода через пищеводное отверстие диафрагмы с пластикой сегментом толстой кишки
- Показания и этапы пластики желудком после удаления гортани, глотки и пищевода (ларингофарингэктомии)
- Методика и этапы пластики тощей кишкой после удаления гортани, глотки и пищевода (ларингофарингэктомии)
- Показания и этапы реконструкции пищевода (эзофагопластики) толстой кишкой за грудиной
- Показания и этапы операции при разрыве дистального отдела пищевода (синдроме Бурхаве)
- Показания и методика операции выключения пищевода при его разрыве (синдроме Бурхаве)
- Методика и этапы закрытия эзофагостомы
- Методика и этапы восстановления пищевода при перфорации шейного отдела
- Методика и этапы восстановления пищевода при перфорации грудного отдела
- Методика и этапы операции при трахеопищеводном свище
Источник
Показания и методика операции выключения пищевода при его разрыве (синдроме Бурхаве)
а) Показания к выключению пищевода при его разрыве (синдроме Бурхаве). Большинство больных с синдромом Бурхаве в случае его раннего распознавания могут быть подвергнуты торакотомии, хирургической обработке и пластике пищевода с укреплением швов плевральным лоскутом.
Однако у некоторых пациентов, поступающих к хирургу через несколько дней после перфорации, при выполнении торакотомии обнаруживают, что изменения стенки пищевода настолько тяжелы, что выполнить его пластику невозможно и нет никакой надежды на его первичное заживление. Обычно эти больные находятся в критическом состоянии и бывают кандидатами для выведения пищевода наружу и его выключения из пассажа пищи.
Кроме того, такая операция может понадобиться и больным, у которых после первичной пластики пищевода с укреплением швов плеврой возникла несостоятельность швов и свищ в плевральную полость. Такое вмешательство выполняют больным в критическом состоянии для спасения их жизни. Если больной выживет, скорее всего, понадобится операция замещения, как минимум, дистального отдела пищевода.
б) Техника и этапы операции выключения пищевода при его разрыве (синдроме Бурхаве). Больного укладывают навзничь. Обрабатывают и обкладывают стерильным бельём как живот, так и левую половину шеи. Доступ на шее создают по переднему краю левой грудино-ключично-сосцевидной мышцы. Углубляют разрез через подкожную мышцу шеи. Пересекают лопаточно-подъязычную мышцу и среднюю щитовидную вену.
Чехол сонной артерии отводят латерально, а трахею и щитовидную железу медиально. Находят пищевод. Выделяют шейный отдел пищевода, остерегаясь повреждения возвратных гортанных нервов. Когда пищевод будет мобилизован, его пересекают степлером чуть ниже верхней апертуры грудной клетки. Проксимальный конец выводят наружу как терминальную шейную эзофагостому. Позднее, при закрытии шейного доступа, на дистальный конец пересечённого пищевода накладывают два шва шёлком № 3/0, нити выводят наружу через рану. В последующем, при повторной операции восстановления пищевода, эти нити помогут хирургу быстро найти его дистальный конец.
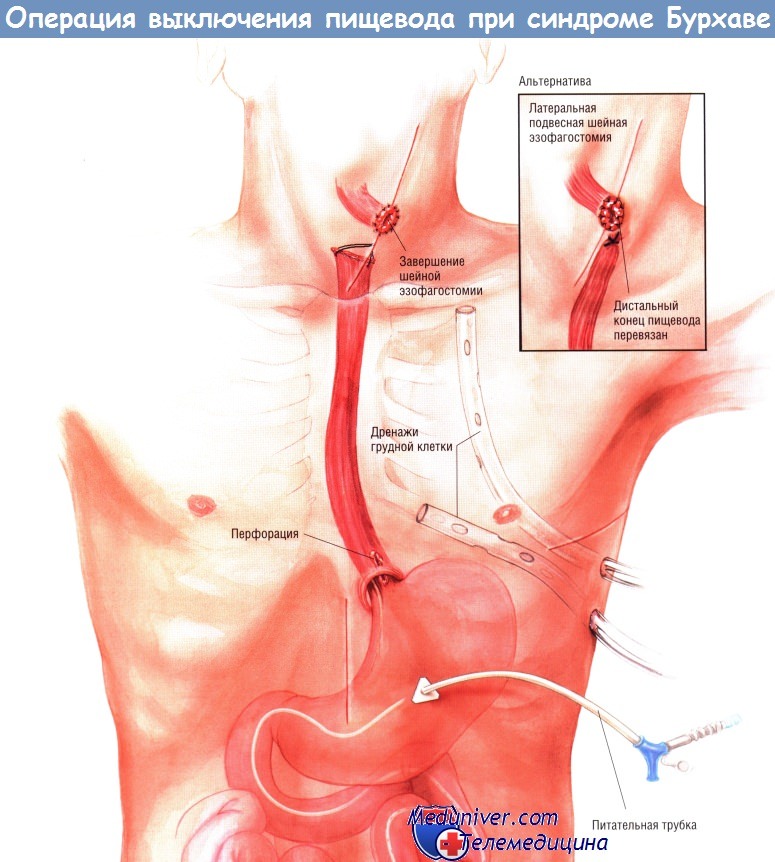
В прошлом хирурги не решались пересекать шейный отдел пищевода, считая, что в будущем наложить анастомоз между его концами не удастся. Однако в настоящее время установлено, что при условии адекватной мобилизации соустье шейного отдела пищевода «бок в бок» в перспективе выполнимо.
Тем не менее существует альтернативный подход: мобилизация шейного отдела пищевода, выведение его на кожу и выполнение боковой эзофагостомии (на петле) с перевязкой дистального отдела пищевода прочной (№ 0 или 1) синтетической рассасывающейся нитью. Такую альтернативную операцию нередко предпочитают потому, что боковую эзофагостому проще закрыть впоследствии (когда больной поправится), раскрыв дистальный шов дилататором (Maloney или цервикальным) и ушив отверстие на стенке пищевода в два слоя.
После выполнения шейной эзофагостомии рану шеи промывают раствором антибиотика и послойно зашивают. Не меняя положения больного, делают небольшой разрез по средней линии живота, через него накладывают питательную еюностому на трубке, обычно применяемой для гастростомии. Кроме того, некоторые хирурги предпочитают мобилизовать внутрибрюшную часть пищевода, приподнять оба блуждающих нерва и завязать лигатуру вокруг дистального отдела пищевода, чтобы предупредить желудочно-пищеводный рефлюкс. Нить должна быть из прочного синтетического рассасывающегося материала.
Хотя некоторые хирурги и считают, что одной лишь гастростомии достаточно для предупреждения желудочно-пищеводного рефлюкса, однако мы предпочитаем в большинстве случаев лигировать внутрибрюшную часть пищевода. Брюшную полость промывают раствором антибиотика и зашивают рану.
После этого положение больного на операционном столе меняют: его поворачивают на правый бок для выполнения левосторонней боковой торакотомии. В плевральную полость проникают через шестое или седьмое межреберье. Левая плевральная полость обычно загрязнена пищей, потому её следует тщательно промыть раствором антибиотика. Широко раскрывают плевру средостения и очищают его.
Иногда вследствие значительного обсеменения и воспалительных изменений место перфорации найти не удаётся. Тем не менее, если место повреждения удаётся идентифицировать, некротические ткани удаляют и закрывают перфорацию в два слоя так, как это было описано в предыдущей статье «Восстановление пищевода при синдроме Бурхаве». В плевральной полости оставляют два дренажа. Одна трубка должна находиться внизу плевральной полости, около перфорации пищевода. Вторую трубку устанавливают у купола плевры. Плевральную полость вновь тщательно промывают раствором антибиотика и послойно зашивают рану грудной стенки.
– Также рекомендуем “Методика и этапы закрытия эзофагостомы”
Оглавление темы “Этапы операций на пищеводе.”:
- Показания и этапы эзофагэктомии через пищеводное отверстие диафрагмы с эзофагогастроанастамозом
- Показания и методика удаления пищевода через пищеводное отверстие диафрагмы с пластикой сегментом толстой кишки
- Показания и этапы пластики желудком после удаления гортани, глотки и пищевода (ларингофарингэктомии)
- Методика и этапы пластики тощей кишкой после удаления гортани, глотки и пищевода (ларингофарингэктомии)
- Показания и этапы реконструкции пищевода (эзофагопластики) толстой кишкой за грудиной
- Показания и этапы операции при разрыве дистального отдела пищевода (синдроме Бурхаве)
- Показания и методика операции выключения пищевода при его разрыве (синдроме Бурхаве)
- Методика и этапы закрытия эзофагостомы
- Методика и этапы восстановления пищевода при перфорации шейного отдела
- Методика и этапы восстановления пищевода при перфорации грудного отдела
- Методика и этапы операции при трахеопищеводном свище
Источник
Выражение «Чтоб тебя разорвало!» может оказаться суровой реальностью, если речь идет о большом перепое и вежливых попытках сдержать рвущееся наружу содержимое желудка. Редко-редко, но такая ситуация может привести к самому настоящему разрыву пищевода. Эта патология получила название синдром Бурхаве. Раньше она означала для пациента смертный приговор. Сегодня шансы на выживание весьма высоки. MedAboutMe разбирался, как можно довести себя до разрыва пищевода и что при этом происходит.
Барогенетическая травма пищевода: что это такое?
Само название «барогенетическая травма» подразумевает, что развивается она из-за повышенного давления. То есть, наблюдается попытка рвоты, точнее — попытка сдержать мощный рвотный позыв. Врачи ассоциируют ее с неумеренным потреблением спиртных напитков в приличном обществе — отсюда другое название спонтанного разрыва пищевода — «банкетный пищевод».
В пищевод забрасывается содержимое желудка и газы, а верхний пищеводный сфинктер, который блокирует попадание пищи обратно в ротовую полость, намертво спазмируется. Это приводит к опасной для здоровья и жизни человека ситуации. Внутри пищевода резко повышается давление — до 150 мм рт.ст. и более, стенки пищевода не выдерживают, и он рвется вдоль оси органа. Длина такого разрыва обычно составляет от 4-5 до 12 см. Чаще всего это происходит в нижней трети грудного отдела.
Еще в прошлом веке смертность при синдроме Бурхаве достигала 80%. Сегодня при своевременном оказании медицинской помощи и доставке пациента в больницу эта патология убивает 30-40% пациентов. Вероятность смерти возрастает в 2 раза, если помощь оказывается более чем через сутки.
Единственный вариант лечения — экстренная операция по зашиванию пищевода.
Кому грозит синдром Бурхаве?
Разрыв пищевода первым описал голландский доктор Герман Бурхаве в 1724 году при препарировании трупа голландского адмирала, скоропостижно скончавшегося от медиастинита — воспалительного процесса, развившегося в средостении, то есть в средних отделах грудной полости. Приступ развился у адмирала во время бурного застолья. Смерть наступила в течение суток.
У еще живого пациента разрыв пищевода удалось застать только в 1858 году, но лечить его врачи еще не умели. Наконец, первый случай излечения были зарегистрирован лишь в 1947 году — при помощи дренирования плевральной полости.
Разрыв пищевода — редкая патология. Она развивается у трех человек на миллион. И только в 24% случаев ее можно считать спонтанной. Основная группа риска — мужчины от 40 до 60 лет, любящие плотно покушать и «масштабно посидеть» за бутылочкой горячительного напитка.
Только 5% людей, у которых произошел разрыв пищевода, были здоровы. Среди предрасполагающих факторов — различные болезни и состояния: язва пищевода на фоне ГЭРБ, лекарственный эзофагит, инфекционные язвы у людей с ВИЧ-инфекцией и др.
В перечень других, намного более редких причин синдрома Бурхаве входят сверхнагрузки (занятия тяжелой атлетикой), сложные и тяжелые роды, проглатывание агрессивных химических веществ.
В подавляющем большинстве случаев синдром Бурхаве — результат неумеренного обжорства и пьянства. Но в августе 2019 года врачи из Калифорнии описали случай разрыва пищевода у бегуна на ультрадлинные дистанции.
37-летний мужчина впервые совершал забег на 100 миль (чуть более 160 км). На фоне переутомления у него развилась рвота такой силы, что, по словам самого пациента, он боялся, что у него сломаются ребра. После этого он почувствовал сильную боль в животе и груди, но пытался изо всех сил восстановить дыхание. В результате его отправили в больницу с подозрением на сердечный приступ, где при помощи рентгена был диагностирован синдром Бурхаве.
Врачи сообщают, что это первый известный случай разрыва пищевода у спортсмена. По их словам, 95% бегунов на такие дистанции страдают от желудочно-кишечных расстройств во время забега, однако подобные осложнения раньше никогда не регистрировались. Возможно, все дело в том, что вскоре после начала соревнований бегун принял нестероидный противовоспалительный препарат.
Почему синдром Бурхаве опасен для здоровья и жизни?
Из-за того, что эта патология встречается довольно редко, врачи обычно сразу не распознают ее. По оценкам экспертов, в половине случаев правильный диагноз ставится с большим запозданием. До этого момента содержимое желудка, разбросанное по окрестным тканям, является источником воспаления, развития гнойных процессов и интоксикации (отравления) организма, что приводит к смерти человека в 25-85% случаев. Нередко правильный диагноз ставится уже только после смерти человека, в процессе вскрытия его тела.
Клинические проявления спонтанного разрыва пищевода
По своим клиническим проявлениям синдром Бурхаве похож на целый перечень острых состояний: острый инфаркт миокарда, приступ язвы желудка или двенадцатиперстной кишки, перелом ребра, пневмоторакс, легочная эмболия, перфорация кишечника, разрыв аневризмы аорты и разрыв диафрагмы.
Наиболее характерными признаками являются следующие (этот список называют триадой Маклера):
- Рвота или ее попытки, при этом наблюдаются следы крови в рвотных массах.
- В момент рвотного приступа внезапно возникают острые режущие боли в области груди и эпигастрия (область сразу под нижним мечевидным отростком грудины). Боль может распространяться в левую область поясницы и в левое плечо. При глотании боль усиливается.
- Эмфизема в области шеи и груди — воздух в мягких тканях, подкожной жировой клетчатке, внешне напоминающий отек.
Человек при этом бледнеет, у него резко повышается потоотделение, развивается тахикардия, дыхание поверхностное, затрудненное, частое.
Точный диагноз может быть установлен только по результатам рентгенологического обследования грудной клетки и проведения эзофагогастродуоденоскопии. Но при этом в течение первых 6 часов после разрыва пищевода у 10-33% пациентов на рентгене ничего не будет видно. Поэтому все-таки эндоскопическое обследование пищевода надежнее. Еще вариант — компьютерная томография с констрастированием.
Пройдите тест
Соблюдаете ли вы правила здорового питания? Знаете ли вы принципы здорового питания? Пройдите тест и узнайте всю правду о вашей диете!
Использованы фотоматериалы Shutterstock
- Синдром Бурхаве в практике хирурга: реалии и перспективы / Отдельнов Л.А., Малышев И.О. // Курский научно-практический вестник «Человек и его здоровье». = 2019. – №1
- Boerhaave’s syndrome in an ultra-distance runner / Pasternak A, Ellero J, Maxwell S, Cheung V. // BMJ Case Rep. = 2019. – Aug 8. – 12(8)
- Диагностика и лечение синдрома Бурхаве / Чикинев Ю.В., Дробязгин Е.А. и др. // Вестник хирургии имени И.И. Грекова. = 2015. – 4. – 174
- Спонтанный разрыв пищевода: синдром Бурхаве / Полянко Н.И., Галкин В.Н., и др. // Экспериментальная и клиническая гастроэнтерология. = 2008. – №2
Источник

- Аннотация
- Об авторах
- Список литературы
- Статистика
Цель. Представить случай спонтанного разрыва пищевода в связи с его редкостью, разнообразием клинических проявлений, сложностью диагностики и лечения данной патологии.
Методы. За последние 3 года в ГАУЗ Городская клиническая больница №7 г. Казани зарегистрировано три случая повреждения пищевода. Возраст пациентов колебался от 48 до 67 лет, в числе больных были 2 женщины и 1 мужчина со спонтанным разрывом пищевода.
Результаты. В стационар был госпитализирован пациент 48 лет с жалобами на рвоту с примесью крови с последующим появлением боли за грудиной (это произошло сразу после праздника и алиментарной нагрузки). Больному проведена экстренная фиброгастродуоденоскопия. При эндоскопическом исследовании обнаружены признаки диафрагмальной грыжи, на левой стенке пищевода над кардиальным жомом выявлено два разрыва слизистой оболочки пищевода длиной до 3 см. Диагноз: «Синдром Мэллори-Вейсса, осложнённый кровотечением». Операция: лапаротомия, ревизия брюшной полости. В брюшной полости грязно-геморрагический выпот, брюшина воспалена, признаки распространённого перитонита. Произведена круротомия диафрагмы. При ревизии в абдоминальном отделе пищевода выявлено два продольных разрыва левой стенки длиной 3 и 1,5 см в 8 см от кардиального жома. Произведено ушивание разрывов непрерывным обивным атравматическим швом. Нижнее средостение дренировано двумя двухпросветными трубками, в желудок через нос установлен зонд. Назначен контроль с помощью компьютерной томографии и ультразвукового исследования грудной полости в динамике. Питание через зонд продолжалась 20 дней. По двухпросветной трубке средостение промывали водным раствором хлоргексидина и химотрипсином до 32-х суток. Пациент выписан на 34-е сутки в удовлетворительном состоянии.
Вывод. Одним из этиологических факторов спонтанного разрыва пищевода может быть диафрагмальная грыжа пищевода на фоне повышения внутрипищеводного давления; ранее оперативное вмешательство, ушивание разрыва пищевода, дренирование и промывание средостения в послеоперационном периоде – основа лечения при разрыве пищевода.
Вячеслав Фёдорович Чикаев
Казанский государственный медицинский университет; Городская клиническая больница №7
Автор, ответственный за переписку.
Email: prof.chikaev@gmail.com
Юрий Викторович Бондарев
Казанский государственный медицинский университет; Городская клиническая больница №7
Email: prof.chikaev@gmail.com
Андрей Львович Мавзютов
Казанский государственный медицинский университет; Городская клиническая больница №7
Email: prof.chikaev@gmail.com
Елена Сергеевна Сорокина
Казанский государственный медицинский университет; Городская клиническая больница №7
Email: prof.chikaev@gmail.com
- Корымасов E.A., Бенян А.С., Пушкин С.Ю. и др. Спонтанный разрыв пищевода, осложнённый распространённым гнойно-некротическим медиастинитом и сепсисом. Хирургия. Ж. им. Н.И. Пирогова. 2011; (1): 70-71.
- Кочуков В.П. Спонтанный разрыв пищевода (синдром Бурхаве). Хирургия. Ж. им. Н.И. Пирогова. 2012; (7): 83-84.
- Тимербулатов Ш.В., Тимербулатов В.М. Спонтанный разрыв пищевода (синдром Бурхаве). Эндоскопич. хир. 2009; (6): 48-50.
- Черноусов А.Ф., Богопольский П.М., Курбанов Ф.С. Хирургия пищевода. Руководство для врачей. М.: Медицина. 2000; 340-352.
- Юрасов С.Е. Спонтанный разрыв абдоминального отдела пищевода. Хирургия. Ж. им. Н.И. Пирогова. 1999; (4): 58.
- Curci J.J., Horman M.J. Boerhaave’s syndrome: The importance of early diagnosis and treatment. Ann. Surg. 1976; 183 (4): 401-408. https://dx.doi.org/10.1097/00000658-197604000-00013
- De Schipper J.P., Pull ter Gunne A.F., Oostvogel H.J., van Laarhoven C.J. Spontaneous rupture of the oesophagus: Boerhaave’s syndrome in 2008. Literature review and treatment algorithm. Digestive Surg. 2009; 26 (1): 16. https://dx.doi.org/10.1159/000191283
- Vana J., Celec J., Kaco L., Bizik L. Un diagnosed primary Boerhaave syndrome. Rozhl. Chir. 2002; 81 (2): 51-53.
Просмотры
Аннотация – 266
PDF (Russian) – 305
Cited-By
Метрики статей
PlumX
Dimensions
© 2016 Чикаев В.Ф., Бондарев Ю.В., Мавзютов А.Л., Сорокина Е.С.
Эта статья доступна по лицензии
Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.
Свидетельство о регистрации СМИ ЭЛ № ФС 77-75008 от 1 февраля 2019 года выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор)
Источник
