Синдром цитолиза код по мкб 10

Печень – огромный орган без нервных окончаний, поэтому о его болезнях мы узнаем в последнюю очередь. К заболеваниям этого органа относится и цитолиз печени.
Что это такое

Гепатоцит: 1 — цитоплазма гепатоцита: 1.1 — гранулы гликогена; 2 — ядро
Главной особенностью цитолиза является то, что при этом синдроме повышается проницаемость клеточных оболочек гепатоцитов. Это могут быть как незначительные нарушения целостности оболочки клетки печени, так и их серьезные разрушения.
По МКБ 10 пересмотра синдром цитолиза печени относят либо к хроническому неуточненному гепатиту (К 73.9), либо к воспалительной неуточненной болезни печени, то есть К 75.9. Также называют этот недуг неспецифическим гепатитом.
При синдроме цитолиза растет активность в крови таких печеночных ферментов, как аспартатаминотрансфераза, аланинаминотрансфераза, лактатдегидрогеназа и других. Также при цитолизе повышается содержание витамина В12 и железа в крови. Изменяются при этом не только оболочки гепатоцитов, но и их органеллы. Составные гепатоцитов выходят в организм, а в сами клетки попадает вода и натрий.
Причины возникновения
Такой процесс, как цитолиз, может быть запущен из-за самых разных патологических факторов. Вот самые распространенные.
- Алкоголь
Всем известно, что этанол- мощнейший гепатропный яд. Разрушение клеточных мембран может начаться при дозе от 40 -80 мл. чистого этанола. Также все зависит от дозы в сутки и частоты употребления этанолсодержащих напитков, пола и количества в организме ферментов, которые перерабатывают алкоголь.
Важно знать: поражения печени при злоупотреблении этанолом обратимы, если прекратить употреблять алкоголь и проводить восстановительное лечение органа.
- Паразитозы
В печени, как и в кишечнике, тоже могут жить паразиты. Они не только повреждают структуру тканей, но и выделяют токсины во время своей жизнедеятельности и после гибели. Именно паразиты могут стать причиной цитолиза у детей. Чаще всего к цитолизу приводят следующие паразиты печени:
- амебы;
- лямблии;
- эхинококки ( взрослые и личинки);
- шистосомы;
- аскариды.
- Лекарства
К сожалению, некоторые из них гепатоксичны. Остановить разрушение клеток органа в случае приема таких средств можно только отказавшись от лекарств. Всего известно более тысячи средств, повреждающих один из самых крупных органов нашего тела.
Среди них:
- лекарства от грибка;
- некоторые виды антибиотиков (например, тетрациклин);
- нестероидные противовоспалительные лекарства;
- некоторые слабительные;
- психотропные средства и нейролептики;
- антиметаболиты;
- антидепрессанты;
- противосудорожные;
- тамоксифен;
- средства от туберкулеза;
- глюкокортикоиды;
- цефтриаксон;
- половые гормоны (стероидные).
Риск повреждения клеток усиливается при сопутствующих болезнях печени, применении трех препаратов и больше одновременно, при беременности и в пожилом возрасте.
- Нарушение липидного обмена
Факторами риска здесь могут быть лишний вес, метаболический синдром, диабет, дислипидемия и артериальная гипертензия.
- Аутоиммунное поражение печени
Часто является причиной цитолиза у маленьких детей.
Также виновными в цитолизе могут быть вирусные гепатиты, цирроз, неправильное питание, голодание, опухоли в органе и метастазы, шок и т. д.
Симптомы
Как и большинство заболеваний печени, цитолиз о себе знать дает поздно. Обычно симптомы выражены не очень ярко. В первую очередь обратить внимание нужно на пожелтевшие белки глаз и кожу (виновен здесь выброс билирубина, желтуха).
Также характерны нарушения пищеварения, среди которых диспепсия, повышение кислотности и тяжесть в желудке, горечь после еды во рту или на голодный желудок.
Также могут наблюдаться астения, эндокринные расстройства (особенно связанные с половой сферой), геморрагический диатез, проблемы с кожей и нарушения роста волос, отеки.
На более поздних стадиях цитолиза увеличивается печень (гепатомегалия). Это сопровождается болями в органе. Также наблюдается печеночно-клеточная недостаточность.
Важно знать: при анализах крови в ней обнаруживают не только билирубин, но и железо, альдолазу, повышенное количество альбуминов. Также при цитолизе понижается свертываемость.
В этом видео вам расскажут о симптомах поражения печени.
Диагностика
Исследование при симптомах цитолиза должно быть комплексное. Это общий анализ крови, при котором обращают внимание на маркеры разрушения гепатоцитов (ЛДГ, АлАт, АсАт). Нормой ЛДГ является не больше 260 единиц на литр, а также 41 г/л у мужчина и 31 – у женщин. Также изучается количество в крови железа и билирубина.
Для гистологического исследования берется частичка органа. При помощи биопсии определяется, есть ли в печени паразиты, имеется ли поражение клеток печени и её некротизация.
При диагностики проводится УЗИ и МРТ. Важно в разных проекциях рассмотреть желчный пузырь и печень, а также детализировать изображение. Эти способы позволяют определить, насколько изменилась структура органа и размеры, есть ли в нем паразиты и новообразования.
Лечение традиционное
Лечением цитолитического синдрома занимаются гастроэнтерологи и терапевты. Здесь важно понимать, что цитолиз — это не столько болезнь, сколько процесс, вызванный другими недугами печени или разрушающими факторами. Первое, что нужно сделать – это устранить недуг или фактор, спровоцировавший цитолиз. Так что, лечение может начаться с исключения алкоголя, лекарственных препаратов или с диеты.
Подробнее о диетах читайте в этом разделе.
- Среди лекарств от цитолиза наиболее популярны гепатопротекторы или же цитопротекторы. К таким относятся эссенциальные фосфолипиды, урсодезоксихолевая кислота, силимарин, адметионин.
- Также возможно назначение препаратов L-орнитин-L-аспартата, пентокисифиллина и т. д.
Дополнительно применяться могут препараты для детокса. Но стандартом при лечении признаются именно эссенциальные фосфолипиды, например, эссенциале. Самое важное, как и при лечении других недугов – не назначать лекарственные средства самим себе.
Профилактика
- Правильное питание
Гепатоциты разрушает не только алкоголь, но и жирная пища, острое, сладости, жареное и жирное. Пусть в рационе всегда будет растительная пища и блюда с минимальной тепловой обработкой. Жиры тоже необходимы для клеточных мембран, но пусть это будет морская жирная рыба, молоко и кисломолочные продукты. Не менее нужны и фрукты, а также медленные углеводы.
- Очищение печени
После антибиотиков и НПВП нужно обязательно проводить программы по очищению печени при помощи сорбентов и растительной диеты. Также в обязательном порядке проходите обследования на наличие паразитов ( и не только в печени), а также профилактику паразитоза, причем лучше народными средствами. Ешьте чеснок, кедровые орешки (здесь тоже есть нужные мембранам гепатоцитов жиры) и семечки тыквы.
- Ограничение в алкоголе
Разумеется, будьте осторожны и с алкоголем, особенно некачественным. Если немного вина или даже пива полезны для нервов, крови и желудка, то большие их дозы ослабляют самый большой орган тела, да и мембраны его клеток. Не менее важно отслеживать стерильность всех медицинских и косметических процедур, которые вы делаете, а также следить за личной гигиеной.
Печень дается одна на всю жизнь, поэтому любые патологические процессы в ней сразу сказываются на всем качестве жизни и организме. Берегите её от вредных веществ, защищайте и очищайте и цитолиз вам не будет так страшен, да и другие печеночные недуги тоже.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Синдром цитолиза.
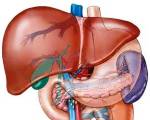
Синдром цитолиза
Описание
Это клинический и лабораторный симптоматический комплекс, который характеризуется повышением активности печеночных ферментов ALT и AST. Это состояние является компонентом многих заболеваний печени и внепеченочных заболеваний. Синдром в большинстве случаев протекает бессимптомно. Клинические симптомы неспецифичны: боль и чувство тяжести в нижней части живота, диспепсические явления, общая интоксикация организма. Для диагностики проводятся биохимические анализы печени, тесты на вирусные маркеры гепатита, коагулограмма, УЗИ печени помогают уточнить диагноз. Лечение включает гепатопротекторы, этиотропные и патогенетические препараты.
Дополнительные факты
Синдром не является самостоятельной нозологической единицей и наблюдается при различных поражениях желудочно-кишечного тракта и других органов. Иногда заболевание называют «неспецифическим» или «неспецифическим гепатитом», что подчеркивает его воспалительную природу. Истинная частота возникновения патологии неизвестна, так как во многих случаях синдром цитолиза диагностируется во время лечения по другой причине. Заболевание часто встречается у женщин в период после менопаузы, у мужчин самый высокий уровень заболеваемости приходится на средний возраст.

Синдром цитолиза
Причины
Синдром цитолиза – это полиэтиологическое состояние, вызванное печеночными и внепеченочными причинами. Заболевание обычно связано с другими патологическими синдромами – холестазом, иммунным воспалением, печеночной недостаточностью. В клинической гастроэнтерологии существует несколько групп причинных факторов, которые вызывают синдром повреждения печени с выделением внутриклеточных ферментов в кровоток:
• Инфекционный процесс. Вирусный гепатит является наиболее частой причиной повреждения паренхимы печени, сопровождающейся разрушением гепатоцитов. Цитолиз происходит как при остром воспалении печени, так и при обострении хронического гепатита. Синдром также диагностируется с паразитарными заражениями: амебиаз, лямблиоз.
• Жирная болезнь печени. Безалкогольный и алкогольный ГБИ является основным неинфекционным этиологическим фактором цитолиза. Разрушение ткани печени происходит из-за токсичности липопротеинов или метаболитов этанола, которые в повышенных количествах попадают в печень через систему воротной вены.
• Холестатическая патология. С задержкой секреции желчи, в дополнение к увеличению холестерина и щелочной фосфатазы, наблюдается синдром цитолиза. Разрушение гепатоцитов вызвано токсическим действием желчных кислот. Холестаз часто связан с желчнокаменной болезнью.
• Ущерб от наркотиков. Из-за полипрагмазии распространенность токсического лекарственного гепатита значительно возросла – до 2-5%. Большинство из них протекают субклинически, но в любом случае выявляется цитолитический синдром с повышением уровня ферментов печени.
Увеличение аминотрансфераз также характерно для внепеченочных этиологических факторов. Эти причины включают наследственные и приобретенные заболевания мышц, травмы мышц и некроз, а также кислотно-щелочной дисбаланс. Гиперлипидемия, метаболический синдром и наследственные заболевания накопления (Gaucher, Nimann-Peak) считаются независимыми факторами риска. Поведенческие факторы включают злоупотребление жареной и жирной пищей, использование воды из неизвестных источников.
Патогенез
Аминотрансферазы являются универсальными ферментами, общими для всех органов и тканей. Наибольшее его количество находится в гепатоцитах. Высвобождение ферментов в системный кровоток осуществляется через три механизма: прямое разрушение клеток печени, патологическое повышение проницаемости клеточной мембраны и разрушение отдельных органелл.
Макрофермент занимает особое место в патофизиологии синдрома цитолиза. Это состояние характеризуется повышенным высвобождением ферментов в кровь в связи с ее связыванием с иммуноглобулинами и небелковыми молекулами. Цитолитический процесс не идентичен некрозу гепатоцитов, поэтому он часто обратим. Аминотрансферазы нетоксичны для организма, а клинические признаки цитолиза обусловлены основным заболеванием.
Симптомы
В 70-80% случаев наблюдается бессимптомное или незначительное увеличение уровня ферментов. Если у человека развивается характерная клиническая симптоматика, это вызвано обострением или прогрессированием этиологического фактора цитолиза. Основным симптомом является чувство тяжести и тупой боли в правом подреберье. Болевой синдром постоянно наблюдается или провоцируется ошибками в диете, приеме лекарств.
Нередко больного с синдромом цитолиза беспокоят тошнота и чувство дискомфорта в животе после еды, снижение аппетита. По утрам характерна горечь во рту. Реже возникает горькая отрыжка, рвота желудочного содержимого с примесями желчи. Общие симптомы – усталость, головные боли. При длительном ходе процесса возможна потеря веса.
Характерным признаком гепатита является синдром желтухи с характерной окраской кожи, слизистых оболочек и склеры. Желтуха имеет другой оттенок: от лимонно-желтого до оранжевого или шафранового. Продолжительность изменения цвета кожи вследствие цитолиза варьируется от недели до месяца и более. Наряду с желтухой изменяется цвет стула и мочи. Опорожнение кишечника становится бледно-желтым или сероватым, моча становится темнее.
Изменение цвета кала. Кал серовато-белого цвета. Отрыжка. Отсутствие аппетита. Рвота. Рвота желчью. Рвота пищей. Тошнота. Тошнота после еды.
Возможные осложнения
Естественным исходом всех заболеваний печени при отсутствии лечения является развитие фиброзных изменений вследствие хронического воспаления. По данным печеночного континуума (такой же тип последовательности стадий повреждения органов, независимо от конкретной патологии), около 30% случаев гепатита через 10 лет приводят к циррозу. Цирротические изменения в свою очередь провоцируют асцит, варикозное расширение вен, печеночную энцефалопатию.
При прогрессирующем некрозе объем функционирующих гепатоцитов уменьшается, что клинически проявляется печеночной недостаточностью. Состояние сопровождается дистрофическими изменениями во всех органах и тканях, кахексией. Длительное существование воспалительных процессов служит независимым фактором риска развития гепатоцеллюлярной карциномы, которая развивается у 2-5% пациентов через 10-20 лет после начала заболевания.
Диагностика
Признаком цитолитического процесса является повышение уровня АСТ и АЛТ в образцах печени более 30-40 Ед / л. Биохимическая активность воспаления оценивается по степени увеличения: если количество ферментов увеличивается менее чем в 5 раз, низкая активность, в среднем 5-10 раз, более чем в 10 раз. Это также повышает уровень LDH5 и GGTP. Чтобы уточнить этиологию синдрома, гепатологи назначают дополнительные методы диагностики:
• Анализ по маркерам гепатита. В качестве скринингового исследования ELISA используется для определения уровня антител против наиболее распространенных вирусов гепатита. С положительными результатами ПЦР проводится для обнаружения генетического материала.
• Другие анализы крови. При биохимическом анализе в присутствии цитолиза определяется повышение уровня прямого и непрямого билирубина. На снижение функции печени указывает уменьшение количества альбумина в крови. Коагулограмма рекомендуется для оценки значений индекса протромбина. Ультразвук – это неинвазивное информативное исследование, которое проводится для визуализации состояния паренхимы печени у пациентов с лабораторными признаками синдрома цитолиза. Ультразвук определяет отек и увеличение размеров органа, наличие опухоли в объеме. С помощью ультразвука камни можно обнаружить в желчных протоках.
Лечение
Там нет конкретного лечения. Выбор плана терапии зависит от типа и тяжести основной патологии и степени повреждения паренхимы печени. Основными направлениями терапии являются: Гепатопротекторы растительного, животного и синтетического происхождения активно используются для лечения синдрома цитолиза: препараты на основе метионина, орнитина и флавоноидов.
• Этиотропное лечение. Специфические агенты используются для инфекционных поражений – противовирусные препараты и интерфероны при хроническом гепатите, антипротозоа при амебиазе и лямблиозе.
• Патоген. Инфузионная терапия с использованием солевых растворов глюкозы используется для детоксикации организма. Если синдром цитолиза вызван печеночной недостаточностью, желательно назначать энтеросорбенты и лактулозу.
Список литературы
1. Синдром цитолиза в гастроэнтерологической практике: тактика ведения пациентов в общей практике/ Вялов С. С. // Гастроэнтерология. — 2013.
2. Основные гепатологические синдромы в практике врача-интерниста/ Макарова М. А. , Баранова И. А. // Consilium Medicum — 2017.
3. Частота встречаемости различных биохимических синдромом у пациентов с хроническими диффузными заболеваниями печени и их коррекция антирадикальными препаратами/ Косенко С. Г. , Ковалева Н. В. , Бычкова Е. В. , Подгопригорова В. Г. // Вестник Смоленской медицинской академии. — 2010.
4. Интерпретация биохимического анализа крови при патологии печени. Синдром цитолиза. Часть 1/ Ипатова М. Г. , Мухина Ю. Г. , Шумилов П. В. // Практика педиатра. — 2017.
Источник
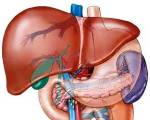
Синдром цитолиза — это клинико-лабораторный симптомокомплекс, который характеризуется повышением печеночных ферментов АЛТ и АСТ. Состояние является компонентом многих печеночных и внепеченочных заболеваний. Синдром в большинстве случаев характеризуется бессимптомным течением. Клинические проявления неспецифичны: боли и тяжесть справа в подреберье, диспепсические явления, общая интоксикация организма. Для диагностики проводятся биохимические печеночные пробы, уточнить диагноз помогают исследования маркеров вирусных гепатитов, коагулограмма, УЗИ печени. Лечение включает гепатопротекторы, этиотропные и патогенетические препараты.
Общие сведения
Синдром не является самостоятельной нозологической единицей и наблюдается при различных поражениях ЖКТ и других органов. Иногда болезнь называют «неспецифическим», или «неуточненным гепатитом», подчеркивая ее воспалительную природу. Истинная частота встречаемости патологии неизвестна, поскольку во многих случаях синдром цитолиза диагностируется при обращении по другому поводу. Состояние чаще возникает у женщин в постменопаузальном периоде, среди мужчин пик заболеваемости приходится на средний возраст.

Синдром цитолиза
Причины
Синдром цитолиза — полиэтиологическое состояние, которое вызывается печеночными и внепеченочными причинами. Заболевание обычно сочетается с другими патологическими синдромами — холестазом, иммунным воспалением, печеночно-клеточной недостаточностью. В клинической гастроэнтерологии выделяют несколько групп причинных факторов, провоцирующих синдром повреждения печеночных клеток с выходом внутриклеточных ферментов в кровоток:
- Инфекционные процессы. Вирусные гепатиты — наиболее распространенная причина поражения печеночной паренхимы, сопровождающегося деструкцией гепатоцитов. Цитолиз встречается как при острых воспалениях печени, так и при обострении хронического гепатита. Синдром также диагностируется при паразитарных инвазиях: амебиазе, лямблиозе.
- Жировая болезнь печени. Неалкогольная и алкогольная ЖБП — главный неинфекционный этиологический фактор цитолиза. Синдром разрушения печеночной ткани обусловлен токсичностью липопротеидов или метаболитов этанола, которые в повышенном количестве попадают в печень из системы воротной вены.
- Холестатические патологии. При задержке выделения желчи, помимо повышения уровня холестерина и щелочной фосфатазы, наблюдается синдром цитолиза. Разрушение гепатоцитов вызвано токсическим воздействием желчных кислот. Зачастую холестаз связан с желчнокаменной болезнью.
- Лекарственное поражение. Вследствие полипрагмазии значительно повысилась распространенность токсических медикаментозных гепатитов — до 2-5%. Большинство из них протекают субклинически, но в любом случае выявляется цитолитический синдром с повышением уровня печеночных энзимов.
Возрастание показателей аминотрансфераз характерно и для внепеченочных этиологических факторов. К этим причинам относят наследственные и приобретенные мышечные заболевания, травмы и некрозы мышц, нарушения кислотно-основного равновесия. Независимыми факторами риска считают гиперлипидемию, метаболический синдром, наследственные болезни накопления (Гоше, Ниманна-Пика). Поведенческие факторы включают злоупотребление жареной и жирной пищей, использование воды из неизвестных источников.
Патогенез
Аминотрансферазы относятся к универсальным ферментам, которые распространены во всех органах и тканях. Наибольшее их количество локализовано внутри гепатоцитов. Выход ферментов в системный кровоток реализуется за счет 3-х механизмов: прямой деструкции печеночных клеток, патологического повышения проницаемости клеточной мембраны и разрушения отдельных органелл.
Особое место в патофизиологии синдрома цитолиза занимает макроэнзимемия. Это состояние характеризуется повышенным выходом ферментов в кровь на фоне их связывания с иммуноглобулинами и небелковыми молекулами. Цитолитический процесс не тождественен некрозу гепатоцитов, поэтому часто имеет обратимый характер. Аминотрансферазы не являются токсичными для организма, а клинические признаки цитолиза обусловлены основным заболеванием.
Симптомы
В 70-80% случаев наблюдается бессимптомное или малосимптомное увеличение уровня ферментов. Если у человека развивается характерная клиническая симптоматика, она вызвана обострением или прогрессированием этиологического фактора цитолиза. Основной симптом — чувство тяжести и тупые боли в правом подреберье. Болевой синдром наблюдается постоянно либо провоцируется погрешностями в диете, приемом медикаментов.
Зачастую больного с синдромом цитолиза беспокоят тошнота и чувство дискомфорта в животе после еды, снижение аппетита. По утрам характерно появление горечи во рту. Реже бывает горькая отрыжка, рвота желудочным содержимым с примесями желчи. Общие симптомы представлены повышенной утомляемостью, головным болями. При длительном течении процесса возможно снижение веса.
Характерный признак гепатитов — желтушный синдром с характерным окрашиванием кожных покровов, слизистых оболочек и склер. Желтуха имеет различный оттенок: от лимонно-желтого до оранжевого или шафранового. Длительность изменений окраски кожи вследствие цитолиза варьирует от недели до месяца и более. Одновременно с желтушностью изменяется окраска кала и мочи. Испражнения приобретают светло-желтый или сероватый цвет, моча становится более темной.
Осложнения
Закономерный исход всех печеночных болезней при отсутствии лечения — развитие фиброзных изменений, обусловленных хроническим воспалением. Согласно печеночному континууму (однотипной последовательности стадий поражения органа независимо от конкретной патологии) около 30% случаев гепатитов спустя 10 лет приводят к циррозу печени. Цирротические изменения в свою очередь провоцирует асцит, варикозное расширение вен, печеночную энцефалопатию.
При прогрессирующем некрозе снижается объем функционирующих гепатоцитов, что клинически проявляется печеночной недостаточностью. Состояние сопровождается дистрофическими изменениями всех органов и тканей, кахексией. Длительное существование воспалительных процессов служит независимым фактором риска гепатоцеллюлярной карциномы, которая развивается у 2-5% больных через 10-20 лет от начала заболевания.
Диагностика
Признаком цитолитического процесса является увеличения уровня АСТ и АЛТ в печеночных пробах более 30-40 Ед/л. По степени повышения судят о биохимической активности воспаления: если количество ферментов возрастает менее, чем в 5 раз — низкая активность, в 5-10 раз — средняя, более, чем в 10 раз — высокая. Также повышается уровень ЛДГ5 и ГГТП. Для уточнения этиологии синдрома врачи-гепатологи назначают дополнительные методы диагностики:
- Анализ на маркеры гепатитов. В качестве скринингового исследования применяют ИФА для определения уровня антител к вирусам наиболее распространенных гепатитов. При позитивных результатах выполняется ПЦР для выявления генетического материала.
- Другие исследования крови. В биохимическом анализе при наличии цитолиза определяют повышение уровня прямого и непрямого билирубина. На снижение печеночных функций указывает уменьшение количества альбуминов в крови. Рекомендована коагулограмма для оценки показателей протромбинового индекса.
- УЗИ печени. Сонография — информативное неинвазивное исследование, которое проводится для визуализации состояния печеночной паренхимы у пациентов с лабораторными признаками синдрома цитолиза. На УЗИ определяется отечность и увеличение размера органа, наличие объемных новообразований. С помощью ультразвука можно обнаружить камни в желчных протоках.
Лечение синдрома цитолиза
Специфическое лечение отсутствует. Выбор терапевтической схемы продиктован характером и тяжестью основной патологии, степенью повреждения паренхимы печени. Основными направлениями терапии являются:
- Гепатопротекторы. Для терапии синдрома цитолиза активно применяются гепатопротекторы растительного, животного и синтетического происхождения: препараты на основе метионина, орнитина, флавоноидов.
- Этиотропное лечение. При инфекционных поражениях используют специфические средства — противовирусные препараты и интерфероны при хронических гепатитах, антипротозойные при амебиазе и лямблиозе.
- Патогенетические средства. Для дезинтоксикации организма проводится инфузионная терапия глюкозо-солевыми растворами. Если синдром цитолиза обусловлен печеночной недостаточностью, целесообразно назначать энтеросорбенты и лактулозу.
Прогноз и профилактика
Прогноз определяется основной нозологической формой и у большинства пациентов определяется как благоприятный. Прием гепатопротекторов и этиотропных средств позволят достичь полного выздоровления или клинико-лабораторной ремиссии. Первоочередная профилактика синдрома цитолиза — коррекция образа жизни, которая включает снижение массы тела, ограничение жирной и калорийной пищи, отказ от алкоголя.
Литература 1. Синдром цитолиза в гастроэнтерологической практике: тактика ведения пациентов в общей практике/ Вялов С.С.// Гастроэнтерология. — 2013. 2. Основные гепатологические синдромы в практике врача-интерниста/ Макарова М.А., Баранова И.А. // Consilium Medicum. — 2017. 3. Частота встречаемости различных биохимических синдромом у пациентов с хроническими диффузными заболеваниями печени и их коррекция антирадикальными препаратами/ Косенко С.Г., Ковалева Н.В., Бычкова Е.В., Подгопригорова В.Г.// Вестник Смоленской медицинской академии. — 2010. 4. Интерпретация биохимического анализа крови при патологии печени. Синдром цитолиза. Часть 1/ Ипатова М.Г., Мухина Ю.Г., Шумилов П.В.// Практика педиатра. — 2017. | Код МКБ-10 K73.9 K75.9 |
Синдром цитолиза – лечение в Москве
Источник
