Синдром дауна по биохимии высокий риск первый скрининг

Анализы крови
Это самая большая группа исследований, которые проводятся в лабораториях. И самые часто назначаемые анализы. Конечно, нет смысла описывать их все, но знать нормы самых распространенных показателей крови полезно.
Совет: иногда бывает так, что какой-либо показатель в анализе совершенно неожиданно для вас оказывается не в норме. Конечно, это вызывает волнение, иногда очень сильно выбивает из колеи. Так вот: первым делом надо успокоиться, а вторым – сдать анализ еще раз и желательно в другой лаборатории. Всякое бывает: и в лаборатории работают люди, и реактивы могут быть некачественные, да и вы могли нарушить правила сдачи анализов. Причем иногда бывает, что для анализа нужна определенная подготовка (сдавать натощак, не есть какие-либо продукты и т. п.), а вас о ней не предупредили или рассказали не все, предполагая, что вы и так знаете. А может быть, простуда повлияла на показатели биохимии и через неделю они вернутся в норму. Поэтому обязательно нужно сделать контрольный тест. А потом уже идти ко врачу.
Следует сказать еще об одной вещи. Сейчас практически повсеместно во всех отраслях науки и техники, в том числе и в медицине, в соответствии с Государственным стандартом обязательным является применение Международной системы единиц (СИ).
Единицей объема в СИ является кубический метр (м3). Для удобства в медицине допускается применять единицу объема литр (л; 1 л = 0,001 м3).
Единицей количества вещества является моль. Моль – это количество вещества в граммах, число которых равно молекулярной массе этого вещества. Содержание большинства веществ в крови выражается в миллимолях на литр (ммоль/л).
Только для показателей, молекулярная масса которых неизвестна или не может быть измерена, поскольку лишена физического смысла (общий белок, общие липиды и т. п.), в качестве единицы измерения используют массовую концентрацию: грамм на литр (г/л).
В недавнем прошлом более распространена была такая единица измерения, как миллиграмм-процент (мг%) – количество вещества в миллиграммах, содержащееся в 100 мл биологической жидкости. Для пересчета этой величины в единицы СИ используется следующая формула: ммоль/л = мг% × 10 / молекулярная масса вещества.
Использовавшаяся ранее единица концентрации эквивалент на литр (экв/л) заменяется на единицу моль на литр (моль/л). Для этого значение концентрации в эквивалентах на литр делят на валентность элемента.
Иногда, в некоторых лабораториях, эти единицы измерения еще используются.
Активность ферментов в единицах СИ выражается в количествах молей продукта (субстрата), образующихся (превращающихся) в 1 секунду в 1 литре раствора: моль/(с-л), мкмоль/(с-л), нмоль/(с-л).
В самом общем виде анализы крови делятся на клинические и биохимические.
Клинический анализ крови – анализ, позволяющий оценить содержание гемоглобина в системе красной крови, количество эритроцитов, цветовой показатель, количество лейкоцитов и тромбоцитов. Также в него входят лейкоцитарная формула и скорость оседания эритроцитов (СОЭ).
С его помощью можно выявить анемии, воспалительные процессы, состояние сосудистой стенки и многие другие заболевания.
Биохимический анализ крови – лабораторный метод исследования, который используется во всех областях медицины и отражает функциональное состояние различных органов и систем.
Биохимический анализ крови обычно включает определение следующих показателей: амилаза сыворотки, общий белок, билирубин, железо, калий, кальций, натрий, креатинин, КФК (креатинфосфокиназа), ЛДГ, (лактатдегидрогеназа), липаза, магний, мочевая кислота, натрий, холестерин, триглицериды, печеночные трансаминазы, фосфор и др. Это позволяет оценить обмен веществ и работу внутренних органов.
Источник
Высокий риск синдрома Дауна?

Синдром Дауна не является болезнью, это патология которую невозможно предотвратить и вылечить. У плода с синдромом Дауна в 21-й паре хромосом имеется третья дополнительная хромосома, в итоге их количество составляет не 46, а 47. Синдром Дауна наблюдается у одного из 600-1000 новорожденных от женщин в возрасте после 35. Причина, по которой это происходит, до конца не выяснена. Врач из Англии Джон Лэнгдон Даун первым описал этот синдром в 1866 году, а в 1959 году французский профессор Лежен доказал, что это связано с генетическими изменениями.
Известно, что половину хромосом дети получают от матери, а половину – от отца. Поскольку нет ни одного эффективного метода лечения синдрома Дауна, болезнь считается неизлечимой, можно принять меры и при желании родить ребенка здоровым, обратиться в медико-генетическую консультацию, где на основании хромосомного анализа родителей будет определено, родится ребенок здоровым или с синдромом Дауна.
В последнее время такие дети рождаются чаще, связывают это с поздним замужеством, с планированием беременности в возрасте 40 лет. Также считается, что если бабушка родила свою дочь после 35, то внуки могут родиться с синдромом Дауна. Хотя дородовая диагностика – сложный процесс обследования, её проведение очень необходимо для того, чтобы была возможность прервать беременность.
Что же являет собой синдром Дауна. Обычно он может сопровождаться задержкой моторного развития. Такие дети имеют врожденные пороки сердца, патологию развития органов желудочно-кишечного тракта. 8% больных с синдромом Дауна болеют лейкемией. Медикаментозное лечение может стимулировать психическую деятельность, нормализовать гормональный дисбаланс. С помощью физиотерапевтических процедур, массажа, лечебной гимнастики можно помочь ребенку приобрести навыки необходимые для самообслуживания. Синдром Дауна связан с генетическим нарушением, но не всегда это приводит к нарушению физического и умственного развития ребенка. Такие дети, а в будущем взрослые люди могут участвовать во всех сферах жизни, некоторые из них становятся актерами, спортсменами и могут заниматься общественными делами. Как будет развиваться человек с данным диагнозом зависит во многом от того окружения в котором он растет. Хорошие условия, любовь и забота способствуют полноценному развитию.
Таблица риска синдрома Дауна, по возрастам
Вероятность синдрома Дауна зависит от возраста матери, но его можно выявить генетическим тестом на ранних стадиях беременности, а в некоторых случаях ультразвуком. Вероятность наличия у ребенка синдрома Дауна при рождении ниже, чем на более ранних стадиях беременности, т.к. некоторые плоды с синдромом Дауна не выживают.
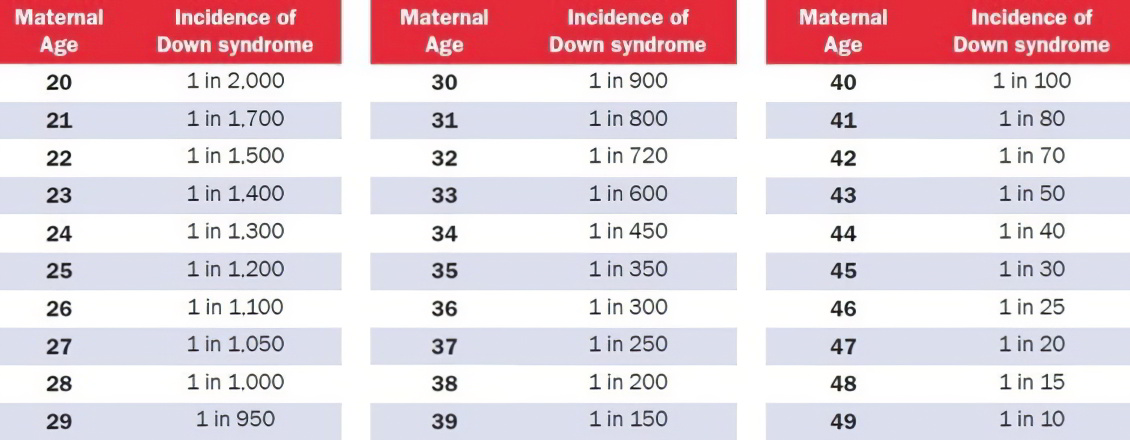
Какой риск считается низким, а какой – высоким?
В Израиле риск синдрома Дауна считается высоким, если он выше, чем 1:380 (0.26%). Всем, кто находится в этой группе риска нужно пройти проверку околоплодных вод. Этот риск приравнивается к риску у тех женщин, которые забеременели в возрасте 35 лет и старше.
Риск ниже, чем 1:380 считается низким.
Но надо учитывать, что эти границы могут быть плавающими! Так, например, в Англии, высоким уровнем риском считается риск выше 1:200 (0.5%). Это происходит по той причине, что одни женщины считают риск 1 к 1000 – высоким, а другие 1 к 100 – низким, так как при таком риске у них шанс на рождение здорового ребенка равен 99%.
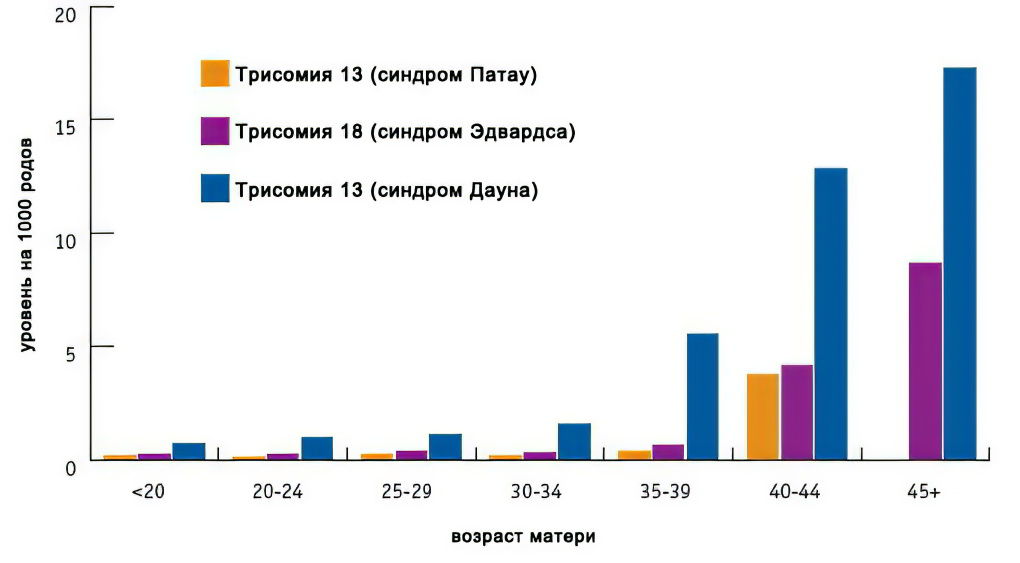
Факторы риска синдрома Дауна, Эдвардса, Патау
Основными факторами риска являются возраст (особо значимо для синдрома Дауна), а также воздействие радиации, некоторых тяжелых металлов. Следует учитывать, что даже без факторов риска плод может иметь патологию.
Как видно из графика, зависимость величины риска от возраста наиболее значима для синдрома Дауна, и менее значима для двух других трисомий:
Скрининг риска синдрома Дауна
На сегодняшний день всем беременным, кроме полагающихся анализов рекомендуется проходить скрининговый тест для выявления степени риска синдрома Дауна по рождению ребенка и врожденным порокам плода. Наиболее продуктивное обследование бывает на 11 неделе + 1 день или на 13 неделе + 6 дней при копчико-теменном размере эмбриона от 45 мм до 84 мм. Беременная женщина может пройти обследование, и использовать для этого специфическое УЗИ.
Более точный диагноз ставится при помощи биопсии ворсин хориона и исследования амниотической жидкости, которая забирается с помощью специальной иглы непосредственно из плодного пузыря. Но каждая женщина должна знать, что такие методы сопряжены с риском осложнений беременности таких как выкидыш, инфицирования плода, развития тугоухости у ребенка и многое другое.
Полный комбинированный скрининг I – II триместра беременности позволяет выявить врожденные пороки у плода. Что же включает данный тест? Во-первых, необходимо ультразвуковое исследование в 10-13 недель беременности. Расчет риска производится по определению наличия носовой кости, по ширине шейной складки плода, где скапливается подкожная жидкость в первом триместре беременности.
Во вторах берется анализ крови на хорионический гонадотропин в 10-13 недель и на Альфа-фетопротеин в 16-18 недель. Данные комбинированного скрининга обрабатываются по специальной компьютерной программе. Учеными предложена новая методика скрининга – объединение оценки результатов, полученных в ходе исследований в первом и во втором триместрах. Это позволяет обеспечить единую оценку риска возникновения синдрома Дауна при беременности.
Для первого триместра используются результаты определения РАРР-А и измерения толщины воротникового пространства, а для второго триместра – используются сочетания АФП, неконъюгированного эстриола, ХГ и ингибина-А. Применение интегральной оценки для скринингового обследования позволяет после инвазивных вмешательств снижать частоту прерывания беременности для плодов с нормальным кариотипом по результатам цитогенетической диагностики.
Интегральное и биохимическое тестирование для скрининга синдрома Дауна позволяет дополнительно выявлять больше случаев хромосомных аномалий. Это способствует предотвращению нежелательных прерываний беременности, возникающих в результате амниоцентеза или биопсии ворсин хорион.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
Здесь я попытаюсь рассказать свою историю о беременности. Кто-то сказал, что боль нужно выпускать наружу, этим постом я ее выпускаю, вспоминая все детально и рассказывая вам.
Часть1
Это моя 3я беременность. Токсикоза почти не было, малыш сидел очень спокойно.
Я заключаю контракт на беременность в платной клинике, чтобы меня наблюдал именно тот гинеколог, который вел мою беременность с сыном, беременность была тяжелая и я решила отдам деньги, но буду спокойна.
Первый скрининг показал расширенную воротниковую зону – 4 твп, т.е. высокий риск Синдрома Дауна или подобных синдромов.
Скрининг по узи вообще не смогли вывести графики, очень низкий хгч. Гинеколог на моем сроке 13 тогда недель говорит о новом методе скрининга по моей крови (неинвазивный тест), где не нужно делать прокол живота – безопасный для ребенка, берут мою кровь, отправляют в Америку и все самое страшное проверяют. Я доверяю ей, думая, что человек знает свое дело, соглашаюсь, плачу 45 тыс за анализ. Спрашиваю сколько нужно ждать, ответ – 2 недели.
Вся в полном нервозе жду срок, начинаю звонить в клинику, анализ не готов, жду еще день, снова нет, проходит еще так несколько дней, так и не готов, я требую соединить с врачом, она начинает разбираться, просит ждать. В итоге я получаю свой анализ через месяц. Результат, что там нет и половины того, что должны были проверить и в америку он так и не ушел, а проверялся в россии по упрощенном типу из за ошибки мед.сестер клиники. Мне возвращают часть денег, но время не вернуть, потерян целый месяц и нервы.
17 недель – иду к генетику Мать и дитя. Она смотрит узи, скрининг и ругается на моего гинеколога, т.к. та обязана была меня направить сразу к генетику и нужно делать только и только прокол живота и проводить полное генетическое тестирование. А этот анализ по крови полная ерунда и выкачивание денег с бедных женщин. В итоге объясняет, что у меня очень мало времени и если бы я месяц назад пришла к ним, то уже многое проверили..
18 недель – мне делают амниоцентез и экспертное узи.
По узи врач видит целый набор пороков цнс, что то не так в головном мозге,: брахицефалия, вентикуломегалия, киста в задней черепной ямке, микрогнатия и говорит, что готовтесь к худшему. Сама процедура очень быстрая и в целом безболезненная как укол. Перед процедурой больнее укол ношпы в попу, чтоб не было тонуса матки. Ждать результат надо 2 недели по определению кариотипа. Я плачу, но надеюсь на чудо.
20 недель – я получаю результат. Мужской нормальный кариотип. Я так счастлива и думаю, что все позади.
Делаю повторно экспертное узи – картина лучше, брахицефалия улучшилась, вентикуломегалия незначительная, киста рассосалась, микрогнатия стала более выражена, было видно четко, что низняя челюсть сильно недоразвита. Иду к генетику, сдаю дополнительный генетический анализ (хма) – микроматричный хромосомный молекулярной анализ, кажется так именно расшифровывается. Генетик говорит его ждать надо месяц, но времени нет и нужно получить результат до 22 недели беременности. Я спрашиваю почему, где мне отвечают, что если там все плохо, то дадут рекомендацию на прерывание, но после 22 недель все сложнее, я не читаю про это в интернете, я хочу только знать, что с ребенком.
Сдаю хма, его делают по той же околоплодной жидкости, что брали при амниоцентезе. Генетик помогает напрячь лабораторию и мне его делают за неделю.
21 неделя – получаю результат. Отклонений нет. Все чисто. Я снова радуюсь и надеюсь, что за беременность ребенок набирет свое и все будет хорошо.
Делаю снова узи. Все также остается, но плюсом врачу не нравится форма ушей и что они посажены как-то необычно низко, плюсом перестал рости можечок. Она вызывает глав врача и они думают вместе что со мной делать, в итоге рекомендация попасть к опытному генетику, работающему с больными детками, чтобы она оценила картину.
22 неделя – наконец попадаю к этому генетику. Она дает вердикт, что это очень похоже на синдром Пьера Робена. Дает направление на консилиум.
23 неделя – встала на учет в жк, которая ближе к дому. Там от меня пытались отделаться и послать вставать в другую, которая закреплена за моим адресом проживания. Пригласили в кабинет к заведующей, там я сказала что основания отказывать они не могут и если откажут, то звоню в здравоохрание. Меня поставили на учёт.
Прошел консилиум. Их вердикт это сделать мрт головного мозга плода ребенка в 3м триместре и за свой счет сдать еще один генетический анализ – полноэкзомное секвенирование плода по той же околоплодной жидкости что брали при амниоцентезе, стоит 150 тыс рублей (омс такой анализ не покрывает), срок работы 2 месяца. На консилиуме у меня происходит нервный срыв, со мной поговорил психолог.
Начинаются мои мытания по генетикам, как лично, так и через интернет.. Параллельно с ищу в интернете опыт мам с детьми синдрома Пьера Робена. Никого не нахожу, только одну девочку с подобной статьей из бебиблога. У нее сын, от нее узнаю, что первый год самый тяжелый, но потом все становится хорошо, но нужны силы. Она дает мне ссылку на сайт, где очень много информации от мам с такими и не только детками и как правильно нужно поступать после рождения и к чему быть готовым – https://ulybki.info, улыбки наших детей так он называется, нужно вступить и попросить администратора полный доступ и тогда можно читать все дневники мам и т.д.
Часть 2 – https://m.babyblog.ru/user/batatyana/69763
Часть 3 – https://m.babyblog.ru/user/batatyana/69793
Продолжение следует..
Источник
Девчонки, всем привет!
Зарегистрировалась специально, чтобы рассказать свою историю девочкам, которые оказались в той же ситуации – плохие результаты первого скрининга с высоким риском хромосомных патологий. За прошедшие 10 дней я пережила тот же самый ад, в котором, возможно кто-то находится прямо сейчас. Я перерыла весь интернет и перечитала все топики на эту тему на множестве форумов на трёх языках (не менее 600 историй и бессчетное количество комментариев к ним).
СПОЙЛЕР: не паникуйте (знаю, это почти нереально, но…) и не теряйте надежду – скорее всего у вас всё хорошо.
СПОЙЛЕР 2. Скрининги – зло, которое по сути своей не многим лучше, чем гадание на кофейной гуще. Ему есть достойная альтернатива (совершенно безопасная).
Теперь, когда у вас появился лучик надежды и вы немножко начали дышать, обо всем по порядку.
Пошла на скрининг на сроке 11 недель и 5 дней по рекомендации врача. Сейчас понимаю, что в моем случае такой рекомендации вообще не должно было быть, так как анализ крови был бы так или иначе не информативен. У меня несколько миом, одна из которых довольно большая – 5см, и они влияют как минимум на уровень свободной субъединицы b-хгч. Кстати, также на его уровень влияет, например, приём прогестерона (дюфастон, утрожестан и тд), угроза на раннем сроке, особенности плацентации и масса других факторов, не имеющих никакого (!) отношения к плоду. Но об этом меня изначально никто не предупредил. Я сделала УЗИ, по нему все хорошо, сдала кровь и забыла об этом. Пока через несколько дней мне не позвонили и не сказали, что пришла плохая биохимия, высокий риск трисомии 21 (синдром Дауна) и нужно бы пересдать анализ. Хгч у меня выдал почти 6 МОМ, papp-a 0.98 МОМ, риск по возрасту (мне 31) – 1: 516, риск по биохимии- 1:85, ИНДИВИДУАЛЬНЫЙ РИСК – 1:67!!!! Это был вечер пятницы, так что пересдать можно было бы только в понедельник. Ну, то есть, понимаете, да? Ощущение тотальной беспомощности, отягощенное тем, что даже чертов анализ можно пересдать только через 2 дня. Я сразу же переговорила с несколькими врачами, у которых наблюдаюсь много лет (не по беременности) – среди них гинеколог-онколог и эндокринолог. Они сразу же сказали мне, что вообще не понимают, зачем меня отправили на этот скрининг, ведь в моем случае (гипотериоз+миомы дают так или иначе гормональную свистопляску) он совершенно не информативен по биохимии и что нужно было сразу сдавать генетику. И я уже на следующий день (субботу) записалась на НИПТ (неинвазивный пренатальный тест), в этот же день и сдала. Сдавала расширенный тест panorama на 13 аномалий плода+5 материнских наследственных патологий идут бонусом. В этом исследовании не берутся в расчёт никакие факторы, связанные с особенностями организма матери, а выделяется и изучается непосредственно днк ребенка (если еще точнее, то скорее плаценты, но тк плацента это производная плода, а не матери, то в 99.9% случаев это одно и то же; исключение составляет такая редкость, как плацентарный мозаицизм, но в этом случае и инвазивные тесты (прокол) бессильны). Точность НИПТ 99.9%. Я читала про несколько ложно-положительных случаев на синдром Тернера, но не нашла абсолютно ничего про ложно-отрицательный, как ни старалась (старалась я сильно). В общем, вывод такой – если вы сделали НИПТ и вам пришли низкие риски, выдыхайте и наслаждайтесь беременностью. Если, не дай бог, где-то показал высокий риск, уже тогда рассмотрите вариант инвазивного теста – точность его чуть выше (99.99%).
Бонусом определяют пол ребенка. Так что, сегодня мы узнали, что ждем здоровую девочку. 🙂
Единственным безусловным минусом этого теста является его цена – мы заплатили 34 тысячи рублей (но я брала расширенный, он самый дорогой). Результаты, согласно договору, должны предоставить в течение 7ми рабочих дней. Мне прислали на почту с небольшой задержкой- в 12 часов дня 8го дня. Если вы и так набоюдаетесь платно, то каждый скрининг обходится вам около 5к (в Москве, во всяком случае), 3 скрининга – 15к, а за 23 можно уже сделать генетический. Я в следующую беременность однозначно выберу для себя этот вариант.
Не передать, сколько я прочла подобных историй, когда ставили риск 1:100, 1:50, 1:25, 1:17, 1:11, 1:5 и 1:4 – а НИПТ (или инвазивка) показывали, что ничего из этого нет и рождались здоровые детки. Сколько слез, сколько мучений, бессонных ночей, и, к сожалению, порой и прерываний здоровых беременностей у тех, кому не довелось вовремя узнать о том, что скрининг – это не приговор, а всего лишь нелепая зачастую вероятность, базирующаяся исключительно на показателях матери, а не ребенка. Что ужаснуло еще больше (хотя, казалось бы, куда уж больше?) – это количество историй девушек, у которых все 3 скрининга показывали идеальные результаты и минимальный риск, а по итогу рождались малыши с патологиями, к чему ни одна из этих женщин не была готова.
Я ни капли не пожалела о потраченных деньгах. Если бы заранее была осведомлена о том, что именно представляет собой скрининг – ни за что бы на него не пошла. Делала бы узи (в идеале экспертные, я делала одно уже после того, как пришел ужасный скрининг, делала в другой клинике уже) и сдала бы сразу НИПТ.
Девочки, милые, если вы сейчас в аналогичной ситуации, не отчаивайтесь! Нас таких очень, очень много. По некоторым данным, каждую 5ю беременную женщину сейчас ставят в группу риска, отправляют на пересдачу анализов и на прокол. Это либо рабочая коммерческая схема, либо неосведомленность самих врачей, не предупреждающих девушек о том, что на результаты влияет множество факторов со стороны матери и во многих случаях эти анализы совершенно неинформативны и не показательны. У нас ведь до сих пор поголовно всех сажают на те же прогестероны, хотя на Западе от них давно отказались по одной простой причине – их эффективность для сохранения беременности не подтверждена (есть множество новейших исследований на эту тему, правда, по большей части на английском. На русском языке об этом можно почитать в статьях доктора доказательной медицины – Е.П. Березовской).
Удачи вам, девчонки, грамотных врачей, спокойной, счастливой беременности и лёгких родов!
UPD. Решила написать здесь обновление уже после родов – абсолютно здоровая прекрасная малышка у нас! ❤
#скрининг #высокийриск #высокийхгч #результатскрининга #нипт #panorama
Источник
