Синдром гипермобильности суставов и сколиоз
Признаки синдрома гипермобильности: избыточная гибкость суставов и позвоночника, хруст в суставах, хруст в коленях, хруст в спине, нарушения осанки, ноющие боли в спине и суставах.
Подробнее:
Синдром гипермобильности суставов – это врожденная повышенная гибкость суставов и позвоночника. Врожденная гипермобильность часто сопровождается неприятными ощущениями в суставах или спине.
Чаще всего это хруст в суставах (особенно часто – хруст в коленях), хруст в спине, и несильные ноющие боли в тех или иных суставах. Например, боли в коленях или плечах, или в голеностопных суставах, реже – боли в бедрах, запястьях, в пальцах рук или пальцах ног. Боли в суставах у таких больных редко длятся подолгу и редко бывают слишком сильными, но временами все же доставляют болеющему ощутимое беспокойство.
Синдром гипермобильности суставов является генетически обусловленным заболеванием. То есть передается по наследству. Врачи, изучающие историю болезни такого пациента, почти всегда могут установить, что в его семье синдромом гипермобильности болеет несколько поколений родственников.
Из-за того, что все ближайшие родственники имеют такую же высокую гибкость, люди, которым по наследству передалась гипермобильность, убеждены, что такая гибкость – норма. И, как правило, не сообщают о ней врачам. Поэтому врачи обычно выявляют гипермобильность случайно – на специализированных ортопедических или артрологических осмотрах.
Важно знать! Людям, которым от рождения досталась гипермобильность суставов, особенно легко даются занятия балетом, йогой и теми видами танцев и спорта, в которых приветствуется повышенная гибкость. Но такие занятия обычно усугубляют проблему! Растягивание гипермобильных суставов и связок часто приводит к их хронической травматизации.
Распространенность синдрома гипермобильности суставов трудно поддается точной оценке. По различным статистическим данным считается, что гипермобильность суставов можно обнаружить примерно у каждого десятого европейца. В России гипермобильность выявляется у 8-12% населения. У представителей африканской и азиатской популяции синдром гипермобильности суставов встречается значительно чаще – примерно у 15-25% населения.
Из-за гормональных особенностей (влияния половых гормонов на организм) синдром гипермобильности суставов у женщин проявляется более заметно, чем у мужчин. И потому обнаруживается у них в несколько раз чаще, чем у представителей сильного пола.
В научной литературе синдром гипермобильности суставов обозначают аббревиатурой СГМС (синонимы: соединительно-тканная дисплазия, наследственная коллагенопатия). Помимо синдрома гипермобильности суставов (который считается относительно легкой патологией), существуют еще и другие, реже встречающиеся, но более тяжелые наследственные заболевания, при которых гипермобильность суставов сочетается с системным поражением всей соединительной ткани внутри организма. Это синдром Марфана, синдром Элерса–Данло, синдром Стиклера, несовершенный остеогенез и др.
Кроме того, изменения в гибкости суставов наблюдаются также при беременности и ряде заболеваний желез внутренней секреции – например, при акромегалии и гиперпаратиреоидизме.
Важно знать! Синдромом гипермобильности нельзя считать приобретенную избыточную подвижность суставов, которая наблюдается у людей, специально растягивающих суставы и связки: у танцоров, спортсменов, гимнастов.
Симптомы синдрома гипермобильности
Синдром гипермобильности суставов (СГМС) возникает у людей, которым “по наследству” передается необычная особенность основного соединительно-тканного белка коллагена – его повышенная растяжимость.Поскольку коллаген входит в состав любой соединительной ткани (капсул суставов, связок, сухожилий, мышц, подкожной ткани, кожи и т.д.), его повышенная растяжимость приводит к микротравмам, надрывам и раннему изнашиванию суставных капсул, суставов, связок и сухожилий.
В результате у таких людей чаще, чем у прочих, возникают неприятные ощущения и боли в суставах, а также боли в мышцах и спине. Неприятные ощущения и боли в суставах обычно усиливаются при смене погоды, стрессах, ухудшении настроения и во время месячных.
При этом, несмотря на неприятные ощущения и боли в суставах, врачам часто не удается обнаружить каких-либо физических повреждений суставов или заметных изменений их внешнего вида (помимо избыточной подвижности). Лишь в редких случаях у таких больных возникает припухание суставов – синовит.
Помимо неприятных ощущений в суставах, мышцах и спине, у гипермобильных людей часто случаются и повторяются растяжения связок, вывихи и подвывихи суставов (особенно часто – голеностопного сустава). Кроме того, гипермобильность способствует развитию плоскостопия и сколиоза.
Существуют также другие, несуставные проявления синдрома гипермобильности, связанные с повышенной растяжимостью белка-коллагена:
– избыточная растяжимость кожи, ее хрупкость и ранимость; склонность к образованию стрий (растяжек кожи), причем не только во время беременности, но и в течении всей жизни; не только у женщин, но и у мужчин;
– варикозное расширение вен, часто начинающееся уже в молодые годы;
– склонность к образованию грыж – пупочных, паховых, послеоперационных и т.д.
– опущения внутренних органов — желудка, почек, стенок влагалища, матки, прямой кишки; возможно выпадение матки;
– аномальное расположение или неправильное формирование зубов;
– склонность к развитию вегето-сосудистой дистонии;
– склонность к развитию сколиоза и кифоза (сутулости);
– проявления со стороны глаз: нависшие веки, миопия.
Лечение синдрома гипермобильности
Лечение пациента с синдромом гипермобильности зависит от конкретной ситуации и интенсивности болевых ощущений.
Первым делом нужно объяснить пациенту, что у него нет тяжелого заболевания, грозящего инвалидностью. При умеренных болях в суставах уже одного такого объяснения бывает достаточно для улучшения настроения и самочувствия больного.
Второе. Нужно порекомендовать пациенту исключить те нагрузки, которые сами по себе вызывают боли или дискомфорт в суставах. Кроме того, желательно свести к минимуму возможность получения профессиональных либо спортивных травм.
При упорных болях в отдельных суставах для их разгрузки используют эластичные фиксаторы суставов, так называемые ортезы: наколенники, напульсники, налокотники и т. д. При сильных болях в суставах можно иногда применять анальгетики (парацетамол, анальгин, трамадол). Некоторым больным хорошо помогают согревающие мази и мази с нестероидными противовоспалительными препаратами, компрессы с бишофитом, парафинолечение, лазеротерапия и лечебные грязи.
Но главный метод лечения синдрома гипермобильности – правильно подобранная гимнастика!
Ведь в обеспечении стабильности сустава существенную роль играют не только связки, но и окружающие сустав мышцы. И хотя повлиять с помощью упражнений на состояние связок практически невозможно, укрепить мышцы мы можем без особых сложностей.
Однако для лечения пациента с синдромом гипермобильности важно подобрать гимнастику, которая позволит загружать мышцы, но не будет заставлять суставы активно сгибаться-разгибаться. То есть для лечения нужно использовать статические упражнения (фиксированные позы) или силовые упражнения, выполняемые в медленном темпе, и главное – без применения отягощений.
Пример такой гимнастики – гимнастика Ланы Палей, поскольку в гимнастике Ланы Палей нет упражнений с отягощениями, практически не используются упражнения, направленные на растяжку суставов, но зато много статических и медленных динамических упражнений для укрепления глубоких мышц спины, брюшного пресса, ног и рук. Такие упражнения обладают очень высокой эффективностью при лечении синдрома гипермобильности суставов!
Важно знать: пациентам с гипермобильностью категорически противопоказаны растягивающие упражнения (упражнения для повышения гибкости), часто применяемые в танцах, восточных гимнастиках и классической йоге.
* Авторы статьи – доктор Евдокименко и Лана Палей
Новинка! Видео: Гимнастика Ланы Палей для исправления осанки и упражнения для укрепления мышц спины » Комплекс упражнений при гипермобильности спины и суставов, сколиозе, сутулости, кифозе, остеохондрозе. Обновлено 7 января 2017 года.
Информация о занятиях гимнастикой у Ланы Палей в Москве
Источник
Комментарии
Н.Г. Правдюк, Н.А.Шостак
Кафедра факультетской терапии им. А.И. Нестерова, Российский государственный медицинский университет, Москва Дисплазия соединительной ткани (ДСТ) представляет собой уникальную онтогенетическую аномалию развития организма, которая относится к числу сложных вопросов современной медицины. Рассматриваются основные подходы к дифференциальной диагностике различныхформ ДТС. Ведущее место отводится клинической оценке, подходам к терапии одного из вариантов недифференцированной формы ДТС – гипермобильному синдрому.
Ключевые слова: дисплазия соединительной ткани, гипермобильный синдром, гипермобильность суставов.
РФК 2008;3:70-75
Hypermobility syndrome: clinical manifestations, differential diagnosis, therapy approaches
N.A. Shostak, N.G. Pravdyuk
Chair of Faculty Therapy named after A.I. Nesterov, Russian State Medical University, Moscow Connective tissue dysplasia (CTD) represents special ontogenetic abnormality which is a complex problem of contemporary medicine. The principles of differential diagnosis of various forms of CTD are considered. A clinical estimation and therapy approaches are discussed with focus on hypermobility syndrome as one of undifferentiated form of CTD.
Key words: connective tissue dysplasia, hypermobility syndrome, joint hypermobility.
Rational Pharmacother. Card. 2008;3:70-75
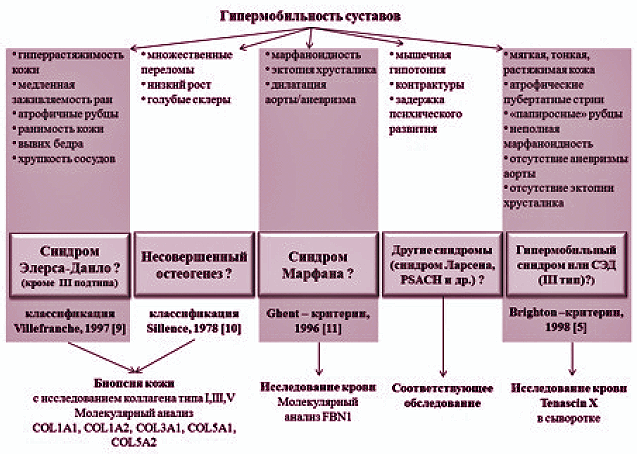
Группа наследственных заболеваний соединительной ткани и скелета была впервые выделена американским генетиком Mc Kusick в 1955 году. К тому времени она объединяла лишь некоторые нозологические формы: несовершенный остеогенез, синдром Марфана, синдром Элерса-Данло, эластическую псевдоксантому и гаргоилизм. [1] В течение последующих трех десятилетий благодаря достижениям генетики были описаны и классифицированы свыше 200 заболеваний соединительной ткани и скелета наследственного характера.
Клинические проявления дисплазий соединительной ткани
Дисплазия соединительной ткани (ДСТ) – генетически детерминированное нарушение развития соединительной ткани, приводящее к изменению ее структуры и функций и реализующееся в клиническом многообразии фенотипических признаков и органных проявлений. В настоящее время предложено подразделение ДСТ на дифференцированный и недифференцированный синдромы [2].
Дифференцированные дисплазии характеризуются установленным генным или биохимическим дефектом с определенным типом наследования и клинической картиной заболевания (синдром Марфана, синдром Элерса-Данлоса, несовершенный остеогенез, эластическая псевдоксантома и др.).
Недифференцированные дисплазии соединительной ткани диагностируются в случаях, когда наборфенотипических признаков не соответствует ни одному из дифференцированных синдромов.
Соединительнотканная дисплазия, затрагивая все органы и системы, проявляется комплексом фенотипических признаков. Весьма характерным для ДСТ является генерализованная гипермобильность суставов (ГМС), которая может быть ведущим признаком как недифференцированной ДСТ, так и частью дифференцированных синдромов.
Для объективной оценки генерализованной гипермобильности суставов используются критерии Бейтона [3] (табл. 1).
Таблица 1. Признаки гипермобильности суставов (критерии Бейтона)
- Пассивное сгибание пястно-фалангового сустава 5-го пальца в обе стороны.
- Пассивное сгибание 1-го пальца в сторону предплечья при сгибании в лучезапястном суставе.
- Переразгибание локтевого сустава свыше 10 град.
- Переразгибание коленного сустава свыше 10 град.
- Наклон вперед при фиксированных коленных суставах, при этом ладони достигают пола.
Гипермобильность оценивают в баллах: 1 балл означает патологическое переразгибание в одном суставе на одной стороне. Максимальная величина показателя, учитывая двухстороннюю локализацию, – 9 баллов (8 – за 4 первых пункта и 1 – за 5-й пункт). Показатель от 4 до 9 баллов расценивается как состояние гипермобильности.
Научный и практический интерес к ГМС возник еще в конце 19 века, когда были описаны наследственные синдромы, в клинической картине которых ГМС являлась одним из ведущих симптомов (синдром Марфана, синдром Элерса-Данло, несовершенный остеогенез). Влияние ГМС на состояние здоровья имеет самые разнообразные аспекты. Первое описание ГМС было сделано в 1967 году Kirk, Ansell и Bywaters. [4]. Авторами был предложен термин “гипермобильный синдром” (ГС), отражающий феномен гипермобильности суставов, сочетающийся с дисфункцией опорно-двигательного аппарата (подвывихи, артралгии). Позже стало известно, что ГМС ассоциируется с внешними фенотипическими признаками ДСТ, сходными с маркерами дисплазии при дифференцированных синдромах, а «гипермобильный синдром» стал рассматриваться в рамках нозологической формы. Однако генетическая основа ГС до настоящего времени остается неизвестной.
Клинические проявления ГС многообразны и включают как суставные, так и внесуставные признаки, отраженные в критериях ГС. Диагностические критерии ГС представлены в табл. 2 и именуются Брайтоновскими критериями [5].
Малые критерии ГС были дополнены в ходе работ А.Г. Беленького [6] и включают пролапс митрального клапана, полую стопу, браходактилию, деформацию грудной клетки, сандалевидную щель стопы, сколиоз, Hallux valgus. ГС диагностируется при наличии 2 больших критериев, 1 большого и 2 малых критериев или 4 малых. Достаточно 2 малых критериев, если родственник 1 линии родства имеет признаки ДСТ.
Таблица 2. Диагностические критерии ГС (Brighton, 1998г)
Большие критерии:
- Счет по шкале Бейтона 4 из 9 или более (на момент осмотра или в прошлом).
- Артралгия более 3 мес в 4 суставах и более.
Малые критерии:
- Счет по шкале Бейтона 1-3 из 9 (0-2 для людей старше 50 лет).
- Артралгия в 1-3 суставах или люмбалгия более 3 месяцев, наличие спондилолиза, спондилолистеза.
- Вывихи/подвывихи более чем в 1 суставе или повторный вывих в одном суставе.
- Периартикулярные поражения более 2 локализаций (эпикондилит, теносиновит, бурсит и т.д.).
- Марфаноидность (высокий рост, худощавость, соотношение размах рук/рост более 1,03,
соотношение верхний/нижний сегмент тела менее 0,83, арахнодактилия). - Аномальная кожа: тонкость, гиперрастяжимость, стрии, атрофичные рубцы.
- Глазные признаки: нависающие веки или миопия.
- Варикозные вены или грыжи или опущение матки/ прямой кишки.
Основным клиническим проявлением ГС является поражение опорно-двигательного аппарата в виде артралгий (полиартралгий), ассоциированных с физической нагрузкой. Наиболее часто в процесс вовлекаются коленные и голеностопные суставы. Причиной болевого синдрома в этом случае является чувствительность к нагрузке опорных суставов и умеренные ортопедические аномалии (дисплазия тазобедренных суставов, продольное и поперечное плоскостопие). Дебют артралгий приходится на молодой возраст, преимущественно у лиц женского пола. Подвывихи суставов (в основном, голеностопных и коленных) типичны для пациентов с ГС. Рецидивирующий выпот в суставе, как проявление ГМС, является нечастой, но наиболее сложной диагностической ситуацией. Характерной особенностью синовита при ГМС является непосредственная связь с травмой, невоспалительный характер синовиальной жидкости и быстрое обратное развитие. В последующему этих пациентов может развиться стойкая артралгия травмированного коленного сустава, связанная с постравматической менископатией. Дорсалгии, нередко сочетающиеся со сколиозом и спондилолистезом, встречаются у пациентов с ГС в любом возрасте. Периартикулярные поражения (тендиниты, эпикондилит, другие энтезопатии, бурситы, туннельные синдромы) встречаются у пациентов с ГС и возникают в ответ на необычную (непривычную) нагрузку или минимальную травму. Наиболее полная картина клинических проявлений и потенциальных осложнений ГС (в том числе со стороны опорно-двигательного аппарата) представлена в табл. 3.
Таблица 3. Клинические проявления и потенциальные осложнения ГС [1]
Острые (травматические)
- Рецидивирующие подвывихи в голеностопном суставе.
- Разрыв мениска.
- Частые переломы костей.
- Острые или рецидивирующие подвывихи плеча, надколенника,
пястно-фалангового, височно-нижнечелюстного суставов. - Травматические артриты.
Хронические (нетравматические)
- Эпикондилит.
- Тендинит.
- Синдром ротаторной манжеты плеча.
- Бурсит.
- Эпизодические ювенильные артриты (синовиты) коленных суставов
(без признаков системной воспалительной реакции). - Неспецифические артралгии.
- Сколиоз.
- Боль в спине.
- Хондромаляция надколенника.
- Остеоартроз.
- Фибромиалгия.
- Дисфункция височно-нижнечелюстного сустава.
- Карпальный и тарзальный туннельный синдромы.
- Акропарестезия.
- Синдром грудного выхода.
- Плоскостопие.
- Синдром Рейно.
- Задержка моторного развития (у детей).
- Врожденный вывих бедра.
ГМС требует тщательного клинического анализа и дифференцированного диагностического подхода. Немаловажную роль в диагностике ГС играет оценка фенотипических маркеров ДСТ. При наличии сопутствующей гиперрастяжимости кожи (диагностируемой при толщине кожной складки над ключицами > 2 см), атрофичных рубцов, повышенной ранимости кожи, в первую очередь, следует думать о классическом варианте синдрома Элерса-Данло (СЭД) (I/II подтип по классификации Villefranche, 1997). Наличие же врожденного вывиха суставов свидетельствует в пользу артрохалазического типа (VII подтип). Обширные кровоподтеки на коже и/или семейный анамнез сосудистых или кишечных разрывов или внезапной смерти являются признаками сосудистого подтипа СЭД (IV). Если умеренная гипермобильность суставов сочетается с характерным внешним обликом, подвывихом хрусталика и/или дилатацией аорты или аневризмой, необходимо думать о синдроме Марфана. Та же клиническая комбинация без глазных и кардиальных проявлений свидетельствует в пользу гипермобильного подтипа СЭД (III). В настоящее время не определены генетические и нозологические границы между гипермобильным типом СЭД и ГС. Кроме того, было показано, что у пациентов с III подтипом СЭД и ГС имеются мутации в генах, кодирующих неколлагеновые молекулы Tenascin-X, при этом отмечается снижение уровня сывороточного Tenascin-X в обеих группах гетерозиготных лиц женского пола [7]. Идентификация мутаций генов Тenascin-X является важной моделью изучения генетической основы ГС.
Клиническая картина несовершенного остеогенеза характеризуется повышенной ломкостью костей, переломы возникают при небольших нагрузках или спонтанно. Клиническая картина заболевания не ограничивается патологией скелета. Синие склеры, низкий рост, разрушение дентина зубов, прогрессирующая тугоухость в детском и юношеском возрасте, контрактуры, мышечная гипотония и повышенная частота пупочных и паховых грыж, врожденных пороков сердца и нефролитиаза – характерный комплекс патологических изменений при несовершенном остеогенезе. Другие характерные признаки в сочетании с ГМС могут указывать на наличие псевдоахондроплазии (PSACH), синдрома Ларсена, мышечной дистрофии Ульриха и др.
Биохимические и генетические нарушения при ДСТ
Наряду с клинической оценкой ДСТ в диагностике заболевания важную роль играют биохимические методы исследования. Они позволяют оценить состояние обмена соединительной ткани, уточнить диагноз, прогнозировать течение заболевания. Наиболее информативным является определение уровня оксипролина и гликозоаминогликанов в суточной моче, а также лизина, пролина, оксипролина в сыворотке крови. Генетические дефекты синтеза коллагена приводят к уменьшению его поперечных связей и возрастанию количества легкорастворимых фракций. Именно поэтому у больных с врожденной дисплазией соединительной ткани отмечается достоверное повышение оксипролина в суточной моче, степень которого коррелирует с тяжестью патологического процесса. О катаболизме межклеточного вещества судят по величине экскреции гликозоаминогликанов [8].
Для наследственных заболеваний соединительной ткани характерно изменение соотношения коллагенов разных типов и нарушение структуры коллагенового волокна. Типирование коллагена проводится методом непрямой иммунофлюоресценции по Sternberg L.A. при помощи поликлональных антител кфибронектину и коллагену [8]. Современной и перспективной является молекулярно-генетическая диагностика (ДНК-диагностика) дисплазии соединительной ткани, предполагающая применение молекулярных методов выявления генных мутаций. Молекулярный анализ гена fibrillin1 (FBN1) при подозрении на синдром Марфана может быть выполнен на геномной ДНК, извлеченной из лейкоцитов крови. В случаях диагностики СЭД или несовершенного остеогенеза проводится биопсия кожи с последующим биохимическим анализом коллагена типов I, III и V. В зависимости от клинической и биохимической оценки дальнейший молекулярный анализ проводится на ДНК, извлеченной из культивируемых фибробластов.
Алгоритм обследования пациента с гипермобильностью суставов представлен на рис. 1.

Рисунок 1. Алгоритм диагностики гипермобильности суставов
Возможности лечения ДСТ
Лечение ГМС при отсутствии жалоб не требует специальных мероприятий. При умеренных артралгиях показано ограничение физических нагрузок. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентациюи исключение игровых видов спорта. При упорных болях в одном или нескольких суставах используют эластичные ортезы, обеспечивающие искусственное ограничение объема движений. Немаловажную роль играет укрепление окружающих болезненный сустав мышц с помощью изометрических упражнений, обеспечивающих оптимизацию локальной биомеханики и как следствие – исчезновение болей. В качестве симптоматической медикаментозной терапии при болевом синдроме показан прием нестероидных противовоспалительных препаратов и анальгетиков. С учётом патогенетической основы несостоятельности соединительной ткани и системного характера проявлений ГС основным направлением терапии является коррекция нарушенного метаболизма коллагена. Это позволяет предотвращать возможные осложнения ДСТ. К средствам, стимулирующим коллагенообразование, относят аскорбиновую кислоту, препараты мукополисахаридной природы (хондроитинсульфат, глюкозаминсульфат), витамины группы В (В1, В2, В3, В6) и микроэлементы (медь, цинк, магний). Последние являются кофакторами внутри- и внеклеточного созревания молекулы коллагена и других структурных элементов соединительной ткани [8].
Особая роль в регуляции метаболизма соединительной ткани отводится магнию. В условиях его недостатка происходит усиление деградации коллагеновых и, возможно, эластиновых волокон, а также полисахаридных нитей гиалуронана. Это обусловлено инактивацией гиалуронансинтетаз и эластаз, а также повышением активности гиалуронидаз и матричных металлопротеиназ. На клеточном уровне дефицит магния приводит также к увеличению числа дисфункциональных молекул т-РНК, замедляя, тем самым, скорость белкового синтеза. Кроме того, определенную роль в деградации соединительной ткани играют аутоиммунные реакции, обусловленные присутствием аллеля Bw35 системы HLA. Активация Т-клеточного иммунитета к компонентам соединительной ткани, содержащим рецепторы, соответствующие антигену Вw35, приводит к деградации соединительнотканного матрикса, что сопряжено с неконтролируемой потерей магния [12]. Повышенная экспрессия этого антигена отмечена у пациентов с первичным пролапсом митрального клапана, который является фенотипическим маркером ГС. В ряде исследований показана принципиальная возможность замедления процессов дегенерации соединительной ткани при лечении препаратами магния. Это достигается посредством усиления биосинтетической активности фибробластов, ответственных за нормализацию волокнистых структур соединительнотканного матрикса [13].
Необходимо отметить, что ДСТ имеет, как правило, прогрессирующий характер и лежит в основе формирования соматической патологии. Последняя нередко выходит на первый план и определяет прогноз основного заболевания. Своевременная метаболическая терапия играет важную роль в лечении и профилактике потенциальных осложнений ДСТ, в том числе ГС.
Литература
- Sillence D.O., Rimoin D.L. Classification of osteogenesis imperfect. Lancet 1978;1(8072):1041–2.
- Яковлев В.М., Нечаева Г.И. Кардио-респираторные синдромы при дисплазии соединительной ткани. Омск: Издательство ОГМА; 1994.
- Grahame R. Joint hypermobility and genetic collagen disorders: are they related? Arch Dis Child 1999; 80(2):188–91.
- Kirk J.A., Ansell B.M., Bywaters E.G. The hypermobility syndrome. Musculoskeletal complaints associated with generalized joint hypermobility. Ann Rheum Dis 1967;26(5):419–25.
- Grahame R., Bird H.A., Child A. The revised (Brighton 1998) criteria for the diagnosis of benign joint hypermobility syndrome (BJHS). J Rheumatol 2000;27(7): 1777–9.
- Беленький А.Г. Генерализованная гипермобильность суставов и другие соединительно–тканные синдромы. Научно–практическая ревматология 2001;(4):40–8.
- ZweersM.C., Bristow J., Steijlen P.M. et al. Haploinsufficiency of TNXB is associated with hypermobility type of Ehlers-Danlos syndrome. AmJHumGenet 2003; 73(1):214–17.
- Кадурина Т.И.Наследственные коллагенопатии (клиника, диагностика, лечение и диспансеризация). СПб.: Невский диалект; 2000.
- Beighton P., De Paepe A., Steinmann B. et al. Ehlers-Danlos syndromes: revised nosology, Villefranche, 1997. Ehlers-Danlos National Foundation (USA) and EhlersDanlos Support Group (UK). Am JMed Genet 1998;77(1): 31–7.
- SimpsonM.R. Benign joint hypermobility syndrome: evaluation, diagnosis, and management. J Am Osteopath Assoc 2006; 106(9): 531-6.
- De Paepe A., Devereux R.B., Dietz H.C. et al. Revised diagnostic criteria for the Marfan syndrome. Am JMed Genet 1996;62(4):417–26.
- ГромоваО.А., ТоршинИ.Ю. Дисплазия соединительной ткани, клеточная биология и молекулярные механизмы воздействия магния. РМЖ 2008;16(4):230-8.
- Пак Л.С. Значение магния в патогенезе и лечении больных пролапсом митрального клапана. Трудный пациент 2007;5(5):13-6.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
