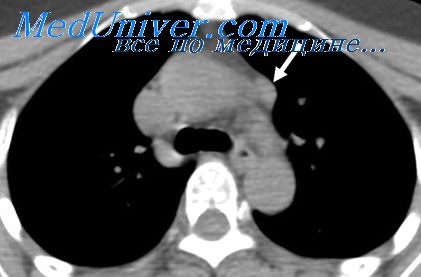
Синдром горнера при раке панкоста
Рак Панкоста — рак верхнего отдела легкого, проявляющийся специфическими симптомами неврологического плана. По морфологической сути это немелкоклеточная карцинома — одинаково часто гистология выявляет аденокарциному или плоскоклеточный рак.
Заболевание встречается не часто — не более 5% из всех злокачественных новообразований легкого, преимущественно у мужчин. Очень часто на момент выявления процесс неоперабельный из-за вовлечения в опухолевый конгломерат тканей грудной стенки и нервных сплетений.
Причины развития опухоли Панкоста
 Основная причина рака легкого — курение, что справедливо и для опухоли Панкоста. Предполагается и некоторая роль предшествующих воспалительных изменений — туберкулезных и воспалительных, поскольку именно в легочных верхушках создаются весьма благоприятные условия для развития бактериальной флоры.
Основная причина рака легкого — курение, что справедливо и для опухоли Панкоста. Предполагается и некоторая роль предшествующих воспалительных изменений — туберкулезных и воспалительных, поскольку именно в легочных верхушках создаются весьма благоприятные условия для развития бактериальной флоры.
Не исключается неблагоприятное воздействие длительного вдыхания вредных веществ — талька, асбеста, мышьяка при профессиональной деятельности.
Диагностика рака Панкоста
Злокачественный процесс в легочной ткани способна выявить флюорография и банальная рентгенография, но детально разобраться в истинном распространении опухолевого процесса может только высокотехнологичная визуализация — КТ или МРТ, при поражении верхушки потребуется то и другое.
В большинстве случаев рентгенологически в верхушке определяется узел опухоли, у каждого третьего опухоль похожа на надетую сверху «шапочку». На ребрах проявляются признаки сильного давления изнутри в виде локального рассасывания костной ткани.
КТ определит распространение рака из легкого в позвоночник, а введенный внутривенно контраст покажет насколько опухолевые ткани охватывают сосуды и каково состояние лимфатических узлов.
МРТ детализирует вовлечение в опухолевый процесс нервов, степень проникновения в позвоночный канал, где проходит спинной мозг, и соучастие подключичных сосудов.
При ПЭТ во всех заинтересованных участках накопится изотоп.
Бронхоскопия — стандартное обследование при РЛ, выясняющее заинтересованность крупных бронхов в раковом процессе, но маловероятно, что удастся выполнить биопсию, поскольку рак периферический.
Биопсия опухоли производится через грудную стенку с помощью эндоскопического оборудования — торакоскопии, иногда удается получить опухолевый материал для исследования под микроскопом при пункции мягкотканого компонента передней грудной стенки.
Клиника рака Панкоста
Клинические проявления при карциноме верхушечного отдела обусловлены одноименным синдромом, очень часто сочетающимся с синдромом Горнера.
Синдром Панкоста обусловлен прорастанием опухолью нервов, исходящих из позвоночного канала между последним шейным и первым или вторым грудным позвонком. Клинически синдром проявляется:
- очень интенсивной болью, часто стреляющей;
- нарушениями активных движений руки;
- слабостью мышц плечевого пояса;
- онемением пальцев, «ползанием мурашек» — парестезиями кожи;
- при вовлечении в раковый узел возвратного нерва пациент начинает сипеть, из-за неполного закрытия голосовой щели может появиться поперхивание при еде;
- сдавление опухолевыми массами верхней полой вены проявится нарастающей синюшной отечностью лица и шеи.
Синдром Горнера развивается при распространении ракового процесса на нервный ганглий на уровне первого грудного позвонка, манифестируя симптомами:
- невозможностью поднять верхнее веко — птоз;
- постоянно узким зрачком вне зависимости от освещённости — миоз;
- западением глаза, визуально как будто уменьшившимся — энофтальм;
- на половине лица и в коже руки перестают функционировать потовые железы — ангидроз.
Инфильтрация плевры раковыми клетками вызывает болевой синдром в грудной клетке, усиливающийся при глубоком дыхании.
Первым проявлением заболевания может быть любой симптом, но чаще всего пациенты жалуются на постепенно нарастающую боль с прогрессирующими двигательными нарушениями, окружающие замечают глазные симптомы.
Дифференциальная диагностика рака Панкоста
У пациента может быть любой набор выше перечисленных симптомов, как правило, врача не введёт в клиническое заблуждение наличие у пациента нескольких признаков синдрома Горнера — он заподозрит патологию верхушки.
Непросто определиться с этиологией процесса, особенно при анамнезе туберкулеза или работе с асбестом. Аналогичные пульмонологические изменения, но без явной неврологической симптоматики, вероятны при актиномикозе, метастазировании, мезотелиоме плевры, лимфопролиферативных процессах.
Диагностический процесс требует не только отличного оборудования, но и широкого медицинского кругозора, умения нестандартно мыслить — всё это обязательно для персонала нашей клиники, поэтому обследование у нас прицельное и быстрое.
Стадии опухоли Панкоста
Стадирование отличается по критерию «Т», то есть по наибольшему размеру опухоли, так как в процессе задействованы целые анатомические структуры, а не вовлеченность бронхиального дерева, как принято для всех остальных легочных сегментов:
- для установления размера опухоли на уровне 3 степени — Т3 учитывается распространение рака на стенку грудной полости или на нижнюю часть плечевого сплетения;
- критерий Т4 предполагает вовлечение позвонков, плечевого сплетения, подключичного сосудистого пучка.
Стадия 2 безусловно соответствует операбельному процессу, при верхушечной локализации возможность выполнения оперативного вмешательства сомнительная, потому что это уже Т3 с «чистыми» лимфоузлами.
И операбельная 3А стадия при опухоли Панкоста предполагает вколоченную в нервное сплетение опухоль Т4, удалить которую невозможно.
Лечение
Многие десятилетия карцинома верхушки считалась практически безнадежным делом для торакального хирурга из-за её частого интимного сплетения с важнейшими нервами, сосудами и позвоночным столбом.
Современные операционные технологии перевели прорастание подключичных сосудов в разряд относительного противопоказания к хирургии.
Невозможно на первом этапе сделать операцию при вовлечении в раковый конгломерат:
- более половины позвонка,
- пищевода или трахеи,
- стволов нервного сплетения,
- метастазирования в лимфоузлы средостения.
В таких случаях сначала проводится химиотерапия с облучением и повторно рассматривается вопрос об операции.
Полное противопоказание к хирургии — рак 4 стадии с метастазами в другие органы или второе легкое, остальные клинические ситуации подлежат комплексному лечению с операцией на первом или втором этапе. Нередко удается ограничиться частичным удалением легкого — резекцией.
Прогноз рака Панкоста
После хирургического лечения пятилетку переживает каждый третий-четвертый пациент.
Прогноз в отношении продолжительности жизни портит метастазирование в лимфоузлы и гистологический вариант аденокарцинома. При плоскоклеточном раке выживаемость выше.
Средняя продолжительность жизни для заболевания не рассчитана из-за редкой встречаемости, но точно известно, что без операции не гарантируют излечения сочетание лучевой терапии с лучшими противоопухолевыми лекарствами.
Не все торакальные онкологи с большим опытом готовы браться за таких пациентов, мало того, во время вмешательства операционной бригаде онкологов может потребоваться помощь сосудистого хирурга и нейрохирурга. В нашей клинике мы готовы принять любого пациента, потому что знаем и умеем помогать.
Список литературы
- Трахтенберг А.Х., Колбанов К.И.; под ред. В.И. Чиссова/ Рак легкого// М.: ГЭОТАР-Медиа; 2014
- Caronia F.P., Ruffini E, Lo Monte AI./ The use of video-assisted thoracic surgery in the management of Pancoast tumors// Interact Cardiovasc Thorac Surg; 2010;11
- Foroulis C N., Zarogoulidis P., Darwiche K., et al/ Superior sulcus (Pancoast) tumors: current evidence on diagnosis and radical treatment //J Thorac Dis.; 2013 Sep; 5(Suppl 4)
- Tsao J.W., Garlin A.B., Marder S.R./ Pancoast’s syndrome// N Engl J Med; 1998;338.
Источник
Синдром Клода-Бернара-Горнера при медиастинальном раке. Кровь при раке легкогоВ литературе часто упоминается синдром Клода-Бернара-Горнера при различных опухолях средостения, особенно расположенных в верхнем отделе последнего. Этот синдром (сужение зрачка, западение глазного яблока, уменьшение глазной щели на стороне поражения), по мнению И. Л. Тагера, нередко вызывается метастазами рака легкого в лимфатические узлы средостения при сдавлении ими верхних ганглиев симпатического пограничного ствола. На материале В. М. Бенциановой синдром Клода-БернараГорнера при медиастинальной форме рака легко встретился в 8 случаях из 31. Этот синдром в слабо выраженной степени наблюдали и мы у одного нашего больного. Поскольку этот сравнительно редкий синдром может отмечаться при самых различных опухолях верхнего отдела средостения, значение его в диагностике медиастинальной формы рака легкого не следует переоценивать. Увеличение периферических лимфатических узлов относится к наиболее частым объективным, но, к сожалению, поздним признакам медиастинальной формы легочного рака. Увеличенные лимфатические узлы чаще располагаются в надключичных областях на стороне локализации опухоли в средостении, реже — в подмышечных областях. Характерно, что лимфатические узлы, как правило, бывают единичными, малого размера (1—1,5 см в диаметре), очень плотными и малоподвижными, а также медленно растущими, что отличает их от пораженных периферических лимфатических узлов при других злокачественных заболеваниях органов средостения. Однако у одного нашего больного имелось редко наблюдаемое множественное с увеличением до 4 см в диаметре поражение периферических лимфатических узлов различных областей. Подобное наблюдение описано также Е. Ф. Ласкиной.
При физикальном исследовании больных медиастинальной формой рака легких обычно определяется притупление перкуторного звука и ослабленное или жесткое дыхание в области расположения опухоли (парастернально). Со стороны сердца каких-либо выраженных изменений не обнаруживается. У одного нашего больного, например, опухоль прорастала в перикард, но физикально выявлялись лишь приглушенные тоны. Только перед смертью у него стало отмечаться нарушение сердечной деятельности (слабый пульс, падение артериального давления, бледность кожных покровов). Анализ крови при медиастинальной форме легочного рака указывает в большинстве случаев на отдельные нехарактерные изменения лейкоцитарной формулы, нередко — на ускоренную РОЭ.
Существенное значение имеет в ряде случаев цитологическое исследование мокроты, которое, по мнению Я. Г. Диллона, «представляет собой один из важных и надежных методов диагностики рака легких». По данным А. Я. Альтгаузена и Б. Э. Линберга, этот метод позволяет выявить в мокроте клетки раковой опухоли в 70% случаев. Для достижения успеха А. Я- Альтгаузен особо важное значение придает многократности исследования мокроты и нахождения в ней не отдельных клеток, а комплекса клеточных элементов опухоли. Многократное цитологическое исследование мокроты позволило обнаружить у 4 наших больных группы злокачественных клеток. Важное значение имеет обнаружение в мокроте даже несколько большего против нормы количества эритроцитов ( норма — не более 3 эритроцитов в поле зрения). Макроскопически кровь в мокроте определяется реже. Таким образом, клиническая картина медиастинальной формы рака складывается как из симптомов рака легкого вообще, так и признаков, обусловленных поражением органов средостения. Наиболее важными из них являются: 3. Одышка, часто переходящая в стенотическое дыхание. 5. Повышенная температура. – Также рекомендуем “Рентгенологические признаки медиастинального рака. Форма тени медиастинального рака” Оглавление темы “Метастатическое поражение средостения”: |
Источник
Рак Панкоста, или рак верхней борозды легкого — злокачественная опухоль, расположенная в верхушке (верхушечном сегменте) легкого. Она выделена в особую группу, так как может прорастать в определенные анатомические структуры и вызывать характерные симптомы. Этот тип рака впервые был описан в 1924 и 1932 годах американским рентгенологом Генри К. Панкостом и назван по его фамилии.

Наш эксперт в этой сфере:
Торако-абдоминальный хирург, онколог, заведующий отделением хирургии
Позвонить врачу
Опухоли Панкоста встречаются редко — они составляют 5% от всех случаев рака легкого. В прошлом прогноз для таких пациентов был неблагоприятным. В настоящее время рак Панкоста поддается лечению практически с тем же успехом, что и злокачественные новообразования аналогичных стадий в других частях легкого. Это достигнуто благодаря совершенствованию хирургических вмешательств и новым подходам в назначении комбинированной терапии.
В клинике Медицина 24/7 применяются все современные виды лечения рака Панкоста и других злокачественных новообразований легких.
Гистологическая классификация
Все злокачественные опухоли легких делят на два основных гистологических типа, в зависимости от того, как опухолевая ткань выглядит под микроскопом: немелкоклеточный рак (НМРЛ) встречается в 85% случаев, мелкоклеточный рак (МРЛ) — в 15% случаев.
Чаще всего опухоли Панкоста представлены НМРЛ, а именно его подтипом — плоскоклеточным раком. Встречаются также аденокарциномы (рак из железистой ткани), недифференцированные, крупноклеточные типы. На мелкоклеточный рак приходится всего 3–5% случаев.
Характерная особенность опухолей Панкоста в том, что они преимущественно распространяются не вглубь легкого, а на окружающие структуры, в грудную стенку. По расположению в легком рак Панкоста является периферическим, а мелкоклеточный рак — чаще всего центральным.
Факторы риска
Факторы риска для опухолей Панкоста те же, что и в целом для рака легкого:
- На первом месте находится курение — оно повышает риск в несколько раз. Трубки и сигары так же опасны, как и сигареты.
- Пассивное курение: в частности, эксперты из США подсчитали, что оно становится причиной 7000 смертей от злокачественных опухолей легких ежегодно.
- Воздействие асбеста также в несколько раз повышает вероятность заболеть раком легких и умереть от него. В группе повышенного риска находятся работники шахт, верфей, фабрик, предприятий, выпускающих текстильную продукцию.
- Воздействие радона — радиоактивного газа, который образуется при распаде урана в почве и может накапливаться в больших концентрациях в воздухе помещений.
- Загрязнения воздуха: на производстве, в крупных городах, промышленных районах, возле крупных автомобильных трасс.
- Наследственность, семейный анамнез.
- Воздействие некоторых канцерогенов: дизельного топлива, мышьяка, кадмия, бериллия, винилхлорида, диоксида кремния, соединений никеля, хрома и др.
Если у вас есть некоторые из перечисленных факторов, это вовсе не означает, что у вас обязательно будет диагностирован рак. Они лишь в определенной степени повышают вероятность развития злокачественной опухоли. Но лучше постараться исключить все негативные воздействия, а если это невозможно — внимательно относиться к своему здоровью и своевременно посещать врача при возникновении тех или иных симптомов.
Симптомы опухолей Панкоста
Рак Панкоста редко вызывает симптомы, характерные для злокачественных опухолей легких, такие как кашель и боль в грудной клетке. Это связано с характером роста новообразования: как мы уже упомянули выше, оно склонно распространяться не вглубь легкого, а наружу, в окружающие ткани.
Первым проявлением заболевания обычно становится боль в плече и/или по внутренней стороне лопатки. Со временем болевые ощущения могут распространяться на внутреннюю поверхность локтя и предплечья, мизинец, безымянный палец. Обычно боль при раке Панкоста очень сильная, мучительная. Ее приходится снимать наркотическими анальгетиками. Пациент постоянно поддерживает руку на пораженной стороне под локоть, чтобы уменьшить напряжение и болевой синдром.
Одновременно может возникать слабость в мышцах руки, чувство покалывания, «ползания мурашек» по коже. Со временем мускулатура верхней конечности атрофируется от бездействия, в ней возникают контрактуры.
Вышеописанное сочетание симптомов называется синдромом Панкоста — он возникает из-за того, что злокачественная опухоль прорастает в плечевое нервное сплетение.
При поражении шейного симпатического ганглия (узла) возникает триада признаков на одной стороне лица, которая называется синдромом Бернара-Горнера:
- Птоз — опущение века.
- Миоз — сужение зрачка.
- Ангидроз и гиперемия — снижение потоотделения и покраснение кожи.
Синдром Бернара-Горнера встречается при многих патологиях, таких как инсульт, опухоли головного мозга, сирингомиелия, увеличение шейных лимфатических узлов, диссекция сонных артерий или аорты, аневризма грудного отдела аорты, травмы головы и шеи.
Примерно у 25% пациентов опухоль Панкоста распространяется в позвоночник и вызывает компрессию (сдавление) спинного мозга. Ниже места поражения развивается паралич.
Зачастую провести дифференциальную диагностику бывает непросто. В клинике Медицина 24/7 работают опытные врачи, которые назначат необходимые методы диагностики и разберутся в причинах ваших симптомов.
Методы диагностики
Когда у пациента возникает синдром Панкоста, чаще всего первое подозрение падает на проблемы с позвоночником, и лечением занимаются неврологи, хирурги-ортопеды. С помощью рентгенографии диагноз на ранних стадиях чаще всего установить невозможно, потому что верхняя часть легкого видна на снимках плохо. При более поздних стадиях на рентгенограммах может наблюдаться разная картина, чаще всего деформированная верхушка легкого или участок неоднородной ткани. Поражения ребер и позвонков видны хорошо.
Намного более информативны такие методы диагностики, как компьютерная томография и МРТ. Во время КТ можно визуализировать опухолевое поражение пищевода, трахеи. Исследование с внутривенным контрастированием помогает обнаружить распространение опухоли в кровеносные сосуды. МРТ еще более точно позволяет оценить вторжение рака в соседние органы.
Бронхоскопия — эндоскопическое исследование бронхов — чаще всего неинформативно, потому что рак Панкоста является периферическим.
Чтобы подтвердить диагноз, проводят разные виды биопсии:
- Пункционная биопсия (с помощью специальной иглы) легкого под контролем рентгеноскопии или КТ.
- Пункционная биопсия пораженных мягких тканей грудной клетки.
- Тонкоигольная аспирационная биопсия увеличенных лимфатических узлов.
- Забор материала во время видеоассистированной торакоскопии — когда в грудную клетку через прокол вводят специальный инструмент с миниатюрной видеокамерой (торакоскоп). В клинике Медицина 24/7 проводятся такие вмешательства, у нас работают опытные торакальные хирурги.
- Торакотомическая биопсия — через разрез.
- Биопсия лимфатических узлов во время медиастиноскопии — эндоскопического исследования средостения, комплекса тканей, расположенного между легкими.
Для уточнения стадии опухоли Панкоста проводят КТ и МРТ головного мозга, медиастиноскопию, сканирование костей. Современный «золотой стандарт» в поиске отдаленных метастазов — ПЭТ/КТ-сканирование (позитронно-эмиссионная томография). Во время этого исследования в организм пациента вводят радиофармпрепарат, который накапливается в опухолевых очагах, и затем выполняют снимки с помощью ПЭТ-сканера.
Стадии
Опухоли Панкоста классифицируют в соответствии с международной системой TNM. В зависимости от размера и других характеристик первичной опухоли, поражения регионарных лимфатических узлов и наличия отдаленных метастазов, выделяют следующие стадии:
- I — опухоль диаметром не более 2–5 см, не распространяющаяся в окружающие ткани.
- II — опухоль 2–7 см, которая может распространяться за пределы плевры (оболочки из соединительной ткани, покрывающей легкие) и поражать единичные регионарные лимфатические узлы.
- III — злокачественная опухоль, которая вторгается в соседние органы: кровеносные сосуды, нервы, кости, пищевод, трахею, средостение. Могут быть поражены многие лимфатические узлы.
- IV — имеются очаги поражения в противоположном легком, плевре, злокачественный выпот в околосердечной сумке или плевральной полости, либо отдаленные метастазы в других органах.
Методы лечения
Наилучшие показатели выживаемости отмечаются в случаях, когда проводят курс неоадъювантной химиотерапии с последующим хирургическим вмешательством. Химиопрепараты нужны, чтобы уменьшить злокачественную опухоль и упростить ее удаление. В некоторых случаях адекватной альтернативой этой тактике может стать лучевая терапия с последующим хирургическим вмешательством.
Радикальная операция может быть выполнена только на ранних стадиях, когда злокачественная опухоль не успела сильно распространиться на соседние органы. В идеале стадия по TNM не должна быть выше T3N0M0 — опухоль, которая поражает плевру, грудную стенку, при отсутствии очагов в регионарных лимфоузлах и отдаленных метастазов.
Противопоказания к хирургическому вмешательству:
- Обширное поражение опухолевым процессом позвонков, пищевода, трахеи, шейного нервного сплетения.
- Метастазы в лимфатических узлах средостения.
- Отдаленные метастазы.
- Относительное противопоказание — полная инвазия плечевого сплетения.
Чаще всего приходится прибегать к лобэктомии (удалению доли легкого) в сочетании с резекцией грудной стенки и удалением лимфатических узлов. Также удаляют другие структуры, вовлеченные в опухолевый процесс: сосуды, нервные образования, части позвонков.
Если опухоль проросла в плечевое сплетение, во время операции применяют комбинированный торакально-нейрохирургический подход.
В настоящее время при раке Панкоста все чаще прибегают к видеоассистированной торакоскопической хирургии (VATS). В ряде случаев операцию начинают именно с нее. VATS помогает избежать ненужной торакотомии, скорректировать хирургическую тактику. В клинике Медицина 24/7 есть врачи, которые в совершенстве владеют этой методикой, у нас применяется современное оборудование для торакоскопических вмешательств от ведущих производителей.
На поздних стадиях, когда радикальная операция невозможна, применяют химиопрепараты, лучевую терапию, таргетную терапию, иммунотерапию. Для борьбы с мучительными болями прибегают к различным паллиативным операциям, назначают обезболивающие и другие симптоматические препараты.
В клинике Медицина 24/7 применяются все новейшие противоопухолевые препараты. Наши врачи проводят лечение в соответствии с международными протоколами.
Наши врачи вам помогут
Оставьте свой номер телефона
Прогноз выживаемости
Прогноз при раке Панкоста в первую очередь зависит от стадии, на которой было диагностировано заболевание и начато лечение. К неблагоприятным прогностическим факторам относят: синдром Бернара-Горнера, метастазы в лимфоузлах средостения, поражение надключичных лимфоузлов, неполное удаление опухоли во время операции, поражение тела позвонка. До настоящего момента не известно ни одного случая, когда пациент, у которого имелось три и более признаков из этого списка, прожил бы 5 лет.
Средняя продолжительность жизни пациентов с раком стадии T3 составляет 38,6 месяца, при условии, что они получают комбинированное лечение, при T4 — 6,4 месяца.
Если диагностирован рак, нужно как можно быстрее начинать с ним бороться, потому что время работает не в пользу пациента: болезнь прогрессирует, и прогноз становится хуже. Начните лечение немедленно в соответствии с современными стандартами в клинике Медицина 24/7. Также у нас вы можете получить консультации у опытных врачей-специалистов и пройти все необходимые виды диагностики.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
Источник