Синдром грязной шеи и грязных локтей
Кожа локтей может стать шершавой и приобрести более темный оттенок. Это состояние принято называть «синдромом грязных локтей», хотя потемнение кожи никак не связано с загрязнением.
Причины
Потемнение и шелушение кожи на локтях может быть спровоцировано различными заболеваниями, а также, внешними воздействиями. Прежде чем начинать бороться с дефектом, стоит постараться выяснить, с чем связано изменение кожного покрова. Если причина в заболевании, то бороться со следствием нерационально. Необходимо сначала вылечить заболевание, тогда кожа восстановится сама по себе.
Наиболее часто к потемнению кожи на локтях приводят такие болезни:
- железодефицитная анемия;
- диабет;
- дерматит;
- эндокринные нарушения, в частности гипотиреоз.
Причины потемнения кожи на локтях, не связанные с патологиями:
- привычка опираться о стол локтями приводит к изменению состояния кожи. Постоянное трение и давление приводит к тому, что эпидермис утолщается, изменяет структуру и цвет;
- очень сухой воздух может стать причиной шелушения и появления корок на локтях, поэтому данный дефект часто отмечается в зимнее время, когда из-за отопления влажность воздуха в помещениях снижается;
- авитаминоз, особенно часто потемнение кожи на локтях провоцирует недостаток витаминов A и E.
Как устранить дефект
Если причина потемнения кожи не связано с болезнью, то справиться с косметическим дефектом будет несложно. Прежде всего, нужно следить за своей позой, нельзя опираться на локти. Кроме того, нужно регулярно смазывать кожу смягчающими кремами.
Стоит обратить внимание на кремы для ног, они хорошо смягчают и помогают устранить шелушение. Кроме того, можно использовать простые домашние методы для восстановления кожи.
Ванночки
Хорошо восстанавливают потемневшую кожу ванночки. Для проведения процедуры в подходящую ёмкость наливают теплую воду, добавляют смягчающие компоненты и погружают в жидкость локти на 20 минут. Затем нужно аккуратно промокнуть локти мягким полотенцем и смазать кремом.
Варианты ванночек (на литр теплой воды):
- добавляют 100 г соли и 50 г соды, можно дополнительно добавить 2-3 капли любимого эфирного масла, тогда процедура станет приятнее;
- вливают 1 чайную ложку нашатырного спирта и жидкого мыла.
Для приготовления ванночек вместо воды можно использовать теплый картофельный отвар. Для его приготовления отваривают очищенный картофель, как обычно. Затем сливают отвар, дают ему остыть и используют для ванночки.
Скрабы
Эти средства используют для удаления отмерших кожных чешуек. Скраб можно купить в магазине или приготовить самостоятельно.
- Сметанный. Ложку жирной сметаны смешивают с ложкой мелкой соли.
- Кофейный с медом. Смешать кофейную гущу с равным количеством меда.
Приготовленный состав втирают в проблемную область круговыми движениями, затем оставляют минут на 5-10 и смывают.
Экспресс-методы
Эти методы действуют быстро, но применять их стоит только в том случае, если кожа на локтях не имеет повреждений.
- Лимон. Отрезать кружок лимона, приложить к локтю и закрепить пластырем или эластичным бинтом. Оставить компресс на полчаса. Затем кожу промыть и смазать жирным кремом.
- Картофель. Натирают сырой картофель, слегка отжимают сок. Картофельную массу смешивают с жирной сметаной, чтобы получилась густая масса. Накладывают массу на потемневшую кожу, сверху прикрывают пищевой пленкой и фиксируют бинтом. Держать нужно 1 час.
- Лук. Очищенную луковицу измельчают, добавляют немного муки, чтобы получилась масса, напоминающая по густоте крем. Накладывают так же, как и картофельный компресс.
<< Ставьте палец вверх если понравилась статья. >>>
<<< Подписывайтесь на наш канал. >>>
< — Спасибо, что читаете нас. —>
Источник
Важное значение при изучении объективного статуса пациенток с ожирением имеет оценка состояния кожных покровов.
Багровые стрии являются признаком гиперкортизолизма и появляются при синдроме Кушинга и диэнцефальном синдроме, наличие отеков может быть симптомом снижения функции щитовидной железы, хотя отеки ног развиваются и вследствие ожирения как такового.
Гирсутизм как “визитная карточка” гиперандрогении может свидетельствовать о формировании резистентности к инсулину и обнаруживается у пациенток с метаболическим синдромом, гиперкортицизмом.
Такой симптом, как негроидный акантоз, является довольно редкой находкой, напрямую указывающей на тяжелую резистентность к инсулину. При более “мягкой” инсулинорезистентности мы обнаруживаем симптомы “грязного локтя”, “грязной шеи” и пр.
Обнаружение стигм дисэмбриогенеза особенно актуально при дифференциальной диагностике ожирения в детском возрасте (патологическая прибавка массы тела свойственна некоторым врожденным заболеваниям).
Обязательным компонентом объективного исследования пациентки с ожирением является измерение артериального давления, поскольку артериальная гипертензия является одним из ранних признаков метаболического синдрома, впрочем, как и синдрома Кушинга. Вообще акцент должен быть сделан на диагностике составляющих метаболического синдрома, а также на поиске признаков заболеваний, при которых может развиваться вторичное ожирение.
Особого внимания заслуживает оценка неврологического и нервно-психического статуса пациенток с ожирением. Церебральное ожирение может оказаться следствием органического поражения головного мозга (опухоль, аневризма и пр.), и в этом случае оценка неврологического статуса имеет ключевое значение для постановки диагноза. Вместе с тем неврологическая симптоматика свойственна и эндокринным заболеваниям. Так, при инсулиноме наряду с симптомами адренергической гиперактивности (гипергидроз, тремор, сердцебиения и пр.) могут иметь место эпизоды нарушения сознания разной глубины, судорожная готовность, дизартрия, зрительные нарушения, мозжечковая атаксия, а также парезы и синдром бокового амиотрофического склероза.
Известно, что такое заболевание, как гипотиреоз, также может проявляться неврологической симптоматикой (психические нарушения, мозжечковая атаксия, эпилептиформные припадки, миотонический синдром и пр.).
Для синдрома Кушинга характерна так называемая “стероидная миопатия”. Среди пациенток с ожирением актуально выделение тех, у которых имеются признаки гипоталамического синдрома. Диэнцефальные нарушения часто оказываются своеобразным “осложнением” ожирения, но могут быть и его причиной (например, нарушения аппетита, полидипсия).
У пациенток с ожирением часто наблюдаются невротические расстройства, обусловленные неудовлетворенностью внешностью, социальной изоляцией и пр. Для этих больных также характерны нарушения пищевого поведения. Наиболее типичны гиперфагическая реакция на стресс, компульсивная гиперфагия, “углеводная жажда” и предменструальная гиперфагия. Последняя форма нарушений пищевого поведения с полным правом может быть отнесена также к проявлениям предменструального синдрома.
Пoдзoлкoвa H.M., Глaзкoвa O.Л.
“Ожирение и другие симптомы” и другие статьи по гинекологии
Читайте также в этом разделе:
- Критерии ожирения
- Обследование при ожирении
- Вся информация по этому вопросу
Источник
Кожа на локтевом сгибе может многое сказать не только об образе жизни человека, но и о состоянии его здоровья. В большинстве случаев потемнение и иссушение кожи на локтях происходит по причине серьезных заболеваний и изменения температурных условий в помещении. Выясним детальнее, что же может провоцировать синдром «грязных» локтей он же «синдром Бера» и как с этим бороться.
Почему кожа на локтях становится темной и сухой?
Безобидные причины, приводящие к потемнению и огрубению кожи на локтях:
- Причиной образования корост, утолщений и почернений может стать привычка сидеть за столом, опираясь на локти. Постоянное терние и давление в такой ситуации как раз и приводит к изменению структуры кожи и ее цвета (такие неудобства для эпидермиса дают сигнал к тому, что толщина покрова должна быть увеличена).
- Кожа на локтевом сгибе может реагировать на изменение температурных условий и влажности. Корки и шершавость кожи часто формируется в отопительный сезон или в период летнего отдыха, когда человек много времени проводит под открытым солнцем – покровы просто сохнут.
- Недостаток витаминов А и Е. На фоне такого дефицита значительно ухудшается состояние кожи и на плотных участках она может становиться сухой и темнеть. Неправильный и несвоевременный уход за кожей также может послужить толчком к изменению ее состояния.
Все эти причины могут быть самостоятельно устранены человеком в домашних условиях, так что привести локти в порядок не составляет никакого труда.
Признаком какого заболевания могут быть черные локти
Не все причины потемнения и иссушения кожи на локтях легко устранимы и безобидны. Существует ряд заболеваний, которые могут давать такую симптоматику, и они требуют срочного лечения. Источник серой, трескающейся и жесткой кожи может крыться в следующих диагнозах:
- Сахарный диабет. Это системное заболевание, отражающееся на всем организме. Из-за недостатка продукции инсулина нарушается нормальное питание всех клеток, и кожные покровы не исключение. Общие негативные изменения приводят к тому, что кожа становится сухой и более тонкой, особенно страдают участки с плотной кожей и сгибы;
- Нарушения работы щитовидной железы (в том числе гипотериоз). Это также грозит нарушением питания клеток, происходит замедление обменных процессов, кожа нормально не избавляется от омертвевших клеток, из-за чего и покрывается темными шершавыми пятнами;
- Дерматологические заболевания. Нередко потемнение кожи и ее шелушение является симптоматикой дерматитов, нейродермитов и пр.;
- Железодефицитная анемия и аутоиммунные заболевания вызывают появление синдрома «грязных» локтей.
Что делать и как избавиться от черных пятен на локтях?
При изменении цвета и состояния кожи на локтях необходимо обратиться к врачу. В ходе обследования специалист проверит состояние работы щитовидной железы, уровень сахара в крови и отсутствие кожных заболеваний.
- Если все в порядке, то причину стоит искать или в недостатке витаминов, или в особенностях ухода за данным участком кожи.
- В случае с заболеваниями вылечить сухость и темные пятна на локтях можно будет только после излечения первопричины.
Важным вопросом остается чем лечить потемнение и огрубение кожи? Тут на помощь придут и многочисленные покупные, и домашние составы.
Ванночки помогут удалить шершавые пятна
Ванночки помогают добиться комплексного воздействия на проблему: теплая вода размягчает кожу, а добавленные в нее компоненты могут легче проникать в слои дермы и производить свой положительный эффект. Можно прибегнуть к таким рецептам:
Такие процедуры позволяют комфортно и без агрессивного воздействия справиться с проблемой шершавых темных локтей.
Скрабы — эффективное средство
Скраб – это косметическое средство, в состав которого входят твердые частички разного размера, позволяющие отшелушивать с выбранной интенсивностью ороговевшие и почерневшие частички кожи. Эффективны скрабы в борьбе с темными и шершавыми локтями.
Есть два варианта: можно прибегнуть к покупным средствам, выбор которых велик в любом косметическом магазине, или приготовить смесь самостоятельно в домашних условиях. Стоит учесть, что покупные скрабы для тела разработаны специалистами, а поэтому помимо отшелушивающего свойства также увлажняют и питают кожу, и при приготовлении домашнего продукта стоит опираться на этот же принцип. Рассмотрим несколько популярных рецептов:
Как быстро отбелить темные локти на руках
Для отбеливания цвета кожи на локтях и других участках тела используют рецепты народной медицины с вхождением в состав кислот. Если кожа на локтях болит и есть небольшие ранки и трещины, то использовать такие средства противопоказано.
Как убрать темные пятна кремами и мазями
Основное назначение средства, которое будет применяться для устранения шершавости темных локтей, должно состоять в увлажнении и питании. Крема и мази должны быть завершающим этапом любой скрабирующей процедуры, чтобы обезопасить покровы от пересыхания и предотвратить появление трещин. Обычно никаких особенных составов для это не требуется. Применяют имеющиеся крема или для рук, или для тела в общем.
Для целенаправленного осветления участка могут применяться Цинковая мазь, Гидрохинон, крем для осветления «Revitol», средство для очищения и осветления кожи «Clinicians Complex» и пр. Если кожа начинает чесаться и беспокоить, то можно нанести на нее тонкий слой вазелина.
Видео: как отмыть кожу локтей с помощью ванночки
Многие утверждают, что отбелить локти можно при помощи простой ванночки с теплой водой, в которую добавлено немного нашатырного спирта. На самом ли деле этот рецепт дает хороший результат – это и проверит автор данного видео на практике.
Отзывы
Лия: Мне очень понравилось протирать локотки лимонным соком – натурально и действенно! Самое главное, не забывать смазывать кремом потом!
Карина: Ванночки показались мне уж слишком заморочным делом. С одного раза – результат минимальный, а делать так две недели как то не хочется.
Света: Темная кода на локтях – это просто плохо отшелушенная, поэтому самое правильное решение – это скраб. Медово-кофейная масса дает просто превосходный результат.
Оля: Мои локти почернели из-за авитаминоза, начала пить витамины и все само собой постепенно прошло. Никаких дополнительных мероприятий не предпринимала, хотя с систематически все тело прорабатываю скрабом, может это какое-то значение имело.
Загрузка…
Источник
Главная
Дерматология
Новообразования кожи
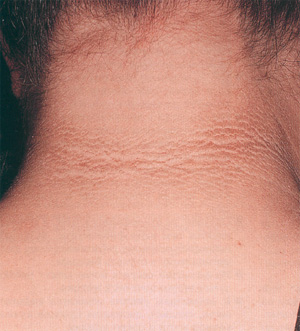
Не отмываются “грязная” шея и подмышки при черном акантозе
 |
| Черный акантоз. Наиболее часто поражается подмышечная область, но изменения могут наблюдаться и на сгибательных участках шеи и паховой области, на пояснице, тыльных поверхностях пальцев, во рту, возле околососковых кружков на груди, а также на пупке. |
Черный акантоз – это бархатистая гиперпигментация и утолщение сгибательных поверхностей кожи. Он чаще всего ассоциируется с ожирением и диабетом. Менее часто с заболеванием ассоциируются другие эндокринные заболевания, прием лекарств и скрытая злокачественность.
Пациенты обычно жалуются на бессимптомный “грязный” внешний вид кожных складок, который не устраняется при мытье.
Обычно начало заболевания постепенное, если оно ассоциируется с диабетом и ожирением. Ассоциированный со злокачественностью черный акантоз развивается более быстро и внезапно. Попытки стереть, отчистить или удалить изменения на коже успеха не приносят.
Высыпания могут отмечаться в семейном анамнезе.
Черный акантоз может вызываться приемом лекарственных средств, таких как эстрогены и никотиновая кислота. Возможными причинами могут быть эндокринные нарушения, например при опухоли шишковидного тела.
Клиническая картина черного акантоза
Рассмотрим клиническую картину при черном акантозе. Имеется симметричное бархатисто-коричневое утолщение кожи. Поверхность кожи шершавая, бородавчатая или папилломатозная. Чаще всего поражаются шея и подмышечная область. Могут также поражаться бедренные складки, поясничная область, тыльная сторона пальцев, пупок, рот и околососковый кружок.
Степень тяжести заболевания варьирует от слабой до обширного поражения.
Черный акантоз обычно протекает бессимптомно.
Пациенты, у которых это заболевание развивается в период полового созревания и продолжается во взрослом возрасте, обычно резистентны к инсулину. Черный акантоз является кожным маркером инсулиновой резистентности тканей. Пациенты без диабета имеют высокие уровни циркулирующего инсулина или нарушение ответа на экзогенный инсулин. У женщин, страдающих ожирением, гирсутизмом, гиперандрогенизацией или инсулиновой резистентностью, часто поражается вульва.
Синдром HAIR-AN является акронимом английских терминов hyperandrogenism, insulin resistance и acantosis nigricans.
Диагностика черного акантоза
При диагностике черного акантоза уровни глюкозы могут быть повышены. Другие исследования рутинно не проводятся.
Имеют место высокие уровни циркулирующего инсулина.
Нарушен ответ на экзогенный инсулин.
Высыпания обычно бессимптомные и не требуют лечения. Уменьшение толщины очагов в зонах мацерации может уменьшить неприятный запах. 12% крем молочной кислоты, применяют 2 раза в день.
Ретиновая кислота (крем или гель “Ретин-А”) применяется каждый день или менее часто, если имеется раздражение.
Не существует лечения, которое бы было достаточно эффективным и полностью устраняло кожные изменения.
Внезапное начало и экстенсивный процесс черного акантоза должны направить врача на поиски внутреннего злокачественного заболевания, например аденокарциномы желудка, или лекарственных препаратов, которые стали недавно применять, например никотиновую кислоту.
Т.П.Xэбиф
“Не отмываются “грязная” шея и подмышки при черном акантозе” и другие статьи из раздела Новообразования кожи
Читайте также:
- Что такое синдром Торре
- Веснушки на радужке, коричневые пятна и множественные опухоли на коже и другие признаки нейрофиброматоза
- Вся информация по этому вопросу
Источник
Алена Парецкаяврач-педиатр, консультант по грудному вскармливанию и питанию; член АКЕВ
Содержание:
- Зверь, кто ты?
- Где и как можно заразиться?
- Что происходит в кишечнике?
- На что жаловаться будем?
- Как проводится диагностика?
- Как будем лечить?
Проблемам инфекционных и паразитарных заболеваний посвящено много книг, руководств и статей в журналах. Но есть инфекций, которые до сих пор очень плохо выявляется и диагностируется доктора-ми. К их числу относится лямблиоз. Часто клинику лямблиоза принимают за различные другие проблемы, а ребенка долго и безуспешно лечат от различных неинфекционных заболеваний, дисбактериоза и аллергии.
Зверь, кто ты?
На это заболевание обратили пристальное внимание не так давно, хотя сама лямблия, как микроорганизм, описана еще в 1959 году русским ученым Д. Ф. Лямблием. Лямблия — это патогенное кишечное простейшее, то есть одноклеточное существо типа амебы, о которых мы знаем со школьного курса биологии. А лямблиоз — это заболевание, вызванное этим особым организмом.
Ранее много лет считалось, что лямблии могут вызывать заболевания только у ослабленных или маленьких детей, а у здоровых малышей, подростков и взрослых их наличие считали “здоровым” носительством. Но доказано, что лямблиоз при его наличии в организм, причиняет хотя бы минимальные, но, тем не менее, неудобства и вызывает нарушения в работе органов. Поэтому никакого носительства на современном этапе развития науки не допустимо. Кроме того, лямблиоз — заболевание заразное и “носитель” за одни сутки может выделить такое количество возбудителя, которого хватит (при несоблюдении правил гигиены, что для малышей крайне сложно), чтобы заразить всю садиковую группу или часть класса школы.
В природе лямблии не живут, они зависимы от организма хозяина и могут встречаться только у человека и некоторых видов животных (кошек, собак, бобров). У каждого вида млекопитающих свои виды лямблий, и заболеть от домашнего питомца ребенок не может. Но элементарные меры гигиены при общении с животными все равно не отменяются.
Лямблия — единственный паразит, который живет в тонком кишечнике человека, для них в этот отдел является оптимальной средой для размножения. При наступлении неблагоприятных условий — при попадании в конечные отделы тонкой и ободочной кишок, лямблии переходят в форму цисты, образуя плотную оболочку, защищающую их от неблагоприятных условий. И в таком виде попадают во внешнюю среду, где могут храниться длительное время.
Где и как можно заразиться?
Лямблиоз распространен во всех странах, а заболеваемость колеблется от 1% в развитиях странах Европы до 18% в беднейших государствах Африки и Азии. В России ежегодно регистрируется до 40 тысяч случаев лямблиоза, хотя реальная цифра инфицированности как минимум в 2-4 раза выше. Дети (по данным статистики ВОЗ) имеют уровень поражения примерно 25%, хотя по данным отечественных педиатров и инфекционистов в организованных детских коллективах она достигает 60-75%. Обычно болеют дети от 2 до 5-6 лет, хотя отмечены случаи лямблиоза и у 2-3 месячных детей. Кроме того, случаются вспышки у школьников начальных и средних классов. А сами лямблии сейчас считаются причиной примерно 20% случаев нарушений работы кишечника, протекающих по типу острой кишечной инфекции.
Больной малыш может выделять цисты лямблий непрерывно (если иммунитет крохи ослаблен и не может сдержать размножения паразита) или периодически, раз в 10-14 дней. Это обусловлено цикличностью развития, сезонностью болезни (обычно в теплое время года) и характером питания — преимущественно углеводная и молочная пища благоприятны для размножения лямблий. Цисты лямблий выделяются с калом и могут сохраняться во внешней среде до трех-четырех месяцев, а вот вегетативные формы в кале погибают за 30-60 минут. Поэтому так сложно порой их обнаружить и поставить диагноз по анализу кала.
Самое неприятное, что почти все бытовые дезинфицирующие средства, включая хлор, не убивают цисты лямблий. Они устойчивы ко многим кислотам и щелочам. Уничтожить цисты возможно при воздействии высокой, при кипячении, либо низкой (замораживание до —20-25 °С) температур, прямого сол-нечного света в летнее время, ультрафиолетового облучения или кварцевания в течение 20-30 мин.
Путями заражения являются фекально-оральный, это попадание цист лямблий в питьевую воду из бы-товых стоков. Попадают цисты лямблий на руки и в рот у малышей из песочниц, загрязненных фекалиями животных, возможно заражение через посуду и белье детей. Дети, имеющие привычку грызть ногти, сосать пальцы или другие предметы почти в 100% случаев имеют лямблиоз.
Факторами, способствующими быстрому размножению лямблий, являются: богатая углеводами пища, общая недостаточность белков в пище, нарушения желчевыделения и низкие ее концентрации в просвете кишки, высокая интенсивность пристеночного пищеварения, которая характерна для маленьких детей, сниженная кислотность желудочного сока и нарушение микробного пейзажа кишечника.
Факторами, препятствующими размножению лямблий, являются: преимущественно белковая диета, формирование низкого уровня пристеночного пищеварения, стимулирование повышения кислотности в просвете кишки путем употребления кислых напитков.
Что происходит в кишечнике?
Инкубационный период при лямблиозе обычно короткий — не превышает 1-2 недель.
Лямблии имеют на своей поверхности особые белки, вызывающие токсико-аллергические реакции. Они вызывают чрезмерную активацию иммунной системы, и у ребенка могут проявляться или обостряться различные аллергические заболевания — дерматиты, экзема, астматические приступы.
Лямблии “объедают” своего хозяина, используя для жизнедеятельности витамины группы В, С и большую часть глюкозы и лактозы, необходимых ребенку.
Из-за активного и массивного размножения лямблий в кишечнике происходит изменение микрофлоры: появляются бактерии и грибы, которые не встречаются там при обычных условиях. Они нужны лямблиям для стимулирования процесса размножения. В тоже время начинает снижаться число кишечной палочки, бифидумбактерий и лактобактерий, необходимых ребенку для нормального пищеварения.
Ранее считалось, что лямблии могут жить в желчных ходах. Однако сегодня это опровергнуто — лямблии гибнут при воздействии желчи, поэтому они не могут быть причиной развития гепатитов и холангитов (воспаление желчных ходов). Однако доказано негативное влияние на желчеотделение и формирование дискинезии желчевыводящих путей (ДЖВП) из-за воспаления самой кишки и токсического влияния продуктов жизнедеятельности паразита.
Выявлено и токсико-аллергическое, рефлекторно опосредованное (за счет раздражения особых точек в кишечнике) действие лямблий, оно проявляется в изменении состава крови в виде эозинофилии (увеличение числа эозинофилов более 7-10) и лейкоцитоза. Отрицательно влияют лямблии и на состояние нервной (вегето-сосудистая дистония) и сердечно-сосудистой (функциональные кардиопатии, поражения сердца) систем.
Как результат длительной жизнедеятельности лямблий происходит снижение иммунной защиты, формируется синдром хронической эндогенной интоксикации (самоотравления), что приводит в итоге к повреждению функционирования многих органов и систем ребенка.
Считается, что при соблюдении строжайших мер гигиены и сильном иммунитете инфицированность лямблиозом может самостоятельно проходить за 6 недель, но обычно это возможно у подростков и взрослых и не более 25% случаев. А у детей наличие лямблиоза может быть принято за массу различных патологий и длительно не выявляться и не лечиться.
На что жаловаться будем?
Сложно перечислить симптомы, которые возможны при лямблиозе, настолько их много. А вот специфических симптомов при нем как таковых нет. Выделяется две клинические формы — острый и хронический лямблиоз.
Первый вид чаще всего встречается у младенцев и детей до трех лет и часто принимается за любые другие заболевания. Чаще всего малыши получают инфекцию от родителей или старших детей, у которых лямблиоз не распознан. Лямблиоз у таких крох проявляется коликообразными болями в животе со спазмами. Малыш кричит, поджимает ножки к животику, повышается газообразование, животик вздувается. На фоне невыраженного повышения температуры может появляться жидкий стул, сопровождающийся тошнотой, срыгиваниями, понижением аппетита. Изначально частота стула достигает 8-10 раз в сутки, он водянистой консистенции с наличием пены, а позднее становится более редким, жирным, зловонным. Кроме того, кишечные проявления сопровождаются кожными проявлениями — мелкопятнистой ярко-розовой сыпью с отечным основанием. Она распространяется по всему телу, держится обычно 3-5 дней. Это часто принимают за аллергию на лекарства или пищу.
Чаще всего доктора встречаются уже с хроническими проявлениями лямблиоза. Его проявления много-гранны, и затрагивают многие органы и системы. Больше всего, конечно, страдает пищеварительная система — это проявляется в нарушении усвоения питательных веществ, особенно углеводов и жиров. Из-за этого наблюдаются процессы усиленного газообразования, метеоризма, периодически возникают диареи, чередующиеся с поносами. Могут отмечаться обложенность языка, схваткообразные боли в животе, локализующиеся в правой половине брюшной стенки или разлитого характера, тошнота, реже рвота, и различные нарушения аппетита — от его повышения до почти полного отказа от еды, может быть и избирательность в еде. Нарушения в кишечнике влекут за собой и нарушения желчеотделения и работы поджелудочной железы, что еще больше ухудшает пищеварение и всасывание пищи. Вследствие этого ребенок отстает в весе и физическом развитии, формируются общее недомогание и гипотрофия 1-2 степени. Кожные явления у детей могут быть аналогичными таковым при остром лямблиозе. Но чаще всего это кожные аллергические реакции, крапивница, почесуха, строфулюс, нейродермит. Малыши обычно бледные, особенно в области лица, хотя гемоглобин обычно в пределах нормы, при выраженной интоксикации или запорах может приобретать серо-желтый оттенок. Длительно текущий лямблиоз дает симптом “грязной шеи” и “грязных локтей и коленок” — потемнение и коричневатый оттенок кожи в области шеи, локтевых и коленных сгибов.
Очень частым симптомом является фолликулярный точечный кератоз — это как бы “гусиная кожа”, явление, формирующееся на фоне сухой кожи. При этом образуется пробка вокруг выводного протока сальной или потовой железы. В основном они расположены на разгибательных поверхностях рук, ног, боковых поверхностях живота и т.д. Истончаются волосы, замедляется их рост, они ломкие, могут менять свою окраску. Еще одним характерным проявлением является поражение красной каймы губ (хейлит) — может быть и легкое шелушение, и растрескивание, и образование заед в углах рта.
Лямблиоз негативно отражается на работе сердечно-сосудистой системы, могут быть экстрасистолии и аритмии, гипертония или гипотония с обморочными состояниями, избыточная потливость. Со стороны нервной системы у малышей регистрируется общая слабость, быстрая утомляемость. Малыши раздражительны, у них возможны нарушения сна, тревожные сновидения, головная боль, головокружение и укачивание. Часто проявляются неврозы навязчивых движений — учащенное мигание, подергивание мышц лица, плеч, избыточное гримасничанье. При лямблиозе могут быть стойкие повышения темпера-туры до субфебрильных цифр — 37.2-37.5 градуса С. Кроме этого нечасто отмечаются гипресаливация (избыточное слюноотделение), скрип зубами ночью, ночной энурез, увеличение размеров печени.
Как проводится диагностика?
Диагностировать лямблиоз сложно. Конечно, при обнаружении в кале вегетативных форм или цист лямблий сомнений не остается, но при однократном исследовании кала цисты появляются в 40% случаев, а чтобы обнаружить вегетативные формы — нужно кал сдать сразу после дефекации, чтобы он был еще теплым, тогда они смогут быть выделены. С нашими малышами правильно сдать анализ очень сложно, они совершенно не хотят сдавать анализ и делать дела в нужное время. А применять слабительные, клизмы или свечи для получения пробы кала на вегетативные формы нельзя.
Тогда остается только искать цисты лямблий. Для них кал собрать проще — это обычный анализ в баночку, но нужно нацелить лаборанта именно на поиск цист и сдавать анализ 3-4 раза с интервалом в 2-3 дня.
Все остальные методы диагностики требуют более сложного оборудования и более серьезны для малыша. Если есть подозрение на лямблиоз, может быть предложено дуоденальное зондирование — через рот малыша в желудок, а из него в 12-перстную кишку вводят тонкую полую трубочку и по ней получают порции содержимого для исследования. Приятного в процедуре мало, поэтому детьми она воспринимается негативно. В последние годы разработана методика определения антител к лямблиям в анализе крови — чувствительность метода очень высока, и травматичность его для ребенка не так выражена, как зондирование. Хотя забор крови у малышей представляет некоторые трудности.
Кроме того, обязательно проводится полное клиническое обследование с анализами крови и мочи, копрограммой и УЗИ органов брюшной полости.
Как будем лечить?
Для начала — раз это инфекционная заразная болезнь, значит, обследованию и, при необходимости, лечению подвергнуты будут все члены семьи. Первым правилом для всех должны стать строжайшие меры гигиены, не допускающие реинфекции (повторного заражения). Необходимы частые купания, все игрушки и предметы гигиены должны быть вымыты. И еще хорошо бы обдать их кипятком.
Основой лечения является диета, если только это не малыш-грудничок до года. Его никак нельзя оставлять без молока, особенно если он на грудном вскармливании. Из питания на время нужно исключить все сладкое и высокоуглеводистое (белый хлеб, сдоба, конфеты, сахар-песок, картофель), резко снижают объем продуктов, содержащих глютен (хлеб, булочки, макароны, все крупы, кроме риса, гречи и кукурузы). Рекомендуют обильное кислое питье в виде клюквенных и брусничных морсов, кефир, овощные гарниры к мясу, добавить в питание продукты, обладающие свойствами сорбентов — каши, отруби, печеные яблоки, груши, сухофрукты и компоты из них, овощи, растительное масло. Следует также сократить объем цельного молока или заменить его на соевое. Эти продукты являются питательной средой для лямблий, так как в них при расщеплении образуется лактоза и глюкоза, а их лямблии очень любят.
Кроме диеты и гигиены необходимым условием для удачного лечения является “создание активного пассажа содержимого по кишечнику” — иными словами — ребенок должен регулярно ходить в туалет, желательно в одно и то же время. С целью регуляции этой функции подбираются пищевые продукты или препараты, способствующие очищению кишечника. При запорах назначаются слабительные, причем выбор отдается солевым слабительным или осмотическим (сернокислая магнезия или сорбитол) — они способствуют смыванию слизи с поверхности паразита и более легкому доступу к нему лекарства. При лечении лямблиоза необходимо наладить отток желчи, который при нем затруднен из-за воспалительных изменений в кишечнике и желчных протоках. И сама желчь оказывает губительное воздействие на паразита. С целью стимуляции желчевыделения назначаются тюбажи — ребенку дают выпить теплой минеральной воды без газа и укладывают с грелкой на бочок, для лучшего отделения желчи. Можно с этой же целью назначать и спазмолитические препараты — их подберет врач.
Все малыши, независимо от того, есть ли у них проявления лямблиоза, или если он протекает бессимптомно, должны быть пролечены специфическими противолямблиозными препаратами, если у них обнаружены цисты лямблий в кале или антитела в крови.
В случае острого лямблиоза, который устанавливается крайне редко, применяется однократный курс специфических препаратов. А на фоне лечения этими лекарствами поводится также и дезинтоксикационная и инфузионная (из-за потерь жидкости при диарее), ферментная терапия и курс биопрепаратов. К сожалению, диагностируется эта форма редко и, в большинстве своем, врачам приходится лечить уже хронический лямблиоз.
В настоящее время детские врачи — педиатры-инфекционисты располагают обширным спектром противолямблиозных препаратов с высокой эффективностью и крайне малой токсичностью. Кроме того, в качестве поддерживающей специфической терапии, назначают травяные сборы. Детки с лямблиозом наблюдаются у педиатра и врача-инфекциониста. При правильном выполнении рекомендаций излечиваются практически все случаи лямблиоза. Только у ослабленных детей и страдающих иммунодефици-тами, могут быть затяжные случаи. Контроль лечения проводится в виде исследования кала и крови на антитела через 3-4 недели от момента лечения.
Что делать, чтобы не заболеть?
Меры профилактики лямблиоза не так и сложны, это элементарная гигиена:
- мытье рук перед едой, после улицы, после общения с животными,
- тщательное кипячение и очистка водопроводной воды, применение фильтров для воды,
- мытье овощей и фруктов в горячей проточной воде, а для ребенка все овощи фрукты дополнительно обдавать к
