Синдром гудпасчера у детей презентация

- Размер: 25.4 Mегабайта
- Количество слайдов: 16
Описание презентации Презентация Синдром Гудпасчера по слайдам
 * ГБОУ ВПО ПГМА им. ак. Е. А. Вагнера Минздрава России * Кафедра факультетской терапии № 1 Выполнила студентка 413 группы лечебного факультета Бородулина Ирина
* ГБОУ ВПО ПГМА им. ак. Е. А. Вагнера Минздрава России * Кафедра факультетской терапии № 1 Выполнила студентка 413 группы лечебного факультета Бородулина Ирина
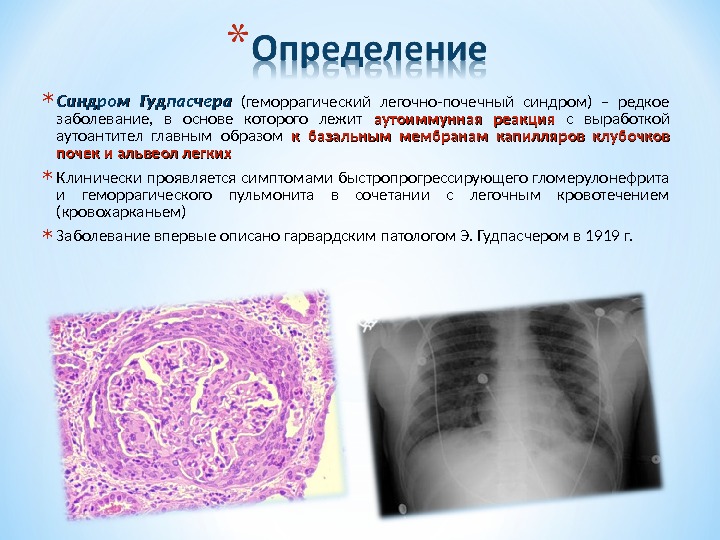 * Синдром Гудпасчера (геморрагический легочно-почечный синдром) – редкое заболевание, в основе которого лежит аутоиммунная реакция с выработкой аутоантител главным образом к базальным мембранам капилляров клубочков почек и альвеол легких * Клинически проявляется симптомами быстропрогрессирующего гломерулонефрита и геморрагического пульмонита в сочетании с легочным кровотечением (кровохарканьем) * Заболевание впервые описано гарвардским патологом Э. Гудпасчером в 1919 г.
* Синдром Гудпасчера (геморрагический легочно-почечный синдром) – редкое заболевание, в основе которого лежит аутоиммунная реакция с выработкой аутоантител главным образом к базальным мембранам капилляров клубочков почек и альвеол легких * Клинически проявляется симптомами быстропрогрессирующего гломерулонефрита и геморрагического пульмонита в сочетании с легочным кровотечением (кровохарканьем) * Заболевание впервые описано гарвардским патологом Э. Гудпасчером в 1919 г.
 * Распространенность заболевания – 0, 5 на 1 млн населения * К 1984 г. в мировой литературе описано 280 случаев, в отечественной 21 случай этого недуга (у 8 женщин и 13 мужчин) (Ю. М. Мостовой и соавт. ) * Заболевают чаще мужчины в возрасте 20-30 лет (зафиксировано заболевание и в более раннем возрасте — 16 лет)
* Распространенность заболевания – 0, 5 на 1 млн населения * К 1984 г. в мировой литературе описано 280 случаев, в отечественной 21 случай этого недуга (у 8 женщин и 13 мужчин) (Ю. М. Мостовой и соавт. ) * Заболевают чаще мужчины в возрасте 20-30 лет (зафиксировано заболевание и в более раннем возрасте — 16 лет)
 * До настоящего времени не известна * Предполагается генетическая предрасположенность, маркер – наличие HLA-DRW 2 * Связь с бактериальными и вирусными инфекциями * Роль производственных вредностей (органические растворители, бензин, лаки), лекарственных препаратов ( D -пеницилламин, карбимазол)
* До настоящего времени не известна * Предполагается генетическая предрасположенность, маркер – наличие HLA-DRW 2 * Связь с бактериальными и вирусными инфекциями * Роль производственных вредностей (органические растворители, бензин, лаки), лекарственных препаратов ( D -пеницилламин, карбимазол)
 * Основная теория патогенеза – аутоиммунная * Этиологические факторы → антигенная трансформация базальных мембран легочных альвеол и почечных клубочков, либо выработка антител к неизмененным структурным элементам (антигены) базальных мембран легочных альвеол и почек в результате срыва толерантности иммунной системы * При вирусной, бактериальной инфекции возможно наличие общих антигенов как в базальных мембранах клубочковых и легочных капилляров, так и в клеточных структурах бактерий → выработка перекрестно реагирующих антител
* Основная теория патогенеза – аутоиммунная * Этиологические факторы → антигенная трансформация базальных мембран легочных альвеол и почечных клубочков, либо выработка антител к неизмененным структурным элементам (антигены) базальных мембран легочных альвеол и почек в результате срыва толерантности иммунной системы * При вирусной, бактериальной инфекции возможно наличие общих антигенов как в базальных мембранах клубочковых и легочных капилляров, так и в клеточных структурах бактерий → выработка перекрестно реагирующих антител
 * Продуцируемые аутоантитела связываются с антигеном мембран в присутствии С 3-комплемента с последующим развитием воспалительного процесса, и ммунные комплексы откладываются вдоль базальных мембран капилляров → гломерулонефрит, альвеолит * Основные клетки иммунного воспаления: Т-лимфоциты, моноциты, эндотелиоциты, полиморфноядерные лейкоциты, альвеолярные макрофаги * Большую роль в развитии иммунного воспаления играют метаболиты арахидоновой кислоты, свободные радикалы кислорода, протеолитические ферменты, адгезивные молекулы
* Продуцируемые аутоантитела связываются с антигеном мембран в присутствии С 3-комплемента с последующим развитием воспалительного процесса, и ммунные комплексы откладываются вдоль базальных мембран капилляров → гломерулонефрит, альвеолит * Основные клетки иммунного воспаления: Т-лимфоциты, моноциты, эндотелиоциты, полиморфноядерные лейкоциты, альвеолярные макрофаги * Большую роль в развитии иммунного воспаления играют метаболиты арахидоновой кислоты, свободные радикалы кислорода, протеолитические ферменты, адгезивные молекулы
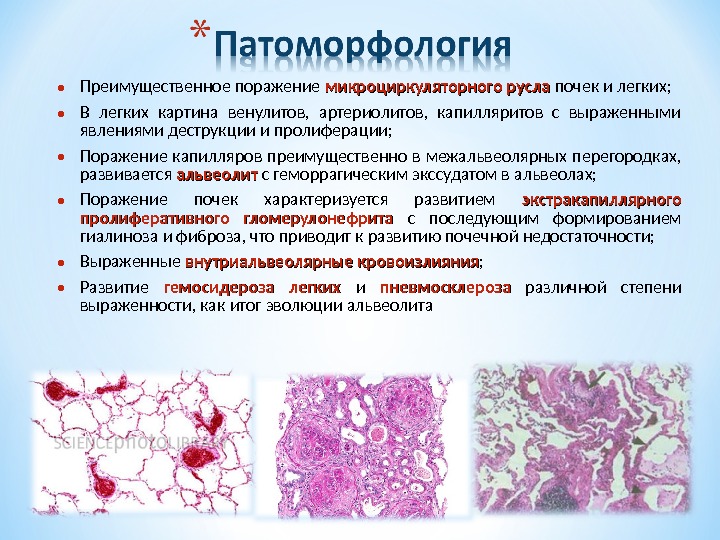 • Преимущественное поражение микроциркуляторного русла почек и легких; • В легких картина венулитов, артериолитов, капилляритов с выраженными явлениями деструкции и пролиферации; • Поражение капилляров преимущественно в межальвеолярных перегородках, развивается альвеолит с геморрагическим экссудатом в альвеолах; • Поражение почек характеризуется развитием экстракапиллярного пролиферативного гломерулонефрита с последующим формированием гиалиноза и фиброза, что приводит к развитию почечной недостаточности; • Выраженные внутриальвеолярные кровоизлияния ; • Развитие гемосидероза легких и пневмосклероза различной степени выраженности, как итог эволюции альвеолита
• Преимущественное поражение микроциркуляторного русла почек и легких; • В легких картина венулитов, артериолитов, капилляритов с выраженными явлениями деструкции и пролиферации; • Поражение капилляров преимущественно в межальвеолярных перегородках, развивается альвеолит с геморрагическим экссудатом в альвеолах; • Поражение почек характеризуется развитием экстракапиллярного пролиферативного гломерулонефрита с последующим формированием гиалиноза и фиброза, что приводит к развитию почечной недостаточности; • Выраженные внутриальвеолярные кровоизлияния ; • Развитие гемосидероза легких и пневмосклероза различной степени выраженности, как итог эволюции альвеолита
 * В большинстве случаев заболевание развивается внезапно после ОРВИ, проявляется симптомами поражения легких : кровохарканием или легочным кровотечением, одышкой, кашлем, болью в грудной клетке; * Общая слабость, повышенная температура, похудение; * Несколько позже отмечаются симптомы поражения почек : микро- и макрогематурия, протеинурия, цилиндрурия, быстро нарастают признаки почечной недостаточности на фоне олигурии и даже анурии; * Один из основных признаков – возникновение уже в ранние сроки заболевания признаков железодефицитной анемии (вследствие частого кровохаркания и геморрагии в легочные альвеолы).
* В большинстве случаев заболевание развивается внезапно после ОРВИ, проявляется симптомами поражения легких : кровохарканием или легочным кровотечением, одышкой, кашлем, болью в грудной клетке; * Общая слабость, повышенная температура, похудение; * Несколько позже отмечаются симптомы поражения почек : микро- и макрогематурия, протеинурия, цилиндрурия, быстро нарастают признаки почечной недостаточности на фоне олигурии и даже анурии; * Один из основных признаков – возникновение уже в ранние сроки заболевания признаков железодефицитной анемии (вследствие частого кровохаркания и геморрагии в легочные альвеолы).
 * При осмотре – резкая бледность кожных покровов без признаков цианоза; * При перкуссии легочный звук не изменен , может определяться укорочение перкуторного звука над обширными очагами легочных кровоизлияний; * Пульс частый , обычно малого наполнения, мягкий, артериальное давление у большинства в пределах нормы; * Печень и селезенка не пальпируются, очень редко – геморрагические изменения кожи и слизистых оболочек, гепатомегалия, признаки сердечной декомпенсации, перикардиты; * При аускультации в легких выслушиваются сухие и влажные (особенно в период легочного кровотечения) хрипы на фоне жесткого дыхания , преимущественно в прикорневой зоне.
* При осмотре – резкая бледность кожных покровов без признаков цианоза; * При перкуссии легочный звук не изменен , может определяться укорочение перкуторного звука над обширными очагами легочных кровоизлияний; * Пульс частый , обычно малого наполнения, мягкий, артериальное давление у большинства в пределах нормы; * Печень и селезенка не пальпируются, очень редко – геморрагические изменения кожи и слизистых оболочек, гепатомегалия, признаки сердечной декомпенсации, перикардиты; * При аускультации в легких выслушиваются сухие и влажные (особенно в период легочного кровотечения) хрипы на фоне жесткого дыхания , преимущественно в прикорневой зоне.
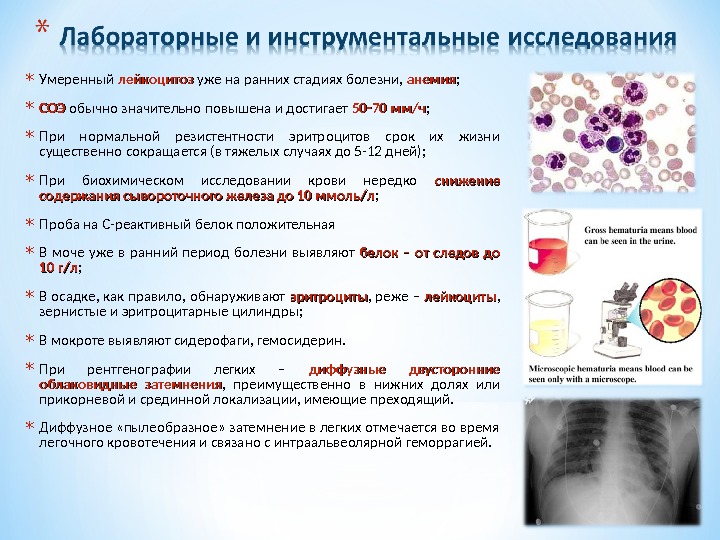 * Умеренный лейкоцитоз уже на ранних стадиях болезни, анемия ; * СОЭСОЭ обычно значительно повышена и достигает 50-70 мм/ч ; * При нормальной резистентности эритроцитов срок их жизни существенно сокращается (в тяжелых случаях до 5-12 дней); * При биохимическом исследовании крови нередко снижение содержания сывороточного железа до 10 ммоль/л ; * Проба на С-реактивный белок положительная * В моче уже в ранний период болезни выявляют белок – от следов до 10 г/л ; * В осадке, как правило, обнаруживают эритроциты , реже – лейкоциты , зернистые и эритроцитарные цилиндры; * В мокроте выявляют сидерофаги, гемосидерин. * При рентгенографии легких – диффузные двусторонние облаковидные затемнения , преимущественно в нижних долях или прикорневой и срединной локализации, имеющие преходящий. * Диффузное «пылеобразное» затемнение в легких отмечается во время легочного кровотечения и связано с интраальвеолярной геморрагией.
* Умеренный лейкоцитоз уже на ранних стадиях болезни, анемия ; * СОЭСОЭ обычно значительно повышена и достигает 50-70 мм/ч ; * При нормальной резистентности эритроцитов срок их жизни существенно сокращается (в тяжелых случаях до 5-12 дней); * При биохимическом исследовании крови нередко снижение содержания сывороточного железа до 10 ммоль/л ; * Проба на С-реактивный белок положительная * В моче уже в ранний период болезни выявляют белок – от следов до 10 г/л ; * В осадке, как правило, обнаруживают эритроциты , реже – лейкоциты , зернистые и эритроцитарные цилиндры; * В мокроте выявляют сидерофаги, гемосидерин. * При рентгенографии легких – диффузные двусторонние облаковидные затемнения , преимущественно в нижних долях или прикорневой и срединной локализации, имеющие преходящий. * Диффузное «пылеобразное» затемнение в легких отмечается во время легочного кровотечения и связано с интраальвеолярной геморрагией.
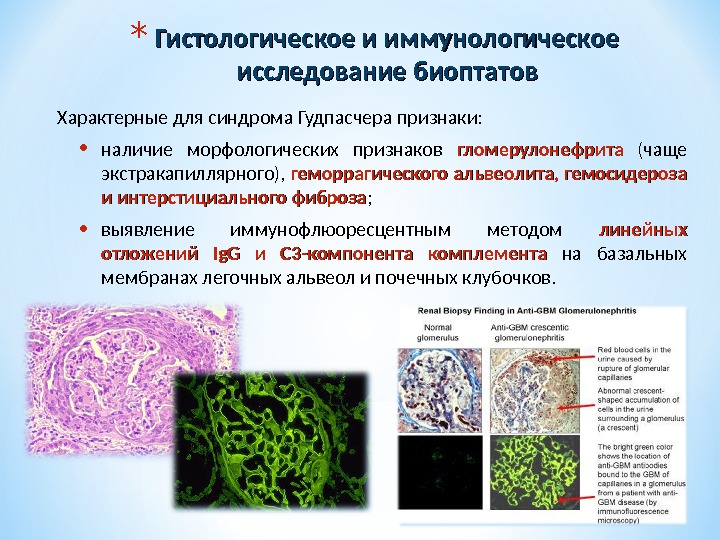 * Гистологическое и иммунологическое исследование биоптатов Характерные для синдрома Гудпасчера признаки: • наличие морфологических признаков гломерулонефрита (чаще экстракапиллярного), геморрагического альвеолита, гемосидероза и интерстициального фиброза ; • выявление иммунофлюоресцентным методом линейных отложений Ig. G и С 3-компонента комплемента на базальных мембранах легочных альвеол и почечных клубочков.
* Гистологическое и иммунологическое исследование биоптатов Характерные для синдрома Гудпасчера признаки: • наличие морфологических признаков гломерулонефрита (чаще экстракапиллярного), геморрагического альвеолита, гемосидероза и интерстициального фиброза ; • выявление иммунофлюоресцентным методом линейных отложений Ig. G и С 3-компонента комплемента на базальных мембранах легочных альвеол и почечных клубочков.
 При постановке диагноза синдрома Гудпасчера целесообразно пользоваться следующими критериями: * 1. Сочетание легочной патологии и патологии почек , т. е. кровохарканья (нередко легочного кровотечения), одышки и симптоматики гломерулонефрита. * 2. Неуклонно прогрессирующее течение заболевания с развитием дыхательной и почечной недостаточности. * 3. Развитие железодефицитной анемии. * 4. Выявление при рентгенологическом исследовании легких множественных двусторонних облаковидных инфильтратов на фоне сетчатой деформации легочного рисунка. * 5. Обнаружение в крови высоких титров циркулирующих антител к базальной мембране почечных клубочков и альвеол. * 6. Обнаружение линейных депозитов Ig. G и С 3-компонента комплемента на базальных мембранах капилляров клубочков и альвеол. * 7. Отсутствие других системных (кроме легочных и почечных) проявлений.
При постановке диагноза синдрома Гудпасчера целесообразно пользоваться следующими критериями: * 1. Сочетание легочной патологии и патологии почек , т. е. кровохарканья (нередко легочного кровотечения), одышки и симптоматики гломерулонефрита. * 2. Неуклонно прогрессирующее течение заболевания с развитием дыхательной и почечной недостаточности. * 3. Развитие железодефицитной анемии. * 4. Выявление при рентгенологическом исследовании легких множественных двусторонних облаковидных инфильтратов на фоне сетчатой деформации легочного рисунка. * 5. Обнаружение в крови высоких титров циркулирующих антител к базальной мембране почечных клубочков и альвеол. * 6. Обнаружение линейных депозитов Ig. G и С 3-компонента комплемента на базальных мембранах капилляров клубочков и альвеол. * 7. Отсутствие других системных (кроме легочных и почечных) проявлений.
 * Синдром Гудпасчера приходится дифференцировать с рядом заболеваний, проявляющихся кровохарканьем или легочным кровотечением. * Необходимо исключать онкологические заболевания бронхов и легких, туберкулез, абсцессы легких, бронхоэктазы, болезни сердца и сосудов (приводящие к застою и гипертензии в малом круге), системные васкулиты, геморрагические диатезы.
* Синдром Гудпасчера приходится дифференцировать с рядом заболеваний, проявляющихся кровохарканьем или легочным кровотечением. * Необходимо исключать онкологические заболевания бронхов и легких, туберкулез, абсцессы легких, бронхоэктазы, болезни сердца и сосудов (приводящие к застою и гипертензии в малом круге), системные васкулиты, геморрагические диатезы.
 * Кортикостероиды в больших дозах (преднизолон до 100 мг/сут) в сочетании с цитостатическими препаратами (азатиоприн по 150— 200 мг/сут) при условии рано начатого лечения могут замедлить прогрессирование. * Описано успешное применение плазмафереза в сочетании с иммуносупрессивной терапией. * Имеются единичные сообщения о выздоровлении больных после лечения, антибиотиками, применения гемодиализа (Lockwood et al. , 1975; Fischman, 1976; Misiani et al. , 1978).
* Кортикостероиды в больших дозах (преднизолон до 100 мг/сут) в сочетании с цитостатическими препаратами (азатиоприн по 150— 200 мг/сут) при условии рано начатого лечения могут замедлить прогрессирование. * Описано успешное применение плазмафереза в сочетании с иммуносупрессивной терапией. * Имеются единичные сообщения о выздоровлении больных после лечения, антибиотиками, применения гемодиализа (Lockwood et al. , 1975; Fischman, 1976; Misiani et al. , 1978).
 * Типичный вариант течения характеризуется быстрым прогрессированием заболевания с преобладанием в клинической картине легочной или почечной симптоматики. * В короткий срок патология завершается летальным исходом в результате развития почечной недостаточности или легочного кровотечения. * Средняя продолжительность жизни составляет 11-12 мес. * Реже заболевание отличается относительно медленным прогрессированием легочных изменений и признаков поражения почек. * Иногда отмечаются спонтанные ремиссии. * При своевременно начатом лечении происходит стабилизация функции почек, снижается титр антител к базальной мембране клубочков, что позволяет перейти на длительную поддерживающую терапию циклофосфамидом в сочетании с преднизолоном в невысоких дозах до проведения программного гемодиализа. * По данным D. Jayne (2001), у больных удавалось сохранять функцию почек в течение 12 лет без заместительной терапии программным гемодиализом.
* Типичный вариант течения характеризуется быстрым прогрессированием заболевания с преобладанием в клинической картине легочной или почечной симптоматики. * В короткий срок патология завершается летальным исходом в результате развития почечной недостаточности или легочного кровотечения. * Средняя продолжительность жизни составляет 11-12 мес. * Реже заболевание отличается относительно медленным прогрессированием легочных изменений и признаков поражения почек. * Иногда отмечаются спонтанные ремиссии. * При своевременно начатом лечении происходит стабилизация функции почек, снижается титр антител к базальной мембране клубочков, что позволяет перейти на длительную поддерживающую терапию циклофосфамидом в сочетании с преднизолоном в невысоких дозах до проведения программного гемодиализа. * По данным D. Jayne (2001), у больных удавалось сохранять функцию почек в течение 12 лет без заместительной терапии программным гемодиализом.
 « Цель медицины – действие, а не ожидание. Опасность ошибиться в диагнозе всегда велика, но ещё опаснее рисковать жизнью больного, оставив его без лечения» . Клод Бернар
« Цель медицины – действие, а не ожидание. Опасность ошибиться в диагнозе всегда велика, но ещё опаснее рисковать жизнью больного, оставив его без лечения» . Клод Бернар
Источник
1
Первый слайд презентации: Синдром Гудпасчера у детей. »
Подготовила: Шарипов. М
Интерн 6 01-3
Проверила:
С.Ж.АСФЕНДИЯРОВ АТЫНДАҒЫ
ҚАЗАҚ ҰЛТТЫҚ МЕДИЦИНА УНИВЕРСИТЕТІ
КАЗАХСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ С.Д.АСФЕНДИЯРОВА
Кафедра : Детские болезни

Изображение слайда

Изображение для работы со слайдом

Изображение для работы со слайдом
Введение;
Исторические данные;
Этиология;
Патогенез;
Патоморфология поражения почек;
Клиническая картина;
Объективные данные;
Лабораторная диагностика;
Инструментальное исследование;
Дифференциальная диагностика;
Лечение;
Заключение;
Список литературы.
Содержание:

Изображение слайда
Синдром Гудпасчера (СГ) — редкое заболевание, в основе которого лежит аутоиммунная реакция с выработкой организмом аутоантител,главным образом, к базальным мембранам клубочковых капилляров почек и альвеол легких. Клинически проявляется симптомами быстропрогрессирующего гломерулонефрита и геморрагического пульмонита в сочетании с легочным кровотечением (кровохарканьем).
ВВЕДЕНИЕ :

Изображение слайда
4
Слайд 4: Исторические данные:
Впервые синдром описан в 1919 г. Гарвардским патологом Э. Гудпасчером, который наблюдал у 18-летнего юноши, перенесшего инфлюэнцу, появление анемии на фоне рецидивирующего кровохарканья и двусторонних легочных инфильтратов.
В 1958 г. М. Stanton и J. Tange сообщили о девяти случаях сочетанного поражения легких и почек, характеризовавшегося рецидивирующими легочными кровотечениями, гемосидерозом легких и гломерулонефритом, с летальным исходом через несколько месяцев от начала заболевания. Они ввели термин «синдром Гудпасчера ».
Исторические данные:

Изображение слайда
Причины синдрома Гудпасчера не известны.
Развитие синдрома Гудпасчера связывают с вирусной инфекцией, в частности с вирусом гриппа A2.
Факторы внешней среды, вероятно, играют роль триггеров в развитии заболевания: имеются сообщения о возникновении синдрома Гудпасчера после контакта с бензином, органическими растворителями, использовании некоторых препаратов ( пеницилламин ). Независимо от роли факторов внешней среды в развитии аутоиммунного процесса, они имеют важное значение в возникновении повреждения лёгких: известно, что лёгочные кровотечения развиваются в основном у курильщиков (в том числе пассивные).
В последние 10 лет появились описания развития синдрома Гудпасчера после ударноволновой литотрипсии и обструкции мочеточника.
Механизмы выработки антител к базальной мембране капилляров клубочков неизвестны, однако этому может способствовать генетическая предрасположенность. Установлена связь между развитием синдрома Гудпасчера с антигенами HLA класса DR (HLA-DR15 и HLA-DR4).
Этиология:
Синдром Гудпасчера – классический пример аутоиммунной болезни с антительным механизмом развития. В патогенезе ключевую роль играют антитела к базальной мембране капилляров клубочков.
Мишенью этих антител служит неколлагеновый домен 3-й цепи коллагена IV типа базальной мембраны клубочков («антиген Гудпасчера », NCI 3IV).
Коллаген IV типа обнаружен только в составе базальных мембран. Известно, что он состоит из 6 типов цепей: а1-а6. В большинстве базальных мембран разных органов преобладают а1- и а2-цепи, тогда как в базальной мембране клубочков – цепи а3, а4 и а5. Каждая цепь коллагена IV типа состоит из центрального коллагенового домена, N-терминального коллагенового участка (7S-домен) и неколлагенового С-терминального домена (NCI-домен). Три а-цепи коллагена IV типа образуют мономерную структуру, которая связывается со своими NC1-доменами дисульфидными связями.
При синдроме Гудпасчера AT к базальной мембране капилляров клубочков направлены против NC1-домена а3-цепи коллагена IV типа (NCI 3IV-AT). Этот антиген кроме базальных мембран почек и лёгких обнаружен в других базальных мембранах: капилляров сетчатки, улитки, хориоидального сплетения головного мозга.
Связывание антител к базальной мембране капилляров клубочков со своими мишенями в гломерулярных и альвеолярных мембранах сопровождается активацией комплемента и вызывает выраженное тканевое повреждение.
В последнее время в патогенезе нефрита, ассоциированного с антителами к базальной мембране капилляров клубочков, существенную роль отводят также активации клеточных механизмов иммунитета. (Е.J. Lewis и соавт., 1971 ).
Патогенез:

Изображение слайда
7
Слайд 7: Патоморфология поражения почек при синдроме Гудпасчера :
Поражение почек при синдроме Гудпасчера морфологически представлено картиной фокального сегментарного некротизирующего гломерулонефрита.
Уже на ранней стадии болезни в клубочках выявляют сегментарный некроз сосудистых петель, массивную инфильтрацию лейкоцитами, разрывы базальной мембраны клубочков.
Вслед за этим происходит интенсивное образование полулуний, состоящих из эпителиальных клеток капсулы и макрофагов. Важной отличительной особенностью нефрита, ассоциированного с антителами к базальной мембране капилляров клубочков, при синдроме Гудпасчера является то, что все полулуния одновременно находятся в одной стадии эволюции (эпителиальной) в отличие от других вариантов быстропрогрессирующего гломерулонефрита, при которых эпителиальные полулуния в биоптатах сочетаются с фиброзными.
По мере прогрессирования болезни в патологический процесс могут вовлекаться все клубочки (диффузный гломерулонефрит ) с тотальным некрозом капиллярных петель, что быстро приводит к распространённому нефросклерозу и терминальной почечной недостаточности.
Интерстициальные изменения обычно сочетаются с гломерулярными и представлены воспалительной инфильтрацией интерстиция, которая может развиться в результате повреждающего действия антител к базальной мембране канальцев. В последующем происходит развитие интерстициального фиброза. При иммунофлюоресцентной микроскопии выявляют линейный тип свечения IgG на базальной мембране клубочков в сочетании с линейным свечением СЗ-компонента комплемента у 60-70% больных. Нефрит, ассоциированный с антителами к базальной мембране капилляров клубочков, при синдроме Гудпасчера относят к I типу быстропрогрессирующего гломерулонефрит по классификации R. Glassock (1997).

Изображение слайда
8
Слайд 8: Клиническая картина:
Симптомы поражения легких:
Кровохаркание ;
Легочное кровотечение;
Одышка;
Кашель;
Боль в груди.
Синдром Гудпасчера может начинаться с появления неспецифических симптомов (общая слабость, недомогание, лихорадка, артралгия, потеря массы тела ). Уже в дебюте болезни возможны признаки анемии даже при отсутствии кровохарканья. Однако основные симптомы синдрома Гудпасчера – это прогрессирующая почечная недостаточность вследствие быстропрогрессирующего гломерулонефрита и лёгочные кровотечения.
Клиническая картина:

Изображение слайда

Изображение для работы со слайдом

Изображение для работы со слайдом
9
Слайд 9: Объективное исследование
При осмотре больного отмечают резкую бледность кожных покровов без признаков цианоза.
При аускультации в легких выслушиваются сухие и влажные (особенно в период легочного кровотечения) хрипы на фоне жесткого дыхания, преимущественно в прикорневой зоне.
При перкуссии легочный звук не изменен.
Объективное исследование

Изображение слайда
10
Слайд 10: Лабораторная диагностика:
Общий анализ крови: Характерны железодефицитная гипохромная анемия, быстрое уменьшение содержания гемоглобина, анизоцитоз, пойкилоцитоз эритроцитов. Наблюдается также лейкоцитоз, сдвиг лейкоцитарной формулы влево, значительное увеличение СОЭ.
ОАМ : микрогематурия с умеренной протеинурией.
В мокроте выявляют сидерофаги.
Иммуноферментный анализ: антитела к базальной мембране капилляров клубочков в крови.
Гемосидерофаги при кровохарканье у больного синдромом Гудпасчера. Материалы получены при проведении бронхоальвеолярного лаважа.

Изображение слайда

Изображение для работы со слайдом
12
Слайд 12: Инструментальное исследование
При рентгенографии легких чаще всего отмечаются диффузные двусторонние облаковидные затемнения (инфильтраты, в базальных и центральных отделах обоих лёгких), преимущественно в нижних долях или прикорневой и срединной локализации, которые имеют преходящий характер и могут исчезать спонтанно. В редких случаях они могут сливаться или развиваются с одной стороны. Диффузное «пылеобразное» затемнение в легких отмечается во время легочного кровотечения и связано с интраальвеолярной геморрагией.
Инструментальное исследование

Изображение слайда

Изображение слайда

Изображение для работы со слайдом
Изображение для работы со слайдом
Биоптат почки: линейное свечение IgG, чаще в сочетании с СЗ-компонентом комплемента на базальной мембране клубочков.

Изображение слайда

Изображение для работы со слайдом
15
Слайд 15: Дифференциальный д иагноз:
Дифференцируемые
заболевания:
Отличия:
Системные ANCA-
ассоциированные
некротизирующие
Васкулиты :
Наличие ANCA.
Вовлечение ЛОР-органов (при гранулематозе Вегенера ).
Тенденция к формированию легочных очагов с распадом.
Отсутствие синхронности в прогрессировании легочного и почечного поражения
Пурпура Шенлейна –
Геноха :
Поражение легких не характерно.
Типичная кожная геморрагическая сыпь (пурпура), не наблюдающаяся при СГ.
Увеличение сывороточного уровня IgA.
Поражение кишечника.
Анти-БМК-антитела не характерны
Системная красная
Волчанка:
Характерные иммунологические феномены (антитела к ДНК и гистонам, LE-клеточный тест).
Вовлечение сердца (эндокардит Либмана –Сакса – миокардит).
Возможен цереброваскулит.
Часто нефротический синдром без признаков ухудшения функции почек
Тромботические
микроангиопатии
Повышение плазменной концентрации D- димера.
Маркеры тромбофилии (антитела к кардиолипину, β2-гликопротеиду, генетические маркеры).
Кожное сетчатое ливедо.
Поражение легких преимущественно по типу рецидивирующих тромбоэмболий легочной артерии.
Выраженное ухудшение функции почек и злокачественная артериальная гипертензия могут существовать
без выраженных изменений мочи.
Поражение сердца (острый коронарный синдром – острый инфаркт миокарда) и церебральных сосудов
(острые нарушения мозгового кровообращения)
Дифференциальный д иагноз:

Изображение слайда
Протокол лечения СГ предложен еще в 1976 г. и является основой терапии, применяемой при этом заболевании во всем мире (Н.А. Мухин и соавт., 2002).
• Преднизолон — 1 мг/кг массы тела.
• Циклофосфамид — 3 мг/кг.
• Плазмаферез — ежедневно в течение 14 дней (обмен 4 л плазмы крови на 5% раствор альбумина или свежезамороженной одногруппной плазмы крови).
• При легочном кровотечении — трансфузия 300-400 мл свежезамороженной плазмы крови.
ЛЕЧЕНИЕ

Изображение слайда
При несвоевременной диагностике синдрома Гудпасчера, влекущей за собой отсрочку начала лечения, прогноз у пациентов с синдромом Гудпасчера неблагоприятный. В этих случаях больные умирают от фульминантного лёгочного кровотечения или быстро наступившей уремии. Раннее лечение синдрома Гудпасчера, направленное на удаление антител к базальной мембране капилляров клубочков из крови и подавление их продукции (при применении плазмафереза в комбинации с назначением глюкокортикоидов и цитостатиков ), может привести к купированию острого эпизода болезни. Однако концентрация креатинина в крови, превышающая 600 мкмоль /л в момент установления диагноза, служит неблагоприятным в отношении почечного прогноза фактором даже при отсутствии лёгочного кровотечения. У таких больных, как правило, развивается необратимая хроническая почечная недостаточность, несмотря на активную иммуносупрессивную терапию.При синдроме Гудпасчера возможны ранние рецидивы почечно-лёгочного синдрома, развивающиеся в тех случаях, когда основные клинические признаки болезни уже были подавлены с помощью глюкокортикоидов и иммуносупрессирующих препаратов, а титр антител к базальной мембране капилляров клубочков в крови ещё не стал нормальным. У таких пациентов прекращение сеансов плазмафереза или, чаще, присоединение интеркуррентной инфекции может спровоцировать новый рост титров антител к базальной мембране капилляров клубочков и развитие клинической симптоматики. Обострения синдрома Гудпасчера после адекватного лечения первого эпизода описаны, однако развиваются крайне редко и возникают через многие годы от начала болезни спонтанно или после перенесённой инфекции. Поскольку в этих случаях установление диагноза “синдром Гудпасчера ” трудностей не вызывает, лечение начинают раньше и исход лучше, чем при первом эпизоде болезни. Несмотря на применение в настоящее время агрессивной иммунодепрессивной терапии, смертность в остром периоде синдрома Гудпасчера варьирует от 10 до 40%.

Изображение слайда
18


