Синдром холестаза у новорожденных протокол
Холестаз новорожденного – это патологическое состояние, которое характеризуется нарушением секреции желчи, приводит к гипербилирубинемии и желтухе. Клинические проявления включают субиктеричность склер, пожелтение слизистых оболочек и кожи, гепатомегалию, задержку в физическом развитии, гиповитаминозы А, D, K, E. Диагностика холестаза новорожденного заключается в выявлении основного заболевания, лабораторной оценке работы печени, УЗИ, гепатобилиарном сканировании и биопсии печени. Лечение зависит от этиологического фактора и подразумевает рациональное питание, введение в рацион легкоусвояемых жиров, витаминотерапию или оперативное вмешательство.
Общие сведения
Холестаз новорожденного – это гетерогенное состояние в педиатрии и неонатологии, которое проявляется нарушением выведения желчи с дальнейшим развитием гипербилирубинемии. Точную распространенность патологии установить тяжело, поскольку это состояние зачастую включают в структуру основного заболевания. Терапевтическая тактика и прогноз для жизни ребенка зависят от этиологического фактора холестаза новорожденного. Как правило, устранение ведущей патологии ведет к купированию холестатического синдрома. В тяжелых случаях может требоваться пересадка печени.

Холестаз новорожденного
Причины
Все этиологические факторы холестаза новорожденного разделяют на внепеченочные и внутрипеченочные. Последняя группа включает в себя нарушения инфекционного, метаболического, генетического, аллоимунного или токсического происхождения.
- К инфекционным причинам относятся так называемые TORCH-инфекции: токсоплазмоз, краснуха, ЦМВ, герпес-вирус, сифилис, гепатит В и другие.
- Спровоцировать холестаз новорожденного могут такие нарушения метаболизма, как галактоземия, муковисцидоз, тирозинемия, недостаточность α1-антитрипсина.
- Генетическими факторами являются синдром Алажиля, кистозный фиброз, прогрессирующий семейный внутрипеченочный холестаз и др.
- Гестационное аллоиммунное поражение печени развивается при трансплацентарном прохождении материнских IgG в организм ребенка. Это вызывает активацию системы комплемента, которая способна повреждать гепатоциты.
- Длительное парентеральное вскармливание у тяжело недоношенных детей и наличие синдрома короткой кишки относятся к токсическим причинам холестаза новорожденного.
Перечень внепеченочных факторов развития холестаза новорожденного включает в себя все нарушения, которые ухудшают отток желчи из печени. Наиболее распространенная причина – атрезия желчевыводящих путей. Чаще всего наблюдается у недоношенных детей. Иногда, помимо внепеченочного билиарного тракта, поражаются и внутрипеченочные желчные протоки. Точная этиология данного состояния неизвестна. Предположительно, развитие билиарной атрезии вызывают инфекционные заболевания матери во время беременности.
Патогенез
Пусковым механизмом появления клинических симптомов при холестазе новорожденного является нарушение экскреции прямого билирубина, провоцирующее повышение его уровня в крови – гипербилирубинемию. Это приводит к дефициту желчных кислот в системном кровотоке. Так как они отвечают за всасывание и транспорт жиров и жирорастворимых витаминов (А, D, K, E) в организме ребенка возникает их дефицит. Результатом становится недостаточная прибавка массы тела, гиповитаминозы, задержка физического и психомоторного развития.
Симптомы холестаза новорожденного
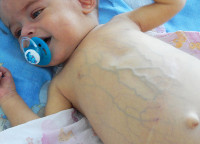
Клиника холестаза новорожденного развивается на протяжении первых 10-14 дней жизни ребенка. Первичные проявления – беспокойство, снижение аппетита, недостаточная прибавка массы тела и роста. Почти сразу возникает субиктеричность склер и слизистых оболочек, при дальнейшем нарастании гипербилирубинемии отмечается желтушность кожных покровов.
На этом фоне моча приобретает коричневый оттенок, а кал становится бесцветным (ахолическим). Постепенно увеличивается печень, что проявляется незначительным увеличением живота. Также при холестазе новорожденного отмечается хронический зуд, клинические проявления гиповитаминозов А, D, K, E.
Осложнения
При дальнейшем прогрессировании основного заболевания, приводящего к фиброзу печени, развивается портальная гипертензия. Она, в свою очередь, становится причиной асцита и кровотечений из варикозно расширенных вен пищевода. Исход варьируется от длительного доброкачественного течения до быстрого развития печеночной недостаточности и цирроза с летальным исходом уже на первом году жизни.
Диагностика
Диагностика холестаза новорожденного включает в себя сбор анамнестических данных, физикальное обследование ребенка, лабораторные и инструментальные методы исследования. При опросе родителей педиатр или неонатолог обращают внимание на все возможные этиологические факторы: заболевания матери во время беременности, генетические патологии, врожденные аномалии развития ребенка. При физикальном осмотре определяется дефицит массы тела и роста, желтушность склер, слизистых оболочек и кожи, гепатомегалия. Подтверждающая диагностика:
- Лабораторные тесты. В биохимическом анализе крови выявляется гипербилирубинемия за счет прямой фракции, диспротеинемия. Возможно повышение трансаминаз – АлТ и АсТ. Характерные признаки холестаза новорожденного – ахолический, богатый на жиры кал и насыщенная уробилином моча. С целью исключения TORCH-инфекций проводится ИФА и бактериальный посев мочи. Также используются тесты на метаболические нарушения или генетические аномалии, которые могут вызывать развитие холестаза новорожденных – анализы на содержание NaCl в поте, галактозы в моче, уровень α1-антитрипсина в крови.
- Эхография. Первый этап – ультразвуковое исследование органов брюшной полости. Оно позволяет выявить гепатомегалию, аномалии строения желчного пузыря и желчевыводящих протоков. Далее выполняется УЗ-сканирование печени для оценки экскреции желчи на всех уровнях билиарного тракта – от внутрипеченочных протоков до двенадцатиперстной кишки.
- Биопсия печени. При невозможности подтвердить диагноз данными методами показана биопсия печени. При неонатальном холестазе гистологический анализ биоптата может выявить увеличенные портальные триады, пролиферацию и фиброзирование желчных протоков при атрезии желчевыводящий путей, гигантские полиядерные клетки при врожденном гепатите и др. При подозрении на аллоиммунное происхождение холестаза новорожденного определяется большое количество железа в гепатоцитах или тканях губ.
Лечение холестаза новорожденного
Консервативная терапия
Терапия при холестазе новорожденного включает в себя несколько моментов: полноценное лечение основного заболевания, насыщение рациона ребенка витаминами А, D, K, E и среднецепочечными жирными кислотами, применение урсодезоксихолевой кислоты. Большое количество витаминов возмещает их недостаточное всасывание в кишечнике. Среднецепочечные жирные кислоты способны всасываться в кровоток даже в условиях дефицита желчных солей при холестазе новорожденного, тем самым компенсируя дефицит триглицеридов в организме. Урсодезоксихолевая кислота является гепатопротектором и желчегонным средством, стимулирующим работу печени и желчевыводящих путей и купирующим гипербилирубинемию.
При подозрении на аллоиммунное происхождение холестаза новорожденного (даже при неподтвержденном диагнозе) показано введение внутривенных иммуноглобулинов или обменное переливание крови.
Хирургическое лечение
При подтвержденной атрезии желчевыводящих путей уже на 1-2 месяце жизни проводится портоэнтеростомия по методу Касаи. Данная операция значительно улучшает показатель выживаемости, однако в будущем приводит к частым рецидивирующим холангитам, стойкому холестазу и задержке в психофизическом развитии. На фоне быстро развивающегося цирроза печени необходима трансплантация органа.
Прогноз и профилактика
Прогноз при холестазе новорожденного напрямую зависит от основного заболевания и эффективности терапевтических мероприятий. При атрезии желчевыводящих путей и отсутствии раннего хирургического вмешательства быстро развивается печеночная недостаточность. Далее это состояние трансформируется в цирроз с нарастающей гипертензией в системе воротной вены уже на первых месяцах жизни ребенка. Смерть наступает, как правило, в возрасте 10-12 месяцев. Инфекционные и метаболические причины холестаза новорожденного могут иметь как доброкачественный прогноз, так и быстро прогрессирующее течение. Аллоиммунное поражение печени на фоне отсутствия раннего лечения в большинстве случаев завершается летальным исходом.
Профилактика холестаза новорожденного включает в себя антенатальную охрану плода, медико-генетическое консультирование семейных пар и планирование беременности, регулярное посещение женской консультации, полноценное прохождение всех необходимых анализов и исследований. Данные меры позволяют оценить риск развития генетических заболеваний еще до начала беременности и выявить опасные заболевания уже на ранних сроках.
Источник
Холестаз – недостаточность секреции билирубина, приводящая к развитию конъюгированной гипербилирубинемиии желтухи. Есть множество причин, выявляемых при лабораторных исследованиях, гепатобилиарном сканировании и иногда биопсии печени и хирургических вмешательствах. Лечение зависит от причины заболевания.
Холестаз встречается в 1/2500 доношенных младенцев. Он определяется как уровень прямого билирубина > 1 мг/дл. Холестаз никогда не бывает доброкачественным и требует оценки.
Холестаз ( Желтуха) может возникнуть в результате внепеченочных или внутрипеченочных нарушений, хотя некоторые состояния перекрываются.
Наиболее распространенным внепеченочным расстройством является
Атрезия желчных путей (заболеваемость в США составляет около 1 на 12 000 живорожденных; 1)
Атрезия желчевыводящих путей – обструкция билиарного дерева из-за прогрессирующего склероза внепеченочных желчных протоков. В большинстве случаев билиарная атрезия проявляется через несколько недель после рождения, возможно, после воспаления и рубцевания внепеченочных (а иногда и внутрипеченочных) желчных протоков. Заболевание редко возникает у недоношенных детей или у новорожденных при рождении. Причина воспалительного ответа неизвестна, но считается, что могут быть вовлечены несколько инфекционных организмов, включая реовирус типа 3 и цитомегаловирус.
Внутрипеченочные причины могут иметь инфекционную, аллоиммунную, метаболическую/генетическую или токсическую природу.
Инфекции могут вызывать холестаз. Инфекции могут быть вирусные (например, вирус простого герпеса, цитомегаловирус, краснуха), бактериальные (например, грамположительные и грамотрицательные бактериемии, ИМП, вызванные Escherichia coli) или паразитарные (например, токсоплазмоз). Сепсис у новорожденных, получающих парентеральное питание, также может вызвать холестаз.
Гестационная аллоиммунная болезнь печени вовлекает в патологический процесс трансплацентарный переход материнского IgG, который индуцирует мембранную атаку комплекс комплемент- опосредованную, что повреждает печень плода.
Метаболические причины включают в себя многочисленные врожденные нарушения метаболизма, такие как галактоземия, тирозинемия, дефицит альфа-1-антитрипсина, нарушения липидного обмена, митохондриальные нарушения и нарушения окисления жирных кислот. Генетические дефекты включают синдром Алажиля, муковисцидоз и артрогрипозно-ренальный синдром (ARC). Есть также ряд генных мутаций, которые мешают нормальной продукции и выделению желчи и вызывают холестаз, полученные нарушения называются прогрессивным семейным внутрипеченочным холестазом.
Токсичные проявления обусловлены, в основном, использованием длительного парентерального питания у крайне недоношенных новорожденных или младенцев с синдромом короткой кишки.
Синдром неонатального гепатита (гигантоклеточный гепатит) представляет собой воспалительное заболевание печени новорожденных. Его частота снизилась, и он становится редким, так как улучшенные диагностические исследования позволяют выявить конкретные причины холестаза.
1. Zagory JA, Nguyen MV, Wang KS: Recent advances in the pathogenesis and management of biliary atresia. Curr Opin Pediatr 27(3):389–394, 2015. doi: 10.1097/MOP.0000000000000214.
При холестазе первичная недостаточность экскреции билирубина ведет к избыточному содержанию билирубина в крови и снижению содержания солей желчных кислот в желудочно-кишечном тракте. Как результат неадекватного количества желчи в желудочно-кишечном тракте, развивается мальабсорбция жиров и жирорастворимых витаминов and (A, D, E и K), ведущая к витаминной недостаточности, неадекватному питанию и нарушению роста.
Клинические проявления
Холестаз обычно выявляют в первые 2 недели жизни. Младенцы желтушные, часто имеют темный цвет мочи (содержит билирубин), ахолический стул и гепатомегалию. Если холестаз сохраняется, хронический зуд является обычным явлением, как и симптомы и признаки дефицита жирорастворимых витаминов; линия на диаграммах роста может показать снижение.
Если основное заболевание вызывает фиброз и цирроз печени, могут развиться портальная гипертензия с последующим вздутием живота в результате асцита, расширение абдоминальных вен и кровотечение в верхних отделах желудочно-кишечного тракта из-за варикозно расширенных вен пищевода.
Общий и прямой билирубин
Анализы функции печени
Исследование метаболических, инфекционных и генетических причин
УЗИ печени
Гепатобилиарное сканирование
Иногда биопсия печени или других тканей (например, губ), оперативная холангиография или генетическое исследование
Любой младенец, который имеет желтуху в возрасте 2 недель, должен быть обследован на холестаз, включая определение уровня общего и прямого билирубина. Некоторые специалисты утверждают, что у младенцев на грудном вскармливании с желтухой, нет необходимости в обследовании до достижения возраста 3 недели. Первоначальный подход должен быть направлен на диагностику состояний, поддающихся лечению (например, атрезии внепеченочных желчных протоков, при которой раннее хирургическое вмешательство улучшает кратковременный исход).
Холестаз идентифицируют по увеличению как общего, так и прямого билирубина. Исследования, которые необходимы для дальнейшей оценки функции печени, включают определение альбумина, фракционированного билирубина в сыворотке крови, ферментов печени, ПВ/АЧТВ и уровень аммония (см. Тесты для выявления холестаза). После того, как подтверждается наличие холестаза, при помощи исследований необходимо определить этиологию ( Диагностическая оценка неонатального холестаза) и доказательства нарушения мальабсорбции (например, низкие уровни жирорастворимых витаминов Е, D, и А или удлинение РТ на ЭКГ, что указывает на низкий уровень витамина К).
Диагностическая оценка неонатального холестаза
Этиология | Метод |
Нарушение функции печени | Альбумин, аммоний, ПВ/АЧТВ, АСТ, АЛТ, ГГТ, общий и прямой билирубин (см. Исследование холестаза) |
Инфекции | Посев мочи, TORCH-титры |
Эндокринопатия | ТТГ, тироксин |
Муковисцидоз | Потовый тест на хлориды |
Галактоземия | Неонатальный скрининг, восстановители (например, галактоза) в моче (смотрите диагностика галактоземии) |
Недостаточность альфа-1-антитрипсина | Определение сывороточных уровней альфа-1 антитрипсина, альфа-1 антитрипсинового фенотипа |
Генетические ошибки в синтезе желчных кислот | Желчные кислоты в моче и сыворотке Генетические тесты |
Врожденные нарушения метаболизма | Органические кислоты в моче, сывороточный аммиак, электролиты в сыворотке крови (см. тестирование наследственных нарушений обмена веществ) |
Аллоиммунные заболевания печени | Альфа-фетопротеин, ферритин, липидный профиль, содержание железа в тканях губы или печени, гистология печени |
ГГТП = гамма-глутаминтранспептидаза; TORCH = токсоплазмоз, другие патогены, краснуха, цитомегаловирус и вирус простого герпеса (от англ. Toxoplasmosis, Other pathogens, Rubella, Cytomegalovirus и Herpes simplex); ТТГ = тиреотропный гормон. | |
УЗИ брюшной полости часто является первым исследованием. Оно является неинвазивным и может оценить размер печени и некоторые аномалии желчного пузыря и общего желчевыносящего протока. Тем не менее, оно является неспецифичным. Должно быть проведено гепатобилиарное сканирование с использованием гидрокси-иминодиуксусной кислоты (HIDA сканирование); экскреция контрастного вещества в кишечник исключает атрезию желчных протоков, но отсутствие экскреции может быть при атрезии желчных протоков, при тяжелом неонатальном гепатите, и других случаях холестаза. Младенцам с холестазом часто назначают фенобарбитал в течение 5 дней до ГИДК сканирования, пытаясь повысить экскрецию.
Если никакой диагноз не был поставлен, то биопсия печени, как правило, делается относительно рано, иногда при оперативной холангиографии. Пациенты с атрезией желчных протоков обычно имеют увеличенные портальные триады, пролиферацию желчных протоков и повышенный фиброз. Неонатальный гепатит характеризуется лобулярным расстройством с гигантскими многоядерными клетками. Аллоиммунное заболевание печени характеризуется повышенными запасами железа в печени (повышенный уровень железа также может быть продемонстрирован с помощью биопсии губы, если биопсия печени не требуется).
Атрезия желчевыводящих путей прогрессирует и в отсутствие лечения приводит к печеночной недостаточности, циррозу печени с портальной гипертензией в возрасте нескольких месяцев и к смерти в возрасте года.
Прогноз холестаза из-за наличия специфических расстройств (например, метаболических заболеваний) варьируется начиная от доброкачественного течения до прогрессирующего заболевания, приводящего к циррозу печени.
Синдром идиопатического неонатального гепатита обычно проходит медленно, но в результате может развиться необратимое повреждение печени, приводящее к печеночной недостаточности и смерти.
Без раннего вмешательства аллоиммунное заболевания печени имеет плохой прогноз.
Лечение специфических причин
Пищевые добавки витаминов А, D, Е и К
Среднецепочечные триглицериды
Иногда урсодезоксихолевая кислота
Специфическое лечение направлено на причину. Если специфическая терапия отсутствует, лечение поддерживающее и состоит в основном из лечебного питания, в т.ч. добавок витаминов А, D, Е и К. При искусственном вскармливании нужно использовать смеси, богатые среднецепочечными триглицеридами, поскольку они лучше всасываются в случае дефицита желчных солей. Требуется адекватное количество калорий; младенцам может потребоваться > 130 калорий/кг в сутки. У новорожденных со сниженным желчеотделением применение урсодезоксихолевой кислоты по 10–15 мг/кг 1–2 раза/день может облегчить зуд.
Младенцы с предполагаемой атрезией желчных путей требуют диагностической операции с интраоперационной холангиограммой. При подтверждении атрезии желчных путей должна быть проведена портоэнтеростомия (методика Касаи). В идеале эта процедура должна быть выполнена в первые 1–2 месяцев жизни. После этого периода краткосрочный прогноз значительно ухудшается. После операции многие пациенты имеют значительные хронические проблемы, в т.ч. стойкий холестаз, рецидивирующий восходящий холангит и задержку в развитии. Профилактические антибиотики (например, триметоприм/сульфаметоксазол) часто назначают в течение года после операции пытаясь предотвратить восходящий холангит. Даже при оптимальной терапии у большинства младенцев развивается цирроз, и им требуется трансплантация печени.
Поскольку аллоиммунные заболевания печени не определяются маркером и/или тестом, следует незамедлительно проводить лечение внутривенным введением иммуноглобулина (ВВИГ) или обменным переливанием крови, чтобы купировать текущие повреждения печени, если точный диагноз не был установлен.
Существуют многочисленные наследственные и приобретенные причины неонатального холестаза, что приводит к невозможности экскреции билирубина и, таким образом, к избытку билирубина.
Неонатальный холестаз обычно отмечается в первые 2 недели жизни; младенцы желтушные и часто имеют темную мочу, ахолический стул и гепатомегалию.
Начните с лабораторных исследований функции печени, УЗИ и гепатобилиарного сканирования, сделайте анализы в связи с показаниями, в том числе иногда и биопсию печени.
Лечите конкретную причину и обеспечьте поддерживающую терапию, в том числе добавки жирорастворимых витаминов и соединений, включающих большое количество триглицеридов средней цепи и содержащих достаточное количество калорий.
Источник
