Синдром и болезнь рейно дифференциальная диагностика
Содержание:
- Симптомы болезни Рейно
- Причины болезни Рейно
- Диагностика болезни Рейно
- Лечение болезни Рейно
Болезнь Рейно – это заболевание из группы ангиотрофоневрозов для которого характерно острое нарушение артериального кровообращения на ограниченных участках тела (в стопах и кистях). Расстройство развивается в результате влияния экзогенных и эндогенных факторов. Еще болезнь Рейно называют ангиотрофоалгическим синдромом, сосудисто-трофической невропатией, вазомоторным неврозом.
Болезнь чаще встречается в странах с холодным климатом. В 5 раз чаще она поражает представительниц женского пола в возрасте от 40 до 50 лет.
Следует отличать болезнь Рейно от синдрома Рейно, так как несмотря на схожесть симптомов, они отличаются этиологическим фактором. Дело в том, что после того, как Морис Рейно описал признаки и этиологию болезни, было установлено, что она может развиваться как самостоятельное заболевание по причине нарушения функционирования ЦНС, а может выступать в качестве синдрома некоторых других патологий. Этим и обусловлено различие двух понятий.
Симптомы болезни Рейно

Симптомы болезни Рейно можно рассматривать в зависимости от стадии патологического процесса:
Симптомы первой стадии болезни Рейно. Пораженный участок – это может быть поверхность стоп или кистей, а иногда ушные раковины, губы, нос, начинают бледнеть, становятся холодными при ощупывании. Чувствительность в зоне поражения пропадает, либо значительно снижается.
Время продолжительности приступа широко варьируется и может занимать от минуты до нескольких часов. По мере снятия спазма с сосудов, кожа возвращается в нормальное состояние.
Периодичность возникновения приступов различается, но повторяться они будут тем чаще, чем сильнее прогрессирует болезнь. Со временем, кроме нарушения чувствительности, человек начнет испытывать боли.
Парестезия, похолодание пальцев, побеление кожных покровов на этой стадии чаще всего возникают в результате воздействия холода, по причине волнения, при курении и пр.
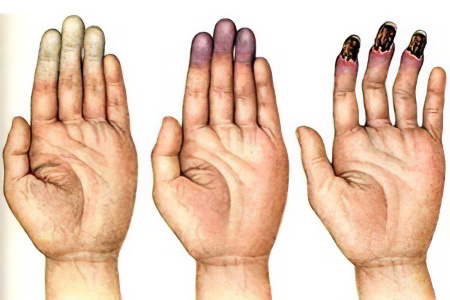
Симптомы второй стадии болезни Рейно (ангиопаралитической). На этой стадии, кроме спазма сосудов, присоединяются явления асфиксии. Во время приступа кожа приобретает сине-фиолетовый окрас, параллельно возникают выраженные боли, полностью пропадает чувствительность. После завершения атаки кожа на пораженных участках становится ярко-красного цвета, возможно проявление сосудистого рисунка в виде сетки.
Для начала приступа на второй стадии развития болезни уже нет необходимости в воздействии какого-либо фактора, он возникает спонтанно и продолжается длительное время.
Симптомы третьей стадии болезни Рейно (трофопаралитическая). Асфиксия увеличивается во времени, в результате чего на пораженных синюшных и отечных участках тела появляются пузыри. Внутри них можно увидеть кровянистое содержимое. Когда пузырь вскрывается, под ним обнаруживаются участки некрозированной ткани. Если болезнь имеет тяжелое течение, то повреждены могут быть мышцы, вплоть до кости. По прошествии времени изъязвленная поверхность рубцуется.
Первая и вторая стадия могут тянуться от 3 до 5 лет. Если зоной поражения являются ладони или поверхность стоп, то часто наблюдается сочетание симптомов всех трех стадий одновременно.
Болезнь Рейно имеет склонность к рецидивам. Отличие болезни от синдрома в плане выраженности симптоматики заключается в том, что при синдроме чаще наблюдается гангрена пораженной зоны, трофические нарушения выражены сильнее, формируются участки некроза, присоединяется поражение ногтевых пластин, их деформация.
Причины болезни Рейно
Причины болезни Рейно невозможно рассматривать отдельно от механизма развития заболевания. В его основе лежат нарушения органического и функционального плана, затрагивающие как сосудистые стенки, так и аппарат, отвечающий за их иннервацию. В итоге, происходит нарушение нервной регуляции сосудов, поэтому они реагируют на различные воздействия спазмами с последующей нарастающей атрофией.
Причины синдрома Рейна:
Аутоиммунные болезни, поражающие соединительную ткань: системная красная волчанка, системная склеродермия, ревматоидный узелковый полиартрит, ревматизм, синдром Шегрена, дерматомиозит, периартериит.
Болезни сосудов – это болезнь Такасяу, облитерирующий атеросклероз ног и пр.
Поражения периферических нервов на фоне сахарного диабета (полиневропатия).
Интоксикации организма свинцом, солями мышьяка, цитостатиками и эрготамином.
Нарушения вязкости крови: криоглобулинемия, истинная полицитемия, макроглобулинемия Вальденстрема.
Остеохондроз верхнего грудного и шейного отдела.
Продолжительное воздействие вибрации при развитии вибрационной болезни.
Недостаточность вегетативной нервной регуляции – сирингомиелия.
Нарушения в функционировании надпочечников, щитовидной и паращитовидной железы.
Реже синдром Рейна провоцирует синдром добавочного шейного ребра, туннельный синдром запястья, синдром передней лестничной мышцы.
В свою очередь, причины болезни Рейно кроются в патологиях ЦНС и спинного мозга при вовлечении в этот процесс гипоталамуса, ствола и коры мозга. Эти патологические процессы приводят к тому, что импульсы, регулирующие работу сосудов, передаются с нарушениями.
Диагностика болезни Рейно

Диагностика болезни Рейно сводится к анализу жалоб пациента, а также базируется на основе сбора анамнеза. Первостепенную роль играет неадекватная реакция с изменением цвета кожи стоп и ладоней на воздействие холода. Асбестовое побеление ограниченных участков кожи при влиянии низких температур наблюдается в 78% случаев у пациентов с болезнью Рейно.
Выделены следующие диагностические критерии оценки реакции пациента на холодовую пробу в период между приступами:
Кожа цвет не меняет – синдром не подтверждается;
Кожа меняет цвет, возникает чувство онемения, парестезия – имеется вероятность наличия синдрома;
Кожа меняет цвет на синюшный с последующим покраснением, атаки повторяются – синдром подтверждается.
Кроме того, используют следующие инструментальные методы обследования, как-то: термография зоны поражения, допплеровская флоуметрия, ангиография периферического сосудистого русла, капилляроскопия сосудов передней поверхности органа зрения и ногтевого ложа.
Для того, чтобы определить болезнь Рейно у пациента или синдром Рейно, используются следующие дифференциальные признаки:
Диагностический критерий оценки | Синдром Рейно | Болезнь Рейно |
Возраст манифестации заболевания | От 30 лет и старше | Значения не имеет |
Наличие системного заболевания соединительной ткани | Выявлена красная волчанка, склеродермия и пр. | Нет |
Поражения конечностей симметричны | Да | Нет |
Трофические изменения, некроз, атрофия тканей | Имеются | Отсутствуют |
Результаты каппиляроскопии | Присутствуют морфологические изменения микрососудистого рисунка | Изменения отсутствуют |
СОЭ | Повышена | В пределах нормы |
ИФА крови на антинуклеарные антитела | Положительный | Отрицательный |
Наличие сосудистых спазмов (кризов) в легочной ткани и почках | Имеются | Отсутствуют |
Плетизмография на фоне холодовой пробы | Давление снижено | Давление в норме, либо снижено незначительно |
Допплеровская флоуметрия | Скорость кровотока сильно снижена | В пределах нормы |
Синдром Рейно подтверждается наличием иных болезней, для которых он выступает в качестве симптомокомплекса. Болезнь Рейно выставляется как диагноз, если такие заболевания отсутствуют, а также на основе тщательной диагностики.
Лечение болезни Рейно
Лечение болезни Рейно в первую очередь сводится к тому, чтобы исключить все возможные факторы, которые способствуют возникновению спазмов. Это курение, переохлаждение, воздействие вибрации, а также иные экзогенные влияния.
Важно установить болезнь-первопричину, которая спровоцировала синдром Рейно, если такой диагноз будет подтвержден. В зависимости от этого, человеку будет присвоена определенная группа инвалидности. Однако, если пациент не способен к осуществлению трудовой деятельности, то возможно присвоение инвалидности по причине синдрома Рейно.
Экстренная помощь во время приступа спазмирования сосудов сводится к выполнению следующих мероприятий:
Максимально оградить человека от влияния фактора-провокатора.
Согреть пораженный участок – выполнить массаж, предложить больному обильное горячее питье.
Сделать инъекцию или принять перорально препарат-спазмолитик (Платафиллин, Но-шпу, Дротаверин). При выраженных болях следует принять анальгезирующее средство.
На усмотрение лечащего врача, назначаются следующие препараты:
Сосудорасширяющие средства на основе нифедипина (Нифедипин, Кордафлекс, Осмо-адалат, Коринфар, Кордипин, Нифекард, Фенигидин), а также Никардипин и средства на основе верапамила (Изоптин, Финоптин, Верогалид).
Препараты – ингибиторы ангиотензин-превращающего фермента (Капотен, Каптоприл).
Кетансерин, как блокатор эффектов серотонина.
Препараты для нормализации состава крови, для улучшения ее микроциркуляции – Трентал, Агапурин, Пентоксифиллин, Дипирамидол, Вазонит.
Препараты из группы липидных физиологически активных веществ – Вап, Вазапростан, Алпростан, Каверджект.
В обязательном порядке необходимо дополнять консервативную терапию физиотерапевтическими методами лечения. Хорошо зарекомендовали себя такие процедуры, как: гальванические ванны, грязелечение, УВЧ, гипербарическая оксигенерация, рефлексотерапия. По рекомендации специалиста, следует выполнять комплекс ЛФК.
Если консервативные методы не дают эффекта, то возможно проведение операции – симпатэктомии, либо ганглиэктомии.
К прогрессивным методам лечения синдрома Рейно относят терапию с помощью стволовых клеток, что способствует нормализации кровотока.
Прогноз на жизнь в целом благоприятный, однако, он во многом зависит от прогрессирования основной болезни. Кроме того, возможно спонтанное прекращение приступов ишемии при изменении образа жизни, после отказа от курения, при смене климата и условий труда.
Первичных мер профилактики болезни Рейно не существует, а вторичные профилактические мероприятия сводятся к максимальному устранению провоцирующих факторов.
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
Болезнь и синдром Рейно – это состояние, при котором возникают эпизоды преходящей ишемизации, главным образом, пальцев кистей и стоп из-за спазмирования дигитальных артерий, прекапиллярных артериол и закрытия артериовенозных шунтов кожи при холодовом воздействии или эмоциональном стрессе. Продолжительное нарушение артериального кровообращения приводит к возникновению язв и трофических изменений кожи дистальных отделов пальцев конечностей.
Проявления болезни и синдрома Рейно имеют значительное сходство. Однако болезнь Рейно (первичный или идиопатический синдром Рейно) относится к независимому самостоятельному заболеванию, а синдром Рейно считается вторичным проявлением основного заболевания.
В 1896 г. Hutchinson предложил отдельно рассматривать болезнь Рейно как идиопатическую форму заболевания, а синдром Рейно – как вторичный комплекс симптомов, обусловленный различными патологическими состояниями, характеризующийся сходной клинической симптоматикой приступообразных нарушений кровообращения в пальцах конечностей.
Эпидемиология
Распространенность синдрома Рейно в различных географических регионах составляет 2–17 % в популяции. Наиболее часто синдром Рейно регистрируется во Франции и Великобритании, более редко – в Италии и Испании. В регионах с более холодными климатическими условиями синдром Рейно регистрируется гораздо чаще в сравнении с регионами с теплым климатом. Пик заболеваемости приходится на 2–5-е десятилетия жизни.
Синдром Рейно достигает 70–85 % среди общего числа пациентов с проявлениями приступообразных расстройств кровообращения в пальцах конечностей.
У женщин синдром Рейно возникает приблизительно 2:1 или 8:1. В старшей возрастной группе заболевание развивается несколько чаще.
Этиопатогенез
К этиологическим факторам заболевания относят наследственную предрасположенность, психогенные факторы, травмы центральной нервной системы, хронические интоксикации никотином, алкоголем, солями тяжелых металлов.
Патофизиологические механизмы развития данного синдрома изучены недостаточно, а причина возникновения – мультифакторная.
Одной из причин развития вазоспазма считается ответ на раздражающие факторы при наличии дефекта центральных и локальных механизмов регуляции тонуса сосудистой стенки. Ведущими причинами возникновения синдрома Рейно считаются органические и функциональные нарушения в структуре сосудистой стенки и сосудодвигательном аппарате, изменение центральных и локальных механизмов нейрорегуляции, что приводит нарушению функции вазоконстрикторов и вазодилататоров, синтеза медиаторов, влияющих на гемоциркуляцию. Определенное значение отводится снижению выработки эндотелиальными клетками сосудистой стенки оксида азота, повышению концентрации в крови серотонина, эндотелина 1, тромбоксана и других биологически активных веществ, концентрация в крови которых нарастает под воздействием холода.
Изменение соотношения медиаторов, нарушение нейрорегуляции становится причиной преобладания вазоконстрикции над вазодилатацией. Помимо того, в патогенезе синдрома Рейно имеют значение активация тромбоцитов и окислительный стресс.
Клиническая картина
Развернутая клиническая картина характеризуется последовательно развивающимися синдромами в области поражения:
- вазомоторный (локальная синкопия, асфиксия и гиперемия);
- трофический (набухание, уплотнение и некроз кожи);
- нарушение чувствительности кожи (парестезии, боли, гиперпатии);
- секреторные нарушения (гипергидроз, ангидроз).
Обострение синдрома Рейно (трехфазный синдром Рейно) характеризуется возникновением четко отграниченными участками последовательного изменения окраски кожи пальцев одной или обеих кистей:
- выражено бледная,
- синюшная,
- красно-багровая.
Первоначально бледная, затем синюшная окраска характеризуют спазмирование артерий и тканевую гипоксию, которая спустя некоторое время сменяется реактивной гиперемией кожи, приобретающей ярко-красную окраску.
Типичная трехфазная смена окраски наблюдается приблизительно в 15 % случаев, в преобладающем большинстве случаев атака Рейно характеризуется двухфазной сменой окраски.
Во время атаки Рейно больные обычно жалуются на боли, покалывание и чувство онемения пальцев.
Синдром Рейно характеризуется следующими особенностями:
- изменение окраски кожи развивается на пальцах кистей;
- изменение окраски кожи начинается на одном пальце и постепенное распространение на остальные пальцы и на пальцы другой кисти, приобретая симметричность;
- чаще всего сосудистый спазм возникает на II и III пальцах, I палец, как правило, остается интактным;
- в отдельных эпизодах вазоспазм возникает в кончике носа, ушах, в области лица и надколенных областях;
- возникновение сетчатого ливедо на конечностях, спонтанно проходящего после прекращения атаки Рейно;
- возникновение вазоспазма в языке, что наблюдается очень редко, сопровождается его онемением, временным нарушением речевой функции.
Атака Рейно может продолжаться 15–20 мин и, как правило, спонтанно завершаеться, что характеризуется нормализацией кровотока. Бледная окраска кожи относительно быстро сменяется на багрово-красную (реактивная гиперемия).
Частота атак Рейно отличается вариабельностью у разных пациентов или у одного и того же больного и может зависеть от времени года (в холодное время года атаки Рейно протекают с наиболее выраженной симптоматикой).
Выраженность клинической симптоматики зависит от стадии заболевания.
1-я стадия отличается непродолжительными, в течение нескольких минут, атаками Рейно, которые характеризуются спонтанными ишемическими приступами в ответ на холодовое или психогенное воздействие. Пациента тревожит онемение кончиков пальцев, которые становятся холодными, резко бледнеют и теряют чувствительность. Немногим позже возникают болевые ощущения и чувство жжения. Прекращение действия раздражающего фактора приводит к восстановлению нормального цвета кожи (иногда после реактивной гиперемии), чувствительности и температуры кожи. В случае прогрессирования заболевания атаки Рейно учащаются.
2-я стадия развивается приблизительно спустя 6 месяцев после начала заболевания, продолжительность атак Рейно увеличивается до 1-го часа и более. Восприимчивость к холоду возрастает. Атака Рейно характеризуется выраженным цианозом и умеренной отечностью тканей. Боль приобретает приступообразный жгучий и распирающий характер. Межприступные периоды становятся более короткими, может сохраняться незначительная отечность пальцев, гипергидроз. У многих больных на этой стадии заболевание стабилизируется на несколько лет.
3-я стадия развивается спустя 1–3 года после начала заболевания. Клиническая симптоматика приобретает более выраженный характер, возникают признаки нарушения трофики: фликтены, болезненные язвочки на кончиках пальцев, акросклероз. При тяжелом течении возникают склеродактилия, кальциноз фиброзной ткани, нарушение трофики ногтевых пластинок. Кожа пораженных пальцев легко травмируется, возникает абсолютная непереносимость холодового воздействия.
4-я стадия (признается не всеми авторами) характеризуется психоэмоциональным и физическим истощением, постоянной болью, интоксикационным синдромом. Пальцы конечностей утолщены, с цианотичной окраской, в суставах выявляется тугоподвижность. При выраженных трофических изменениях возможен сухой некроз дистальных фаланг пораженных пальцев.
Клинические формы течения болезни Рейно:
- доброкачественная (первично-хроническая) выявляется приблизительно в 80 % случаев и характеризуется преобладанием ангионевротических процессов над трофопаралитическими, длительными периодами ремиссии, слабой выраженностью трофических нарушений;
- злокачественная (подостро- или остротекущая), при которой тяжелые трофические нарушения возникают спустя 1–2 года течения заболевания из-за преобладания трофопаралитических механизмов над сосудодвигательными.
Диагностика и дифференциальный диагноз
Первоначальной задачей является проведение дифференциального диагноза между синдромом и болезнью Рейно.
Дифференциально-диагностические критерии болезни Рейно (E. Allen и G. Brown 1932 г.):
- эпизодические приступы побледнения или выраженной ишемизации в пальцах кистей рук, стоп, выступающих частей лица, развивающихся под воздействием холода или эмоционального стресса;
- симметричность сосудистых или трофических нарушений;
- отсутствие некроза или минимальные трофические изменения кожи;
- отсутствие иных заболеваний, которые могут спровоцировать синдром Рейно;
- длительность заболевания не менее 2-х лет.
К дополнительным критериям болезни Рейно относятся:
- неизмененные капилляры ногтевого ложа;
- скорость оседания эритроцитов не превышает нормальные показатели;
- отрицательный результат при исследовании антинуклеарных антител.
Диагностические критерии синдрома Рейно:
- возникновение заболевания в возрастной группе старше 30 лет;
- приступы вазоспазма, сопровождающиеся болью;
- ассиметричные или обусловленные ишемией повреждения кожи;
- сходная клиническая симптоматика, возникающая при поражении соединительной ткани;
- выявление антинуклеарных антител в крови;
- признаки поражения микроциркуляторного русла, подтвержденные капилляроскопией ногтевого ложа.
Диагностические критерии Британской группы по изучению склеродермии:
- Достоверный синдром Рейно – неоднократные приступы двухфазного изменения цвета кожи при влиянии холода.
- Вероятный синдром – однофазное изменение цвета, которое сочетается с онемением или парестезиями при влиянии холода.
- Синдром Рейно отсутствует – изменение окраски кожи при влиянии холода не происходит.
Инструментальные методы исследования: лазерная доплеровская флоуметрия, дистанционная термография, плетизмография, цветное доплеровское ультразвуковое сканирование
Патологические состояния, при которых возможно развитие синдрома Рейно:
- заболевания сосудистой системы (облитерирующий тромбангиит и атеросклероз, ангиодисплазии, клубочковые опухоли Барре – Массона);
- коллагенозы (системная склеродермия, системная красная волчанка, ревматоидный артрит, дерматомиозит, узелковый периартериит и др.);
- изменения со стороны крови (криоглобулинемия, синдром повышенной вязкости крови);
- нейрососудистые нарушения при заболеваниях, сопровождающихся компрессионным синдромом (дополнительное шейное ребро, скаленус-синдром, костно-клавикулярный синдром, синдром малой грудной мышцы, гиперабдукционный синдром);
- некоторые заболевания позвоночника, костно-мышечного аппарата (деформирующий спондилез, остеохондроз, сколиоз, кифоз, болезнь Бехтерева, остеохондропатии и др.);
- заболевания нервной системы (сирингомиелия, рассеянный склероз, полиомиелит, радикулярный синдром, вибрационная болезнь и др.);
- в исключительных случаях синдром Рейно может возникать при первичной легочной гипертензии, гипотиреозе, билиарном циррозе печени);
- отравления и повышенная восприимчивость к фармсредствам (соли тяжелых металлов, эрготамин, цитостатики, гормональные противозачаточные средства, β-адреноблокаторы, интерферон-α).
Лечение
Подходы к лечению синдрома Рейно должны учитывать:
- выраженность ишемических атак и наличие осложнений;
- при болезни Рейно фармакотерапия проводится преимущественно в холодное время года;
- при синдроме Рейно показана более длительная фармакотерапия;
- в случае недостаточного эффекта от монотерапии рекомендуется сочетанное применение синергичных фармсредств различных групп.
Лечебные мероприятия:
1. Устранение факторов риска: отказ от табакокурения и потребления алкоголя, прекращение влияния неблагоприятных производственных факторов, смена климатических условий и т.д.
2. Седативная фармакотерапия.
3. Устранение вазоконстрикции.
4. Полноценное обезболивание.
5. Улучшение микроциркуляции и реологических свойств крови.
6. Устранение аутосенсибилизации и иммунодефицитных состояний.
7. Десенсибилизирующая фармакотерапия.
При недостаточной эффективности консервативной терапии возможно применение хирургических методик лечения – десимпатизации и/или ампутации.
В настоящее время ведутся исследования по применению стволовых клеток для лечения болезни Рейно.
Прогноз и течение заболевания
Болезнь Рейно характеризуется более благоприятным течением и позитивным прогнозом. По сведениям Фремингемского исследования установлено, что в 12,6 % случаев у больных синдромом Рейно в среднем через 10,4 года возникли проявления другого заболевания: системной склеродермии или смешанного заболевания соединительной ткани.
В отдельных случаях после беременности и родов может произойти самостоятельное выздоровление.
При синдроме (вторичном) Рейно прогноз заболевания во многом зависит от основного заболевания, на фоне которого развился этот синдром.
Источник
