Синдром коагулированной шейки матки википедия

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 18 октября 2017; проверки требуют 12 правок.
Эктопия шейки матки (также эктопия эпителия шейки матки, псевдоэрозия шейки матки, эрозия шейки матки, эндоцервикоз) — расположение цилиндрического эпителия, выстилающего канал шейки матки, на влагалищной её поверхности, что внешне выглядит как красное пятно вокруг наружного отверстия канала. Несмотря на то, что термин эктопия давно заменил устаревший термин эрозия, последний продолжает ещё использоваться врачами, вызывая ненужную негативную реакцию пациенток.
Эктопия встречается примерно у половины женщин репродуктивного возраста и не встречается у женщин после 40 лет. С течением времени эктопированный цилиндрический эпителий снова замещается многослойным плоским. Это происходит за счет ростковых (резервных) клеток. Такой процесс носит название плоскоклеточной метаплазии, а вся область преобразования — зоной трансформации. Зона трансформации — самая важная достопримечательность на шейке матки, поскольку именно в ней возникает более 90 % случаев рака[2].
Несмотря на расхожее мнение о существовании и пагубности этого заболевания, большинство современных врачей считают данное явление зачастую нормальным физиологически-вариабельным состоянием. Практически все случаи, регистрируемые врачами советской школы как эрозия шейки матки, не попадают в международную классификацию болезней как заболевание, а считаются нормальным физиологическим состоянием женщины.
Причины возникновения[править | править код]
При внутриутробном развитии половых органов цилиндрический эпителий сначала покрывает всю внутреннюю поверхность зачатков влагалища и матки, а затем плоский эпителий замещает цилиндрический во влагалище и частично на влагалищной части шейки матки. В связи с чувствительностью цилиндрического эпителия к воздействию гормонов, в течение жизни женщины граница цилиндрического эпителия периодически смещается наружу, приводя к образованию эктопии, после чего вновь происходит нарастание плоского эпителия. Наличие эктопии наиболее характерно для периода новорожденности, полового созревания, у юных женщин, при беременности и использовании гормональной контрацепции. Эктопия может образовываться при инфекциях, механическом или химическом раздражении шейки матки.
Симптомы[править | править код]
В подавляющем большинстве случаев эктопия не имеет симптомов. При сопутствующем воспалении (цервиците) отмечаются выделения из влагалища. В редких случаях эктопия сопровождается кровянистыми выделениями после полового акта (контактными кровотечениями).
Боли при половом акте.
Методы исследования[править | править код]
Для точной диагностики используют кольпоскопию, мазок на флору, анализы на половые инфекции.
Лечение[править | править код]
Бессимптомная эктопия не требует лечения. В ряде случаев показаны оперативные методы лечения: электрохирургический, криохирургический, лазеро- и радиохирургический, термокоагуляция, а также химическая и фармакологическая коагуляция[3]
Электрохирургия[править | править код]
По данным ряда исследований, в результате применения электрохирургических методов — диатермокоагуляции, диатермоконизации — эпителизация отмечается у 75—92 % больных[4].
При этом известны разнообразные осложнения диатермокоагуляции. Они возникают, по разным данным, в 6,2—40 % случаев. Наиболее частые осложнения: обострение воспалительных процессов, кровотечения из-под струпа, нарушение менструального цикла, стенозирование цервикального канала с образованием синехий в 40 % случаев[5].
Криохирургия[править | править код]
Криохирургическое лечение эктопии шейки матки основывается на том, что под влиянием низкотемпературного охлаждения происходит комплекс биохимических, биофизических, физико-химических реакций, которые вызывают структурные и функциональные изменения в тканях.[6].
При криодеструкции эктопии шейки матки достичь терапевтического эффекта удается в 82—97 %. Криохирургический метод характеризуют бескровность, безболезненность, возможность использования без анестезии в амбулаторных условиях[5][6].
Отрицательные стороны криовоздействия: риск недостаточного промораживания тканей, как в глубину, так и на поверхности. В результате не уничтожаются все патологически измененные клетки. Также характерны длительные выделения экссудата и более долгие сроки регенерации.
Перспективное направление в лечении эктопии — применение углекислотного лазера (СО2-лазера). В процессе действия СО2-лазера происходит нагрев ткани в зоне воздействия за счет поглощения лазерного излучения. Это приводит к испарению внутри- и внеклеточной жидкости, нагреванию безводных клеточных структур до их коагуляции и испарения[7]
Лазерная деструкция[править | править код]
СО2-лазер чаще используют для лечения эктопии шейки матки у молодых нерожавших женщин, поскольку это не приводит к нарушению репродуктивной и менструальной функции. Эффективность лечения составляет 98 %, а при сочетании с лечением гелий-неоновым лазером она может достигать 100 %.[8]
Противопоказания для лазерной деструкции: злокачественные заболевания, острые воспалительные заболевания гениталий, распространение патологического процесса до 33 % длины цервикального канала. Относительное противопоказание — геморрагические диатезы (болезнь Виллебранда, Верльгофа)
Лазерные раны заживают в 2—3 раза быстрее, чем при диатермокоагуляции.
Осложнения при лазерном лечении бывают редко, однако иногда могут наблюдаться повышенная кровоточивость, а также вторичное инфицирование раны[7]
Радиохирургия[править | править код]
Также для лечения эктопии шейки матки применяются радиохирургические методы[9]. Радиохирургическое воздействие основывается на биологических эффектах сверхвысокочастотного электромагнитного поля, которое оказывает гемостатическое, противовоспалительное, регенераторное, деструктивное, фиксирующее действие. Однако метод малодоступен и дорогостоящ.
Термокоагуляция[править | править код]
Термокоагуляция эктопий шейки матки также дает хорошие результаты[10] Согласно исследованиям, после проведения термокоагуляции полная эпителизация шейки матки происходила через 4 недели у 92,7 % пациенток. Осложнений не было[11]
Хирургические методы лечения[править | править код]
Хирургические методы лечения: реконструктивно-пластические операции (шредера, эммета, штурмдорфа).
Химическая и фармакологическая коагуляция[править | править код]
Химическая коагуляция эктопии шейки матки: физиотерапевтическая (электрофорез с цинком по методу Г. А. Келлата), фармакологическая. Химическую коагуляцию проводят с применением препаратов «Ваготил» (Польша) и «Солковагин» (Швейцария). Фармакологическая коагуляция проводится с использованием препарата «Вульностимулин» (Германия). «Вульностимулин» может применяться как самостоятельно, так и в комбинации с другими методами деструкции.
Нетрадиционное лечение[править | править код]
Из немедикаментозных и нетрадиционных методов лечения наиболее часто применяются аппаратная физиотерапия и акупунктура.
Примечания[править | править код]
- ↑ Эрозия шейки матки // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б. В. Петровский. — 3-е изд. — М. : Советская энциклопедия, 1986. — Т. 28 : Экономо — Ящур. — 544 с. : ил.
- ↑ Эктопия шейки матки и зоны трансформации
- ↑ Заболевание шейки матки, влагалища и вульвы. Под ред. проф. В. Н. Прилепской. — М: Медпресс, 2000. — 427 с.
- ↑ Русакевич П. С. фоновые и предраковые заболевания шейки матки: симптоматика, диагностика, лечение, профилактика. — Минск.: Высшая школа, 1998. — 368 с.
- ↑ 1 2 Бычков В. И., Быков Э. Г., Братусь А. М. Осложнения и отдаленные результаты лечения фоновых и предраковых заболеваний шейки матки диатермоконизацией // Акуш. и гинекол. — 1992. — № 2. — С. 61—62.
- ↑ 1 2 Грищенко В. И. гипотермия и криохирургия в акушерстве и гинекологии. — М.: Медицина, 1974. — 128 с.
- ↑ 1 2 Коханевич Е. В., Тимошенко Л. В., Щербицкая Л. Л. Первый опыт и перспективы применения высокоэнергетических лазеров в оперативной гинекологии и онкогинекологии // Применение лучей лазера в акушерстве и гинекологии.— К.: Здоров’я, 1985. — С. 58—70.
- ↑ Зуев В. М. лечение доброкачественных заболеваний шейки матки, влагалища и вульвы с помощью СО2-лазера: Автореф. дис. канд. мед. наук. — М., 1988. — 25 с.
- ↑ Прилепская В. Н., Карелов А. К. Отчет о клиническом испытании радиохирургического прибора «Сургитрон» // Сб. статей и отзывов по радиохирургии. — М., 1998.
- ↑ Оперативная гинекология — хирургические энергии: Руководство. Под ред. В. И. Кулакова, Л. В. Адамян, О. А. Мындаева. — М.: Медицина-Антидор, 2000. — 860 с.
- ↑ В. И. Грищенко, И. Н. Щербина. Эктопия шейки матки: этиология, патогенез, диагностика и лечение // Международный медицинский журнал (Харьков). — 2003. — Т. 9, № 1. — С. 77—81.
См. также[править | править код]
- Шейка матки
- Рак шейки матки
Ссылки[править | править код]
- Причины и лечение эрозии шейки матки
- Khanh-Ha D Nguyen. Benign Cervical Lesions
Источник

Заболевания шейки матки делятся на фоновые, предраковые (дисплазии) и рак. Часть из них, в том числе дисплазии и ранняя стадия рака, протекают бессимптомно. При этом онкологический процесс развивается медленно, и полностью излечим на ранних стадиях.
Чтобы вовремя обнаружить патологию и начать лечение необходимо проходить регулярные профилактические осмотры у гинеколога.
Строение органа
Шейка матки – это орган, который соединяет матку с влагалищем. Имеет цилиндрическую форму: во внутренней части проходит канал, один конец которого располагается во влагалище, а второй выходит полость тела матки.
Слизистая оболочка канала представляет собой слой цилиндрического эпителия. А его влагалищный отдел выстлан многослойным плоским эпителием – такой же тип ткани покрывает само влагалище.
Переходная зона (зона трансформации) – это место, где область цилиндрических клеток цервикального канала переходит в зону многослойного плоского эпителия. Именно в зоне трансформации, чаще всего, развивается рак.
Заболевания шейки матки – классификация
Фоновые заболевания (не склонные к озлокачествлению):
- эктопия;
- лейкоплакия без атипии;
- новообразования – полипы, кондиломы.
Предраковые:
- три стадии дисплазий;
- лейкоплакия с атипией;
- эритроплакия с атипией.
Рак. Имеет IV стадии.
Эктопия шейки матки
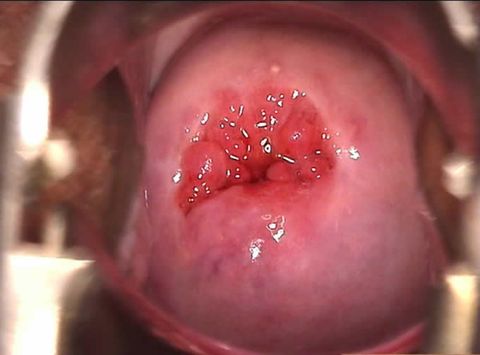
Это состояние также называют псевдоэрозией, эндоцервикозом. Возникает в случае разрастания цилиндрического эпителия в область влагалищной части канала, многослойный плоский эпителий которой имеет бледно розовый цвет. Цилиндрический эпителий красного цвета, поэтому на влагалищной поверхности его участок выглядит как ярко-красное пятно вокруг наружного отверстия цервикального канала.
Протекает эктопия, как правило, бессимптомно. В этом случае она не требует лечения. Чаще происходит естественная замена эктопированных цилиндрических клеток на плоские. Современная медицина все более склонна считать эктопию вариантом нормы.
Однако в ряде случаев требуется лечение. Например, при сопутствующем воспалительном процессе отмечаются кровянистые выделения из влагалища. Также возможны кровянистые выделения и боль при половом контакте.
Диагностируется болезнь при помощи кольпоскопии.
Справка! Кольпоскопия – визуальное исследование канала шейки матки при помощи оптического прибора кольпоскопа.
Лечение – удаление эктопированного участка. различными методами. Прижигание электротоком, криодеструкция, лазерная хирургия, радиохирургия, фармакологическая коагуляция.
Эктропион
Это заболевание относится к осложненной форме эктопии шейки матки. В этом случае происходит выворот ее слизистой оболочки наружу. Эктропион шейки матки может быть, как врожденным, так и приобретенным.
Часто патология никак себя не проявляет. Но иногда возникают такие симптомы:
- сбой месячного цикла;
- боли в поясничной области и внизу живота;
- молочные выделения;
- кровянистые выделения после полового акта.
Возможно сопутствующее развитие других патологий: лейкоплакии, эритроплакии цервикального канала, в тяжелый случаях – рака. Это значит, что при выявлении эктропиона, лечение должно быть проведено в обязательном порядке.
Диагностические мероприятия:
- кольпоскопия;
- цитологические и гистологические исследования;
- анализ крови на половые гормоны;
- гистероскопия (осмотр полости матки).
При эктропионе используются такие методы лечения:
- медикаментозная терапия;
- деструкция патологической зоны различными методами;
- конизация.
Способы терапии подбирают исходя из тяжести патологии.
Справка! Конизация шейки матки — малоинвазивная хирургическая операция, при которой удаляют конусовидный участок пораженных заболеванием тканей органа.
Лейкоплакия шейки матки
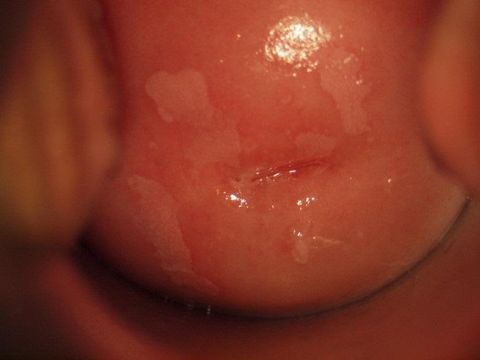
Это заболевание, для которого характерно патологическое уплотнение клеток многослойного эпителия. На стенках слизистой оболочки появляются плотные ороговевшие участки, которые визуально выглядят как сероватые или белые бляшки.
Причины болезни:
- сбои гормональной системы
- травматические поражения шейки матки;
- заболевания, передающиеся половым путем;
- вирус папилломы человека;
- нарушения функции яичников;
- эрозия;
- воспалительные процессы женской половой сферы;
- ранняя половая жизнь.
Причины, симптомы и форма заболевания связаны.
Лейкоплакия шейки матки может проявляться в 3-х формах:
- Простая – находится в одной плоскости со стенками слизистой оболочки. Часто протекает бессимптомно. При прогрессировании болезни возникает зуд в зоне промежности, сухость влагалища, неприятные ощущения во время секса.
- Пролиферативная или бородавчатая – возвышается над стенками органа. Неприятные ощущения и жжение в промежности. Бородавчатые образования могут распространяться на внешние половые органы.
- Эрозивная – проявляется в виде углублений в верхнем слое эпителия. После сексуального контакта у женщины наблюдаются кровянистые выделения.
При лейкоплакии возможно озлокачествление, поэтому она требует обязательного лечения.
Диагностика включает в себя такие методы:
- кольпоскопия;
- цитологические и гистологические исследования;
- мазок на флору;
- анализы крови на ЗППП, ВПЧ;
- иммунограмма;
- анализ крови на половые гормоны.
Лечение направлено на удаление пораженных участков. И, в зависимости от причины болезни – на уничтожение инфекции, коррекцию иммунного и гормонального статуса пациентки.
Эритроплакия шейки матки
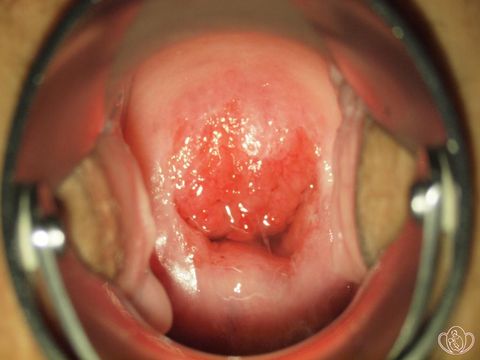
Это атрофические изменения слизистой ткани, которые возникают благодаря истончению многослойного плоского эпителия.
Причина патологии достоверно неизвестна.
Зачастую болезнь протекает бессимптомно. К эритроплакии шейки матки часто присоединяются воспалительные заболевания – кольпит и цервицит. В этом случае возможны молочные выделение и сукровичные выделения после полового контакта.
Если эритроплакии сопутствует атипическая гиперплазия — это относится к предраковым состояниям.
Диагностика:
- кольпоскопия;
- мазок на флору;
- цитологические и гистологические анализы материала.
Лечение направлено на устранение воспалительных процессов. При обнаружении атипичных клеток, пораженный участок подлежит деструкции.
Полипы шейки матки
Это доброкачественные новообразования на поверхности слизистой оболочки органа. При гинекологическом осмотре полипы выглядят как наросты красного или фиолетового цвета.
Обычно полипоз протекает без выраженных симптомов. Однако он может стать причиной белей, слишком обильных месячных, вагинальных кровотечений в постклимактерический период, контактных кровотечений.
Этиология болезни достоверно не выяснена.
Диагноз полип шейки матки подтверждается гистологическим анализом биоматериала, который берется во время осмотра.
Полипы редко перерождаются в злокачественную опухоль – не более, чем в 1% случаев.
Лечение заболевания состоит из двух этапов – хирургическое удаление полипа и реабилитационный период.
Дисплазии
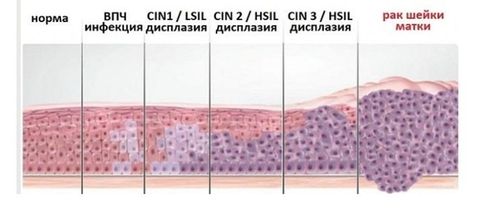
Атипичные изменения в структуре плоскоклеточного эпителия называют дисплазией шейки матки. Это состояние относится к предраковым.
Дисплазия имеет 3 степени тяжести:
I степень – обнаруживается незначительная атипия клеток эпителия. Патологизированный слой распространен менее, чем на 1/3 толщины стенок шейки матки.
I степень – средняя степень изменения клетки. Атипичный слой занимает половину и более толщины стенок органа.
III степень – значительная клеточная патология, которая распространена на ⅔ толщины канала.
Дисплазии прогрессируют относительно медленно и способны к полному излечению при своевременной диагностике.
На первой стадии гинеколог может занять выжидательную позицию с периодическим контролем заболевания – зачастую организм женщины справляется с легкой атипией сам.
На второй стадии назначают деструкцию пораженного участка различными методиками.
На третьей обычно выполняется конизация шейки матки.
Протекают дисплазии обычно бессимптомно, и могут быть обнаружены лишь благодаря специфическому анализу – цитологическому мазку (ПАП-мазок). Затем проводится кольпоскопия и обязательное гистологическое исследование образца пораженной ткани.
Рак шейки матки
Это распространенный вид рака с благоприятным прогнозом при ранней его диагностике. Однако на ранних стадиях болезнь никак себя не проявляет, и может быть обнаружена только при медицинском обследовании.
Первые признаки перехода онкологического процесса в инвазивную фазу – патологически обильные водянистые выделения. Затем появляются кровянистые выделения после полового акта или проведения пальпации.
На поздних стадиях возникают сильные боли в тазовой области, болезненное мочеиспускание и затруднения при дефекации. Влагалищные выделения приобретают неприятный запах.
Причины рака шейки матки – инфицирование вирусом папилломы человека (ВПЧ) типов: 16, 18, 31, 33, 35, 39.
Диагностика включает такие исследования:
- ПАП-тест;
- гистологическое исследование образца опухоли;
- анализ крови на ВПЧ;
- УЗИ, КТ или МРТ органов малого таза и других внутренних органов.
При необходимости могут быть назначены и другие виды обследования.
Злокачественная опухоль и ее стадия может быть диагностирована только по результатам гистологического анализа.
На ранней стадии болезни возможно проведение лечения с сохранением репродуктивной функции. В этом случае иссекают лишь пораженную область органа, сохраняя его в целом. Но при этом велика вероятность рецидива. Чаще практикуется полное удаление матки с придатками, тазовых лимфоузлов и верхней части влагалища. Также проводится химио- и радиотерапия.
Так как данный вид рака прогрессирует медленно, проходя три стадии дисплазий, задача женщины – не допустить этой болезни. Для этого достаточно лишь раз в году посещать гинеколога и сдавать ПАП-тест.
Источник
