Синдром кровотечения принципы диагностики и лечения


Синдром кровотечения и кровопотери Принципы диагностики и лечения. Организация сестринского процесса. Причины кровотечения, классификация. Методы временной и окончательной остановки кровотечения. Особенности транспортировки пострадавших. Подготовили Учащиеся 302 СД Бирулина Алена и Бороденок Дарья

• Жизнь человека, нормальное функционирование всех органов, зависят от эффективности кровообращения. Показателями адекватности кровообращения являются хорошее самочувствие больного, нормальная окраска кожных покровов и слизистых оболочек, нормальная частота пульса (60 -80 ударов в минуту), хорошее его наполнение, нормальное артериальное и венозное давление и др. • Одной из главных причин, приводящих к нарушению кровообращения, является уменьшение объема циркулирующей крови (ОЦК). • Необходимым условием адекватности кровообращения является достаточный ОЦК. Значительное изменение ОЦК, что чаще всего наблюдается при кровопотере, опасно для жизни человека.

• Кровотечение излияние крови из кровеносного русла во внешнюю среду или полость организма. • Кровопотеря утрата организмом части крови в следствии кровотечения. • В кровеносном русле человека, в зависимости от массы тела и возраста циркулирует в среднем от 2. 5 до 5 л. Приблизительно ОЦК определяют по формуле: ОЦК=масса тела*50. • Примерно 60% крови циркулирует по сосудам, а остальные 40% находятся в депо крови( селезенке, костном мозге и т. д. )
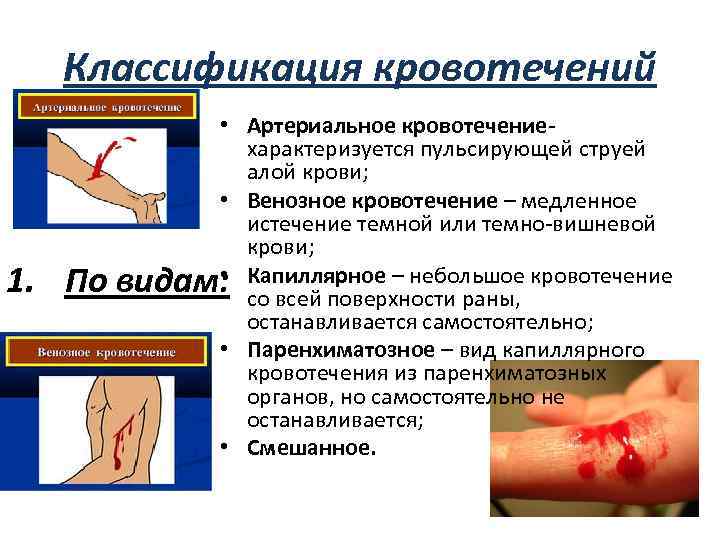
Классификация кровотечений 1. По • Артериальное кровотечениехарактеризуется пульсирующей струей алой крови; • Венозное кровотечение – медленное истечение темной или темно-вишневой крови; • видам: Капиллярное – небольшое кровотечение со всей поверхности раны, останавливается самостоятельно; • Паренхиматозное – вид капиллярного кровотечения из паренхиматозных органов, но самостоятельно не останавливается; • Смешанное.

2. По причине: • Посттравматическое – в результате травмы или раны, в том числе и операционной; • Эрозионное- за счет разъедания стенок сосуда патологическим процессом (язва желудка, гнойное расплавление, распад опухоли и т. д. ) • Диапедезное- кровотечение без повреждения целостности стенок сосуда – при заболеваниях крови (гемофилия) и авитаминозах (цинга).

3. По сообщению с внешней средой: • Наружное – кровь истекает во внешнюю среду. • Внутреннее – истекающая кровь не имеет сообщения с внешней средой • Скрытое – истекающая кровь имеет сообщение с внешней средой опосредованно.

Внутреннее кровотечение, в свою очередь, может быть: • В ткани: ü Кровоизлияния- диффузное пропитывание ткани кровью ü Гематома- скопление крови в ткани с образованием полости. • В полости организма: v В брюшную полость – гемоперитониум – при повреждении паренхиматозных органов; v В полость суставов- гемартоз. v В плевральную полость – гемоторакс- при переломах ребер или ножевых ранениях. v В полость сердечной сумки – гемоперикард- скопление значительного количества крови в полости перикарда что вызывает сдавление сердца.

К скрытым кровотечениям относятся: • Желудочно-кишечное кровотечение( язвенная болезнь, варикозное расширение вен пищевода, эрозивный гастрит)- проявляется рвотой цвета «кофейной гущи» или дегтеобразным стулом; • Легочное кровотечениепроявляется кровохарканьем; • Кровотечение из мочевых путейгематурия.

4. По времени возникновения: • Первичное- сразу после травмы или спонтанного повреждения стенок сосудов; • Раннее вторичное- в первые часы после травмы сосуда, за счет отторжения тромба, при высоком АД, соскальзывании или прорезывании лигатур с сосудов; • Позднее вторичное- спустя несколько дней, недель после повреждения сосуда, за счет гнойного расплавления стенок сосудов и тканей.

Клинические проявления кровотечения: • Местные симптомы: ü При наружных кровотечениях кровь изливается во внешнюю среду; ü При кровотечении в брюшную полость развиваются симптомы раздражения брюшины, притупленная боль в разных местах живота; ü При кровотечении в плевральную полость отмечается сдавление легкого, адышка, притупление перкуторного звука, ослабление дыхания при аускультации; ü При желудочно-кишечном кровотечении- тошнота, рвота «кофейной гущи» , стул цвет «милены» . • Общие симптомы: ü Бледность кожи, холодный пот, слабость, головокружение, обморочное состояние, сухость во рту, мелькание мушек перед глазами, снижение АД, тахикардия.

СТЕПЕНИ ТЯЖЕСТИ: I степень легкая – компенсированный шокпотеря ОЦК 10 -15%, ЧСС 80 -90 в мин, с. АД 100 мм рт ст. II степень: средней тяжести – субкомпенсированный шокпотеря ОЦК 20 -30%; ЧСС 120140/мин; с. АД 80 -90 мм рт. ст. • III степень: тяжелая – декомпенсированный обратимый шок- потеря ОЦК 40 -45%; ЧСС более 140/мин; с. АД 60 -70 мм рт. ст. ; резкая бледность кожи и слизистых оболочек, цианоз губ, одышка. • IV степень: крайне тяжелаядекомпенсированный шок– потеря ОЦК >45%, пульс не прощупывается или нитевидный, с. АД

Дополнительные методы диагностики • Общий анализ крови; • Фибродуаденоскопия (при подозрении на кровотечении желудка, пищевода, 12 типерсной кишки); • Пальцевое исследование прямой кишки; • Ректороманоскопия и фиброколоноскопия- при подозрении на кровотечение из толстой кишки; • УЗИ – при скоплении жидкости в брюшной полости; • Пункция заднего свода влагалища у женщин- кровь при внематочной беременности, разрывы кисты яичника; • Пункция плевральной полости – при гемотораксе; • Лапароцентез- лапороскопия при подозрении на внутрибрюшинное кровотечение.

Осложнения 1. Геморрагический шок; 2. Некрозы органов лишенных кровообращения; 3. Сдавление кровью жизненно важных органов; 4. Инфицирование гематом; 5. Хроническое малокровие- анемия, при длительных небольших потерях крови (язва желудка, маточные кровотечения).

Методы остановки кровотечения: • Временные: ü Наложение тугой давящей повязки; ü Возвышенное положение конечности; ü Максимальное сгибание конечности в суставе; ü Пальцевое прижатие сосуда к кости; ü Наложение жгута Эсмарха; ü Тугая тампонада раны; ü Наложение кровоостанавливающих зажимов; ü Временное шунтирование крупных сосудов разными трубками для сохранения кровоснабжения на момент транспортировки в лечебное учреждение. Окончательные: Механические: Перевязка сосуда в ране; Перевязка сосуда на протяжении; Длительная тампонада ран; Сосудистый шов. Физические- воздействие температур. ü Химические: Ca. Cl; адреналин; аминокапроновая кислота. ü Биологические: § Гемостатическая губка; § Фибриновая пленка; § Тампонада мышцей; § Переливание крови, плазмы, тромбоцитарной массы, Вит. С и К, Викасол. • ü § § ü

Особенности кровопотери у детей: Потеря от 500 мл может быть смертельной. Признаки: • Лицо бледное, губы синюшные, кожа липкая и прохладная. Если ребенок находится в сознании- постоянно хочет пить. Пульс частый, слабый. Может начаться озноб. Если ребенок может говорить, то жалуется, что окружающее видит нечетко, напуганы, обеспокоены, ребенок может зевать и ловить ртом воздух. При большой кровопотери теряет сознание.
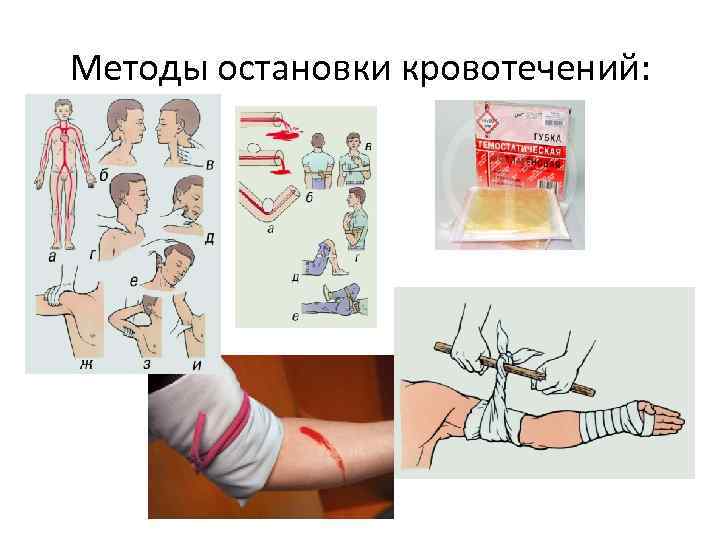
Методы остановки кровотечений:

Особенности транспортировки: 1. 2. 3. Пациента доставляют в кратчайший срок в лечебное учреждение; Создают абсолютный покой; Транспортируют пострадавших находящихся в состоянии острой кровопотери в положении лежа, со струйным внутривенным вливанием кровезаменителей, ножной конец носилок поднимают вверх; • При подозрении на внутреннее кровотечение нужно положить на область предполагаемого кровотечения холод; • По назначению врача ввести кровоостанавливающие препараты- Ca. Cl, витамин К и С, Викасол. • Во время транспортировки необходимо наблюдать за состоянием пострадавшеговнешний вид, сознание, контроль ЧСС и АД.

Спасибо за внимание
Источник
Кровотечение – это истечение крови из кровеносного русла в ткани, полости или во внешнюю среду.
Кровоизлияние – это диффузное пропитывание кровью какой-либо ткани.
Гематома – скопление крови, ограниченное тканями. Наличие крови в полостях носят специальные названия: гемоперитонеум – в брюшной полости; гемоторакс – в плевральной полости; гематроз – в суставе; гемоперикардиум – в перикарде и т. д.
КЛАССИФИКАЦИЯ
1. Анатомо-физиологическая классификация.
Различают: Артериальное, венозное, капиллярное, паренхиматозное, смешанное кровотечения;
а) Артериальное кровотечение – алая кровь вытекает пульсирующей струей. Быстро развивается анемия. Самостоятельная остановка – редко.
б) Венозное кровотечение – темная кровь, вытекающая медленно, не пульсирует.
в) Капиллярное и паренхиматозное кровотечения отличаются тем, что кровоточит вся раневая поверхность.
2. Классификация по причине
а) механические повреждения сосуда (ушиб, рана, манипуляция, операция и т. д.)
б) Нейротрофическое кровотечение – кровотечение, вызванное трофическими расстройствами его стенки (сепсис, скарлатина, цинга и т. д.).
3. Клиническая классификация.
а) наружное кровотечение – истечение крови во внешнюю среду
б) внутреннее кровотечение – истечение крови в полость, в орган, в ткани
в) скрытое кровотечение – истечение крови в полости, сообщающиеся с внешней средой при котором источник кровотечения может быть обнаружен специальными методами исследования (желудочно-кишечное кровотечение – ФГДС, колоноскопия, легочное – бронхоскопия и т. д.)
4. Классификация по времени.
а) Первичное кровотечение – начинающееся сразу же после повреждения, травмы.
б) Вторичное кровотечение – начинающееся в первые часы и сутки после остановки кровотечения (раннее в связи с выталкиванием тромба или при ликвидации спазма и позднее это связано с гнойным расплавлением тромба в раневом сосуде, аррозией стенки сосуда в результате воспалительного процесса.
ПАТОГЕНЕЗ КРОВОТЕЧЕНИЯ
В ходе лечебного процесса у больных с геморрагическими проявлениями решаются задачи, связанные как с остановкой кровотечения, так и с ликвидацией его последствий.
Решение каждой из задач требует патогенетического обоснования современных позиций.
А) Изменения в центральной гемодинамике
Кровопотеря в объеме 10% ОЦК, как правило, не имеет выраженных клинических проявлений. Компенсация достигается уменьшением емкости сосудистого русла (первая фаза вазоконстрикции). Более значительная кровопотеря сопровождается снижением сердечного выброса.
Компенсация гемодинамики достигается увеличением числа сердечных сокращений. Дальнейшая кровопотеря, более 30% ОЦК включает следующий механизм – централизация кровообращения. Это системный спазм сосудов на периферии. В основе вазоконстрикции лежит симпатикоадренергический механизм, индуцируемый барорецепторами сосудов. Содержание катехоламинов в крови возрастает в 50 раз. Снижение ОЦК на 20-30% ведет к развитию гипотонии, нарушению микроциркуляции вплоть до ее «ампутации».
Далее возникают метаболические расстройства в результате чего развивается эндогенная интоксикация. Таким образом: 1. фаза компенсации
2. фаза декомпенсации с обменными нарушениями.
Б) Изменения в системе крови
При незначительной кровопотере – компенсация ОЦК осуществляется гемодилюцией за счет поступления в сосуды межтканевой жидкости. Активное функционирование красного костного мозга с выбросом зрелых и полузрелых эритроцитов. Увеличение функциональной нагрузки на сохранившиеся эритроциты и другие форменные элементы способствует сокращению срока их активного функционирования.
С прогрессированием кровотечения на эритроциты воздействуют «тканевые факторы» (серотонин, норадреналин, АТФ и т. д.), что приводит отложению на их поверхности фибрина и увеличению адгезивности, а это одна из причин, наряду с нарушением микроциркуляции, внутрисосудистого свертывания крови.
При дальнейшем кровотечении происходит изменения реологии крови, гиперкоагуляция, что приводит к грозному состоянию – СДВС (синдром диссеминированного внутрисосудистого свертывания).
В) Изменения в системе микроциркуляции
Г) Нарушения системного и тканевого метаболизма
Нарушение микроциркуляции приводят к очаговому некрозу клеточных структур в отдельных жизненно важных органах, что проявляется нарушением функций органов.
Д) Изменения в системе внешнего дыхания
Изменения внешнего дыхания носят вторичный характер. В клиническом периоде – это компенсаторный механизм. В дальнейшем возникает синдром «шокового легкого». Это результат нарушения микроциркуляции в легочной ткани.
Уже в первом периоде кровопотери происходит снижение уровня противоинфекционной защиты, иммуногенеза. Это происходит в результате потери Т- и В- лимфоцитов, лизоцима и т.д.
КЛИНИКА И ДИАГНОСТИКА
Кровотечения проявляются в одних случаях – явными внешними признаками, в других – общими симптомами кровотечения.
Жалобы на слабость, головокружение, тошноту, рвоту, жидкий «дегтеобразный стул» – при кровотечении из ЖКТ.
Шум в ушах, мелькание «мушек» перед глазами, сердцебиение, холодный пот, вплоть до потери сознания. Бледность кожных покровов, тахикардия, гипотония, нарушение внешнего дыхания (тахипноэ), локально из поврежденного сосуда – кровотечение.
Дополнительные методы диагностики: фиброгастродуоденоскопия, бронхоскопия, лапароскопия, пункция полостей, колоноскопия и т. д.
ЛЕЧЕНИЕ
Остановка кровотечения, лечение последствий острой кровопотери, воздействие на патогенетические механизмы основного заболевания, осложнившегося кровотечением.
1. Остановка кровотечения – временная и окончательная
2. Лечение острой кровопотери и ее последствий.
а) Восполнение ОЦК. Кровопотеря 10-20% ОЦК возмещается за счет коллоидных и кристаллоидных растворов. При более массивной кровопотере (30-40% и более) переливание полиглюкина, белков и препаратов крови.
б) Восстановление центральной гемодинамики. Применение гормонов (гидрокортизон до 0,7-1,5 л,) улучшает функцию надпочечников и улучшает сократительную функцию миокарда. Использование препаратов, стимулирующих сократительную способность миокарда (корглюкон, строфантин).
в) Устранение нарушений микроциркуляции. Одним из наиболее распространенных методов улучшения реологических свойств крови – это введение низкомолекулярных декстранов (реополиглюкин, гемодез, желатиноль и др.). В случае наличия признаков ДВС – синдрома – назначение антикоагулянтов (гепарин.
г) Коррекция метаболических нарушений. Нормализация внутренней среды организма с использованием сбалансированных солевых растворов (рингер лактат, лактасол и др.). Лечение синдрома эндогенной интоксикации -устранение функциональной декомпенсации печени, почек (глюкозы, инсулин, гемодез и т. д.).
3. Воздействие на патогенетические механизмы основного заболевания. Лечение основной патологии.
Переливание крови. Определение группы крови и резус принадлежности. Законы переливания крови. Консервирование и хранение крови, донорство.
Переливание крови – это введение с лечебной целью в сосудистое русло больного крови другого человека, а в некоторых случаях трупной, утильной или плацентарной крови.
Донорство – это своеобразное биологическое и социальное явление, которое возникло в результате потребностей здравоохранения, связанных с развитием переливания крови, как лечебного метода. Донор – лицо, дающее кровь, ее компоненты, костный мозг, для лечебных целей. Донором может быть каждый здоровый дееспособный гражданин в возрасте от 18 до 60 лет, прошедший медицинское обследование. Повторная сдача крови разрешается не ранее чем через 60 дней при условии полного восстановления параметров гомеостаза.
Активные доноры – лица, обратившиеся в учреждение службы крови для систематической сдачи крови по собственной инициативе и дающие кровь несколько раз в год.
Доноры резерва – лица, привлеченные к донорству в организованном порядке для однократной дачи крови, доноры резерва дают кровь безвозмездно.
Доноры родственники, лица, сдающие кровь для больных родственников.
Дежурные доноры – лица из группы активных доноров, состоящие на учете в учреждениях переливания крови, дающие кровь в экстренном порядке.
Понятие группы крови охватывает все генетически наследуемые факторы, выявляемые в крови человека. Различают три вида клеточных антигенов (эритроцитарные, лейкоцитарные, тромбоцитарные). Известно более 250 антигенов эритроцитов, образующих свыше 20 антигенных систем. Для практической трансфузиологии важное значение имеют наиболее иммуногенные антигены, в первую очередь систем АВО, RH (резус). Систему группы крови АВО составляют два групповых агглютиногена – А и В и два соответствующих агглютинина в плазме – альфа (анти А) и бета (анти В). Различные сочетания этих антигенов и антител образуют четыре группы крови: группа О( I) – оба антигена отсутствуют; группа А ( II) – на эритроцитах присутствует только антиген А; группа В ( III) – на эритроцитах присутствует только антиген В; группа АВ( IV) – на эритроцитах присутствуют антигены А и В. Уникальность системы АВО состоит в том, что в плазме у неиммунных людей имеются естественные антитела к отсутствующему на эритроцитах антигену: у лиц группы О(I) – антитела к А и В; у лиц группы А ( II) – анти В антитела; у лиц группы В ( III) – анти А антитела; у лиц группы АВ(IV) нет антител к антигенам системы АВО. Следует отметить, что существуют различные виды (слабые варианты) как антигена А (в большей степени), так и антигена В. Наиболее часто встречаются виды антигена А – А1 и А2. Распространенность антигена А1 у лиц групп А(II) и АВ(IV) составляет 80%, а антиген А2 – около 20%. Образцы крови с А1 могут содержать анти-А1-антитела[2% в группе крови А2(II) и 30% – А2В(IV)], взаимодействующие со старыми эритроцитами группы А(II). Наличие анти – А1 выявляется при перекрестном определении групп крови и при проведении пробы на индивидуальную совместимость.
Для дифференцированного определения вариантов антигена А(А1 и А2) необходимо использовать специфические реагенты (фитогемагглютинины, моноклональные антитела анти-А1). Пациентам групп А2(II) и А2В(IV) нужно переливать эритроцитсодержащие гемокомпоненты соответственно, групп А2(II) и А2В(IV). Также могут быть рекомендованы трансфузии отмытых эритроцитов: 0(I) – пациентам с группой крови А(II); 0(I) и В(III) – пациентам с группой крови А2 В(II).
Источник
