Синдром кушинга на фоне преднизолона

… большинство случаев синдрома Иценко-Кушинга имеют ятрогенное происхождение.
Синдром Иценко-Кушинга (синдром Кушинга) – совокупность симптомов, возникающих при длительном воздействии на организм избыточного количества глюкокортикоидов.
Этиология. (1) Опухоль надпочечника (кортикостерома, злокачественная кортикостерома, аденома, аденокарцинома); эктопическая опухоль (АКТГ- или кортикотропин-рилизинг-гормон-продуцирующая опухоль); опухоль гонад (липидно-клеточные опухоли). (2) Двусторонняя (реже односторонняя) АКТГ-независимая нодулярная гиперплазия коры надпочечников. (3) Прием с лечебной целью глюкокортикоидов или, реже, препаратов АКТГ (ятрогенный, или экзогенный, синдром Иценко-Кушинга). Большинство случаев синдрома Иценко-Кушинга имеет ятрогенное происхождение и обусловлено длительным приемом преднизолона, дексаметазона или других кортикостероидов. (!) Следует помнить, что, к развитию клинических проявлений синдрома Иценко-Кушинга может привести ежедневное применение кортикостероидов в дозах, превышающих эквивалент 7,5 мг преднизолона (детям для развития кушингоидных черт достаточно меньших доз), в том числе применение стероидных ингаляторов (например, беклометазона в дозе 200 мкг каждые шесть часов в течение более чем трех месяцев) и других местных стероидных препаратов.
Патогенез. Избыточное количество эндогенных или экзогенных глюкокортикоидов является ключевым моментом патогенеза синдрома Иценко–Кушинга. Катаболическое действие на белковый и углеводный обмен приводит к атрофии мышечной (в том числе сердечной) ткани и кожи, к гипергликемии с развитием стероидного диабета. В патогенезе стероидного диабета также играют роль относительная недостаточность инсулина (с усилением глюконеогенеза в печени) и инсулинорезистентность. Катаболическое действие кортикостероидов на костную ткань приводит к снижению способности костной ткани фиксировать кальций, что на фоне дополнительного воздействия глюкокортикоидов на желудочно-кишечный тракт (торможением процессов гидроксилирования кальциферола) в виде уменьшение реабсорбции кальция вызывает развитие остеопороза. Анаболическое действие на жировой обмен приводит к ожирению. Минералокортикоидная активность способствует активации системы ренин-ангиотензин-альдостерон и потенцированию эффекта катехоламинов и биогенных аминов с развитием артериальной гипертензии и гипокалиемии. Также, подавление специфического иммунитета на фоне синдрома Иценко–Кушинга приводит к развитию вторичного иммунодефицита.
Клинические проявления. Симптомы при синдроме Иценко-Кушинга (в порядке убывания частоты встречаемости): плетора лица, центральное ожирение (накопление жира в центральной части тела с одновременной его потерей на бедрах, ягодицах и руках), жажда, полиурия и глюкозурия, проксимальная миопатия, гипертензия, депрессия, гирсутизм, импотенция, олиго- или аменорея, абдоминальные стрии, отеки ног, боли в спине или остеопорозные переломы, головные боли, гиперпигментация, кожные инфекции (таким больным присущи кожные инфекции, например отрубевидный лишай, молочница и онихомикоз, причем кожные повреждения заживают с трудом). Еще одним клиническим признаком синдрома Иценко-Кушинга служат истончение кожи и ломкость капилляров, приводящие к легкому и часто спонтанному образованию синяков. (!) К классическим признакам синдрома Иценко-Кушинга у взрослых относятся «лунообразное» лицо, центральное ожирение, плетора лица, буйволиный горб, надключичные жировые подушечки и периферические отеки. У детей самым ранним признаком служит задержка роста; нормальная кривая роста фактически исключает синдром Иценко-Кушинга.
Диагностика. Диагноз ставится клинически, а подтверждается данными лабораторных исследований; то есть врач должен точно определить действительное наличие у пациента гиперкортицизма на основании: (1) клинической картины заболевания (характерный внешний вид, остеопороз, артериальная гипертензия, изменение психики и др.); (2) данных гормонального обследования (резко повышенное содержание уровней кортизола и АКТГ в крови, свободного кортизола и 17-ОКС в моче, высокая дексаметазоновая проба); (3) данных ультразвукового исследования, компьютерной, магнитно-резонансной томографии надпочечных желез и головного мозга.
(!) Диагностическая тактика: при подозрении на синдроме Иценко-Кушинга необходимо (1) сразу же направить пациента к эндокринологу, после направления, как правило, (2) дважды проводится определение свободного кортизола мочи и выполняется более специфическое исследование – проба с дексаметазоном в низкой дозе. Пациент принимает по 0,5 мг дексаметазона восемь раз каждые 6 часов. Отсутствие падения кортизола ниже 50 нмоль/л в 9 часов утра по окончании пробы с дексаметазоном в низкой дозе указывает на синдром Иценко-Кушинга. (3) Затем пациента следует направить на дальнейшее обследование. Подтверждение гипофиз-зависимого заболевания основывается на заборе крови из нижнего каменистого синуса для определения в ней уровня АКТГ и последующего введения кортикотропин-рилизинг гормона. Как правило, требуется визуализация: компьютерное сканирование надпочечников, чтобы дифференцировать надпочечниковое и АКТГ-зависимое состояние; магнитно-резонансная томография гипофиза; компьютерное сканирование грудной клетки и брюшной полости при подозрении на эктопическую секрецию АКТГ.
Лечение. В случае обнаружения аденомы надпочечников показана односторонняя адреналэктомия. (!) Железа с другой стороны оказывается атрофичной (по принципу обратной связи) в результате длительного подавления секрецией АКТГ, поэтому пациенту также понадобится заместительная терапия гидрокортизоном вплоть до восстановления гипоталамо-гипофизарно-надпочечниковой системы. Эктопические АКТГ-секретирующие опухоли (например, карциноиды бронхов или тимуса) также требуют удаления. После операции вновь проводится гидрокортизоновое прикрытие. Процесс включения гипоталамо-гипофизарно-надпочечниковой системы может занять несколько месяцев. При отсутствии эффекта от операции проводят облучение гипофиза из внешнего источника (4500 Гр в 25 сериях). Если есть противопоказания к проведению оперативного вмешательства, связанные непосредственно с синдромом Иценко-Кушинга, снизить уровень кортизола можно кетоконазолом (начиная с 200 мг). Дозы препаратов подбирают индивидуально, ориентируясь на средний уровень кортизола 200-300 нмоль/л.
После медикаментозного лечения пациент может успешно перенести операцию. При отказе от операции остается возможность длительного лечения кетоконазолом, проводящимся под наблюдением госпитального эндокринолога. Двусторонняя адреналэктомия проводится только в самых тяжелых случаях, когда безуспешно испробованы все остальные методы (она неизбежно приводит к необходимости пожизненной заместительной терапии кортикостероидами и минералокортикоидами).
На фоне лечения основного заболевания, которое привело к развитию синдрома Иценко-Кушинга, обязательно проводится симптоматическая терапия: гипотензивными лекарственными средствами (ингибиторы АПФ, спиронолактон); препаратами калия; сахароснижающими препаратами (в случае необходимости); средствами для лечения остеопороза (препараты, снижающие резорбцию костной ткани – кальцитонины) и бисфосфонатами (этидронат-ксидифон, памидронат, клодронат); активными формами витамина D; препаратами, стимулирующими костеобразование, анаболическими стероидами; антидепрессантами, седативными средствами (при необходимости); витаминотерапия.
Источник
611 просмотров
11 июня 2020
Здравствуйте. Муж выписался из больницы вчера, я его не узнала. Лечили полисегментарную 2стороннюю пневмонию. Ковид+. 3 нед в/в вводили дексаметазон, при выписке назначили в таблетках метипред 40мг/сут по схеме на 14 дней с постепенным выходом. У мужа лунообразное, опухшее лицо (думал отъелся), похудел при этом на 10кг (в больнице 33 дня, 3 нед на кислороде). Переживаю, вернется ли все в норму после лечения или еужно еще куда-то обращаться. Раздражительный стал.
Возраст: 47
Хронические болезни: У супруга нет. Я здорова.
Акушер, Гинеколог
Добрый день.
Ситуация была очень серьезная и конечно сейчас ваш муж визуально может выглядеть не так как раньше.
Необходимо время на восстановление.
Все со временем стабилизируется.
Татьяна, 11 июня
Клиент
Алексей, спасибо большое. Надеюсь, после лечения все вернется в норму, но страх остается.
Акушер, Гинеколог
Пожалуйста.
Все будет хорошо.
Педиатр
Здравствуйте, как давно синдром иценко-кушинга?
Анализы можете прикрепить?
Татьяна, 11 июня
Клиент
Екатерина, он внешне изменился. Конечно от такого агрессивного лечения ферменты печеночные высокие очень, поджелудочная тоже пострадала. Анализы дома. Сахар 4.5-4.8 в разные дни, Холестерин 6.3- 9. ЩФ 150, АЛТ было 432 2нед назад, сейчас 170. Думаю на дексаметазон реакция. Не было никаких проблем раньше.
Педиатр
Узи обп, почек и надпочечников есть?
Татьяна, 12 июня
Клиент
Екатерина, нет не делали, лечили пневмонию
Эндокринолог
Здравствуйте такая реакция возможна. Постепенно дозировку снижайте метипреда по 4 мг в неделю, начиная убирать вечернюю дозу. Далее нужно будет наблюдать. Обычно приходит в норму постепенно.
Татьяна, 12 июня
Клиент
Наталия, спасибо. Последняя доза в 13ч 2таб.
Эндокринолог
Значит с дневной дозы начнете снижать. Последней убирают утреннюю дозу.
Татьяна, 12 июня
Клиент
Наталия, поняла, спасибо. В руках пеииодически тремор, говорит после еды уменьшается. В больнице лавали элзепам пару раз, прошло. Сейчас не назначили, препарат по рецепту. Может есть какое то средство?
Эндокринолог
Можно атаракс, но он по рецепту.
Невролог, Терапевт
Здравствуйте! Синдром Иценко-Кушинга развивается когда человек длительно принимает высокие дозы глюкокортикоидов( гормонов, в данном случае дексаметазон). Это как побочное явление. Когда ваш муж будет постепенно снижать дозу гормонов и останеться только на поддерживающей дозе, тогда он может восстановиться. При приеме препаратов это временное явление, как только доза гормонов будет снижена он сразу же начнет меняться.
Татьяна, 12 июня
Клиент
Екатерина, спасибо. Просто боюсь осложнений от гормонов. Резко встал, голова кружится, упасть можно, тремор в руках периодически. Астения.
Татьяна, 12 июня
Клиент
Екатерина, спасибо. Просто боюсь осложнений. Сейчас астения, слабость, встает с палками для сканд. ходьбы, голова кружится, упасть можно тремор рук периодически.
Невролог, Терапевт
у гормонов, особенно в таких больних дозах, очень много побочных явлений, это правда. Но, к сожалению, без них пока нельзя.
Татьяна, 12 июня
Клиент
Екатерина, спасибо, поняла.
Эндокринолог
Здравствуйте! Действительно, на фоне длительного приёма глюкокортикоидов могут развиться симптомы гиперкортицизма (лунообразное лицо, увеличение жирового слоя в верхней части туловища). Но лечение необходимо, резко отменять приём препарата нельзя. После отмены симптомы исчезнут, но необходимо будет контролировать кортизол и АКТГ после отмены препарата
Татьяна, 12 июня
Клиент
Дарья, спасибо Вам, надеюсь. Просто куча побочных жффектов у поепарата, а печень уже кучей противовирусных препаратов угробили. Капали гордокс в больнице. АЛТ была 432,ЛДГ 1050,ЩФ239, амилаза 123. Сахар, калий, натрий пока норма. В динамике упал альбумин с 67 до 59.
Эндокринолог
Конечно, препарат сильный, действует на печень. Поэтому поберечь её надо, поддержать печень приёмом препаратов, нпр гептрал или расторопшу
Татьяна, 12 июня
Клиент
Дарья, спасибо, гептрал назначили, пьет 3р/день.
Педиатр, Эндокринолог
Здравствуйте. Давление не повышено? С отменой препарата ( что немаловажно-постепенное снижение дозы)- все признаки уйдут
Татьяна, 12 июня
Клиент
Мария, добрый день. На периневе 4мг утром уже 3 года. Давление 120/70
Педиатр, Эндокринолог
Давление и сахар в норме-это хорошо. Но так как была в стационаре доза выше, то появились побочные эффекты. Постепенно снижайте дозу и попринимайте гепатопротекторы, хотя бы обычный карсил 2 месяца
Татьяна, 12 июня
Клиент
Мария, спасибо, пил в больнице гептор, сейчас гептрал курсом назначили.
Эндокринолог, Диетолог
Добрый день. Явления гиперкортицизма уйдут, естественно, нужен контроль печеночных проб , биохимии. Восстановление не моментальное, выдержки Вам!
Эндокринолог, Диетолог
Немаловажный момент- питание. Рекомендую белое мясо : рыба,курица,кролик. Натуральные антиоксиданты: льняное масло,оливковое, помидоры( лучше термически обработанные,даже просто ошпаренные кипятком), абрикосы, болгарский перец, салат, ягоды. Самое время получить природные витамины!
Эндокринолог
Это не синдром Иценко-Кушинга, это экзогенный гиперкортицизм, т.е. последствия большой дозы гормонов. Время получения гормонов не такое длительное, чтобы бить тревогу. Если давать метипред или дексаметазон много лет, тогда надпочечники просто перестанут производить свой гормон, но не разовьется опухоль (как при Кушинге). Постепенно после отмены свои надпочечники начнут работу нормально и выделять достаточное количество нужного кортизола. Печеночные ферменты повысились вряд ли из-за дексаметазона, скорее были и другие токсичные препараты, применяемые при Ковиде. Они повлияли на печень. теперь нужно восстанавливать ее функцию – гептрал курсами. Желательно определить калий, натрий крови, если не определяли. Сахар крови в норме. Постепенное восстановление должно произойти, раз организм не имеет хронических заболеваний. Препараты типа курантила или дипиридамола назначены?
Татьяна, 12 июня
Клиент
Наталия, добрый день! Пока был в больнице, получал амфибро 5-7дней, гепарин12,5 тыс 2р/день 7дней, потом по 5тыс ед 4р/день 5дней. Курантил не назначен. Токсический эффект на печень и подж. ж вызвпн думаю приемом калидовира, иммарда и осельтамивира. В больнице также получал калетру 10дн 2р/день, азитромицин 500мг 10дней, в/в цефтриаксон и др а/б постоянно месяц. Дексаметазон 12мг+хлорид натрия 10 дней, потом 8мг в/в 2р/день.. это в 12 больнице( пробыл там 18дней) только, до этого 2 нед был в 11б-це, как лечили, история умалчивает. Сейчас сам говорит, что поправится, но вчера при вставании с дивана дважды чуть не упал, слабость, ноги слабые. Дома 2й день пьем метипред: 4таб в 7.00, 4таб в 10.00, 2таб в 13.00. Назначили на 14дней, потом по 1/2 таб убирать 1р/3дня до отмены. Гормоны назначили, чтобы не развился фиброз. Олышка еще сохраняется и при мин физ нагрузке усиливается.
Эндокринолог
Реакция на такое агрессивное лечение понятна. Восстановление постепенно будет. Можно и по пол-таблетки убирать, схема имеет место быть. Но такие дозы гормонов к сожалению не могут гарантировать профилактику фиброза. Но в схемах профилактики они существуют. печень поддержите гептралом или гептором. 1 раз в день. Курантил хорош также как сосудистый препарат. Сейчас нужно белковое питание, вит С, вит Д, цинк, омега для восстановления организма.
Татьяна, 12 июня
Клиент
Наталия, спасибо. Гептор пил пока быо в больнице. Сейчас гептрал по1т 3р в день , в выписке. Кардиомагни пьет. Думаете стоит курантил?
Эндокринолог
Есл исейчас кардиомагнил, тогда курантил не нужен.
Татьяна, 12 июня
Клиент
Наталия, спасибо большое, будем добавлять витамины и омегу. А вот как быть с холестерином, у него по аналищам в течении 19 дней повысился с 6,3 до 9,3 к выписке. ЛПНП 6, а ЛПВП1.7. Гормоны его повышают?
Эндокринолог
Скорее всего это из-за проблем с печенью. Нормализуется функция печени, должен прийти в норму холестерин. Омега поможет. Лучше омакор 1000 мг 1 раз в день.
Татьяна, 12 июня
Клиент
Наталия, спасибо, буду следовать вашим рекомендациям!
Эндокринолог
Вит Д добавьте по 4 кап аквадетрима с утра.
Татьяна, 12 июня
Клиент
Наталия, хорошо, спасибо Вам большое!
Эндокринолог
Педиатр
Здравствуйте после отмены препарата все вернётся в норму
Контроль ттг пролактин кортизол актг через месяц
Татьяна, 12 июня
Клиент
Елена, спасибо. Как быстро это происходит? Гормон постепенно убирать надо по 1/2таб. 1раз в три дня, т.е. пить 2нед по10 таб в три приёма, а потом еще уменьшать месяц примерно. Тремор в руках.
Педиатр
Да постепенно
Через 3 месяца
Акушер, Гинеколог
Татьяна, добрый день! Все придет в норму, не переживайте. Просто должно пройти время
Педиатр, Терапевт
Здравствуйте Татьяна. Рекомендую постепенную отмену гормона и все придет в норму. От повышенной раздражительности рекомендую комплексное средство ВАЛЕРИАНА ХЕЕЛЬ.
С уважением доктор мед.наук, профессор. Здоровья и удачи.
Татьяна, 12 июня
Клиент
Михаил, спасибо, попробуем!
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Лечение преднизолоном и другими глюкокортикоидами
Кора надпочечников синтезирует глюкокортикоид кортизол (гидрокортизон) в пучковой зоне и минералокоргикоид альдостерон в клубочковой зоне. Оба стероидных гормона жизненно необходимы для адаптации в ответ на стрессовые ситуации (заболевание, травма или операция). Секреция кортизола стимулируется АКТГ, секреция альдостерона — ангиотензином II.
В печени кортизол активирует глюконеогенез из аминокислот и защищает организм от гипогликемии, если питание отсутствует в течение длительного времени и истощены запасы гликогена. Кроме того, он предотвращает избыточные воспалительные реакции. Альдостерон стимулирует реабсорбцию Na+, Cl- и Н2O в почках, что препятствует уменьшению объема внеклеточной жидкости.
а) Заместительная терапия преднизолоном и другими глюкокортикоидами. При недостаточности надпочечников (первичная надпочечниковая недостаточность, болезнь Аддисона) необходима замещающая терапия как кортизолом, так и альдостероном. При дефиците продукции АКТГ (вторичная недостаточность надпочечников) необходимо заменить только кортизол. Кортизол эффективен при введении внутрь (30 мг/сут, 2/3 утром и 1/3 вечером).
В стрессовых ситуациях дозу увеличивают в 5-10 раз. Альдостерон неэффективен при пероральном введении, поэтому вместо минералокорти-коида вводят флудрокортизон (0,1 мг/сут).
б) Фармакодинамическая терапия глюкокортикоидами. В нефизиологических высоких концентрациях кортизол и другие глюкокортикоиды подавляют все фазы (экссудация, пролиферация, образование рубца) воспалительной реакции. В развитии данного эффекта участвует несколько компонентов, в т. ч. изменения в транскрипции гена.
Во-первых, комплекс рецептора глюкокортикоида действует как фактор транскрипции для стимуляции экспрессии определенных противовоспалительных генов (липокортин, который ингибирует фосфолипазу А2). Во-вторых, комплекс может захватыватьдругие факторы транскрипции, которые фактически ответственны за продукцию провоспалительных белков. Это влияет на синтез нескольких белков, которые участвуют в воспалительном процессе, в т. ч. интерлейкинов и других цитокинов, фосфолипазы А2 и ЦОГ-2. В очень высокой дозе могут развиться негеномные эффекты через рецепторы, связанные с мембраной
Желательные эффекты. Как противоаллергические, иммуносупрессивные или противовоспалительные препараты глюкокортикоиды очень эффективны против нежелательных воспалительных реакций (аллергии, аутоиммунных заболеваний и т. д.).
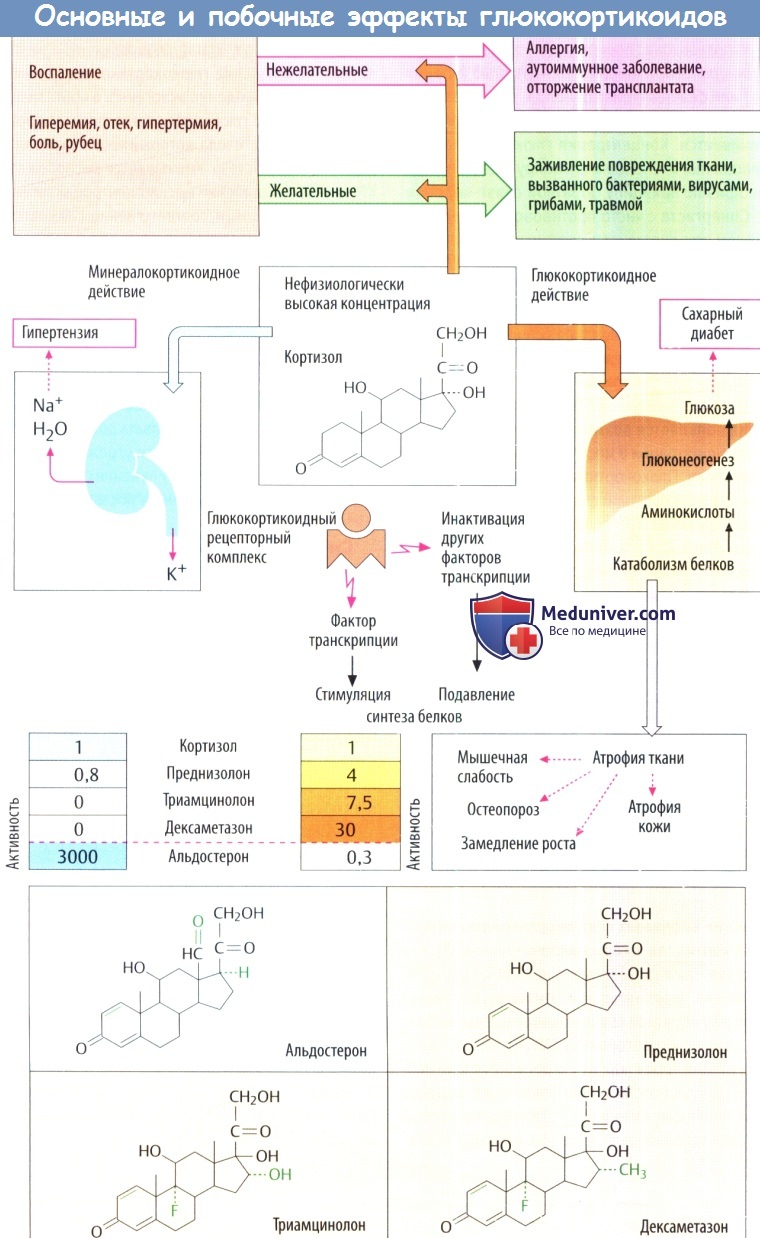
Нежелательные эффекты. При кратковременном системном использовании у глюкокортикоидов практически отсутствуют нежелательные эффекты даже в максимальной дозе. Длительное использование, вероятно, вызывает изменения, аналогичные синдрому Кушинга (эндогенная гиперпродукция кортизола). В результате противовоспалительного действия снижается резистентность к инфекции и замедляется заживление ран. К последствиям избыточного действия глюкокортикоидов относятся:
а) повышенный глюконеогенез и высвобождение глюкозы, инсулинзависимое превращение глюкозы в триглицериды (ожирение в основном заметно на лице, шее и туловище) и «стероидный диабет» при недостаточном высвобождении инсулина;
б) повышенный катаболизм белков с атрофией скелетных мышц (худые конечности), остеопороз, задержка роста детей и атрофии кожи. К последствиям слабого, но все же заметного минералокортикоидного действия кортизола отнсосятся задержка солей и жидкости, гипертензия, отек и потеря KCI с риском гипокалиемии. При длительном применении глюкокортикоидов следует помнить о психических расстройствах, которые проявляются в основном в виде колебаний настроения от эйфории до мании.
Меры по ослаблению или профилактике ятрогенного синдрома Кушинга:
1. Использование производных кортизола с меньшей минералокортикоидной активностью (преднизолон) или без нее (триамцинолон, дексаметазон). Глюкокортикоидная активность этих синергистов увеличивается. Концентрация глюкокортикоидов, противовоспалительное и ингибирующее влияние на гипофиз по принципу обратной связи коррелируют. Синергиста с чисто противовоспалительным действием не существует. Связанных с глюкокортикоидами кушингоподобных симптомов избежать невозможно.
На рисунке ниже показана относительная активность в сравнении с кортизолом, минералокортикоидная и глюкокортикоидная активность которого соответствуют 1.0. Все перечисленные глюкокортикоиды эффективны при приеме внутрь.
2. Местное применение. При таком способе применения появляется возможность создать эффективные концентрации в месте введения без системного действия. Глюкокортикоиды, которые подвергаются быстрой биотрансформации и инактивации после диффузии из места действия, являются препаратами выбора. Следовательно, ингаляционным путем вводятся глюкокортикоиды, которые в большом количестве выводятся до попадания в общий кровоток (беклометазона дипропионат, будесонид, флунизолид или флутиказона пропионат).
Тем не менее встречаются также местные побочные эффекты: при ингаляции — кандидоз ротоглотки (свободный рост Candida в результате местной иммуносупрессии) и охриплость голоса (вероятно, из-за повреждения мышцы голосовой связки): при накожном использовании — атрофия кожи, стрии, телеангиэктазии и стероидное акне; при закапывании в глаза — катаракта и повышенное внутриглазное давление (глаукома).
3. Минимальная возможная доза. При длительном лечении вводят только необходимую дозу.
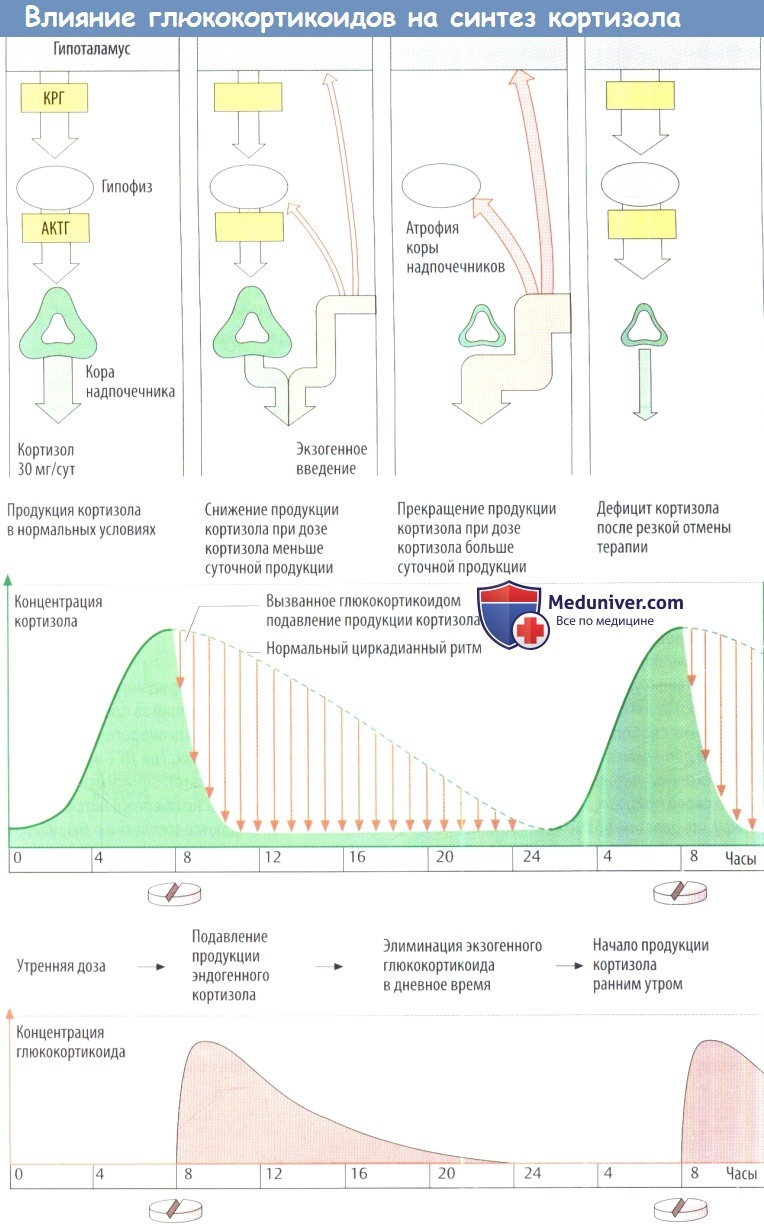
Влияние вводимых глюкокортикоидов на продукцию кортизола в коре надпочечников. Как в гипофизе, так и гипоталамусе находятся рецепторы кортизола, через которые кортизол осуществляет по принципу обратной связи подавление высвобождения регулирующих гормонов (АКТГ и КРГ). С помощью этих рецепторов кортизола регулирующие центры контролируют соответствие фактического уровня в крови заданному значению. Если уровень в крови превышает заданное значение, то выход АКТГ и, следовательно, продукция кортизола снижаются. Таким способом поддерживается необходимая концентрация кортизола.
Управляющие центры реагируют на синтетические глюкокортикоиды, так же как и на кортизол. Введение экзогенного кортизола или любого другого глюкокортикоида снижает уровень эндогенного кортизола, который необходим для поддержания гомеостаза. Уменьшается высвобождение КРГ и АКТГ (подавление высших центров экзогенным глюкокортикоидом) и, соответственно, снижается секреция кортизола (супрессия коры надпочечников). При нефизиологически высоких дозах глюкокортикоидов в течение нескольких недель уменьшаются продуцирующие кортизол участки коркового вещества надпочечников (атрофия коры надпочечников).
Тем не менее способность к синтезу альдостерона не изменяется. Если неожиданно прекратить введение глюкокортикоидного препарата, то атрофированная кора не сможет продуцировать достаточное количество кортизола и разовьется угрожающий жизни дефицит кортизола. Поэтомулечение глюкокортикоидами следует всегда отменять постепенно.
Схемы для профилактики атрофии коры надпочечников. Уровень секреции кортизола высокий ранним утром и низкий поздним вечером (циркадианный ритм). Соответственно, чувствительность к подавлению по принципу обратной связи должна быть высокой поздним вечером. Если развилась атрофия коры надпочечников или способность к синтезу кортизола (повышение в 10 раз при стрессе в сравнении с уровнем в покое) не восстановилась после постепенной отмены, необходимо ввести глюкокортикоид, чтобы компенсировать тяжелый физический стресс (большая операция).
1. Системное применение глюкокортикоидов с учетом циркадианных ритмов. Суточная доза глюкокортикоида вводится утром. Продукция эндогенного кортизола уже началась, а центры регулирования относительно нечувствительны к подавлению. В ранние утренние часы следующего дня происходит высвобождение КРГ/АКТГ и стимуляция коры надпочечников.
2. Пульс-терапия. Двойная суточная доза вводится утром через день. В промежуточный день происходит продукция эндогенного кортизола.
Недостатком обеих схем является рецидив симптомов заболевания в интервале без введения глюкокортикоида.
– Также рекомендуем “Лечение производными тестостерона – анаболиками и его ингибиторами”
Оглавление темы “Фармакология”:
- Лекарства для лечения гипертиреоза – подавления функции щитовидной железы
- Лечение преднизолоном и другими глюкокортикоидами
- Лечение производными тестостерона – анаболиками
- Лечение эстрогенами и гестагенами (прогестероном)
- Механизм действия противозачаточных таблеток и их побочные эффекты
- Принципы антиэстрогенной и антигестогенной терапии
- Механизм действия препаратов инсулина
- Лекарства для лечения сахарного диабета 1 типа (инсулинзависимого)
- Лекарства для лечения сахарного диабета 2 типа
- Лекарства для нормализации уровня кальция в крови
Источник
