Синдром легочно плевральных болей характерно

Плевральный синдром – это совокупность симптомов, характерных для поражения плевральных листков (воспаление, опухоль) и (или) накопления в плевральной полости жидкости (экссудат, транссудат, кровь, гной) или газа; иногда воспаление листков плевры (сухой плеврит) предшествует появлению плевральной жидкости; кроме того, в плевральной полости могут одновременно выявляться жидкость и газ.
При сухом плеврите во время дыхания отмечается отставание пораженной половины грудной клетки, поскольку из-за выраженной болезненности больной щадит эту область. Аускультативно над пораженной половиной грудной клетки констатируется грубый шум трения плевры, одинаково громко звучащий на всем протяжении вдоха и выдоха, перекрывающий везикулярное дыхание; иногда трение плевры хорошо ощутимо при пальпации.
Скопление в плевральной полости жидкости (гидроторакс), которая может быть экссудатом, транссудатом, гноем (пиоторакс, эмпиема плевры), кровью (гемоторакс) или носить смешанный характер, сопровождается сглаженностью межреберных промежутков и даже выбуханием пораженной половины грудной клетки, отставанием при дыхании, голосовое дрожание на эту сторону не проводится. При сравнительной перкуссии определяется резкое притупление или абсолютная тупость перкуторного звука, над верхней границей которой плохо вентилируемое поджатое легкое придает ему притупленно-тимпанический оттенок. При топографической перкуссии выявляются особенности верхней границы притупления, которая, как уже говорилось, может иметь разное направление в зависимости от характера жидкости, а также значительное ограничение подвижности нижнего края поджатого легкого. Аускультативно над зоной тупости выявляется резкое ослабление везикулярного дыхания или чаще его отсутствие, выше этой зоны – ослабление везикулярного дыхания, а при косом направлении верхней линии зоны тупости (экссудативный плеврит) часть более поджатого легкого (ближе к позвоночнику) прилежит к крупным бронхам, поэтому образуется участок, где на фоне притупленно-тимпанического перкуторного звука выслушивается бронхиальное дыхание (треугольник Гарленда). При экссудативном плеврите иногда выделяют еще один небольшой участок, прилежащий к позвоночнику в нижней части зоны тупости и уже на здоровой стороне, где в результате некоторого смещения аорты определяются притупление перкуторного звука и отсутствие дыхания при аускультации (треугольник Раухфусса-Грокко).
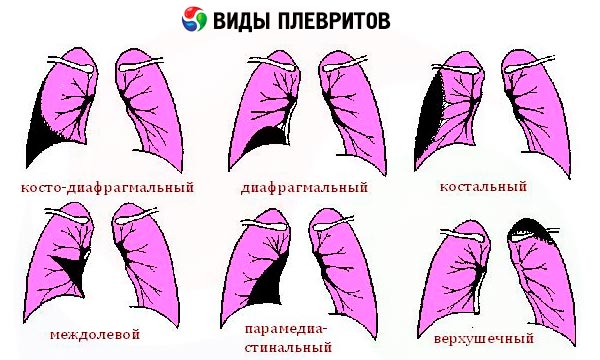
О наличии в плевральной полости газа (пневмоторакс) свидетельствуют характерные симптомы, позволяющие диагностировать это состояние еще до рентгенографии. При осмотре и пальпации на пораженной половине грудной клетки выявляются сглаженность межреберий, отставание при дыхании, ослабление голосового дрожания. Перкуторный звук над этой зоной носит тимпанический характер, при большом пневмотораксе нижняя граница тимпанита опускается ниже обычной границы легких за свет расширения плевральных синусов.
При одновременном наличии газа и жидкости (гидропневмоторакс, пиопневмоторакс, гемопневмоторакс) перкуторно над пораженной половиной грудной клетки обнаруживается сочетание тупого (нижняя часть) и тимпанического (верхняя часть) оттенков звука.
Аускультация позволяет выявить отсутствие везикулярного дыхания (или его резкое ослабление), а при так называемом клапанном пневмотораксе, когда имеется сообщение плевральной полости и дыхательных путей, а с каждым вдохом в нее поступает новая порция воздуха, можно выслушать бронхиальное дыхание (также только на вдохе).
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
(пневмония, плеврит, абсцесс, туберкулез)
Возникновение или усиление боли при глубоком вдохе, кашле.
Острый кратковременный характер боли, имеющий ограниченный характер без иррадиации.
Наличие других легочных симптомов: кашель, отделение мокроты, одышка или диспноэ.
Анамнез острого или хронического легочного заболевания (особенно – туберкулеза).
Физикальные данные: наличие шума трения плевры, сухих или влажных хрипов, перкуторных данных, свидетельствующих об эмфиземе, полостных образованиях или уплотнении легочной ткани.
Вероятны воспалительные изменения в общем анализе крови: лейкоцитоз, повышение СОЭ.
Рентгенологическое исследование: признаки пневмонии, плеврита (фибринозного, экссудативного), плевральные спайки (неровность купола диафрагмы или перикарда), «туберкулезный архив».
Синдром мышечно-фасциальных или реберно-позвоночных болей
Довольно постоянная локализация боли.
Связь боли с напряжением соответствующих мышечных групп и положением туловища.
Малая интенсивность болевых ощущений, отсутствие сопутствующих «общих» симптомов при хроническом течении и четкая обусловленность начала при острой травме.
Данные пальпации позволяют идентифицировать патологию: местная болезненность при пальпации соответствующих мышечных групп, мышечный гипертонус, наличие триггерных зон (места максимальной болезненности).
Уменьшение или исчезновение боли при местных воздействиях (горчичники, перцовый пластырь, акупунктура, массаж, электрофизиопроцедуры, инфильтрация триггерных зон новокаином).
Синдром радикулярных болей (в том числе межреберной невралгии)
Острое начало болезни или четкое обострение при хроническом течении.
Преимущественная локализация боли в зоне соответствующего нервного корешка.
Отчетливая связь с движениями туловища (при невралгиях) или позвоночника (при радикулярных болях).
Неврологическая симптоматика шейного или грудного радикулита.
Резкая местная болезненность в местах выхода межреберных нервов.
Синдром болей, обусловленных заболеванием пищевода
Появление боли при прохождении пищи через пищевод – одинофагия.
Дисфагия, отрыжка, изжога.
Прекращение боли после отрыжки воздухом, рвоты, приеме теплой жидкости (молоко, чай), иногда при вертикальном положении больного.
Инструментальные и лабораторные методы исследования
ЭКГ: некроз миокарда, острая или хроническая ишемия миокарда, патология перикарда (конкордантные изменения сегмента ST и зубца Т в грудных отведениях, синдром ранней реполяризации желудочков), гипертрофия отделов сердца, неспецифические и псевдокоронарные изменения ЭКГ.
Рентгенологическое исследование: патология легких, позвоночника, пищевода, изменения скелета грудной клетки, средостения.
Лабораторные методы исследования: резорбционно-некротический синдром при инфаркте миокарда, тропонины, синдром неспецифических воспалительных изменений, ХПН, анемия и др.
Инструментальные методы исследования: ЭхоКГ, коронароангиография, радиоизотопные методы при подозрении на ТЭЛА, ФГДС и др.
5.3. Самостоятельная работа по теме:
– курация больных в палатах;
– разбор курируемых больных;
– работа с историями болезни;
-демонстрация практических навыков по осмотру, физикальному обследованию с интерпретацией результатов дополнительных методов исследования.
– решение тестовых заданий и ситуационных задач по теме занятия;
5.4. Итоговый контроль знаний:
1. Причины развития болевого синдрома в грудной клетке .
2. Клинические проявления ОИМ, нестабильной стенокардии
3. Прогрессирующая стенокардия, клиника, тактика ведения больных
4. Принципы лечения, неотложная помощь при ОКС
5. ОИМ, диагностика, неотложная помощь
6. Лабораторные данные дифференциальной диагностики болевого синдрома
7. Дополнительные методы исследования дифференциальной диагностики болевого синдрома в грудной клетке
8. Значение ЭКГ – диагностики при различных вариантах ОКС
Ситуационные задачи по теме.
Задача№ 1
У больного 47 лет, 2 недели назад при подъеме на 4 этаж возникла боль в нижней трети грудины, прошедшая в покое. В дальнейшем боли стали появляться при быстрой ходьбе, подъеме на 2й, 3й этаж.
1. Форма стенокардии
2.Тактика врача поликлиники
3. Назначьте препарат для купирования боли
4. Какие исследования нужны для подтверждения диагноза.
5. Патофизиологическая триада, приводящая к острому инфаркту миокарда
Задача№ 2
Больного, 62 лет, в течение 8 лет беспокоят боли в области сердца, боли возникают при прохождении 400-500 м, подъеме на 1 этаж, длятся несколько минут, проходят в покое и после приема нитроглицерина.
1. Определите форму и функциональный класс стенокардии
2. Какова основная причина заболевания
3. Каков основной механизм действия нитроглицерина
4. Патофизиологическая триада, приводящая к острому инфаркту миокарда
5. Рекомендуемая диета при данной патологии
Задача№ 3
Больного, 53 лет, в течение года беспокоят приступы болей за грудиной длительностью 10-15 минут, возникшие чаще ночью и предутренние часы. Физическую нагрузку переносит хорошо.
1. Какая форма стенокардии имеется у больного
2. Ведущий патогенетический механизм данного заболевания
3. Какая группа лекарств, применяемая при стенокардии, противопоказана больному
4. Патофизиологическая триада, приводящая к острому инфаркту миокарда
5. Рекомендуемая диета при данной патологии
Задача№ 4
У больного 60 лет, в течение 10 лет отмечаются загрудинные боли утром при ходьбе, быстро проходящие при остановке или приема нитроглицерина. Регулярно не лечился, курит по 10 сигарет в день. Несколько часов назад развились интенсивные боли за грудиной, не полностью купировавшиеся нитроглицерином. Госпитализирован в БИТ. Объективно: рост 170см, масса тела 180кг,, АД120/80мм рт.ст., пульс 80 в минуту, ритмичный. Во время осмотра появились повторные загрудинные боли, потребовавшие применение морфия.
На ЭКГ: левограмма, отрицательный ТIII, АЛТ, АсАТ повторно- 0,4 – 0,5 ммоль/л/ч.
1. Основное заболевание.
2. Оцените происхождение болевых приступов, аргументы «за» и «против» инфаркта миокарда.
3. Методы контроля за больным.
4. Тактика лечения.
5. Патофизиологическая триада, приводящая к острому инфаркту миокарда
Задача№5
Больной К., 49 лет, жалуется на боль в области сердца и за грудиной с иррадиацией в левое плечо, лопатку, боль приступообразного характера, возникает при ходьбе по ровной местности до 300 – 500 м, сопровождается чувством страха, проходит в покое. Боли беспокоят в течение полугода. На протяжении последней недели приступы стали возникать чаще, в утренние часы, более продолжительные, сопровождаются одышкой .
Из анамнеза: страдает гипертонической болезнью, отец больного перенес инфаркт миокарда.
При осмотре: общее состояние удовлетворительное. Имеет избыточную массу тела. Пульс 88 в мин, ритмичен. Границы сердца расширены влево на 3 см, над верхушкой сердца I тон ослаблен, над аортой – акцент II тона, АД 170/100 мм рт ст. На ЭКГ – левограмма.
1. Ваш предварительный диагноз?
2. Какие исследования необходимо провести для уточнения диагноза?
3. Патогенетические механизмы приступов загрудинных болей?
4. Назначьте плановую терапию данному пациенту?
5. Классификация ИБС. Назовите факторы риска ИБС
Задача№6
Больной 55 лет, в течение месяца отмечает необычную утомляемость, сердцебиение при физ. Нагрузке. 2 недели назад стали появляться сдавливающие боли за грудиной – при ходьбе, проходящие в покое. Сегодня ночью проснулся от интенсивных загрудинных болей сжимающего характера с иррадиацией в обе руки. Повторно принимал нитроглицерин без эффекта. Осмотрен врачом скорой помощи через 3 часа. В прошлом много лет курил. Состояние тяжелое. Боли продолжаются, беспокоен. Повышенного питания. Конечности бледно-цианотичные, влажные, холодные. Пульс 120 в минуту, вялый, мягкий. Имеется пульсация в III межреберье по левой парастернальной линии. Тоны сердца глухие, ритм галопа, единичные экстрасистолы, шумов нет. АД 75/50 мм рт.ст. ЧД 24 в минуту. В легких хрипов нет.Температура 37 С. Шейные вены не набухшие.
Бригадой СМП произведено: морфий 1% 1,0 п/к, затем дроперидол и фентанил п/к, строфантин 0,05 – 0,75 вв, допамин вв, начиная с 5 мкг/кг. Через 30 минут АД повысилось до 95/70 мм рт.ст. и больной был госпитализирован.
1. Как оценить симптомы, появившиеся 2 недели назад?
2. Как оценить ночной приступ болей?
3. Осложнение?
4. Патофизиологическая триада, приводящая к острому инфаркту миокарда
5. Лабораторные маркеры поражения миокарда
Задача№7
Больной Б., 59 лет, жалуется на приступы стенокардии в течение 3 лет, 1 – 2 раза в неделю непродолжительная, связана с физической нагрузкой, быстро купировалась нитроглицерином. Подъемы АД до 170/90 мм рт ст, головную боль, одышка при ходьбе. В течение последней недели загрудинная боль стала появляться при малейшей физической нагрузке по несколько раз в день. В связи с чем больной вынужден принимать по 15 – 20 табл нитроглицерина в день и соблюдать постельный режим.
При осмотре: состояние средней тяжести, кожные покровы обычной окраски и влажности. В легких дыхание везикулярное, ЧД 16 в мин., в нижних отделах выслушивается небольшое количество влажных хрипов на вдохе. Границы сердца расширены влево. Над аортой систолический шум и акцент II тона. АД 160/90 мм рт ст. Язык влажный не обложен, живот мягкий без болезненный, печень у края реберной дуги, периферических отеков нет.
ЭКГ: ритм синусовый, ЧСС 76 в мин, правильный левограмма, не глубокий отрицательный зубец Т в V4 – V6 отведениях.
1. Ваш предварительный диагноз?
2. Нуждается ли больной в госпитализации?
3.Этиопатогенетические механизмы заболевания, классификация стенокардии?
4. Объем необходимых обследований?
5.Лечебные мероприятия (с назначением лекарственных препаратов)?
Задача №8
В отделение скорой помощью доставлен больной 52 лет с диагнозом: долевая пневмония с локализацией слева в нижней доле. В приемном отделении во время осмотра больной внезапно побледнел и потерял сознание. При измерении АД было 75/50 мм рт.ст., пульс нитевидный 120 в минуту.
1.Основные этиологические факторы пневмонии?
2. Основные фазы патогенеза пневмонии
3. Какое осложнение развилось у больного?
4. Принципы неотложной помощи?
5. С учетом чего следует проводить антибактериальную терапию?
Задача №9
Больная 40 лет поступила с жалобами на боли в левой половине грудной клетки, усиливающиеся при дыхании, повышение температуры до 38,5 С. Заболела остро 3 дня назад. Объективно: состояние средней тяжести. ЧД – 28 в мин. Левая половина грудной клетки отстает при дыхании, слева под лопаткой и в подмышечной области притупление, здесь же ослабленное дыхание и голосовое дрожание. Правая граница сердца смещена вправо. Пульс – 98 в мин. АД – 120/80 мм рт.ст.
1. Как объяснить физикальные симптомы?
2. Что ожидается на рентгенограмме грудной клетки слева?
3. Какое обследование необходимо назначить больной?
4. Какое лечение следует назначить больной?
5. С учетом чего следует проводить антибактериальную терапию?
Задача №10
Мужчина 35 лет, жалуется на одышку, чувство давления в правом боку, общую слабость, температуру до 38,2 – 38.6 градусов, потливость. Заболел неделю назад, когда после переохлаждения повысилась температура до 380 С, появились сильные боли в правом боку при кашле и дыхании, недомогание Лечилась амбулаторно. Состояние оставалось прежним, указанные симптомы имеют тенденцию к нарастанию.
При осмотре: Состояние средней тяжести, ЧД – 28 в мин., кожные покровы обычной окраски повышенной влажности, легкий цианоз. Положение вынужденное – предпочитает лежать на правом боку. Грудная клетка обычной формы, правая половина отстает в акте дыхания, межреберные промежутки сглажены. При перкуссии звук несколько укорочен справа в нижних отделах, в подмышечной области шум трения плевры. Дыхание в этой области резко ослаблено либо отсутствует, на остальном протяжении дыхание жесткое, с единичными хрипами. Сердечная тень умеренно смещена влево.При дообследовании: В анализе крови: Нв – 135г/л; э – 3,9х 1012. Лейкоцитов – 17,5 х109 /л, э – 3; п/я – 8; сег./я – 36; лимфоциты – 48; моноциты 2; СОЭ – 39 мм в час. При рентгеноскопии – ограничение подвижности правого купола диафрагмы, объизвествленные лимфоузлы в области левого корня.
1. Ваш клинический диагноз?
2. Составьте дифференциально – диагностический алгоритм
3. Дайте оценку дополнительным методам исследования?
4. Этиопатогенез заболевания?
5. Какое лечение показано больному?
Источник
Мышечные и костные боли. Плевральные боли.
Мышечные и костные боли распознать обычно нетрудно по болезненности при надавливании на соответствующие места. При мышечных болях не следует забывать о трихинеллезе идерматомиозите. При болях после усиленной работы мышц законно ставить диагноз миальгии (в смысле болезненных преходящих явлений усталости в перенапряженной мышце). Миальгия же в смысле «хронического мышечного ревматизма» в большинстве случаев имеет в основе другое страдание. При миальгии следует искать ограниченные болезненные мышечные уплотнения (миогелоз). Французская школа большое значение придает диагнозу «целлюлит», англоамериканские авторы—диагнозу «фиброзит».
Термином «болезнь Мондора» обозначают поражение неясной этиологии, преимущественно в области груди, но также и живота, в виде прямолинейно расположенного под кожей и спаянного с нею канатовидного образования длиной 20—30 см. Больные жалуются скорее на чувство напряжения, чем на настоящие боли. Приблизительно через 3 месяца спонтанно наступает обратное развитие. В отдельных случаях биопсия устанавливает эндофлебит (Grewe).
Любые костные процессы могут иногда локализоваться преимущественно в грудной клетке. Наиболее частыми причинами таких костных болей являются лейкозы, миелома, далее опухоли костей, костные метастазы, туберкулез и остеомиелит грудино-ключичного сочленения, реже также эозинофильная гранулема.
Болезненное припухание стернальных хрящевых концов I и II, реже III и IV ребер носит название синдромa Титце (Tietze). Синдром может встречаться изолированно или сопутствовать хроническому процессу в легких. Это — диффузное утолщение хрящевых частей ребер, строго ограничивающееся только этой частью ребер, чаще одностороннее, но бывает также и двусторонним. Подкожная клетчатка и кожа не изменены. Длительность от нескольких месяцев до 3 лет.
Плевральные боли.
Для плевральных болей характерно их усиление при дыхании, особенно во время глубокого вдоха. Такие боли вызываются любым раздражением плевры. При дифференциальном диагнозе надо учитывать все формы воспаления плевры (см. также о легочном инфильтрате).
Особые трудности возникают при диагностике плеврита, если вовлечена только диафрагмальная плевра (диафрагмальный плеврит), так как здесь отсутствуют все аускультативные признаки. Этот плеврит, который по своей этиологии не отличается от других форм плеврита, чаще смешивают с заболеваниями органов брюшной полости, так как боли иррадиируют в область живота.
Врач никогда не должен довольствоваться диагнозом сухого плеврита (аускультативно синхронный с дыхательными движениями шум трения плевры). Сухой плеврит — обычно только симптом. Это или предшественник или особенно легкая форма плевритов, о которых будет сказано ниже.
Общие реакции (РОЭ, картина крови) говорят против простого сухого плеврита. Этиология сухого плеврита соответствует этиологии экссудативного плеврита. У молодых лиц шум трения плевры без выпота наблюдается также при вирусной инфекции коксаки. Двусторонность процесса особенно подозрительна на эту этиологию.
Экссудативный плеврит еще до последнего времени признавали в 90% всех случаев туберкулезной этиологии. Боли всегда сильнее при незначительном выпоте. Они исчезают, как только нарастающее скопление в жидкости начинает препятствовать трению при плевральных листков.
Притупление, ослабленное дыхание, часто с бронхиальным оттенком, ослабленное голосовое дрожание, уменьшение или исчезновение подвижности диафрагмы указывают на скопление жидкости в полости плевры. На рентгенограмме и особенно при просвечивании свежие экссудаты, даже значительные, могут оставаться незамеченными.
Кроме туберкулеза, с участием плевры могут протекать все ревматические заболевания. При системной красной волчанке плеврит иногда является ранним симптомом.
Физическое исследование позволяет всегда отличить шварту от плеврального выпота: голосовое дрожание при плевральной шварте сохраняется, при выпоте — ослаблено или отсутствует.
– Также рекомендуем “Причины плевральных болей. Диагностика плевральных болей.”
Оглавление темы “Причины цианоза. Причины болей в грудной клетке.”:
1. Комплекс Эйзенменгера. Диагностика комплекса эйзенменгера.
2. Дефект межжелудочковой перегородки — болезнь Толочинова — Роже. Диагностика болезни Толочинова-Роже.
3. Синдром Лютембаше. Аномалия Эбштейна.
4. Открытый боталлов проток. Диагностика открытого боталлова протока.
5. Стеноз легочной артерии. Сердечный цианоз без смешения артериальной и венозной крови.
6. Периферический цианоз. Причины периферического цианоза.
7. Боли в грудной клетке. Межреберная невралгия.
8. Мышечные и костные боли. Плевральные боли.
9. Причины плевральных болей. Диагностика плевральных болей.
10. Боли суставного происхождения. Синдром функциональных сердечно-сосудистых нарушений.
Источник
