Синдром лезера трела эруптивный себорейный кератоз
Одним из маркеров злокачественных новообразований являются паранеопластические заболевания. Они встречаются с частотой 4—60% у больных с онкопроцессами, чрезвычайно разнообразны, обусловлены аутоиммунными реакциями, нарушением обменных, биохимических реакций, наследственной предрасположенностью [1].
Паранеоплазии или паранеопластические синдромы (ПС) (синоним: неспецифические синдромы злокачественного роста) — разнообразные патологические проявления, которые обусловлены доброкачественными или злокачественными новообразованиями. ПС способен развиваться раньше, чем возникает основное заболевание. Таким образом, ПС часто не диагностируют при жизни пациента, и поэтому больной не получает необходимое лечение, что в свою очередь ухудшает и без того серьезный прогноз [1]. Описано более 70 возможных паранеопластических заболеваний [1—3].
Современное учение о паранеопластических заболеваниях является одним из самых молодых в онкологии, несмотря на то что первые сообщения в литературе о связи неонкологических заболеваний и злокачественных опухолей появились более 100 лет назад (французский терапевт Труссо, 1861 г.; австрийский дерматолог Гебра, 1868 г.). В учении о паранеоплазиях остается еще много спорного и неясного, касающегося не только патогенеза, механизмов развития паранеоплазии, но и бесспорности самого факта отнесения ряда болезней в разряд потенциально паранеопластических заболеваний. Однако знание практическими врачами различных специальностей возможности сочетания тех или иных доброкачественных «банальных» заболеваний со злокачественными опухолями представляется в высокой степени важным. Термин «паранеопластический синдром» введен в медицинскую практику в 1948 г. [1, 4].
Учитывая, что кожа пациента является объектом визуального обследования для клиницистов разных специальностей, возрастает ценность преклинической диагностики висцеральных бластом, основанной на знании паранеопластических дерматозов — неонкологических заболеваний кожи, имеющих неспецифический характер, возникающих в результате опосредованного влияния злокачественного новообразования на организм и часто предшествующих клиническим проявлениям опухолевого процесса той или иной локализации [1].
Результаты анализа публикаций по данной проблеме свидетельствуют о том, что у 15—63% больных злокачественными опухолями обнаруживаются те или иные паранеопластические синдромы, из которых около 70% составляют кожные поражения [1]. Однако описаны и случаи, когда при паранеопластическом процессе на коже расширенный онкопоиск не выявлял онкологической патологии у пациента. Так, описан случай сочетания болезни Девержи и синдрома Лезера—Трела без сопутствующих злокачественных новообразований [5].
Синдром Лезера—Трела (эруптивный себорейный кератоз) — факультативный паранеопластический дерматоз, характеризующийся внезапным появлением быстро увеличивающихся в размерах и количестве себорейных кератом [2, 6—8]. Признак впервые описан в 1890 г. немецким хирургом E. Leser и французским хирургом U. Trelat [9]. Встречается примерно с одинаковой частотой у мужчин и женщин. Распространенность этого признака выше у лиц старшего возраста [10]. Этиология и патогенез окончательно не изучены. В настоящее время синдром Лезера—Трела рассматривают как паранеопластический процесс, он чаще сочетается с аденокарциномой желудочно-кишечного тракта (47,7%), реже со злокачественными новообразованиями легких, грудной железы, простаты, печени, а также с грибовидным микозом, синдромом Сезари. Синдрому Лезера—Трела могут сопутствовать черный акантоз, гемангиомы, веснушки [3]. Кератомы появляются на тех же участках, что и обычные опухоли, но иногда они располагаются в виде дуг [11]. Множественные очаги себорейного кератоза располагаются в области спины и груди (76%), на конечностях (38%), лице (21%), животе (15%), шее (13%), в подмышечных впадинах (6%), паховых складках (3%). При этом они нередко (у 43%) сопровождаются зудом [2]. Больные отмечают появление множества новых кератотических высыпаний в течение нескольких недель или месяцев. Альтернативным вариантом является периферический рост уже имеющихся очагов себорейного кератоза. Высыпания, клинически и гистологически идентичные сенильному себорейному кератозу, обычно локализуются на спине, груди, конечностях. Клиническая картина может быть пестрой из-за вкраплений актинического кератоза, лентигинозных пятен, гемангиом [2]. Кожные проявления могут быть обнаружены за год до обнаружения злокачественного новообразования, которое нередко имеет агрессивное течение, или после этого [1].
Приводим клиническое наблюдение.
Пациентка Т., 60 лет, жительница Сургута, обратилась к дерматовенерологу с жалобами на высыпания на коже всего тела, сопровождающиеся интенсивным зудом.
Анамнез заболевания. cчитает себя больной с октября 2015 г., когда впервые начали появляться высыпания на коже туловища. Появление высыпаний пациентка ни с чем не связывает. Самостоятельно не лечилась.
Анамнез жизни. Наследственность не отягощена. Туберкулез, описторхоз, вирусные гепатиты отрицает. Состоит на диспансерном учете у онколога с диагнозом «меланома кожи II пальца левой стопы и метастазы в паховые лимфоузлы слева T4bN2M0 IIIС стадия. Состояние после экзартикуляции II пальца левой стопы, операции Дюкена слева от 24.02.14 г. 6 курсов ПХТ, 6 курсов МХТ (темодал, последний от 06.04.15). Стабилизация процесса от 04.15 г. Прогрессирование заболевания от 10.15 г. — метастазирование в запирательные лимфоузлы слева. Состояние после иммунотерапии (с 11.15 по 03.16 г.). Прогрессирование заболевания от 03.16 г. — продолженный рост запирательных лимфоузлов слева. 2-я клиническая группа (С43.7)».
ПГИ: выявлена активирующая мутация в 15-м экзоне гена BRAF типа V600E, предполагающая чувствительность меланомы к терапии таргетными препаратами.
Травмы в прошлом отрицает. Аллергологический анамнез не отягощен.
Общее состояние удовлетворительное. Сознание ясное. Положение активное. Температура тела 36,5 °С. В легких дыхание везикулярное, хрипов нет. Частота дыхания 17 в минуту. Тоны сердца приглушены, ритмичные, ритм правильный. Пульс 74 удара в минуту. АД 120/75 мм рт.ст. Язык влажный, чистый. Живот при пальпации мягкий, безболезненный. Печень не увеличена, край безболезненный. Стул ежедневный, оформленный. Симптом поколачивания справа, слева — отрицательный. Мочеиспускание свободное, безболезненное. Отеки, пастозность отсутствуют.
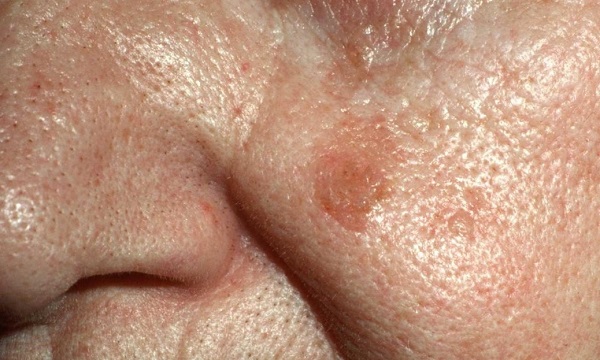
Патологический кожный процесс носит распространенный характер, на коже лица (преимущественно в периорбитальной области, задней поверхности шеи) представлен множественными папилломатозными образованиями на ножке размером до 3 мм. На коже лица, спины, груди, верхних конечностей — многочисленные себорейные кератомы грязновато-серого цвета размером до 2,5 см в диаметре (рис. 1, 2).
 Рис. 1. Множественные себорейные кератомы на коже лица у пациентки с синдромом Лезера—Трела.
Рис. 1. Множественные себорейные кератомы на коже лица у пациентки с синдромом Лезера—Трела.
 Рис. 2. Множественные себорейные кератомы, гемангиомы на коже туловища, верхних конечностей у пациентки с синдромом Лезера—Трела.
Рис. 2. Множественные себорейные кератомы, гемангиомы на коже туловища, верхних конечностей у пациентки с синдромом Лезера—Трела.
II палец левой стопы ампутирован, послеоперационный рубец в области стопы чистый, бледно-розовой окраски, без признаков воспаления и опухолевого роста. Послеоперационный рубец в левой паховой области чистый, бледно-розовой окраски, без признаков воспаления и опухолевого роста. Периферические лимфоузлы не увеличены.
При дерматоскопии элементов кожной сыпи признаков дисплазии не выявлено. На основании жалоб, анамнеза, клинических изменений поставлен диагноз: «себорейный кератоз. Синдром Лезера—Трела».
Начато обследование больной по программе онкопоиска.
Назначено лечение антигистаминными препаратами для купирования выраженного зуда. Учитывая значимый косметический дефект из-за обилия себорейных кератом (особенно на коже лица), проведена криодеструкция отдельных наиболее крупных элементов с предварительным дерматоскопическим обследованием образований кожи (рис. 3, а, б).
 Рис. 3. Множественные себорейные кератомы на коже лица у пациентки с синдромом Лезера—Трела. а — до криодеструкции; б — после криодеструкции отдельных элементов.
Рис. 3. Множественные себорейные кератомы на коже лица у пациентки с синдромом Лезера—Трела. а — до криодеструкции; б — после криодеструкции отдельных элементов.
Результаты клинико-лабораторного обследования. Гемограмма (17.10.15): лейкоциты 12,6·109/л (палочкоядерные 0%, сегментоядерные 87,9%, эозинофилы 0,3%, моноциты 2,5%, лимфоциты 9%, базофилы 0,3%), эритроциты 4,55·10¹²/л, тромбоциты 492·109/л, гемоглобин 106 г/л, СОЭ 26 мм/ч.
Общий анализ мочи (17.10.15): плотность 1015, белок, эритроциты, глюкоза отрицательно; эпителий единичный в поле зрения, лейкоциты 0—3 в поле зрения; кетоновые тела, соли отрицательно.
Биохимия крови (17.10.15): аланинаминотрансфераза 35 ЕД/л, аспартатаминотрансфераза 37,4 ЕД/л, креатинин 42,9 мкмоль/л, холестерин 4,1 ммоль/л, общий белок 83,5 г/л, щелочная фосфатаза 291,01 ЕД/л, общий билирубин 10,64 мкмоль/л, глюкоза 5,70 ммоль/л.
Рентгенография органов грудной клетки (22.06.15): без патологии.
Компьютерная томография (КТ) органов грудной клетки (09.03.16): без патологии.
Маммография (07.07.15): фиброзно-жировая мастопатия.
УЗИ органов брюшной полости (03.02.16): диффузные изменения печени и поджелудочной железы. Конкременты желчного пузыря. УЗИ органов забрюшинного пространства (03.02.16): кисты обеих почек. Ангиомиолипома левой почки. УЗИ органов малого таза (03.06.16): гиперплазия эндометрия. Объемное образование малого таза (в полости таза визуализируется объемное образование, с неровными нечеткими контурами, размером 53×50 мм, неоднородное по структуре, с диффузным кровотоком при цветовом допплеровском картировании). УЗИ послеоперационных рубцов левой стопы и бедра (03.02.16): без патологии. УЗИ периферических лимфоузлов (03.02.16): без патологии. УЗИ щитовидной железы (03.02.15): узел левой доли щитовидной железы размером 11,6×14,8 мм. Цитологическое исследование (12.02.15): цитограмма зоба, преимущественно клеточного. Атипических клеток не обнаружено.
Магнитно-резонансная томография (МРТ) органов малого таза (05.05.15): МРТ-картина миоматозных узлов. В сравнении с МРТ-картиной от 28.01.15 — без отрицательной динамики. МРТ органов малого таза (21.10.15): увеличенный запирательный лимфоузел размером 41,5×30,3 мм, рядом с ним — неувеличенный размером 11×8 мм. Оба лимфоузла с ограничением диффузии на DWI. Послеоперационный рубец в левой паховой области без признаков продолженного роста. Заключение: признаки вторичного поражения запирательных лимфоузлов слева. Отрицательная динамика к 05.05.15 (миоматозные узлы матки). МРТ левой стопы (07.05.15): при контрастном усилении патологического накопления препарата не отмечалось. Без признаков продолженного роста, метастазирования. КТ органов малого таза (01.03.16): слева от матки определяется мягкотканное образование размером 67×50×61 мм с довольно четкими контурами, примыкающие к телу левой подвздошной кости. В сравнении с МРТ-картиной от 21.10.15 — размеры увеличились. Заключение: КТ-картина характерна для метастатического поражения запирательной лимфоузловой полости таза слева, отрицательная динамика.
Патоморфологическое исследование № 13296−303 (04.03.14): «злокачественная меланома кожи, с инвазией опухоли в подкожную клетчатку — V уровень инвазии по методу Кларка, с максимальным вертикальным размером опухоли 15 мм, с изъязвлением опухоли. В крае резекции в мягких тканях, на границе дермы и подкожной клетчатки, имеется фокус опухолевых клеток. Метастатическое поражение злокачественной меланомой трех региональных лимфатических узлов из 7 обнаруженных. pT4b pN2b pMх.».
КТ органов грудной клетки (09.03.16): без патологии.
Маммография (07.07.15): фиброзно-жировая мастопатия.
УЗИ органов малого таза (03.02.16): диффузные изменения печени и поджелудочной железы; конкременты желчного пузыря.
УЗИ органов забрюшинного пространства (03.02.16): кисты обеих почек; ангиомиолипома левой почки.
УЗИ органов малого таза (03.06.16): гиперплазия эндометрия. Объемное образование малого таза (в полости таза визуализируется объемное образование, с неровными нечеткими контурами, размером 53×50 мм, неоднородное по структуре с диффузным кровотоком при цветовом допплеровском картировании).
УЗИ послеоперационных рубцов левой стопы и бедра (03.02.16): без патологии.
УЗИ периферических лимфоузлов (03.02.16): без патологии.
УЗИ щитовидной железы (03.02.15): узел левой доли щитовидной железы размером 11,6×14,8 мм. Цитологическое исследование (12.02.15): цитограмма зоба, преимущественно клеточного. Атипичных клеток не обнаружено.
МРТ органов малого таза (05.05.15): МРТ-картина миоматозных узлов. В сравнении с МРТ-картиной от 28.01.15 — без отрицательной динамики.
МРТ органов малого таза (21.10.15): увеличенный запирательный лимфоузел размером 41,5×30,3 мм и рядом с ним неувеличенный размером 11×8 мм. Оба лимфоузла с ограничением диффузии на DWI. Послеоперационный рубец в левой паховой области без признаков продолженного роста.
Заключение: МРТ-признаки вторичного поражения запирательных лимфоузлов слева. Отрицательная динамика (05.05.15): миоматозные узлы матки.
МРТ левой стопы (07.05.15): при контрастном усилении патологического накопления препарата не отмечалось. Без признаков продолженного роста, метастазирования.
КТ органов малого таза (01.03.16): слева от матки определяется мягкотканное образование размером 67×50×61 мм с довольно четкими контурами, примыкающие к телу левой подвздошной кости. В сравнении с МРТ-картиной от 21.10.15 размеры увеличились. Заключение: КТ-картина характерна для метастатического поражения запирательной лимфоузловой полости таза слева, отрицательная динамика.
Рекомендовано:
1) наблюдение у дерматовенеролога в кожно-венерологическом диспансере по месту жительства; 2) продолжить онкопоиск (маммография, колоноскопия, УЗИ малого таза) в поликлинике по месту жительства.
При колоноскопии в сигмовидной кишке было обнаружено опухолевидное образование, диаметром около 3 см, красного цвета, с бугристой поверхностью, неправильной формы. При патоморфологическом исследовании данной экзофитно растущей опухоли были обнаружены признаки умеренно-дифференцированной аденокарциномы. Больная направлена на дообследование и лечение к онкологу.
Таким образом, синдром Лезера—Трела является факультативным паранеопластическим заболеванием. При быстром возникновении множественных кератом требуется онкопоиск. При этом особое внимание следует обращать на состояние желудочно-кишечного тракта, а также исключать лимфопролиферативные заболевания. Кроме того, необходимо учитывать, что упорное течение, торпидность к проводимой терапии при паранеопластических кератодермиях отражают прогрессирование злокачественного процесса, а своевременно начатое лечение способствует положительной динамике в течении паранеопластического дерматоза.
В связи с тем, что паранеопластические синдромы часто опережают онкологические заболевания, предоставляется возможность их более раннего выявления в дерматологических учреждениях и направления больных в специализированные онкологические диспансеры [1, 3].
Е.Н. Ефанова — orcid.org/0000−0003−1355−3125
Авторы заявляют об отсутствии конфликта интересов.
Источник
Болезнь Лезера-Трела – редкое состояние кожи, характеризующееся внезапным появлением опухолевидных новообразований, количество и размер которых постоянно и быстро увеличиваются в течение нескольких дней и даже месяцев. Болезнь Лезера-Трела тесно связана с разными типами рака – в частности, с аденокарциномой и лимфомой.
- Что такое болезнь Лезера-Трела?
- Причины и симптомы болезни Лезера-Трела
- Диагностика и лечение болезни Лезера-Трела
Что такое болезнь Лезера-Трела?
Несмотря на то, что болезнь может быть ассоциирована с разными формами рака, она встречается довольно редко даже среди онкобольных. Чаще всего болезнь Лезера-Трела наблюдается у пожилых пациентов, которые также находятся в группе риска развития раковых заболеваний. Некоторые специалисты считают, что это может указывать на отсутствие прямой связи между болезнью Лезера-Трела и раком. Тем не менее, на сегодняшний день известно о трех пациентах в возрасте от 10 до 20 лет, которым болезнь Лезера-Трела диагностировали на фоне разных онкологических заболеваний.

Причины и симптомы болезни Лезера-Трела
Внезапное появление и увеличение в размерах большого количества опухолевидных новообразований (чаще всего на торсе, реже – на лице, шее, в подмышках) является одним из симптомов болезни Лезера-Трела. К сожалению, нет никаких критериев, позволяющих объективно оценить скорость появления и разрастания этих новообразований, которые помогли бы отличить болезнь Лезера-Трела от других видов себорейного кератоза. Еще одним симптомом болезни Лезера-Трела является зуд – он наблюдается почти у половины пациентов, которым диагностировали это заболевание. Однако он также может возникать и на фоне высыпаний, не связанных с раком.
Причина болезни Лезера-Трела остается неизвестной. Не исключено, что за развитие этого заболевания отвечают те же факторы, что стоят за злокачественной формой черного акантоза. Предположительно, причиной обоих состояний являются факторы роста, провоцирующие появление раковых опухолей.
Диагностика и лечение болезни Лезера-Трела
Если врач подозревает, что опухолевидные новообразования на коже пациента являются симптомом болезни Лезера-Трела, ему понадобятся следующие анализы и тесты:
– развернутый анализ крови;
– анализ кала на предмет обнаружения крови (кровь в стуле является одним из признаков рака прямой кишки);
– тест на карциноэмбриональный антиген;
– анализ мочи с цитологическим исследованием;
– цитология мазка из цервикального канала у женщин;
– тест на простат-специфический антиген у мужчин;
– МРТ, КТ, УЗИ или рентген груди (у женщин), грудной клетки, верхнего и нижнего отдела брюшной полости.
Все вышеперечисленные анализы направлены на поиск разных форм рака, которые могут вызвать развитие болезни Лезера-Трела.
Если в ходе диагностики у пациента обнаруживается та или иная форма онкологии, врач передает пациента профильному онкологу.
Лечение болезни Лезера-Трела заключается в устранении ее причины – то есть, в лечении рака. После окончания курса лечения опухлевидные образования можно удалить с помощью криохирургии, кюретажа и других методов косметической хирургии.
Появление новых образований после их удаления и лечения рака может свидетельствовать о рецидиве онкологического процесса.
Пациенты, которым диагностировали болезнь Лезера-Трела, должны находиться под постоянным наблюдением врачей и проходить регулярные обследования на предмет обнаружения рака.
Смотрите также:
У нас также читают:
Источник
21.05.2018
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Что такое себорейный кератоз
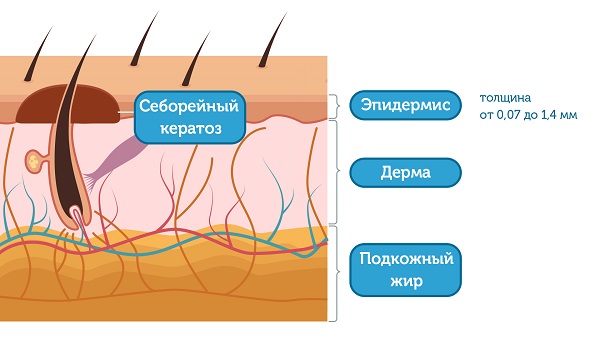
Одна из наиболее частых доброкачественных опухолей кожи человека. Она развивается обычно в пожилом возрасте вследствие разрастания эпидермиса с выраженным ороговением. [1]
Эпидермис – верхний слой кожи, который постоянно отшелушивается и полностью меняется примерно в течение двух недель. Его толщина составляет от 0,07 до 1,4 мм. Таким образом, становится понятно, что кератома – очень поверхностное образование. Несмотря на то, что очаги себорейного кератоза могут быть очень большими по площади, в глубину кожи они не проникают.
У кого чаще появляются кератомы
Отмечено, что наиболее часто эти образования появляются у людей старше 30 лет [2]. Не очень понимаю, почему во многих статьях (чаще без автора) утверждение о «себорейном кератозе строго после 30 лет» возведено в абсолют.
Из своей практики отмечу, что неоднократно видел эти образования и у людей более младшего, а иногда и детского возраста. По данным вот этого австралийского исследования [3], 12 % пациентов в возрасте от 15 до 25 лет имели в среднем 6 кератом на коже.
Где наиболее часто образуются кератомы
В порядке частоты убывания: туловище, шея, голова. Себорейный кератоз на коже конечностей встречается достаточно редко, но говорить о том, что его там не бывает, на мой взгляд, не стоит.
Факторы риска себорейного кератоза
- Солнечный свет. Как минимум одно исследование показывает связь между появлением кератом и воздействием ультрафиолета [3], хотя есть работы, подвергающие сомнению это утверждение. [2]
- Генетическая предрасположенность. Есть несколько описанных случаев семей с наследуемым большим количеством кератом, иногда в очень молодом возрасте [4].
- Вирус папилломы человека. Имеются указания, что на поверхности многих кератом методом ПЦР можно обнаружить ДНК вируса папилломы человека [4]. В то же время нельзя не отметить, что те же фрагменты ДНК ВПЧ обнаруживаются и на неизмененной коже. Роль ВПЧ в развитии кератом в настоящее время достаточно спорная.
- Нарушения иммунитета. Возникновение и прогрессирование очагов себорейного кератоза возможно у пациентов в состоянии иммуносупрессии [15]. К иммунодефициту может привести длительный прием глюкокортикостероидных гормонов.
Как выглядит кератома (себорейный кератоз)
Внешний вид кератомы во многом зависит от давности ее существования.
В начальной стадии это образование очень слабо выступает над уровнем кожи, незначительно отличается от нее по плотности и имеет цвет, очень близкий к телесному. Форма очагов круглая или овальная.

Затем, по мере увеличения количества клеток эпидермиса в образовании, кератома увеличивается в толщину и в высоту. Эти образования видны невооруженным глазом – милиаподобные кисты и комедоноподобные отверстия.
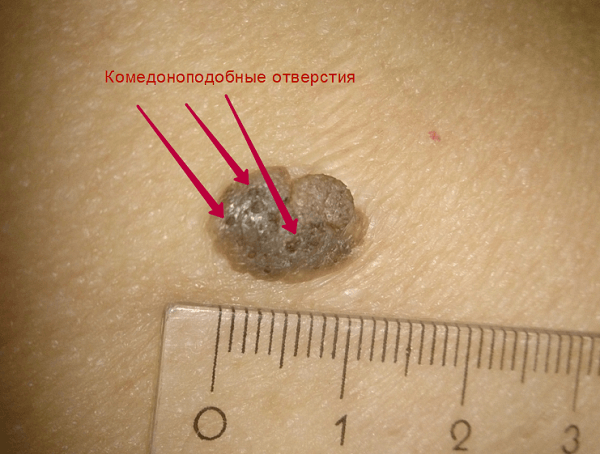
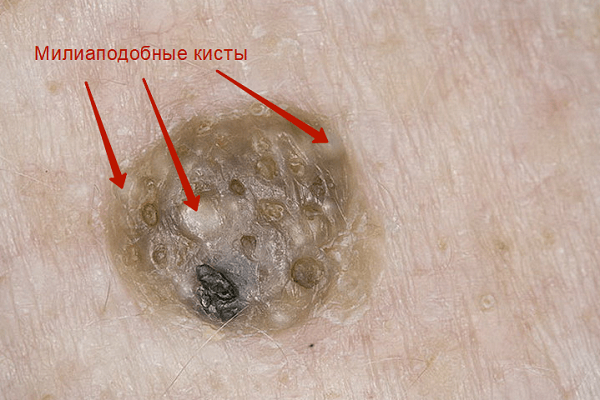
Одним из частых симптомов для кератомы, видимых невооруженным глазом, является поверхность, которая чем-то напоминает землю, потрескавшуюся после дождя. Такой рисунок образуют наслоения, состоящие из ороговевших клеток эпидермиса.
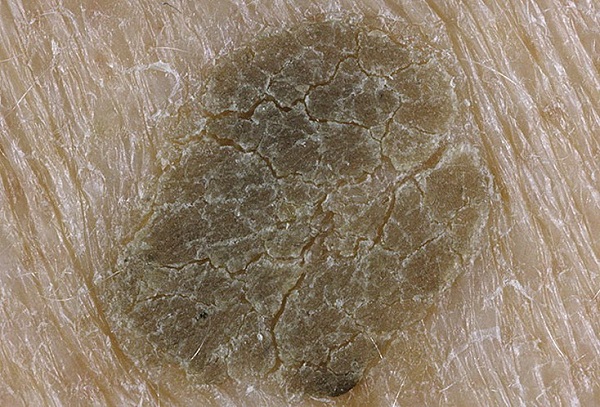
Кроме клинической формы – на широком основании – существует форма себорейного кератоза на ножке.

Вирус папилломы человека к этой форме кератом имеет очень отдаленное отношение. По моему опыту, только в единичных случаях при гистологическом исследовании таких образований были указания на признаки вирусного поражения.
Синдром Лезера-Трела
Об этом синдроме можно говорить, когда у человека внезапно появляется много кератом, особенно на туловище. В 35 % случаев это состояние ассоциировано с черным акантозом. Около 50 % пациентов отмечают выраженный зуд в области кератом. [4]
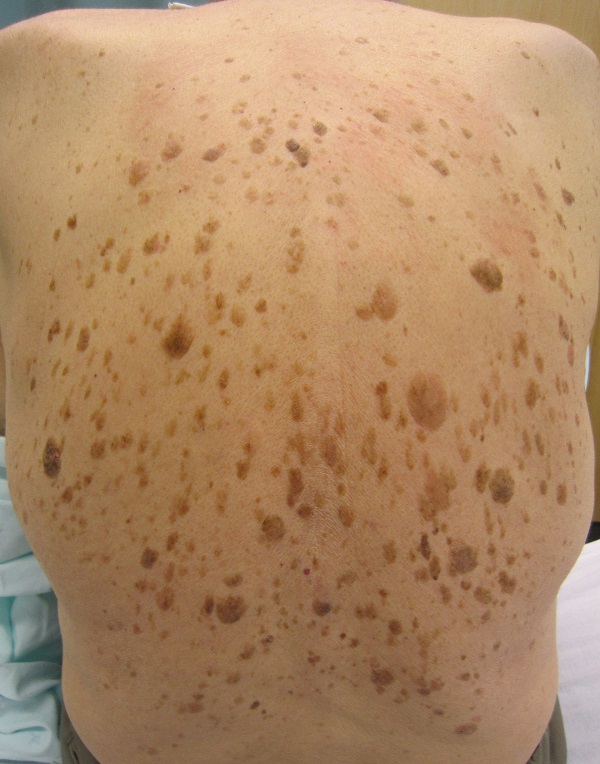
Синдром Лезера-Трела может свидетельствовать о наличии злокачественных опухолей внутренних органов, по некоторым сообщениям – поздних стадий. Наиболее часто речь идет об аденокарциномах желудка, ободочной кишки, раке молочной железы, лимфомах или лейкозе. Средняя продолжительность жизни пациентов с указанным синдромом – 11 месяцев. [4]
Это означает, что если множественные кератомы появлялись постепенно и присутствуют на туловище уже много лет – скорее всего, об этом синдроме речь не идет.
Некоторые исследователи подвергают сомнению существование синдрома. Это связано с тем, что указанные злокачественные опухоли чаще встречаются у пациентов старшего возраста, так же как и сам себорейный кератоз.
Лечение кератом
Подошли к самому интересному 🙂
Удаление
Принято считать, что лечить себорейный кератоз необязательно, т. к. природа этого заболевания доброкачественная. Тем не менее удаление очагов может быть показано для исключения озлокачествления в случаях, когда данные клинического осмотра неоднозначные. Регулярная травматизация, например одеждой, может привести к воспалению, кровоточивости и зуду и быть поводом для удаления.
Способы удаления кератом:
- лазер;
- радионож;
- электрокоагуляция;
- метод бритвенной эксцизии.
Я не буду подробно останавливаться на различных нюансах удаления. Скажу только, что, на мой взгляд, кератомы стоит удалять с гистологическим исследованием. Многие коллеги мне возразят, что в большинстве случаев диагностировать себорейный кератоз не сложно и гистологическое исследование – пустая трата денег.
В ответ приведу несколько исследований:
- В 1,4–4,4 % случаев на фоне себорейного кератоза обнаруживается плоскоклеточный рак in situ [5,6]. Аналогичный случай был в моей практике.

- Плоскоклеточный рак на фоне себорейного кератоза. [11]
- 43 случая базалиомы, 6 – плоскоклеточного рака, 2 меланомы на фоне себорейного кератоза. [9]
- 3 случая меланомы на фоне кератомы. [7,8,10]
Повторюсь, на мой взгляд, гистологическое исследование себорейного кератоза является обязательным.
Лекарственное лечение (осторожно, оно даже работает! Иногда)
- Есть сообщения о том, что наружное применение аналогов витамина D может быть эффективным. [12]
- Системное (прием внутрь) 1,25-дигидроксивитамина D3 в дозе 0,5 мкг/день при множественном себорейном кератозе может иметь определенный эффект. [13]
- Наружное назначение препарата «Тазаротен» также показало свою эффективность почти у 50 % пациентов. [14]
Как НЕ нужно лечить кератомы:
- Принимать высокие дозы витамина С, а также:
- противовирусные препараты («Ацикловир»);
- ферментные препараты («Вобэнзим»);
- гепатопротекторы («Урсофальк»).
- Использовать гормональные мази.
- Срочно удалять все кератомы на теле, чтобы они не «размножились».
Лучше уменьшите количество стрессов, увеличьте количество овощей и время сна (последнее не всегда работает, но точно не вредит).
Профилактика возникновения себорейного кератоза
С учетом факторов риска развития кератом, перечисленных в первой части статьи, можно смело рекомендовать избегать чрезмерного воздействия солнечного света. На эту тему есть подробная статья.
К сожалению, других методов профилактики мне придумать не удалось, т. к. на свой возраст воздействовать мы, увы, не можем. Аналогичная ситуация и с наследственностью. Роль ВПЧ в развитии кератом не настолько убедительно доказана, чтобы назначать профилактическое лечение.
Резюме
Если вам поставили диагноз кератома – в этом нет ничего страшного. Вы можете смело удалять их, если они доставляют неудобство, но я рекомендую делать это с гистологическим исследованием.
Если кератомы не удалять – это не приведет к негативным последствиям и не повлияет на их дальнейшее появление.
Список литературы
- И. А. Ламоткин. Клиническая дерматоонкология: атлас/М.: БИНОМ. Лаборатория знаний, 2011.
- Kennedy C, Bajdik CD, Willemze R, De Gruijl FR, Bouwes Bavinck JN. The influence of painful sunburns and lifetime sun exposure on the risk of actinic keratoses, seborrheic warts, melanocytic nevi, atypical nevi, and skin cancer. J Invest Dermatol, 2003.
- Yeatman JM, Kilkenny M, Marks R. The prevalence of seborrhoeic keratoses in an Australian population: does exposure to sunlight play a part in their frequency? Br J Dermatol, 1997
- Hafner C, Vogt T. Seborrheic keratosis. J Dtsch Dermatol Ges. 2008 Aug; 6(8):664-77. doi: 10.1111/j.1610-0387.2008.06788.x.
- Vun Y., De’Ambrosis B., Spelman L., Muir J.B., Yong-Gee S., Wagner G., Lun K. Seborrhoeic keratosis and malignancy: collision tumour or malignant transformation? Australas J Dermatol. 2006 May; 47 (2): 106–8.
- Rajabi P., Adibi N., Nematollahi P., Heidarpour M., Eftekhari M., Siadat A.H. Bowenoid transformation in seborrheic keratosis: A retrospective analysis of 429 patients. J Res Med Sci. 2012 Mar; 17 (3): 217–21.
- Thomas I., Kihiczak N.I., Rothenberg J., Ahmed S., Schwartz R.A. Melanoma within the seborrheic keratosis. Dermatol Surg. 2004 Apr; 30 (4 Pt 1): 559–61.
- Birnie AJ, Varma S. A dermatoscopically diagnosed collision tumour: malignant melanoma arising within a seborrhoeic keratosis. Clin Exp Dermatol. 2008 Jul; 33(4):512-3. doi: 10.1111/j.1365–2230.2008.02715.x. Epub 2008, May 6.
- Zabel RJ, Vinson RP, McCollough ML. Malignant melanoma arising in a seborrheic keratosis. J Am Acad Dermatol. 2000, May; 42(5 Pt 1): 831–3.
- Terada T., Kamo M, Baba Y., Sugiura M. Microinvasive squamous cell carcinoma arising within seborrheic keratosis. Cutis. 2012, Oct; 90 (4): 176–8.
- Mitsuhashi Y, Kawaguchi M, Hozumi Y, Kondo S. Topical vitamin D3 is effective intreating senile warts possibly by inducing apoptosis. J Dermatol 2005; 32: 420–423.
- Herron MD, Bowen AR, Krueger GG. Seborrheic keratoses: a study comparing thestandard cryosurgery with topical calcipotriene, topical tazarotene, and topical im-iquimod. Int J Dermatol 2004; 43: 300–302.
- Herron MD, Bowen AR, Krueger GG. Seborrheic keratoses: a study comparing the standard cryosurgery with topical calcipotriene, topical tazarotene, and topical imiquimod. Int J Dermatol. 2004 Apr; 43(4): 300-2.
- Lebedeva U.V., Davidov A.B. Сlinical assessment of prevalence of seborrheic keratosis face skin and a neck among oncological patients. Stomatologia 2009.
Другие статьи:
- Удаление бородавок в домашних условиях: обзор препаратов
- Рак кожи: симптомы, стадии, фото
- Удаление родинок на различных участках кожи
- Витамин D, загар и меланома
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Источник
