Синдром м а р с

ARS синдром – это заболевание, поражающее сухожилия и связки, которые прикрепляются к симфизу и лобковой кости. Вначале имеет воспалительный, затем – дегенеративно-дистрофический характер. Обусловлено однообразными нагрузками и повторяющимися микротравмами. Обнаруживается у спортсменов. Проявляется болями внизу живота и паховой области, усиливающимися при отведении бедра. Диагностируется на основании жалоб, анамнеза, результатов объективного осмотра, данных рентгенографии, УЗИ и МРТ. Лечение включает ограничение нагрузок, лекарственные средства, физиотерапию, хирургические вмешательства.
Общие сведения
ARS синдром – достаточно распространенное заболевание среди спортсменов. Аббревиатура ARS расшифровывается как Adduktor-Rectus-Symphysis, содержит латинские названия пораженных структур: приводящих мышц бедра, прямой мышцы живота, лонного сочленения. Синдром известен с 1958 года, первое описание принадлежит болгарскому врачу М. Банкову. Патология входит в группу миофасциальных болевых синдромов зоны таза. Чаще всего диагностируется у футболистов. Может встречаться у лиц, активно занимающихся любыми видами спорта с интенсивной нагрузкой на ноги. Существенно ограничивает возможности пациентов, может стать причиной вынужденного ухода из большого спорта.
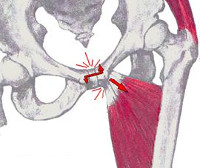
ARS синдром
Причины
Основной причиной развития ARS синдрома является несоответствие объема физических нагрузок и способности организма к самовосстановлению, особенно – на фоне нестабильности твердых и мягкотканных структур области таза, нижней конечности. Патология провоцируется однообразными несимметричными нагрузками на бедро, нижнюю часть живота и паховую область (например, при форсированном приведении нижней конечности в момент удара по мячу). Ситуация усугубляется непродуманным режимом тренировок и преждевременным возвращением к спортивным занятиям после травмы.
Патогенез
При перегрузке сухожилий и связок возникают микроразрывы в зонах наибольшего натяжения тканей. В ответ на повреждение образуются локальные участки отека и зоны воспаления. Устойчивость сухожилия к нагрузкам снижается, условия кровообращения в пораженной зоне ухудшаются. Перечисленное ведет к появлению все большего количества микроразрывов, образованию микрорубцов и областей жирового перерождения.
К воспалительному процессу присоединяется дегенеративно-дистрофический. Развивается энтезопатия. Формируется тендинит и тендовагинит сухожилий мышц живота и бедра в сочетании с аналогичным процессом в области связок и сухожилий симфиза. Итогом становится снижение функциональных возможностей пациента с ARS синдромом, возникновение болей.
Симптомы
ARS синдром выявляется у молодых людей, активно занимающихся спортом, обычно – у профессиональных спортсменов. Пациенты предъявляют жалобы на боль в паховой области, иррадиирующую по ходу пораженных мышц. Интенсивность болевого синдрома может варьироваться от незначительной или умеренной до выраженной, существенно ограничивающей активность больного. Отмечается связь боли с определенными физическими нагрузками. При пальпации определяется локальная болезненность в проекции сухожилий. При проведении функциональных проб (приведении бедра с сопротивлением, отведении бедра, напряжении мышц живота) болевой синдром усиливается.
Осложнения
При длительно существующем ARS синдроме из-за выраженной дегенерации сухожильной ткани возрастает вероятность крупных травм (надрывов и разрывов). В ряде случаев длительное сохранение симптоматики заболевания влечет за собой вынужденное ограничение физической активности, неучастие в соревнованиях и даже отказ от спортивной карьеры. Осложнения также могут быть обусловлены медикаментозной терапией патологии – при частых блокадах с использованием глюкокортикостероидных препаратов возможно усугубление дегенеративных процессов в пораженном отделе.
Диагностика
Предварительный диагноз нередко выставляется спортивным врачом. Для постановки окончательного диагноза требуется осмотр ортопеда и проведение аппаратных исследований. Заподозрить ARS синдром позволяет характерный анамнез (интенсивные однообразные несимметричные нагрузки), жалобы на боли в паху, усиливающиеся при движениях, положительные результаты функциональных проб. Для подтверждения назначаются следующие инструментальные методики:
- Рентгенологическое исследование. При продолжительном течении ARS синдрома на рентгенограммах таза обнаруживается наличие дегенеративно-дистрофических изменений в зоне сочленения лонных костей. Возможны аналогичные поражения крестцово-подвздошных суставов.
- УЗИ лонного сочленения. В ходе сонографии оценивается состояние хрящевых и костных структур, верхних отделов мышц бедра, областей прикрепления их сухожилий (энтезов). По результатам процедуры определяется расширение симфиза, дегенерация сухожильных и мышечных волокон, особенно выраженная в зоне, прилегающей к кости.
- МРТ костей таза. Сканирование позволяет визуализировать воспаление и дегенерацию в энтезисах и прилегающих частях сухожилий, а также в области симфиза и крестцово-подвздошных сочленений.
Лечение ARS синдрома
Консервативная терапия
Лечение может осуществляться амбулаторно или в условиях отделения травматологии и ортопедии. Важным условием успешной терапии является исключение интенсивных физических нагрузок. Больным ARS синдромом рекомендуют временно прекратить тренировки. На ранних стадиях используют медикаментозную терапию, физиотерапию. Назначают НПВС общего действия, в пораженную зону вводят кортикостероидные средства. Применяют следующие физиотерапевтические методы:
- лазеротерапия;
- магнитотерапия;
- токи Бернара;
- электрофорез с обезболивающими препаратами;
- массаж, ЛФК.
Показана кинезиотерапия на зону лонного сочленения и прилегающие мышцы. Наиболее эффективным консервативным методом лечения является ударно-волновая терапия.
Хирургическое лечение ARS синдрома
При неэффективности консервативных методик, частых рецидивах рекомендовано хирургическое вмешательство. В ходе операции при ARS синдроме производят частичное рассечение вовлеченных в патологический процесс мышц бедра и живота с их одномоментной пластической реконструкцией. Больному разрешают вставать на второй день. В послеоперационном периоде назначают анальгетики, антибактериальные средства.
Реабилитация
Через 3 недели при удовлетворительных данных УЗИ, свидетельствующих о достаточном восстановлении оперированных структур, начинают реабилитацию, которая включает в себя лечебную физкультуру, электромиостимуляцию, гидрокинезотерапию. Через месяц после хирургического лечения ARS синдрома разрешают бег без препятствий и ускорений. Через полтора месяца пациента допускают к тренировкам, рекомендуют постепенное увеличение нагрузки.
Прогноз и профилактика
Прогноз больных ARS синдромом можно рассматривать, как условно благоприятный. Эффективность консервативной терапии невелика, устойчивое улучшение наступает у 20-25%. Лучшие результаты отмечаются после проведения ударно-волновой терапии. После оперативного лечения болевой синдром исчезает, пациенты возвращаются к занятиям спортом в обычном режиме, однако в отдаленном периоде возможны рецидивы. Профилактические меры включают продуманный режим тренировок, постепенное увеличение спортивных нагрузок, обеспечение достаточного периода восстановления после травм.
Источник
Синдром Маршалла (PFAPA-синдром) – это заболевание преимущественно детского возраста, включающее периодическую лихорадку, афтозный стоматит, фарингит, шейную лимфаденопатию. Симптомами являются регулярно повторяющиеся эпизоды повышения температуры выше 39˚С, боли в горле, язвенные поражение слизистой рта, увеличение шейных лимфоузлов. Диагноз устанавливается на основании клиники, анализов крови, посевов отделяемого из зева, исключения других возможных причин рецидивирующей лихорадки. Лечение ограничено глюкокортикоидами или жаропонижающими препаратами, так как антибиотики и противовирусные средства неэффективны. В редких случаях проводится тонзиллэктомия.
Общие сведения
В 1987 году американским педиатром Г.Маршаллом и соавторами описана ранее неизвестная периодическая лихорадка, которая первоначально была названа синдромом Маршалла. В современных источниках используется название PFAPA-синдром как аббревиатура симптомов, включающих периодическую лихорадку (periodic fever), афтозный стоматит (aphthous stomatitis), фарингит (pharingitis), шейный лимфаденит (cervical adenitis). Распространенность и заболеваемость точно неизвестны. Дебют патологии отмечается в возрасте от 1 до 5 лет и, как правило, к подростковому периоду симптоматика разрешается. В последнее время появились данные о возможности развития PFAPA-синдрома у взрослых. Среди заболевших преобладают мужчины (55-70%).
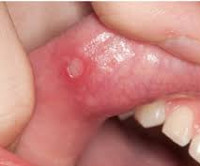
Синдром Маршалла
Причины синдрома Маршалла
Этиология остается неизвестной. Сегодня PFAPA-синдром рассматривается как полигенное или мультифакториальное заболевание, при котором модифицирующую роль играют генетические, средовые факторы, возможные особенности реагирования организма на инфекцию. У 7-10% пациентов выявляются мутации гена MEFV, который участвует в образовании белка пирина гранулоцитами, моноцитами, дендритными клетками, фибробластами кожи, брюшины и синовиальной оболочки. Его предполагаемая функция состоит в снижении воспалительного ответа путем ингибирования активации и хемотаксиса нейтрофилов. Выявляются мутации TNFRSF1A, МВК, гена, кодирующего белок NLRP3.
Цитокиновый профиль при данной патологии позволяет отметить повышение сывороточных уровней интерлейкина-1β (ИЛ-1β), ТNFα, ИЛ-6, ИЛ12р70, в том числе в период между атаками, что указывает на постоянно текущее субклиническое воспаление. Определенный инфекционный агент не выделен, некоторые исследования указывают на возможное участие вирусов Эпштейна-Барр, простого герпеса 1, 2 типов и цитомегаловируса, а также редких бактериальных агентов: Муcobacterium chelonae (микобактерии хелона), Plasmodium (плазмодии), Borrelia (боррелии), Brucella (бруцеллы). У части исследуемых больных выявляется дефицит витамина D.
Патогенез
Точный патогенез не установлен. Современные исследователи относят PFAPA-синдром к системным аутовоспалительным заболеваниям. Их отличием от аутоиммунных являются генетически обусловленные особенности протекания воспалительной реакции и реагирования иммунитета, а не механизмы синтеза антител и активации Т-лимфоцитов при контакте с антигеном. Наличие мутации гена MEFV ведет к синтезу дефектного пирина, который в норме ослабляет и ингибирует чрезмерную восприимчивость организма, а в измененном виде приводит к дефициту ингибитора хемотаксического фактора С5а, что нарушает функцию контроля процесса воспаления.
Ген NLRP3 кодирует белок криопирин, при его мутации моноциты под влиянием разнообразных триггеров начинают синтезировать огромное количество ИЛ-1β. В норме иммунная система способна защитить себя от избытка данного цитокина. При PFAPA-синдроме эта регуляция нарушена, вследствие чего развивается клиническая картина, так как интерлейкин-1β ответственен не только за гипертермию, но и за повреждение, ремоделирование тканей, повышенный уровень маркеров системного воспаления.
Симптомы синдрома Маршалла
Клиническая картина представляет собой лихорадочные эпизоды, которые повторяются каждые 2-12 недель (средний цикл 28 дней). Температура чаще повышается внезапно, лихорадка достигает высоких цифр (от 40 до 41°C). Иногда за сутки перед повышением температуры появляется общая слабость, астения, снижение аппетита. Затем присоединяется афтозный стоматит, при котором появляются мелкие (до 5 мм) язвенные поражения слизистой полости рта – афты. Фарингит характеризуется болью в горле, гиперемией слизистой глотки. В типичных случаях развивается шейный лимфаденит – лимфоузлы в области шеи увеличиваются, становятся болезненными при пальпации.
В 43-48% наблюдений симптомы возникают все вместе, чаще всего встречается стоматит (55%). Крайне редко пациентов беспокоит головная боль, тошнота, рвота, вздутие живота. На 4-5 сутки температура тела нормализуется, воспалительные явления разрешаются. Интервалы между атаками составляют от 2 до 7 недель. Со временем межприступные промежутки могут удлиняться. Особенностью протекания лихорадки является то, что при температуре 40°C общее самочувствие детей остается относительно удовлетворительным. Между эпизодами восстанавливается аппетит, набирается потерянная масса тела. Рост, общее психоэмоциональное развитие не страдает. Течение заболевания доброкачественное, атаки обычно прекращаются к подростковому возрасту. Описание дебютов синдрома Маршалла во взрослом возрасте делает его актуальным не только для педиатрии.
Осложнения
Осложнений синдрома Маршалла описано не было. Долгосрочных исследований у пациентов не проводилось. Однако на фоне афтозного стоматита, фарингита возможно присоединение вторичной инфекции, что может привести к развитию тонзиллита, заглоточного абсцесса, отита, гнойного медиастинита. Длительно текущий воспалительный процесс повышает риск возникновения амилоидоза. Кроме того, рецидивирующие эпизоды лихорадки оказывают изнуряющее действие, вынуждают ребенка пропускать школьные занятия, могут привести к неуспеваемости.
Диагностика
Для постановки диагноза PFAPA-синдрома используют диагностические критерии, предложенные Маршаллом (1987 г.): регулярно повторяющиеся лихорадки с раннего возраста (начало 2-5 лет); присутствие одного из следующих клинических признаков: афтозный стоматит, шейный лимфаденит, фарингит; полностью бессимптомный интервал между эпизодами лихорадки; нормальное физическое и нервно-психическое развитие ребенка; отсутствие циклической нейтропении. На данный момент нет специфических анализов для установления синдрома Маршалла. Диагностический поиск включает:
- Консультацию педиатра, ревматолога. Производится детальный сбор анамнеза пациента: история течения беременности и родов у матери, наследственность, особенности питания, роста, развития ребенка, перенесенные заболевания, информация о вакцинации, наличие или отсутствие контакта с инфекционными больными. Осматриваются слизистые оболочки щёк, глотки, миндалин; проводится аускультация сердца, легких, измерение АД, пульса; пальпация живота, лимфоузлов.
- Клинико-биохимические анализы. В период лихорадки общий анализ крови выявляет лейкоцитоз с повышением нейтрофилов, ускорение СОЭ. В периоды между приступами все воспалительные параметры нормализуются. Также во время атак повышается уровень С-реактивного белка, печеночные ферменты не изменены. Анализ крови на 25-OH может выявлять дефицит витамина Д3- холекальциферола. IgG, IgA, IgM, IgD, прокальцитонин, антинуклеарные антитела, ревматоидный фактор даже при повышении температуры тела остаются нормальными.
- Дополнительные исследования. Посев отделяемого из верхних дыхательных путей на микрофлору и чувствительность к антибиотикам, посев мочи, крови на стерильность (на высоте лихорадки), рентгенография органов грудной клетки, придаточных пазух носа выполняются для исключения инфекционной природы лихорадки. При синдроме Маршалла патологических изменений при данных исследованиях не выявляется.
Дифференциальный диагноз синдрома Маршалла проводят со следующими нозологиями: возвратный тонзиллит, инфекционные заболевания, ювенильный идиопатический артрит, циклическая нейтропения, семейная средиземноморская лихорадка (FMF), синдром гиперглобулинемии D, болезнь Бехчета.
Лечение синдрома Маршалла
Методы лечения все еще являются предметом споров. Антибиотикотерапия, применение противовирусных, антигистаминных препаратов не имеют эффективности; НПВС обладают только кратковременным жаропонижающим эффектом. На сегодняшний день для терапии PFAPA-синдрома успешно используются:
- Кортикостероиды. Одна или две дозы преднизолона (1-2 мг/кг), бетаметазона (0,1-0,2 мг/кг) могут резко прекратить приступы лихорадки в течение нескольких часов. Другие сопутствующие симптомы требуют больше времени для разрешения. Стероиды применяются только во время приступов, указанные дозировки не вызывают токсических эффектов. Глюкокортикоидная терапия способна сократить интервал между приступами, но не предотвращает рецидивы.
- Колхицин. Может быть эффективным для предотвращения частых эпизодов лихорадки, на течение лихорадочного периода он не влияет. Побочным эффектом являются желудочно-кишечные расстройства (в 20% случаев). Было проведено несколько исследований данного препарата, причем большинство из них – в Израиле, где большая доля пациентов несут патогенные варианты MEFV.
- Циметидин. В исследованиях на небольших группах примерно четверть пациентов (24-27%) имели полное разрешение эпизодов лихорадки при его приеме, а еще 24-32% сообщили о частичной эффективности с уменьшением частоты или тяжести приступов.
- Анакинра. В настоящее время в качестве экспериментальной терапии рассматриваются рекомбинантные антагонисты рецептора интерлейкина-1β (анакинра), проводятся исследования данной группы препаратов. Все пациенты продемонстрировали клиническое улучшение, снижение уровня цитокинов в крови.
- Тонзиллэктомия. Является радикальным методом, который приводит к полному излечению. Операция должна выполняться только в случае непереносимости или неэффективности стандартной лекарственной терапии в связи с определенными рисками инвазивного вмешательства (кровотечение, осложнения анестезии).
Прогноз и профилактика
Все проявления синдрома Маршалла обычно самостоятельно разрешаются до подросткового возраста. Фатальные последствия и серьезные осложнения в литературе не описаны. Несмотря на благоприятный прогноз, при появлении схожих жалоб необходимо обратиться к детским специалистам (педиатру, отоларингологу, стоматологу) для обследования, установления диагноза и подбора адекватной терапии. Специфических методов профилактики не существует. Пациентам, страдающим данным синдромом, рекомендовано применять витамин Д3 в дозе 400 МЕ в зимнее время.
Источник
Автор: Николаева С.В., Милованов Н.В.
Хамстринг-синдром
Было замечено, что в ответ на хроническую травматизацию происходят изменения не только в суставах. Достаточно часто локализация болевого синдрома связана с другими тканями, окружающими сустав, в том числе и синовиальной тканью. В качестве частых локализаций болевого синдрома называются энтезопатии в местах прикрепления сухожилий мышц тазового кольца. Клинические проявления в этом случае трактуются, как хамстринг-синдром и АРС-синдром [1].
Хамстринг-синдром – травматическое повреждение мышц в области седалищного бугра (задняя группа мышц бедра).
Этиология.
 Hamstring syndrome достаточно “молодое” заболевание. Впервые данный синдром обсуждался в конце 1980 года [2]. Причиной возникновения данного синдрома является хро
Hamstring syndrome достаточно “молодое” заболевание. Впервые данный синдром обсуждался в конце 1980 года [2]. Причиной возникновения данного синдрома является хро
ническая травматизация задней группы мышц бедра в области прикрепления к седалищному бугру. Причиной повреждения становится слишком сильное сокращение мышцы, что может произойти при резком ускорении, ударе по напряженной мышце, слишком длительной спортивной тренировке, занятиях спортом без должной разминки и других ситуациях. Наиболее часто хамстринг-синдром наблюдается у спортсменов, занимающихся легкой атлетикой и, прежде всего, спринтерским и барьерным бегом. Однако хамстринг-синдром может возникать и у не спортсменов [4].
Хроническая травматизация мышц задней группы бедра приводит к воспалению и к сдавлению седалищного нерва. Воспаленные сухожилия давят на седалищный нерв, что, в свою очередь, приводит к появлению порочного круга. Давление на седалищный нерв приводит к появлению, боли по задней поверхности бедра. В конечном итоге в этом месте может сформироваться рубец.
Клиническая картина.
В клинической картине на первом месте стоит боль в ягодичной области с иррадиацией по задней поверхности бедра. Боль усиливается при напряжении мышц, при длительном сидении. Кроме того, боль возникает при надавливании (пальпации) седалищного бугра, пассивном сгибании бедра и разгибании голени, а также при активном сгибании ноги в коленном суставе против сопротивления врача. При длительном течении хамстринг-синдрома возможен и полный отрыв мышц от седалищного бугра.
Хамстринг-синдром необходимо дифференцировать от ряда других возможных причин боли в ягодичной области и нижних конечностях (например, ишиас, синдром грушевидной мышцы).
Выделяют следующие виды повреждений:
- растяжения мышц, с образованием микроразрывов;
- частичные разрывы;
- отрывы или полные разрывы, когда мышца, более неприкрепленная к кости сокращается, собирается в комок, убегая от места своего прикрепления к кости;
- отрывные переломы, когда мышца отрывает кусочек кости.
Диагностика.
Для постановки хамстринг-синдрома очень важным является тщательный медицинский осмотр с дополнительным использованием МРТ, УЗИ. МРТ является решающим в определении степени повреждения мягких тканей /полный, частичный разрыв/[3]. На томограммах видны место и степень разрыва сухожилия или мышцы, а также сопутствующие отек и кровоизлияние. Магнитно-резонансная томография позволяют увидеть утолщение хамстринг-мышц.
Для исключения переломов выполняют рентгенографию.
МРТ Полный разрыв сухожилия 
К сожалению, хамстринг-синдром практически неизвестен отечественным врачам, и часто выставляется ошибочный диагноз “вертельный бурсит”, который встречается значительно реже. Именно поэтому для более точной постановки диагноза необходим комплексный подход.
Лечение.
На первом этапе проводится консервативное лечение, заключающееся в назначении нестероидных противовоспалительных средств, инъекции стероидов, физиотерапия, и / или акупунктура. В литературе имеются данные об использовании препаратов гиалуроновой кислоты для введения в суставы и в синовиальные оболочки сухожилий для купирования болевого синдрома внесуставной локализации [1].
Если боль и слабость не проходят, то показано оперативное лечение.
Оперативное лечение состоит из теномиолиза двуглавой мышцы бедра и невролиза седалищного нерва. Оперативное лечение в большинстве случаев приводит к полному восстановлению функции пораженной области. Прекращение болевого синдрома происходит у большинства пациентов.
Следует помнить, что хирургическое лечение может привести к осложнениям, таким как инфекции раны или повреждения нерва. Седалищный нерв должен быть освобожден очень тщательно. Задний кожный нерв бедра не должен быть нарушен или травмирован в любом случае [2].
При полном отрыве хамстринг-мышц – показана хирургическая фиксация сухожилия к седалищной кости. После операции при отрыве хамстринг-мышц от седалищного бугра на три недели надевают специальный поясной ремень, который удерживает ногу в согнутом положении, что снижает натяжение хамстринг-мышц и облегчает их прирастание к кости[4].
Прогноз
Прогноз для выздоровления хороший. Отрывы задней группы мышц бедра и отрывные переломы седалищного бугра заживают медленно и сопровождаются высоким риском рецидива.
Осложнения
К осложнениям относятся появление кальцификатов в области седалищного бугра или при отрыве от него мышц; при этом кальцификаты начинают раздражать седалищный нерв или причиняют боль при сидении и служат показанием к хирургическому вмешательству.
Профилактика
Возможно, разминка, подготавливающая мышцу к высоким нагрузкам, в какой-то степени защищает спортсмена от отрывов мышц и отрывных переломов, однако убедительных доказательств этого пока нет.
Используемые ресурсы:
1. М.А. Страхов, А.В. Скороглядов, И.М. Костив, Н.В. Чижиков, Д.Э. Санников, И.О. Цукурова «Использование низкомолекулярных препаратов связанной гиалуроновой кислоты у спортсменов с болевым синдромом внесуставной локализации» Москва, журнал Поликлиника 2/2013 стр.54-60
2. Иан Дж. Янг. Хирургия проксимального синдрома задней поверхности бедра. Американский журнал спортивной медицины. Декабрь 2008 г. Том 36. №12. Стр.2372-2378
3. Коэн, Стивен Б. и Брэдли, Джеймс, “Острый проксимальный разрыв подколенного сухожилия» (2007). Журнал американской академии хирургов-ортопедов, июнь 2007, Том 15, № 6, 350-355
4. travmaorto.ru/147.html
 Автор: Николаева С.В.
Автор: Николаева С.В.
асс. каф. онкологии, лучевой диагностики,
лучевой терапии ВГМА им Н.Н. Бурденко
ARS-синдром.
ARS-синдром (Adduktor-Rectus-Symphysis)- это патологическое состояние сухожилий мышечного комплекса mm. adductor longus et (or) brevis, m. gracilis, дистальной части m.rectus abdominis, а также передней части m. adductor magnus в местах их прикрепления к лонной либо седалищной костям. Данный симптомокомплекс, впервые описанный болгарским врачом М.Банковым в 1958 году, следует рассматривать как проявление хронической микронестабильности переднего отдела тазового полукольца.
Этиология:
перегрузки опорно-двигательного аппарата в результате несоответствия между физической нагрузкой и возможностью компенсаторных реакций организма.
Патогенез:
длительные однотипные нагрузки, связанные с ассиметричным сокращением приводящих мышц бедер, прямых и косых мышц живота приводят к микротравматизации связочного аппарата ( синдрому перегрузки сухожилия TOS (Tendon Overuse Syndrome)) лонного сочленения с возникновением воспалительных , а затем дегенеративных изменений. Данные причины приводят к энтезопатии, тендиниту и тендомиозиту вышеуказанной локализации.

Клинические проявления:
Боль различной интенсивности в нижней части живота и в паховых областях с иррадиацией по ходу мышц; отмечается локальная болезненность при пальпации и максимальном отведении бедер и сгибании туловища с сопротивлением в местах прикрепления приводящих мышц бедер и прямой мышцы живота к лонной кости; боли, как правило, сопровождают физические нагрузки (бег, удары по мячу) и существенно ограничивают функциональные возможности человека.
Инструментальные методы обследования:
При ультразвуковом исследовании иногда визуализируются участки гиперэхогенной структуры мышечной ткани в местах прикрепления к лонной кости.
Рентгенологическая картина АРС-синдрома в случаях его затяжного течения характеризуется наличием признаков остеоходроза и остеохондрита лонного сочленения.

Стрелкой указан участок дегенеративного разрыва сухожилия m.adductor longus в месте прикрепления к лонной кости.
МРТ диагностика:

На приведенных выше изображениях определяется повышение МР сигнала в толще длинной приводящей мышцы, в месте её прикрепления к правой лобковой кости, что может соответствовать тендиниту .
Дифференциальный диагноз:
Проводят с растяжением приводящих мышц бедра, переломами костей таза, паховой грыжей, простатитом, остеомиелитом, ревматоидным артритом, остеоартрозом, первичными и метастазирующими опухолями, мочекаменной болезнью, заболеванием поясничного отдела позвоночника.
Лечение:
Консервативное лечение включает локальные инъекции кортикостероидов, нестероидную противовоспалительную медикаментозную терапию, различные виды ФЗТ-лечения (электрофорез с анестетиками, токи Бернара, лазеротерапию и сопряжено со значительным число рецидивов данного заболевания(до 80% случаев). Более положительные результаты при использовании метода экстракорпоральной ударно-волновой терапии. Оперативное лечение АРС-синдрома, заключающееся в выполнении частичной миотомии и миофасциопластике прямой мышцы живота и частичной миотомии приводящих мышц бедер.
Используемые ресурсы:
sport-travma.ru/stati/ars-sindrom/
smk-ffu.at.ua/index/0-26
koleno.kiev.ua/index.php?option=com_content&view=category&layout=blog&id=41&itemid=7
 Автор: Милованов Н.В.
Автор: Милованов Н.В.
врач-рентгенолог ООО «МРТ Эксперт», г. Москва
Источник
