Синдром напряжения в плевральной полости
Плевральный синдром – это совокупность симптомов, характерных для поражения плевральных листков (воспаление, опухоль) и (или) накопления в плевральной полости жидкости (экссудат, транссудат, кровь, гной) или газа; иногда воспаление листков плевры (сухой плеврит) предшествует появлению плевральной жидкости; кроме того, в плевральной полости могут одновременно выявляться жидкость и газ.
При сухом плеврите во время дыхания отмечается отставание пораженной половины грудной клетки, поскольку из-за выраженной болезненности больной щадит эту область. Аускультативно над пораженной половиной грудной клетки констатируется грубый шум трения плевры, одинаково громко звучащий на всем протяжении вдоха и выдоха, перекрывающий везикулярное дыхание; иногда трение плевры хорошо ощутимо при пальпации.
Скопление в плевральной полости жидкости (гидроторакс), которая может быть экссудатом, транссудатом, гноем (пиоторакс, эмпиема плевры), кровью (гемоторакс) или носить смешанный характер, сопровождается сглаженностью межреберных промежутков и даже выбуханием пораженной половины грудной клетки, отставанием при дыхании, голосовое дрожание на эту сторону не проводится. При сравнительной перкуссии определяется резкое притупление или абсолютная тупость перкуторного звука, над верхней границей которой плохо вентилируемое поджатое легкое придает ему притупленно-тимпанический оттенок. При топографической перкуссии выявляются особенности верхней границы притупления, которая, как уже говорилось, может иметь разное направление в зависимости от характера жидкости, а также значительное ограничение подвижности нижнего края поджатого легкого. Аускультативно над зоной тупости выявляется резкое ослабление везикулярного дыхания или чаще его отсутствие, выше этой зоны – ослабление везикулярного дыхания, а при косом направлении верхней линии зоны тупости (экссудативный плеврит) часть более поджатого легкого (ближе к позвоночнику) прилежит к крупным бронхам, поэтому образуется участок, где на фоне притупленно-тимпанического перкуторного звука выслушивается бронхиальное дыхание (треугольник Гарленда). При экссудативном плеврите иногда выделяют еще один небольшой участок, прилежащий к позвоночнику в нижней части зоны тупости и уже на здоровой стороне, где в результате некоторого смещения аорты определяются притупление перкуторного звука и отсутствие дыхания при аускультации (треугольник Раухфусса-Грокко).

О наличии в плевральной полости газа (пневмоторакс) свидетельствуют характерные симптомы, позволяющие диагностировать это состояние еще до рентгенографии. При осмотре и пальпации на пораженной половине грудной клетки выявляются сглаженность межреберий, отставание при дыхании, ослабление голосового дрожания. Перкуторный звук над этой зоной носит тимпанический характер, при большом пневмотораксе нижняя граница тимпанита опускается ниже обычной границы легких за свет расширения плевральных синусов.
При одновременном наличии газа и жидкости (гидропневмоторакс, пиопневмоторакс, гемопневмоторакс) перкуторно над пораженной половиной грудной клетки обнаруживается сочетание тупого (нижняя часть) и тимпанического (верхняя часть) оттенков звука.
Аускультация позволяет выявить отсутствие везикулярного дыхания (или его резкое ослабление), а при так называемом клапанном пневмотораксе, когда имеется сообщение плевральной полости и дыхательных путей, а с каждым вдохом в нее поступает новая порция воздуха, можно выслушать бронхиальное дыхание (также только на вдохе).
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
Синдром внутриплеврального напряжения — это патологическое состояние при котором повышается давление в плевральной полости, развивается коллапс легкого, смещается средостение в сторону противоположную стороне поражения.
В зависимости от патологического процесса различают внелегочное и внутрилегочное напряжение.
К внелегочному напряжению приводят осложнения деструктивной пневмонии (выпотные и гнойные плевриты, пневмоторакс, пиоторакс, пиопневмоторакс и т. д.).
Причинами внутрилегочного напряжения могут быть: острая лобарная эмфизема, острое вздутие кисты или стафилококковой буллы.
Клиническая картина.
Синдром внутриплеврального напряжения может развиться после приступа кашля. Наступает резкое ухудшение состояния. Ребенок ложится на бок, становиться беспокойным. Нарастает цианоз и одышка. Отмечается отставание в акте дыхания пораженной половины грудной клетки. При перкуссии, когда попадает воздух в плевральную полость определяется тимпанит. При накоплении биологических жидкостей (гноя и др.) – укорочение перкуторного звука.
Аускультативно – ослабленное дыхание на стороне поражения. При бронхоплевральном свище может выслушиваться свистящий шум. Развивается плевропульмональный шок (тахикардия, нитевидный пульс, снижение АД). Нарушается динамика дыхания («парадоксальное дыхание»). Через некоторое время (15- 20 мин.) может наступить относительная субкомпенсация. Уменьшается одышка, цианоз, улучшается гемодинамика. Это временное улучшение обманчивое и иногда приводит в заблуждение врачей (задерживается проведение необходимых медицинских манипуляций).
Иногда формируется клапанный механизм синдрома внутриплеврального напряжения между бронхом и плевральной полостью. Развивается напряженный пневмоторакс. Состояние резко нарушается, усиливаются цианоз, одышка. При неоказании экстренной помощи может наступить смерть.
При плеврите, ограниченом пиопневмотораксе, пиотораксе может быть подострое течение внутриплеврального напряжения, когда типичные симптомы, перечисленные выше развиваются постепенно в течение несколько часов или дней.
На рентгенографии грудной клетки на стороне поражение отмечается повышение прозрачности и отсутствие легочного рисунка (пневмоторакс). Отмечается смещение средостения в «здоровую» сторону. Для пиопневмоторакса характерно наличие горизонтального уровня в плевральной полости. При пиотораксе – гомогенное затемнение в месте поражения.
Лечение.
В зависимости от состояния госпитализация больного в хирургическое или реанимационное отделение. Транспортировка с подачей увлажненного кислорода и в возвышенном положении.
Детям з напряженным пневмотороксом необходимо провести разгрузочную плевральную пункцию. Ее проводят в вертикальном положении или полулежа (в зависимости от состояния). В месте прокола проводят местную новокаиновую анестезию 0,5% раствором новокаина (1,0-2,0 мл.).
Для прокола используется игла для плевральных пункций с надетым на резинку 10 мл шприцом. Прокол делают по верхнему краю ребра. Что бы удалить воздух пункцию делают в 3-4 межреберье по среднеключичной линии. Для удаления жидкости прокол делают в 6-7 межреберье по средней или задней подмышечной линии. Глубина прокола обычно не более 2-3 см. (зависит от толщины грудной клетки). Попадание в плевральную полость ощущается внезапным прекращением сопротивления иглы (провалом).
При напряженном пневмотораксе отмечается «симптом шприца» при котором в момент попадании иглы в плевральную полость выталкивается поршень шприца скопившимся воздухом. При отсутствии этого симптома из плевральной полости шприцем медленно удаляют воздух и жидкость, причем перед каждым его отключением резинку пережимают зажимом. При извлечении иглы кожу вокруг прокола сжимают пальцами и затем обрабатывают клеолом.
При напряженном пневмотораксе, когда есть «симптом шприца» игла оставляется с открытым наружным концом (иглу обрабатывают стерильной салфеткой) или накладывают дренаж по методу Бюлау (к резинке иглы через стеклянный переходник подсоединяют длинную резиновую трубку и клапан, сделанный из отрезанного пальца перчатки).
В госпитальных условиях после предварительной пункции выполняют контрольную рентгенографию грудной клетки и, при сохранении условий, поддерживающих пневмоторакс, больному делают торакоцентез и плевральный дренаж.
Литература: Неотложные состояния у детей, Ю.В. Вельтищев, Москва 2013 год.
Источник
Плеврит – различные в этиологическом отношении воспалительные поражения серозной оболочки, окружающей легкие. Плеврит сопровождается болями в грудной клетке, одышкой, кашлем, слабостью, повышением температуры, аускультативными феноменами (шумом трения плевры, ослаблением дыхания). Диагностика плеврита осуществляется с помощью рентгенографии (-скопии) грудной клетки, УЗИ плевральной полости, плевральной пункции, диагностической торакоскопии. Лечение может включать консервативную терапию (антибиотики, НПВС, ЛФК, физиотерапию), проведение серии лечебных пункций или дренирования плевральной полости, хирургическую тактику (плевродез, плеврэктомию).
Общие сведения
Плеврит – воспаление висцерального (легочного) и париетального (пристеночного) листков плевры. Плеврит может сопровождаться накоплением выпота в плевральной полости (экссудативный плеврит) или же протекать с образованием на поверхности воспаленных плевральных листков фибринозных наложений (фибринозный или сухой плеврит). Диагноз «плеврит» ставится 5-10% всех больных, находящихся на лечении в терапевтических стационарах. Плевриты могут отягощать течение различных заболеваний в пульмонологии, фтизиатрии, кардиологии, онкологии. Статистически чаще плеврит диагностируется у мужчин среднего и пожилого возраста.
Плеврит
Причины плеврита
Зачастую плеврит не является самостоятельной патологией, а сопровождает ряд заболеваний легких и других органов. По причинам возникновения плевриты делятся на инфекционные и неинфекционные (асептические).
Причинами плевритов инфекционной этиологии служат:
- бактериальные инфекции (стафилококк, пневмококк, грамотрицательная флора и др.);
- грибковые инфекции (кандидоз, бластомикоз, кокцидиоидоз);
- вирусные, паразитарные (амебиаз, эхинококкоз), микоплазменные инфекции;
- туберкулезная инфекция (выявляется у 20% пациентов с плевритом);
- сифилис, сыпной и брюшной тифы, бруцеллез, туляремия;
- хирургические вмешательства и травмы грудной клетки;
Плевриты неинфекционной этиологии вызывают:
- злокачественные опухоли плевры (мезотелиома плевры), метастазы в плевру при раке легкого, раке молочной железы, лимфомы, опухоли яичников и др. (у 25% пациентов с плевритом);
- диффузные поражения соединительной ткани (системная красная волчанка, ревматоидный артрит, склеродермия, ревматизм, системный васкулит и др.);
- ТЭЛА, инфаркт легкого, инфаркт миокарда;
- прочие причины (геморрагические диатезы, лейкозы, панкреатит и т. д.).
Патогенез
Механизм развития плевритов различной этиологии имеет свою специфику. Возбудители инфекционных плевритов непосредственно воздействуют на плевральную полость, проникая в нее различными путями. Контактный, лимфогенный или гематогенный пути проникновения возможны из субплеврально расположенных источников инфекции (при абсцессе, пневмонии, бронхоэктатической болезни, нагноившейся кисте, туберкулезе). Прямое попадание микроорганизмов в плевральную полость происходит при нарушении целостности грудной клетки (при ранениях, травмах, оперативных вмешательствах).
Плевриты могут развиваться в результате повышения проницаемости лимфатических и кровеносных сосудов при системных васкулитах, опухолевых процессах, остром панкреатите; нарушения оттока лимфы; снижения общей и местной реактивности организма.
Незначительное количество экссудата может обратно всасываться плеврой, оставляя на ее поверхности фибриновый слой. Так происходит формирование сухого (фибринозного) плеврита. Если образование и накопление выпота в плевральной полости превышает скорость и возможность его оттока, то развивается экссудативный плеврит.
Острая фаза плевритов характеризуется воспалительным отеком и клеточной инфильтрацией листков плевры, скоплением экссудата в плевральной полости. При рассасывании жидкой части экссудата на поверхности плевры могут образовываться шварты – фибринозные плевральные наложения, ведущие к частичному или полному плевросклерозу (облитерации плевральной полости).
Классификация
Наиболее часто в клинической практике используется классификация плевритов, предложенная в 1984 г. профессором СПбГМУ Н.В. Путовым.
По этиологии:
- инфекционные (по инфекционному возбудителю – пневмококковый, стафилококковый, туберкулезный и др. плевриты)
- неинфекционные (с обозначением заболевания, приводящего к развитию плеврита – рак легкого, ревматизм и т. д.)
- идиопатические (неясной этиологии)
По наличию и характеру экссудата:
- экссудативные (плевриты с серозным, серозно-фибринозным, гнойным, гнилостным, геморрагическим, холестериновым, эозинофильным, хилезным, смешанным выпотом)
- фибринозные (сухие)
По течению воспаления:
- острые
- подострые
- хронические
По локализации выпота:
- диффузные
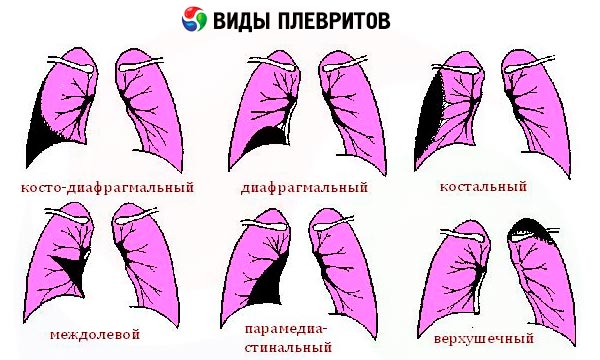
- осумкованные или ограниченные (пристеночный, верхушечный, диафрагмальный, костодиафрагмальный, междолевой, парамедиастинальный).
Симптомы плевритов
Сухой плеврит
Как правило, являясь вторичным процессом, осложнением или синдромом других заболеваний, симптомы плеврита могу превалировать, маскируя основную патологию. Клиника сухого плеврита характеризуется колющими болями в грудной клетке, усиливающимися при кашле, дыхании и движении. Пациент вынужден принимать положение, лежа на больном боку, для ограничения подвижности грудной клетки. Дыхание поверхностное, щадящее, пораженная половина грудной клетки заметно отстает при дыхательных движениях. Характерным симптомом сухого плеврита является выслушиваемый при аускультации шум трения плевры, ослабленное дыхание в зоне фибринозных плевральных наложений. Температура тела иногда повышается до субфебрильных значений, течение плеврита может сопровождаться ознобами, ночным потом, слабостью.
Диафрагмальные сухие плевриты имеют специфическую клинику: боли в подреберье, грудной клетке и брюшной полости, метеоризм, икота, напряжение мышц брюшного пресса.
Развитие фибринозного плеврита зависит от основного заболевания. У ряда пациентов проявления сухого плеврита проходят спустя 2-3 недели, однако, возможны рецидивы. При туберкулезе течение плеврита длительное, нередко сопровождающееся выпотеванием экссудата в плевральную полость.
Экссудативный плеврит
Начало плевральной экссудации сопровождает тупая боль в пораженном боку, рефлекторно возникающий мучительный сухой кашель, отставание соответствующей половины грудной клетки в дыхании, шум трения плевры. По мере скапливания экссудата боль сменяется ощущением тяжести в боку, нарастающей одышкой, умеренным цианозом, сглаживанием межреберных промежутков. Для экссудативного плеврита характерна общая симптоматика: слабость, фебрильная температура тела (при эмпиеме плевры – с ознобами), потеря аппетита, потливость. При осумкованном парамедиастинальном плеврите наблюдается дисфагия, осиплость голоса, отеки лица и шеи. При серозном плеврите, вызванном бронхогенной формой рака, нередко наблюдается кровохарканье. Плевриты, вызванные системной красной волчанкой, часто сочетаются с перикардитами, поражениями почек и суставов. Метастатические плевриты характеризуются медленным накоплением экссудата и протекают малосимптомно.
Большое количество экссудата ведет к смещению средостения в противоположную сторону, нарушениям со стороны внешнего дыхания и сердечно-сосудистой системы (значительному уменьшению глубины дыхания, его учащению, развитию компенсаторной тахикардии, снижению АД).
Осложнения
Исход плеврита во многом зависит от его этиологии. В случаях упорного течения плеврита в дальнейшем не исключено развитие спаечного процесса в полости плевры, заращение междолевых щелей и плевральных полостей, образование массивных шварт, утолщение плевральных листков, развитие плевросклероза и дыхательной недостаточности, ограничение подвижности купола диафрагмы.
Диагностика
Наряду с клиническими проявлениями экссудативного плеврита при осмотре пациента выявляется асимметрия грудной клетки, выбухание межреберных промежутков на соответствующей половине грудной клетки, отставание пораженной стороны при дыхании. Перкуторный звук над экссудатом притуплен, бронхофония и голосовое дрожание ослаблены, дыхание слабое или не выслушивается. Верхняя граница выпота определяется перкуторно, при рентгенографии легких или при помощи УЗИ плевральной полости.

КТ органов грудной клетки. Правосторонний экссудативный плеврит
При проведении плевральной пункции получают жидкость, характер и объем которой зависит от причины плеврита. Цитологическое и бактериологическое исследование плеврального экссудата позволяет выяснить этиологию плеврита. Плевральный выпот характеризуется относительной плотностью выше 1018-1020, многообразием клеточных элементов, положительной реакцией Ривольта.
В крови определяются повышение СОЭ, нейтрофильный лейкоцитоз, увеличение значений серомукоидов, сиаловых кислот, фибрина. Для уточнения причины плеврита проводится торакоскопия с биопсией плевры.
Лечение плеврита
Лечебные мероприятия при плеврите направлены на устранение этиологического фактора и облегчение симптоматики. При плевритах, вызванных пневмонией, назначается антибиотикотерапия. Ревматические плевриты лечатся нестероидными противовоспалительными препаратами, глюкокортикостероидами. При туберкулезных плевритах лечение проводится фтизиатром и заключается в специфической терапии рифампицином, изониазидом и стрептомицином на протяжении нескольких месяцев.
С симптоматической целью показано назначение анальгетиков, мочегонных, сердечно-сосудистых средств, после рассасывания выпота – физиотерапии и лечебной физкультуры.
При экссудативном плеврите с большим количеством выпота прибегают к его эвакуации путем проведения плевральной пункции (торакоцентеза) или дренирования. Одномоментно рекомендуется эвакуировать не более 1-1,5 л экссудата во избежание сердечно-сосудистых осложнений (вследствие резкого расправления легкого и обратного смещения средостения). При гнойных плевритах проводится промывание плевральной полости антисептическими растворами. По показаниям внутриплеврально вводятся антибиотики, ферменты, гидрокортизон и т. д.
В лечении сухого плеврита помимо этиологического лечения пациентам показан покой. Для облегчения болевого синдрома назначаются горчичники, банки, согревающие компрессы и тугое бинтование грудной клетки. С целью подавления кашля назначают прием кодеина, этилморфина гидрохлорида. В лечении сухого плеврита эффективны противовоспалительные средства: ацетилсалициловая кислота, ибупрофен и др. После нормализации самочувствия и показателей крови пациенту с сухим плевритом назначают дыхательную гимнастику для профилактики сращений в полости плевры.
С целью лечения рецидивирующих экссудативных плевритов проводят плевродез (введение в плевральную полость талька или химиопрепаратов для склеивания листков плевры). Для лечения хронического гнойного плеврита прибегают к хирургическому вмешательству – плеврэктомии с декорткацией легкого. При развитии плеврита в результате неоперабельного поражения плевры или легкого злокачественной опухолью по показаниям проводят паллиативную плеврэктомию.
Прогноз и профилактика
Малое количество экссудата может рассасываться самостоятельно. Прекращение экссудации после устранения основного заболевания происходит в течение 2-4 недель. После эвакуации жидкости (в случае инфекционных плевритов, в т. ч. туберкулезной этиологии) возможно упорное течение с повторным скоплением выпота в полости плевры. Плевриты, вызванные онкологическими причинами, имеют прогрессирующее течение и неблагоприятный исход. Неблагоприятным течением отличается гнойный плеврит.
Пациенты, перенесшие плеврит, находятся на диспансерном наблюдении на протяжении 2-3 лет. Рекомендуется исключение профессиональных вредностей, витаминизированное и высококалорийное питание, исключение простудного фактора и переохлаждений.
В профилактике плевритов ведущая роль принадлежит предупреждению и лечению основных заболеваний, приводящих к их развитию: острой пневмонии, туберкулеза, ревматизма, а также повышению сопротивляемости организма по отношению к различным инфекциям.
Источник
