Синдром нижней полой вены у беременных это


Во время беременности организм женщины испытывает значительную нагрузку. Увеличивается объем циркулирующей крови, появляются условия для венозного застоя.
Растущая матка сдавливает кровеносные сосуды и окружающие органы, вызывая нарушение кровоснабжения. Одним из результатов этих изменений является синдром нижней полой вены. Его скрытые проявления имеются более чем у половины женщин, а клинически он проявляется у каждой десятой беременной женщины. Тяжелые случаи этого заболевания встречаются у одной из ста беременных.
Синонимы этого состояния:
- гипотензивный синдром на спине;
- синдром аорто-кавальной компрессии;
- постуральный гипотензивный синдром;
- гипотензивный синдром беременных в положении на спине.
Почему возникает это состояние
 Синдром сдавления нижней полой вены обычно проявляется в положении беременной лежа на спине.
Синдром сдавления нижней полой вены обычно проявляется в положении беременной лежа на спине.
Нижняя полая вена – сосуд большого диаметра, по которому от ног и внутренних органов отводится венозная кровь. Она располагается вдоль позвоночника. Стенки ее мягкие, давление в венозной системе низкое, поэтому вена легко подвергается сдавлению увеличенной маткой.
Признаки такого сдавления начинают периодически возникать в третьем триместре беременности, если женщина занимает положение лежа на спине.
При сдавлении этой крупной вены затрудняется отток по ней крови к сердцу, то есть снижается венозный возврат. В результате уменьшается объем крови, проходящий через легкие по малому кругу кровообращения. Снижается насыщение крови кислородом, возникает гипоксемия.
Уменьшается сердечный выброс – количество крови, выбрасываемое сердцем в аорту. В результате малого количества крови и сниженного содержания в ней кислорода возникает нехватка этого газа во всех тканях – гипоксия. Страдают все органы женщины и плода.
Внезапно быстро падает артериальное давление, в некоторых случаях до цифр 50/0 мм рт. ст.
С другой стороны, сдавленная нижняя полая вена не может пропустить весь объем венозной крови от ног и нижней части туловища к правому предсердию. Поэтому развивается венозный застой в венах нижних конечностей.
В развитии синдрома нижней полой вены имеет значение повышение внутрибрюшного давления из-за растущей матки, подъем диафрагмы и сдавление всех магистральных сосудов брюшной полости и забрюшинного пространства. У многих беременных развивается сеть коллатералей – обходных путей венозного оттока, в результате чего рассматриваемый синдром у них не возникает.
Как проявляется состояние
Нижняя полая вена сдавливается увеличенной маткой в положении женщины лежа на спине. На больших сроках гестации или при многоводии это может происходить и в вертикальном положении тела.
Первые симптомы появляются в сроке около 25 недель. Женщине становится тяжело лежать на спине, при этом она может испытывать головокружение, ощущать нехватку воздуха, слабость. Снижается артериальное давление. В некоторых случаях возникает даже коллапс с обморочным состоянием.
В тяжелых случаях женщина через 2 – 3 минуты после поворота на спину быстро бледнеет, жалуется на головокружение и потемнение в глазах, тошноту и холодный пот. Более редкие признаки – звон в ушах, тяжесть за грудиной, чувство сильного шевеления плода.
Внезапно развивающаяся бледность и гипотония очень напоминают признаки внутреннего кровотечения, поэтому врач может ошибочно заподозрить у такой беременной отслойку плаценты, разрыв матки, инфаркт миокарда.
Появление сосудистого рисунка и варикозно измененных вен на ногах также связано с описываемым синдромом. Одним из частых проявлений этого состояния является геморрой.
Описываемое патологическое состояние приводит к гипоксии плода и нарушению его сердцебиения. Страдает развитие органов и систем будущего ребенка. Если оно проявляется во время родов, то может вызвать асфиксию плода. Доказана связь этого заболевания с преждевременной отслойкой нормально расположенной плаценты.
Что делать при этом состоянии
 Оптимальное положение беременной во время сна — лежа на левом боку.
Оптимальное положение беременной во время сна — лежа на левом боку.
Что нельзя делать в третьем триместре беременности:
- беременной женщине на сроке более 25 недель нельзя спать на спине;
- запрещено заниматься физическими упражнениями, выполняемыми лежа на спине, в том числе с напряжением мышц брюшного пресса.
Какие рекомендации может дать врач:
- рекомендуется отдыхать, лежа на левом боку или в положении полусидя;
- полезно использовать специальные подушки для беременных, которые подкладывают под спину или между ног в положении лежа на боку. Изменение положения тела помогает предотвратить сдавление сосудов брюшной полости маткой;
- для нормализации венозного оттока и улучшения гемодинамики рекомендуется рациональная физическая нагрузка, особенно ходьба. Во время ходьбы активно сокращаются мышцы голеней, что способствует продвижению венозной крови вверх;
- полезны упражнения в воде. Вода обладает компрессионным эффектом, выдавливая кровь из вен нижних конечностей;
- во время родов предпочтительнее положение лежа на левом боку или с высоко поднятым головным концом кровати.
Источник
 Синдром нижней полой вены обычно не вызывает затруднения в диагностике. Знание клинической картины опытным врачом позволяет заподозрить окклюзию нижней полой вены. Диагностический алгоритм основан на клинической картине:
Синдром нижней полой вены обычно не вызывает затруднения в диагностике. Знание клинической картины опытным врачом позволяет заподозрить окклюзию нижней полой вены. Диагностический алгоритм основан на клинической картине:
- Двусторонний симметричный отёк обеих ног
- Расширение подкожных вен в области паха и живота
- Скопление жидкости в животе.
Дифференциальный диагноз
Необходимо проводить различие с отёком на фоне хронической сердечной недостаточности и асцитом, связанным с циррозом печени. Для сердечной недостаточности характерны другие симптомы, такие как одышка, низкая толерантность к физической нагрузке. Инфаркты или мерцательная аритмия в анамнезе. Для цирроза печени более характерно скопление жидкости в животе, в то время как ноги остаются обычного объёма. Желтуха и расширение подкожных вен живота характерны для цирроза, в тоже время крупный варикоз передней брюшной стенки чаще встречается при синдроме нижней полой вены, а лечение у этих двух заболеваний разное.
Ультразвуковое исследование глубоких вен
Имея в наличии современные аппараты ультразвуковой диагностики можно достоверно оценить проходимость нижней полой вены и подвздошных вен. В зависимости от степени поражения сосуда может наблюдаться сужение или полная закупорка нижней полой вены. УЗИ может помочь с определением проходимости почечных вен и печёночного сегмента. Диагностический алгоритм включает исследование поверхностных и глубоких вен нижних конечностей, системы вен малого таза. Нередко УЗИ позволяет выявить патологию, которая привела к развитию венозного тромбоза. С помощью ультразвука возможно оценить проходимость кава-фильтра в НПВ и корректность его установки по отношению к почечным венам. Данных ультразвукового исследования обычно бывает достаточно для назначения консервативного лечения.
Если предполагается хирургическое лечение, то необходима точная визуализация поражённых венозных сегментов. Современная медицина располагает для этого большими возможностями.
МРТ – флебография
Это бесконтрастное исследование глубоких вен при помощи магнитно-резонансного томографа. В сильном магнитном поле протоны отклоняются и затем, возвращаясь в обычное положение, выделяют электромагнитный сигнал. Так как организм состоит преимущественно из воды, изучение энергии протонов позволяет выявить структуру органов и тканей. С помощью МРТ можно оценить проходимость глубоких вен нижних конечностей и брюшной полости, выявить состояние окружающих внутренних органов. Исследование позволяет не только обнаружить сосудистую патологию, но и причины её вызывающие (сдавление опухолями малого таза, почек и забрюшинного пространства).
МСКТ – флебография
Это рентгеновское контрастное исследование глубоких вен с помощью компьютерного томографа. В отличие от обычной компьютерной томографии флебография должна выполняться специально обученным персоналом, так как контраст, вводимый в подкожные вены ног должен быть чётко дозирован для лучшей визуализации проблемной области.
Флебография
Это контрастное исследование, выполняемое через введение контраста непосредственно в глубокие вены нижних конечностей к зоне хирургического интереса. Применяется перед выполнением эндоваскулярной операции в качестве окончательного метода диагностики.
Источник
Крупных полых вен в нашем организме две: верхняя отвечает за доставку венозной крови от головы и области груди к сердцу, а нижняя – от, соответственно, нижней части тела и ног. Нижняя полая вена при беременности приобретает особое значение для всех мам, даже не знакомых с венами и анатомией. Все дело в том, что после 25 недель может развиваться синдром сдавления полой вены. Он возникает, если беременная неправильно лежит или спит. Последствия у него довольно серьезные, а вот предотвратить этот синдром очень легко.
Почему развивается синдром сдавления нижней полой вены при беременности?

Чаще всего нижняя полая вена при беременности начинает страдать на сроке более 27-30 недель вынашивания, когда количество крови в организме вырастает на 1-1,5 л, а сердце и сосуды начинают испытывать высокую нагрузку.
В дополнение к этой нагрузке матка увеличивается в размерах и массе, малыш активно растет, к этому весу добавляются плацента, околоплодные воды… В среднем к родам все, что окружает и питает непосредственно ребенка, составляет примерно шесть килограмм.
И эти килограммы давят на нижнюю полую вену при беременности из-за особенностей ее расположения. Но происходит это только, когда мама ложится на спину!
Дополнительные проблемы приносит еще и изменение положения матки во время лежания на спине – она смещается вверх и давит на диафрагму. Легким и сердцу приходится работать в нелегких условиях, что замедляет кровоток к правому предсердию и процесс газообмена.
На сроке более 25 недель синдром сдавления появляется у каждой десятой беременной, что связано с особенностями венозного кровообращения, а в некоторых случаях – со склонностью к тромбообразованию.
Как проявляется синдром сдавления?
Какие признаки синдрома сдавления нижней полой вены?
- Резко снижается артериальное давление, кожа сильно бледнеет.
- При падении верхних показателей ниже 80 мм рт. ст. начинается потеря сознания – обморок.
- Если давление снижается не так сильно, ощущается нехватка воздуха, появляется одышка, начинается головокружение, предобморочное состояние, шум в ушах.
- Приступ тошноты и рвоты – тоже часть синдрома.
Как этот синдром влияет на ребенка и чем он опасен?
Ребенку тоже приходится нелегко – если у мамы в крови не хватает кислорода из-за синдрома сдавления, то ему тем более не достается. При выраженном сдавлении частота сердцебиения у него повышается до 160 уд./мин., а потом резко замедляется – это признаки острой гипоксии.
Если сдавление вены сильное и длительное, может начаться отслойка плаценты с кровотечением. Срочно нужна госпитализация!
Как лечат синдром сдавления и как его не допустить?
Избежать синдрома сдавления нижней полой вены очень просто: не лежать на спине. Надо выбирать правильную позу для сна и отдыха, привыкать к ней на ранних сроках, если обычно вы спите не на боку.
Если надо долго времени провести полулежа или лежа на спине, например, на приеме у стоматолога, обязательно договоритесь с врачом, что вам надо делать перерывы и вставать разминаться, ходить, а также чтобы он отслеживал ваше состояние и держал под рукой нашатырный спирт.
Особенно важно соблюдать осторожность при многоплодной беременности, многоводии, гипотонии, крупном ребенке и склонности к тромбообразованию – все это повышает риск гипоксии ребенка, а в некоторых случаях учитывается и в родах: лучше проводить их в более вертикальном положении, исключать лежание на спине на схватках.
А вот что касается лечения синдрома сдавления, то его не проводят. Нужно только изменить позу, и его проявления исчезают – в полой вене восстанавливается кровоток. Исключение: тромбофлебит и тромбоз. При предрасположенности они могут поражать нижнюю полую вену уже в первом триместре вынашивания.
Российский медико-биологический вестник имени академика И.П. Павлова приводит данные исследования российских ученых об эффективности консервативного лечения тромбофлебита нижней полой вены у беременных с применением эластической компрессии, прямых антикоагулянтов, препаратов, улучшающих микроциркуляцию.
Использованы фотоматериалы Shutterstock
Источник
Нарушение оттока крови в крупных венах может привести к развитию отеков, ухудшению кровоснабжения органов и более тяжелым последствиям. Так, синдром нижней полой вены часто проявляется отечностью нижних конечностей, половых органов и передней брюшной стенки. Коррекция кровотока при такой болезни проводится с помощью оперативных вмешательств и медикаментозной терапии.
Что это такое – синдром нижней полой вены
Данный синдром – это аномалия, характеризующаяся нарушением оттока крови в сосуде. Некоторые врачи считают, что это состояние не является болезнью. Осложнения возникают в случае, если нарушение оттока крови не компенсируется другими сосудами. В тяжелых случаях возможно затруднение кровоснабжения органов малого таза и брюшной полости. Заболевание почти всегда приводит к развитию отеков.
Синдром нижней полой вены может вызывать отеки у беременных женщин.
Нижняя полая вена — это самый крупный кровеносный сосуд организма, собирающий кровь из органов и тканей нижней части тела. Венозная кровь поступает в правое предсердие, транспортируется в легкие и обогащается кислородом. Нарушение оттока крови в сосуде чаще всего возникает у беременных женщин. Это может быть своеобразным расстройством адаптации сердечно-сосудистой системы к увеличению матки. При многоплодной беременности риск развития болезни высокий.
Причина сдавливания
Наиболее распространенной причиной развития синдрома нижней полой вены является тромбоз сосуда. Сгустки крови, нарушающие проходимость, возникают на разных уровнях. Обуславливать такое расстройство могут заболевания и естественные состояния.
Факторы риска:
- Вынашивание крупного плода или многоплодие. При этом значительно увеличивается нагрузка на вены нижней части тела женщины.
- Нарушение свертываемости крови. Образовавшиеся сгустки приводят к сужению просвета сосуда и ухудшению оттока крови.
- Злокачественные или доброкачественные опухоли брюшной полости и малого таза. Новообразования могут врастать в стенку сосуда и отягощать течение болезни.
- Врожденные аномалии нижней полой вены. Это может быть сужение просвета сосуда или другое нарушение структуры органа.
Механизм развития заболевания можно определить только с помощью инструментальной диагностики.
Симптомы у беременных
Клинические проявления синдрома зависят от степени сужения сосуда, уровня возникновения окклюзии, компенсаторных возможностей и других факторов. Многие пациенты не имеют жалоб, а заболевание обнаруживается случайно во время плановых обследований. При значительном нарушении оттока крови возникают осложнения. Последствия заболевания наиболее опасны для беременных женщин.
Возможные признаки:
- отечность живота и нижних конечностей;
- боли в области живота и поясницы;
- тошнота, рвота и диарея;
- нарушение мочеиспускания и дефекации.
Изучение симптомов помогает врачу поставить диагноз. Для определения причины развития синдрома нижней полой вены назначается ультразвуковое обследование, компьютерная томография и биохимический анализ крови.
Как проводится лечение при беременности
Алгоритмы коррекции болезни не утверждены. Схема медикаментозной терапии зависит от тяжести состояния пациента, возникших осложнений и предполагаемой причины заболевания.
Методы коррекции:
- тромболизирующие препараты;
- оперативное вмешательство;
- физиотерапия.
Надежность хирургических методов коррекции остается под вопросом. Четкие клинические рекомендации отсутствуют. При сопутствующих заболеваниях сердечно-сосудистой системы операция не проводится.
Таким образом, синдром нижней полой вены характеризуется нарушением оттока крови от органов нижней части тела. Патология чаще всего формируется у женщин, вынашивающих ребенка.
Читайте также: почему беременным нельзя спать на спине
Источник
Общие сведения
Синдром сдавления нижней полой вены (СНПВ, синдром аорто-кавальной компрессии, постуральный гипотензивный синдром, гипотензивный синдром на спине) — одно из наиболее частых нарушений гемодинамики, выявляемых при беременности. По данных разных авторов, в III семестре субклинические проявления расстройства разной степени выраженности определяются у 70% беременных, при этом лишь около 10% пациенток жалуются на нарушения самочувствия. Актуальность своевременной диагностики СНПВ связана с повышенным риском прерывания гестации и возникновения других серьезных акушерских осложнений, сопровождающихся нарушением нормального развития ребенка и ростом перинатальной смертности.
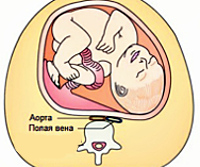
Синдром нижней полой вены при беременности
Причины
Аорто-кавальная компрессия при гестации обычно вызывается механическим сдавливанием венозных сосудов увеличенной маткой и общим повышением внутриабдоминального давления. Крайне редко кровоток в нижней полой вене нарушается из-за сочетания беременности с другими причинами — врожденным сужением, тромбофлебитом, объемными неоплазиями органов брюшной полости, забрюшинного пространства, заболеваниями печени. К концу беременности масса матки увеличивается в 10-20 раз, вес плода достигает 2,5 кг и более, объем околоплодной жидкости составляет 1-1,5 л. В результате эластичная сосудистая стенка при положении пациентки на спине испытывает давление 6-7 кг, что приводит к уменьшению просвета вены.
Хотя такая ситуация возникает практически у всех беременных, типичная клиническая картина СНПВ наблюдается лишь у 9-10% больных, еще у 17-20% женщин заболевание протекает субклинически. В ходе исследований специалисты в сфере акушерства и гинекологии установили, что вероятность развития расстройства при беременности повышают следующие предрасполагающие факторы:
- Недостаточность коллатерального кровообращения. В норме для компенсации нарушенного кровотока в системе НПВ формируется сеть паравертебральных и безымянных венозных сплетений, обеспечивающих сброс крови выше места компрессии или в верхнюю полую вену. При недостаточном развитии коллатералей или их ускоренной редукции под влиянием неустановленных причин возникает гипотензивный постуральный синдром.
- Недифференцированная дисплазия соединительной ткани. При генетически обусловленном нарушении синтеза коллагена и его пространственной организации средняя оболочка вен менее устойчива к внешней компрессии. Ситуация усугубляется гестационной гормональной перестройкой. Повышение концентрации прогестерона в 10 раз и более приводит к расслаблению гладкомышечных волокон наружной оболочки полой вены.
- Патологическая гестация. НПВ сильнее сдавливается при многоплодной беременности, многоводии, вынашивании крупного плода, возникшем на фоне резус-конфликта, врожденных аномалий ребенка, экстрагенитальных заболеваний (сахарного диабета, кардиопатологии) и др. Почти треть беременных с СНПВ страдают вегетососудистой дистонией, 15% — артериальной гипертензией, 17% — гестозами, 22% имеют избыточную массу тела.
Патогенез
При кавальной компрессии усложняется отток крови от нижних конечностей, брюшных и тазовых органов. Сокращается венозный возврат, соответственно, в легочные альвеолы поступает меньше крови, снижается ее оксигенация, формируется гипоксемия. Одновременно падает сердечный выброс и зависящее от него сосудистое давление. Из-за поступления в системный кровоток меньшего количества крови, недостаточно насыщенной кислородом, в различных органах беременной и ребенка развивается тканевая гипоксия. Часть плазмы депонируется в сосудистом русле нижних конечностей и рыхлых тканей гениталий, что способствует варикозному расширению вен.
Симптомы СНПВ при беременности
У двух третей пациенток расстройство протекает бессимптомно или с усилением двигательной активности плода при изменении положения тела женщины. Признаки постуральной гипотензии обычно впервые возникают на 25-27 неделях гестации. Патологическая симптоматика проявляется спустя 2-3 минуты после того, как беременная легла на спину, и достигает максимума на протяжении 10 минут. Крайне редко СНВП наблюдается в сидячем положении. Более половины пациенток с клинически выраженным нарушением предъявляют жалобы на головокружение, чувство нехватки воздуха, затруднение дыхания, внезапную слабость, учащение сердцебиения, более частые и сильные шевеления. 37% больных испытывают спонтанное желание перевернуться на бок, встать. Иногда возникает прекардиальная боль, шум или звон в ушах, искры перед глазами, выпадение полей зрения, беспокойство, страх. У 1-3% пациенток отмечается значительное падение АД (до 80 мм рт. ст. и ниже), приводящее к обмороку. Симптоматика быстро исчезает после изменения положения тела.
Осложнения
Диагностика
Синдром нижней полой вены при беременности обычно диагностируют на основании снижения АД и характерной симптоматики, возникающей в положении женщины на спине. При подозрении на субклиническое течение расстройства назначают комплексное обследование, позволяющее выявить изменения гемодинамики и нарушения кровоснабжения плода. Для подтверждения диагноза рекомендованы:
- Эхокардиография. В ходе ЭхоКГ-исследования оценивается изменение показателей при повороте беременной с левого бока на спину. О наличии скрытого постурального гипотензивного синдрома свидетельствует падение на 15-20% ударного объема, минутного объема крови, сердечного индекса, учащение ЧСС, нарушение других показателей, отображающих нагнетательную функцию сердца.
- Допплерография. Результаты УЗДГ маточно-плацентарного кровотока также оценивают с учетом положения тела пациентки. При повороте женщины на спину в результате кавальной компрессии индекс резистивности (ИР) в пуповинной артерии в 1,15-1,29 раза превышает нормативные показатели. Одновременно на 10-19% снижается ИР в обеих маточных артериях.
- Интегральная реография. Неинвазивная регистрация изменения сопротивления тканей высокочастотному току позволяет быстро оценить кровенаполнение сосудистого русла. Реографическое определение ударного и минутного объемов крови, ЧСС, сердечного индекса подтверждает результаты эхокардиографического исследования или при необходимости заменяет его.
С учетом повышенного риска возникновения гипоксии плода рекомендован динамический мониторинг его состояния с помощью КТГ, фонокардиографии. По показаниям выполняется спектрофотометрический анализ газового состояния крови женщины и в исключительных случаях — ребенка. Обычно этот метод выявляет снижение парциального давления кислорода, повышение парциального давления углекислого газа и признаки метаболического ацидоза.
Дифференциальная диагностика проводится с другими расстройствами, при которых сдавливается нижняя полая вена, — стенозом, тромбозом, неоплазиями печени, поджелудочной железы, матки, яичников, почек, мочевого пузыря, забрюшинных лимфоузлов, ретроперитонеальным фиброзом, синдромом Бадда-Киари с ростом тромба в нижнюю полую вену. Исключают патологические состояния, способные спровоцировать коллапс: вегетососудистую дистонию, артериальную гипотензию вследствие пищевого или медикаментозного отравления, острой инфекции, аритмии, сердечной недостаточности. По показаниям пациентку консультирует кардиолог, флеболог, гастроэнтеролог, гепатолог, уролог, онколог.
Лечение СНПВ при беременности
Как правило, постуральная гипотензия, вызванная кавальной компрессией, проходит самостоятельно при повороте пациентки на бок или вставании. Беременным с клиническими признаками расстройства следует спать на левом боку с подкладыванием между ног или под верхнюю ногу подушки. Некоторые женщины лучше чувствуют себя при отдыхе в полусидячем положении. Для уменьшения венозного застоя и улучшения гемодинамических показателей показаны умеренные физические нагрузки — ходьба, упражнения в воде, йога для беременных. При возникновении внутриутробной гипоксии назначаются препараты, улучшающие кровоток в маточно-плацентарном комплексе.
Наличие СНПВ необходимо учитывать при планировании метода родоразрешения. При отсутствии акушерских и экстрагенитальных показаний к кесареву сечению пациенткам рекомендованы естественные роды в вертикальном положении стоя, сидя или на корточках. Это позволяет существенно уменьшить риск гипоксии плода. Если женщина настаивает на традиционном способе родовспоможения, ее укладывают на левый бок, а в период изгнания переводят на родильное кресло с высоко поднятым головным концом. При оперативном родоразрешении кавальная компрессия чаще провоцирует критические нарушения гемодинамики, о чем важно помнить при подготовке и в ходе вмешательства.
Прогноз и профилактика
Исход беременности и родов при своевременном выявлении СНПВ является благоприятным и становится серьезным только при несоблюдении пациенткой рекомендаций акушера-гинеколога по коррекции образа жизни. С профилактической целью всем беременным после 25 недели показаны отказ от сна и отдыха на спине, снижение избыточного веса, достаточная двигательная активность для поддержания нормальной гемодинамики. Женщинам с многоводием, многоплодием, ожирением, варикозом нижних конечностей, половых органов при появлении признаков внутриутробной гипоксии ребенка (учащении или замедлении шевелений, изменении их интенсивности) для профилактики возможных осложнений необходимо пройти обследование для исключения скрытых форм постуральной гипотензии на спине.
Источник
