Синдром обкрадывания у больных со стенокардией
Феномен межкоронарного обкрадывания. Причины повышения потребления кислорода миокардом.Феномен межкоронарного обкрадывания характеризуется следующими признаками В период ФН большая часть крови идет «туда, где легче», т е вне зон сужений коронарных артерий, и кровоток в пораженных (стенозом или спазмом) артериях снижается. Развивается феномен межкоронарного «обкрадывания». У больных Ст при ФН происходит (в результате вазодилатации) усиление кровотока в непораженных коронарных артериях, что сопровождается снижением его в пораженной зоне и развитием ишемии миокарда дистальнее участков стеноза. Дипиридамол в больших дозах может усиливать проявления этого феномена (ИБС дипиридамолом не лечат, но используют его для улучшения МЦК). Менее значимые причины развития приступа стенокардии гипотония, ХСН, укорочение диастолы при тахиаритмии, гемодинамически неэффективная брадикардия Причины, повышающие потребление кислорода миокардом: активация САС (повышенный выброс норадреналина из окончаний адренергических нервов) в ответ на психоэмоциональный или физический стресс (например, умственный стресс или гнев могут заметно повысить адренергический тонус и АД, снизить вагальную активность), избыточные метаболические потребности, вызванные тахикардией любого генеза, тиреотоксикозом или инфекцией с высокой лихорадкой, холодный воздух – за счет повышения периферического сопротивления сосудов увеличивается нагрузка на миокард, необходимая для поддержания адекватной перфузии, нарушения рецепторного и регуляторного аппарата сердца. Причины, интенсифицирующие работу миокарда: нарушение регуляторного аппарата сердца, аритмии, АГ, высокое конечно-диастолическое давление (КДД) в ЛЖ, выраженная ГЛЖ (аортальный стеноз), дилатация ЛЖ, повышение напряжения его стенки
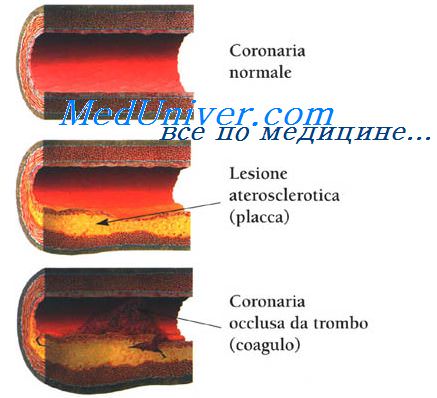
Причины, снижающие поступление кислорода: анемия (сердце усиливает сокращения, чтобы компенсировать снижения ОЦК, обычно изменения интервала ST—T возникают при уменьшении концентрации гемоглобина (Нb) до 70 г/л и ниже), аортальный стеноз или недостаточность, нарушение функции Нb, гипоксемия (пневмония, хроническая обструктивная болезнь легких — ХОБЛ, синдром ночного апноэ), легочная гипертензия (ЛГ) и интерстициальный легочный фиброз В результате комбинации всех этих факторов формируется ишемия миокарда, которая клинически проявляется стабильной стенокардии или нестабильной стенокардии. НСт входит в понятие острый коронарный синдром (ОКС) Это не диагноз, а первичная оценка ситуации при встрече с больным, когда имеется группа симптомов, позволяющих подозревать ИМ или НСт или ВСС Патофизиология острого коронарного синдрома охватывает сложный процесс — разрыв бляшки, активация и агрегация тромбоцитов в зоне повреждения, приводящие к развитию тромбоза, дисфункции эндотелия и спазму коронарной артерии. Разрыв атеросклеротической бляшки, богатой липидами, — общий начальный признак нестабильной стенокардии, ИМ с повышением интервала ST и без такового Разрыв бляшки приводит к откладыванию в этом месте тромбоцитов, а затем инициируется каскад свертывания и формирование тромба. К факторам, обусловливающим нестабильность бляшки, относят активацию лимфоцитов и макрофагов, усиление воспаления. Определенную роль играет инфицирование хламидией (пневмонии). Разрыв бляшки обусловливает появление клинических симптомов, но не всегда ведет к развитию ИМ Образование тромба первоначально связано с контактом циркулирующих тромбоцитов с содержимым бляшки, что приводит к адгезии и агрегации тромбоцитов и в итоге—к образованию тромба. Активация тромбоцитов стимулирует изменение конформации гликопротеинового рецептора IIb/IIIa на их поверхности, что способствует дальнейшей активации и агрегации тромбоцитов. Эффектом этого будет значительный рост образования тромбина, вызывающего дальнейшее увеличение и стабилизацию тромба. – Также рекомендуем “Изменения коронарных артерий при стенокардии. Вторичные причины стенокардии напряжения.” Оглавление темы “Ишемическая болезнь сердца. Внезапная смерть. Стенокардия.”: |
Источник
- 1. 170 в мин;
- 2. 175 в мин;
- 3. 180 в мин;
- 4. 140 в мин;
- 5. менее 120 в мин.
- 1. повышение АД до 160 мм рт.ст.;
- 2. повышение АД до 170 мм рт.ст.;
- 3. повышение АД до 180 мм рт.ст.;
- 4. повышение АД до 200 мм рт.ст.;
- 5. повышение АД до 220 мм рт.ст.
- 1. тринитраты;
- 2. мононитраты;
- 3. динитраты;
- 4. β-адреноблокаторы;
- 5. вазодилататоры.
- 1. снижения числа рецепторов к нитратам в миоцитах;
- 2. интенсификации образования свободных радикалов;
- 3. повышения агрегации тромбоцитов;
- 4. снижения уровня эндотелий-релаксирующего фактора.
- 1. пиндолол (вискен)
- 2. пропранолол
- 3. транзикор (окспренолол)
- 4. целипролол
- 5. надолол (коргард)
- 1. дипиридамол;
- 2. обзидан;
- 3. корватон;
- 4. изосорбид-динитрат.
- 1. дипиридамол;
- 2. гепарин;
- 3. фенилин;
- 4. стрептодеказа;
- 5. корватон.
- 1. консервативная терапия коронаролитическими препаратами;
- 2. транслюминальная ангиопластика коронарных артерий;
- 3. разрушение атероматозной бляшки режущим баллоном;
- 4. операция аорто-коронарного шунтирования;
- 5. пересадка сердца.
- 1. патологический зубец Q;
- 2. конкордантный подъем сегмента ST;
- 3. низкий вольтаж зубца Р в стандартных отведениях.
- 1. креатинфосфокиназа;
- 2. лактатдегидрогеназа;
- 3. аминотрансферазы;
- 4. щелочная фосфатаза.
- 1. диффузный гиперкинез;
- 2. диффузный гипокинез;
- 3. локальный гипокинез;
- 4. локальный гиперкинез.
- 1. тромболитическая терапия;
- 2. дигитализация;
- 3. терапия антагонистами кальция.
- 1. гипотензия;
- 2. анафилактический шок;
- 3. геморрагический шок;
- 4. гематурия;
- 5. все перечисленное.
- 1. артериальная гипотензия;
- 2. пульсовое давление более 30 мм рт.ст.;
- 3. брадикардия;
- 4. олигурия;
- 5. правильно 1 и 4.
- 1. мезатон;
- 2. допамин;
- 3. преднизолон;
- 4. бикарбонат натрия;
- 5. правильно 2, 3, 4.
- 1. частота желудочковых комплексов более 120 в мин;
- 2. отсутствие зубцов Р;
- 3. наличие преждевременных комплексов QRS;
- 4. укорочение интервалов PQ;
- 5. наличие дельта-волны.
- 1. преждевременный комплекс QRS;
- 2. экстрасистолический комплекс QRS расширен, деформирован;
- 3. наличие полной компенсаторной паузы;
- 4. измененный зубец Р перед экстрасистолическим комплексом;
- 5. правильно 1, 2, 3.
- 1. преждевременный комплекс QRS;
- 2. экстрасистолический комплекс похож на основной;
- 3. наличие неполной компенсаторной паузы;
- 4. наличие деформированного зубца Р перед экстрасистолическим комплексом;
- 5. правильно все.
- 1. гипертрофическая кардиомиопатия;
- 2. митральный стеноз;
- 3. тиреотоксикоз;
- 4. миокардит;
- 5. правильно 2 и 3.
- 1. желудочковая экстрасистолия;
- 2. фибрилляция желудочков;
- 3. мерцательная аритмия;
- 4. атриовентрикулярная блокада.
- 1. ритмилен;
- 2. финоптин;
- 3. гилуритмал;
- 4. кордарон;
- 5. все перечисленное.
- 1. ритмилен;
- 2. дигоксин;
- 3. финоптин;
- 4. гилуритмал.
- 1. тромбоэмболический синдром;
- 2. инфаркт миокарда;
- 3. гипертонический криз.
- 1. мерцательная аритмия;
- 2. ранняя желудочковая экстрасистолия;
- 3. групповые желудочковые экстрасистолы;
- 4. политопные желудочковые экстрасистолы;
- 5. наджелудочковые экстрасистолы.75. Какие признаки характерны для синдрома слабости синусового узла?
- 6. желудочковые экстрасистолы;
- 7. синоаурикулярная (синоатриальная) блокада;
- 8. атриовентрикулярная блокада.
- 1. дигоксин;
- 2. анаприлин;
- 3. новокаинамид;
- 4. кордарон.
- 1. кардиогенный шок;
- 2. отек легких;
- 3. фибрилляция желудочков;
- 4. разрыв сердца;
- 5. асистолия.
- 1. существенно не изменяется;
- 2. увеличивается;
- 3. уменьшается.
- 1. значительно усиливается;
- 2. незначительно усиливается;
- 3. не изменяется;
- 4. исчезает;
- 5. уменьшается.
- 1. систолический шум на верхушке сердца, усиливающийся на выдохе;
- 2. акцент и раздвоение II тона над аортой;
- 3. систолический шум на верхушке сердца, усиливающийся на вдохе;
- 4. дополнительный высокочастотный тон в диастоле, отстоящий от II тона на 0, 07-0, 12 сек.
- 1. отклонение пищевода по дуге большого радиуса;
- 2. отклонение пищевода по дуге малого радиуса;
- 3. увеличение левого желудочка;
- 4. расширение восходящей аорты.
- 1. головокружения и обмороки;
- 2. сжимающие боли за грудиной при ходьбе;
- 3. кровохарканье.
- 1. ревматизм;
- 2. инфекционный эндокардит;
- 3. ревматоидный артрит;
- 4. муковисцидоз.
- 1. больным с отсутствием симптомов при трансаортальном максимальном систолическом градиенте давления более 50 мм рт. ст и площади аортального отверстия менее 0, 75 см;
- 2. больным в возрасте не старше 60 лет.
- 1. ревматизм;
- 2. инфекционный эндокардит;
- 3. аномалия Эбштейна;
- 4. травма;
- 5. все перечисленное.
- 1. асцит;
- 2. гепатомегалия;
- 3. отеки;
- 4. пансистолический шум над мечевидным отростком;
- 5. все перечисленное.
- 1. плевральный выпот;
- 2. высокое стояние диафрагмы;
- 3. дилатация правых отделов сердца;
- 4. все перечисленное.
- 1. усиление I тона на верхушке сердца;
- 2. тон открытия митрального клапана;
- 3. апикальный систолический шум, связанный с I тоном;
- 4. мезодиастолический шум;
- 5. все перечисленное.
- 1. ослабление I и II тонов сердца;
- 2. четвертый тон;
- 3. аортальный тон изгнания;
- 4. систолический и протодиастолический шум;
- 5. все перечисленное.
- 1. расширения полости левого желудочка и фиброзного кольца при гемодинамических перегрузках;
- 2. неполного смыкания створок митрального клапана вследствие их органического изменения;
- 3. дисфункции папиллярных мышц;
- 4. разрыва хорды;
- 5. кальциноза клапанного кольца в пожилом возрасте.
- 1. систолический шум у основания сердца;
- 2. хлопающий I тон;
- 3. мезодиастолический шум;
- 4. систолический шум на верхушке.
- 1. высокочастотный систолический шум, непосредственно примыкающий к I тону;
- 2. тон открытия митрального клапана;
- 3. громкий I тон.
- 1. диастолический шум на верхушке;
- 2. систоло-диастолический шум;
- 3. шум Флинта;
- 4. систолический шум на верхушке;
- 5. шум Грехема-Стилла.
- 1. пульсация печени;
- 2. астеническая конституция;
- 3. увеличение сердца влево;
- 4. систолическое дрожание во II межреберье справа;
- 5. дрожание у левого края грудины.
- 1. диффузный цианоз кожных покровов;
- 2. акроцианоз;
- 3. бледность кожных покровов;
- 4. симптом Мюссе;
- 5. «пляска каротид».
- 1. недостаточность аортального клапана;
- 2. стеноз устья аорты;
- 3. недостаточность митрального клапана;
- 4. стеноз митрального клапана;
- 5. недостаточность трикуспидального клапана.
- 1. не изменяется;
- 2. увеличивается;
- 3. уменьшается.
- 1. ревматизм;
- 2. инфекционный эндокардит;
- 3. сифилис;
- 4. атеросклероз аорты;
- 5. все перечисленные.
- 1. лихорадка, анемия, спленомегалия, плеврит, альбуминурия, креатинемия;
- 2. лихорадка, анемия, спленомегалия, протодиастолический шум у основания сердца, гематурия, креатинемия;
- 3. лихорадка, анемия, спленомегалия, желтуха, ретикулоцитоз, микросфероцитоз;
- 4. лихорадка, панцитопения, гепатоспленомегалия, асцит, желтуха, носовые кровотечения;
- 5. лихорадка, потливость, кожный зуд, увеличение лимфоузлов, гепатоспленомегалия.
- 1. ультразвуковое исследование часто позволяет выявить вегетации;
- 2. вегетации обнаруживаются даже в тех случаях, когда лечение было успешным;
- 3. эхокардиография и допплеровское исследование позволяют выявить изменения гемодинамики;
- 4. все верно.
- 1. пенициллин;
- 2. пенициллин+аминогликозиды;
- 3. цефалоспорины;
- 4. цефалоспорины+аминогликозиды;
- 5. хирургическое лечение.
Источник
М.В. КУЗНЕЦОВА, к.м.н., завотделением дневной стационар, врач высшей категории, ГНИЦ профилактической медицины
Ишемическая болезнь сердца (ИБС) в течение многих лет является главной причиной смертности населения во многих экономически развитых странах. В настоящее время сердечно-сосудистые заболевания (ССЗ) играют решающую роль в эволюции общей смертности в России. Смертность от ССЗ в России в 2013 г. составила 857 случаев на 100 тыс. жителей. Из этого числа почти 50% приходится на смерть от ИБС. Проблема лечения и облегчения клинических проявлений этих заболеваний является одним из приоритетных вопросов современной кардиологии.
ИБС протекает как в острой, так и в хронической форме. Это внезапная коронарная смерть, стенокардия (напряжения, нестабильная, впервые возникшая, прогрессирующая. Ранняя постинфарктная или постоперационная, спонтанная – вазоспастическая, вариантная, Принцметала), безболевая ишемия миокарда, кардиальный Х-синдром — микроваскулярная стенокардия, острый инфаркт миокарда, постинфарктный кардиосклероз, сердечная недостаточность, нарушения ритма и проводимости.
Статистика утверждает, что наиболее распространенный вариант ИБС – стенокардия (название заболевания происходит от греческих слов «stenos» и «kardia», что дословно переводится как сужение или сдавливание сердца). Она может быть стабильной и нестабильной. Различают стенокардию напряжения, возникающую при возрастающей в разы психофизической нагрузке, и стенокардию покоя. Опасный вариант течения – «немая» стенокардия, когда в клинической картине отсутствует типичный болевой синдром, пациент предъявляет жалобы на чувство онемения в руке, одышку при физической нагрузке.
По данным ГНИЦПМ, в РФ почти 10 млн трудоспособного населения страдают ИБС, более трети из них имеют стенокардию напряжения. Частота стенокардии увеличивается с возрастом: у женщин с 0,1–1% в возрасте 45–54 лет до 10–15% в 65–74 года, у мужчин — с 2–5% в 45–54 года до 10–20% в 65–74 года. В большинстве европейских стран распространенность стенокардии 20 000–40 000 на 1 млн населения. По данным Фремингемского исследования, стенокардия напряжения служит первым симптомом ИБС у мужчин в 40,7% случаев и в 56,5% у женщин.
Как показало международное исследование ATP-Survey (Angina Treatment Patterns), проведенное в 2001 г. в 9 странах Европы (в т. ч. в 18 центрах России), среди российских пациентов преобладали больные со стенокардией II–III ФК. Важно, что в популяции только около 40–50% всех больных знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50–60% заболевание остается нераспознанным. Больные с диагнозом стабильной стенокардии умирают от ИБС в 2 раза чаще, чем не имеющие этого заболевания. Данные ГНИЦПМ утверждают, что мужчины, страдающие ИБС, живут в среднем на 8 лет меньше в сравнении с теми, у кого данная патология отсутствует.
Согласно результатам Фремингемского исследования, у больных стабильной стенокардией риск развития нефатального инфаркта миокарда и смерти от ИБС в течение 2 лет составляет соответственно: 14,3 и 5,5% у мужчин и 6,1 и 3,8% у женщин.
Стенокардия возникает, если работа сердца и потребность миокарда в кислороде превышают способность коронарных артерий снабжать соответствующие участки миокарда достаточным количеством насыщенной кислородом крови. Считают, что боль при стенокардии — непосредственное проявление ишемии миокарда, приводящей к накоплению в сердечной мышце недоокисленных метаболитов. По мере развития ишемии миокарда снижается рН крови в коронарном синусе, происходит потеря внутриклеточного калия, а вместо утилизации лактата начинается его повышенная выработка. Появляются патологические изменения ЭКГ, нарушается механическая производительность желудочков. Во время приступа стенокардии диастолическое давление в полости ЛЖ часто повышается, иногда настолько, что возникает легочный застой или развивается одышка.
Главными факторами, определяющими потребность миокарда в кислороде, являются частота сердечных сокращений (ЧСС), систолическое напряжение или систолическое АД и сократимость миокарда. Возрастание любого из перечисленных показателей на фоне сниженного коронарного кровотока способно вызвать приступ стенокардии. Так, физическое напряжение у больного с критической степенью стеноза коронарной артерии вызывает приступ стенокардии, купирующийся в покое. Во время приступа, спонтанно возникающего в покое, субъективное ощущение боли обычно сопровождается некоторым учащением сердечных сокращений и повышением АД, иногда значительным. Если приступ не устранен, эти сдвиги представляют основу для включения потенциально опасной биологической обратной связи: чем выше АД и ЧСС, тем больше несоответствие между потребностью миокарда в кислороде и степенью ее удовлетворения.
Стенокардия у большинства больных обусловлена критическим уменьшением просвета коронарных артерий вследствие атеросклероза.
Течение стенокардии во многом зависит от тяжести и темпов прогрессирования поражения коронарных сосудов, лежащего в основе коронарной недостаточности. В одних случаях функциональный класс стенокардии может в течение многих лет оставаться неизменным, в других наблюдается медленное, но постоянное нарастание симптоматики. Стенокардия любого функционального класса, как и впервые возникшая, может по не всегда известным причинам внезапно приобрести быстропрогрессирующее течение и завершиться инфарктом миокарда.
Наиболее типичное проявление стенокардии – дискомфорт или болевой синдром, который заставляет пациента обратиться к врачу.
Характеристики дискомфорта, связанного с ишемией миокарда (стенокардией) могут быть разделены на четыре категории: локализация, характер, продолжительность, связь с нагрузками и другими обостряющими и устраняющими факторами.
При стенокардии напряжения болевой приступ возникает во время физической (иногда эмоциональной) нагрузки и обычно проходит через 1–2 мин после ее прекращения. Продолжительность тяжелого приступа может достигать 20–30 мин, при большей его длительности, как правило, развиваются очаговые дистрофические или некротические поражения миокарда. В подавляющем большинстве случаев боль локализуется глубоко за грудиной, чаще всего на уровне верхней трети тела грудины. Иногда зона наиболее сильной боли смещена несколько влево или вправо от срединной линии. Больные определяют боль как сжимающую, давящую, иногда как ломящую, распирающую или жгучую. Интенсивность боли различна: от труднопереносимой до едва выраженной, сравнимой с ощущением дискомфорта. Иррадиация боли наблюдается не всегда; в типичных случаях боль иррадиирует в левое плечо, левую руку, надплечье (менее характерна правосторонняя иррадиация) либо в шею, нижнюю челюсть, межлопаточное пространство. Редко отмечается нетипичная иррадиация боли — в эпигастрий, левую половину чревной области. В момент возникновения приступа больной, как правило, замирает; если боль возникла при ходьбе, он останавливается. Чаще это ходьба вверх, под «уклон», или против ветра, или в холодную погоду. Объективно при тяжелом приступе могут наблюдаться гиперемия или бледность лица, появление на нем капелек пота, иногда усиленное потоотделение на туловище, небольшая тахикардия, некоторое повышение или снижение АД, расширение зрачков. Одышка может сопровождать стенокардию. Дискомфорт в груди может также сопровождаться такими симптомами, как усталость или головокружение, тошнота, жжение, беспокойство или чувство обреченности. Одышка может быть единственным симптомом стабильной стенокардии, что может вызывать затруднение при верификации диагноза и требовать проведения дифференциальной диагностики с бронхолегочной болезнью.
Обострение симптомов после обильной еды или после пробуждения утром – это классические признаки стенокардии. Стенокардия может быть снижена дальнейшими упражнениями (walk-through стенокардия) или на второй нагрузке (разминка стенокардии). Порог стенокардии и, следовательно, симптомы могут значительно варьировать день ото дня и даже в течение одного дня.
Следует отметить, что существуют некоторые сложности при верификации диагноза стенокардии. Так, у пожилых людей только в 50% случаев диагностируют классическую форму стабильной стенокардии. Чаще эквивалентом болевого синдрома становится одышка. Снижение физической активности — причина того, что больные не достигают порога, когда возникает боль. Немаловажную роль в диагностике играет снижение памяти и наличие сопутствующих заболеваний. У женщин часто возникают кардиалгии, которые, выступая на передний план, затрудняют диагностику стенокардии и определение ее функционального класса. У 50% больных сахарным диабетом отсутствует классическая форма стабильной стенокардии, заболевание часто протекает бессимптомно. Хроническая рефрактерная стенокардия — тяжелая стенокардия, рефрактерная к полноценной лекарственной терапии, возникающая у больных, которым противопоказано или затруднено проведение внутрисосудистых вмешательств или коронарного шунтирования. Рефрактерная стенокардия соответствует стенокардии III–IV ФК по классификации Канадского кардиологического общества.
Существует несколько клинических форм стабильной стенокардии: ранняя утренняя стенокардия, возникающая в период с 6 до 11 ч, обусловленная активацией симпатической нервной системы при учащении ЧСС и повышении АД; стартовая стенокардия вследствие повышения потребности миокарда в кислороде без предварительного включения коллатералей; стенокардия после пищеварения, связанная с перераспределением крови и «обкрадыванием» сердца; «холодовая» стенокардия, вследствие спазма периферических артерий; стенокардия лежачего положения (decubitus) в результате увеличения венозного возврата и увеличения преднагрузки на сердце с увеличением потребности миокарда в кислороде; стенокардия, возникшая после стрессовых ситуаций при активации симпатической нервной системы; «табачная» стенокардия (tobacoangina), обусловленная спазмом сосудов, активацией симпатической нервной системы при увеличении ЧСС и АД; стенокардия «второго» дыхания — преодоление болевого синдрома и продолжение нагрузки за счет выработки в ишемизированном миокарде веществ, способных увеличивать коронарный кровоток; «статическая» стенокардия, обусловленная резкой статической нагрузкой, механизмом которой является подъем диафрагмы, поворот сердца, рост внутригрудного давления, увеличение венозного возврата крови и преднагрузки на сердце.
Различают также типичную и атипичную стенокардию. При атипичной стенокардии чаще всего боль в груди аналогична таковой при типичной стенокардии: такие же локализация и реакция на нитраты, но без отчетливой связи с провоцирующими факторами. Часто боль описывается как в покое, начиная от низкого уровня интенсивности, который постепенно усиливается, сохраняется в течение 15 мин, а затем ее интенсивность медленно снижается. Эта характеристика должна насторожить врача о возможности того, что присутствует коронарный спазм сосудов. Другой атипичной картиной является боль, локализации и характеристики стенокардии, которая возникает при нагрузках, но прекращается через некоторое время после нагрузки или может быть прекращена приемом нитратов. Чаще всего она возникает у пациентов с микрососудистой стенокардией. Ниже приведена классификация боли в груди.
Традиционная клиническая классификация боли в груди
• Типичная стенокардия (доказанная) — встречаются все три полные характеристики:
– дискомфорт за грудиной типичного характера и продолжительности
– провоцируется физической или психоэмоциональной нагрузкой
– купируется в покое и/или приемом нитратов в течение минут.
• Атипичная стенокардия (вероятная) — наличие двух из указанных характеристик.
• Неангинальная боль в груди — наличие только одной из указанных выше характеристик или их отсутствие
Болевой синдром купируется или уменьшается при прекращении нагрузки. Прием нитратов в подавляющем большинстве случаев полностью купирует приступ в течение 1—2 мин.
Таким образом, основная задача врача – купировать болевой синдром.
В настоящее время на фармакологическом рынке широко представлен спектр нитратов. Нитроглицерин (тринитрат глицерина) используется в клинической практике со второй половины ХIX в. Но только спустя почти 100 лет были созданы новые препараты (изосорбида динитрат, изосорбид 5-мононитрат) и новые лекарственные формы (для внутривенного введения, для использования в виде аэрозоля, для трансдермального применения в виде мази, пластыря), включая формы с медленным высвобождением препарата в желудочно-кишечном тракте. Активное изучение механизма действия нитратов привело к расширению круга показаний к их применению и позволило установить в конце ХХ в., что молекула оксида азота (NO) играет важную роль в обеспечении нормальной функции эндотелия сосудов. Она принимает участие в регуляции тонуса сосудов, оказывает антиагрегационное действие, ингибирует адгезию и инфильтрацию моноцитов, ингибирует миграцию и пролиферацию гладкомышечных клеток в стенке артерий. Нарушение функции эндотелия, включая снижение образования NO, обнаружено в т. ч. и при ИБС.
Нитраты имеют широкое применение в качестве антиангинальных средств при различных формах ИБС (стенокардия, инфаркт миокарда и др.). В основе лечебного эффекта нитратов (нитровазодилататоров) лежит способность субстратно увеличивать содержание оксида азота, являющегося эндотелиальным релаксирующим фактором. Этот фактор стимулирует гуанилатциклазу, увеличивает содержание циклического гуанозинмонофосфата внутри клетки и в итоге вызывает вазодилатацию. К нитровазодилататорам относят органические нитраты, а также сиднонимины (молсидомин) и другие донаторы оксида азота (амилнитрит). Наиболее распространены в клинической практике органические нитраты (нитроглицерин, изосорбида динитрат, изосорбида мононитрат). В последнее время не только разработаны новые соединения и лекарственные формы органических нитратов, в т. ч. пролонгированного действия, но и уточнены и расширены показания к их применению. Лекарственные формы нитратов обеспечивают проникновение действующего вещества в кровоток через слизистую оболочку полости рта (таблетки, пластинки, аэрозоли), после приема внутрь (таблетки, капсулы для приема внутрь), трансдермально, т. е. при аппликации на кожу (мази, пластыри, диски) или используются для инъекций.
Антиангинальный эффект нитратов обусловлен перестройкой гемодинамики, связанной с общим сосудистым действием препарата, расслаблением под его влиянием гладких мышц периферических сосудов, особенно его венодилатирующим эффектом. Под влиянием нитратов уменьшается венозный приток крови к сердцу, снижается давление в правом предсердии, в системе легочной артерии, а также уменьшается периферическое сосудистое сопротивление. В результате происходит разгрузка миокарда, уменьшается его напряжение по преодолению сопротивления выброса крови, снижаются энергетические затраты и потребность в кислороде. Происходящее снижение кардиального напряжения и коронаролитическое действие способствуют восстановлению кровотока по мелким сосудам миокарда, улучшению кровотока в эпикардиальных коронарных артериях. Наряду с уменьшением ишемии, постепенно исчезает болевая импульсация от ишемического очага и прекращается болевой синдром. Действие нитратов не ограничивается влиянием на коронарные сосуды, они вызывают расширение других кровеносных сосудов (сосудов мозга, периферических сосудов, сосудов брюшной полости). Прием нитратов может модулировать фибринолиз, изменяя соотношение в плазме между двумя основными компонентами этой системы — тканевым активатором плазминогена и его ингибитором, что может быть как следствием изменения гемодинамики, так и результатом ингибирующего влияния NO на агрегацию и адгезию тромбоцитов.
Помимо использования нитратов как препаратов выбора для начального лечения большинства больных стенокардией (купирование и профилактика приступов), обосновано их назначение больным с изменяемым порогом возникновения ишемической боли, т. к. они предотвращают прерывистую коронарную вазоконстрикцию, при вазоспастической стенокардии. С целью купирования и для профилактики прогнозируемого приступа стенокардии чаще используются лекарственные формы нитратов, всасывающиеся в полости рта (табл. 1).
Отмечено повышение толерантности к физическим нагрузкам у пациентов, страдающих ишемической болезнью сердца и стенокардией, принимающих препарат Изокет спрей. Изосорбида динитрат способствует снижению нагрузки на миокард, улучшая качество жизни у пациентов, страдающих сердечной недостаточностью. Кроме того, за счет снижения притока крови к правому предсердию препарат снижает давление в малом круге кровообращения и способствует уменьшению симптомов отека легких.
Скорейшее купирование болевого синдрома для облегчения субъективного состояния больного при приступе стенокардии — первостепенная задача врача. Изокет спрей для сублингвального применения имеет быстрое начало действия за счет лекарственной формы в виде аэрозоля, оказывает длительный защитный эффект за счет длительно действующих метаболитов, позволяет точно дозировать препарат, имеет удобную форму выпуска и упаковки. При каждом нажатии на распылитель равное количество раствора разбрызгивается в виде мельчайших капелек. Он легко проникает сквозь слизистую оболочку рта и в считанные секунды попадает в кровоток. При применении изосорбида динитрата в виде сублингвального спрея действие препарата начинается спустя 30 с и продолжается в течение 120 мин (2 ч).
Литература
1. Рекомендации Европейского общества кардиологов – 2013.
2. Беленков Ю.Н., Оганов Р.Г. Национальное руководство по кардиологии. ГЭОТАР-Медиа, 2012.
3. Мазур Н. Роль нитратов в лечении кардиологических больных в соответствии с принципами доказательной медицины и рекомендации по их практическому применению. Медиасфера, 2007.
4. Змушко Е.И., Белозеров Е.С. Лекарственные препараты. СПб.: Питер, 2000.
5. Косарев В.В. Фармакотерапия. Самара: Медицина, 1994.
6. Машковский М.Д. Лекарственные средства: В 2 т. Т. 1. М.: Новая волна, 2002.
7. Синев Д.Н., Гуревич И.Я. Пособие для фармацевтов аптек. М.: Медицина, 1982.
8. Фармакологический словарь. Сост. П.М. Фадеева. М.: Медицина, 2003.
9. Moncada S, Higgs A. The L-arginine – nitric oxide pathway. N Engl J Med., 1993, 329: 2002-2012.4.
10. Cohn JN, Archibald DG, Zische S et al. Effect of vasodilator therapy on mortality in chronic congestive heart failure: results of veterans administration Cooperative Study. A comparison of enalapril with hydralazine-isosorbide dinitrate in the treatment of chronic congestive heart failure. N Engl J Med, 1991, 325: 303-310.
11. Horowitz JD. Tolerance induction during therapy with long – acting nitrates: how extensive is the “Collateral demage”? Cardiovasc Drugs Ther, 2004, 18: 1: 11-12.16.
12. Kosmicki MA, Szwed H, Sadowski Z. Antiischemic response to sublingual nitroglycerin during oral administration of isosorbide dinitrate in patients with stable angina pectoris: when does cross tоlerance occur? Cardiovasc Drugs Ther, 2004, 18: 1: 47-55.17.
13. Webb DJ, Muirhead GJ, Wulff M et al. Sildenafil citrate potentiates the hypotensive effects of nitric oxide donor drugs in male patients with stable angina. J Am Coll Cardiol, 2000, 36: 25-31.
14. Doucet S, Malekianpour M, Theroux P et al. Randomized trial comparing intravenous nitroglycerin and heparin for treatment of unstable angina secondary to restenosis after coronary artery angioplasty. Circulation, 2000, 101: 955-61.
15. Bussmann WD, Passek D, Seidel W,