Синдром острой мошонки код мкб

Синдром отечной мошонки – группа ургентных состояний, сопровождающихся накоплением выпота в тканях мошонки. Симптомы включают увеличение мошонки, боль с иррадиацией в пах, гиперемию кожи, температурную реакцию. Золотой стандарт диагностики – ультразвуковое исследование, которое может быть дополнено допплерографией и диафаноскопией, при неясном диагнозе или выраженном болевом синдроме выполняют МРТ мошонки. Лечение коррелирует с причиной заболевания органов мошонки и может быть консервативным (антибиоткотерапия) или хирургическим (органосохраняющие операции, орхиэктомия).
Общие сведения
Синдром отечной, или острой, мошонки объединяет неотложные состояния в урологии (перекрут придатка яичка, травму, орхоэпидидимит (орхит), абсцесс, гангрену Фурнье и др.), сопровождающиеся болевой и отечной реакцией. Синдром может развиться в любом возрасте, но у детей регистрируется чаще, так как с перекрутом яичка сталкиваются преимущественно мальчики на первом году жизни. На долю заворота яичка приходится 16-20% всех случаев острой мошонки в детском возрасте, на перекрут гидатиды — 95%. У мужчин синдром наиболее часто сопутствует острому орхоэпидидимиту. Статистика осложнений вариативна. Исход заболевания во многом зависит от быстроты обращения.
Синдром отечной мошонки
Причины
Синдром острой мошонки рассматривается как неотложное состояние, требующее немедленной госпитализации. К предрасполагающим факторам относят анатомо-физиологические особенности (отсутствие стойкой фиксации яичек у детей), урологические оперативные вмешательства и медицинские манипуляции. Основные причины, приводящие к скротальному отеку, включают:
- Ишемию. Острое нарушение кровообращения, характерное для перекрута нервно-сосудистого пучка яичка, его придатка и гидатиды («привеска») за несколько часов может привести к некротизации. Патология чаще развивается на фоне предрасполагающих анатомических особенностей у маленьких детей и при прямом ударе в область мошонки. Иногда состояние разрешается самостоятельно, но большинству пациентов требуется помощь хирурга.
- Инфекции. Орхит и орхоэпидидимит носят инфекционный характер и могут быть вызваны специфической (гонококки Нейссера, трихомонады, хламидии) и неспецифической микрофлорой (кишечная палочка, клебсиелла, стафилококки, стрептококки), а также вирусами. Основные предрасполагающие факторы – иммуносупрессия любого генеза, ИППП или персистирующие хронические заболевания урогенитального тракта. При генерализованном распространении патогенов внутрь фасций может развиться гангрена Фурнье.
- Травмы. Травмирование промежности с повреждением яичек, придатков, семенных канатиков приводит к увеличению мошонки за счет отека и формирования гематомы. Часто имеет место сочетанное повреждение с вовлечением полового члена, уретры, мочевого пузыря, костей таза, что встречается при дорожно-транспортных происшествиях и в результате прямого удара в область промежности. Гематоцеле – скопление крови во влагалищной оболочке яичка – также изменяет нормальную конфигурацию мошонки.
- Другие заболевания. К таковым относят лейкемическую инфильтрацию яичек, геморрагический васкулит Шенлейн-Геноха, варикоцеле, тестикулярные опухоли, остро возникшие сперматоцеле и гидроцеле, аллергический и идиопатический отек мошонки – безболевое самоограничивающееся состояние, характеризующееся гиперемией и пастозностью кожи, отеком фасции без участия более глубоких слоев, яичек и их придатков.
Патогенез
В патогенезе токсического, воспалительного и аллергического отека основной механизм — нарушение микроциркуляции и повышение проницаемости капиллярной стенки в участке поражения. Высвобождение при этом вазоактивных медиаторов и биогенных аминов, простагландинов, кининов и лейкотриенов, а также образование иммунных комплексов при аллергическом факторе усугубляет патологический процесс. Уменьшение механического сопротивления току жидкости из сосудов в ткани развивается при утрате коллагена и повышенной рыхлости из-за усиления активности гиалуронидазы. При ишемии в результате заворота гидатиды или перекрута семенного канатика нормальное кровообращение отсутствует, а в пережатых сосудах определяется тромбоз. Непоступление кислорода и питательных веществ к клеткам приводит к некрозу.
Классификация
В зависимости от основного патогенетического фактора отек мошонки бывает воспалительного (с образованием экссудата под действием медиаторов воспаления) или невоспалительного генеза (с образованием транссудата – жидкости, содержащей клеточные элементы и менее 2% белка). Для отека мошонки характерна многофакторность, т. е., задействованность нескольких патогенетических механизмов. Большинство клиницистов выделяют первичный отек мошонки, который бывает при всех острых состояниях, и вторичный — при перегрузке жидкостью сосудистого русла, например, при сердечно-сосудистой недостаточности, нефропатии и пр. По механизму развития рассматривают следующие патогенетические формы:
- Гидродинамический отек. Один из механизмов при травме и воспалении яичка, придатка. На фоне повышенного давления в микрососудах (первичная реакция на боль) нарушается резорбция интерстициальной жидкости в сосудистое русло с формированием отека.
- Лимфогенный отек. Типичен для заворота яичка или гидатиды Морганьи. Отек формируется на фоне нарушения лимфооттока при синдроме длительного сдавления.
- Мембраногенный отек. Синдром отечной мошонки обуславливается накоплением жидкости и электролитов, которое происходит из-за повышения проницаемости сосудистой стенки при воспалительном процессе, аллергических реакциях.
- Осмотический отек. При воспалении осмолярность интерстициальной жидкости повышается из-за выхода осмотически активных веществ из поврежденных клеток, снижения их транспорта от тканевых структур и усиленного перехода ионов натрия, калия, кальция, глюкозы и азотистых соединений в интерстициальнцую жидкость.
Симптомы синдрома отечной мошонки
Клинические проявления зависят от причины, длительности существования, механизма отечности. Каждая нозология имеет свои симптомы, при этом общим является увеличение размеров мошонки. Острая боль вызывается перекрутом сосудисто-нервного пучка, отвечающего за функционирование яичка или его привеска. Кожа мошонки изначально краснеет, синюшный оттенок говорит в пользу ишемии с некротизацией тканей. Болевые ощущения могут быть настолько сильными, что рефлекторно сопровождаются рвотой, холодным потом, падением артериального давления. Пораженное яичко располагается несколько выше привычного уровня. Боль может иррадиировать в паховую область, промежность. Состояние сопровождается реактивной водянкой за счет нарушения работы лимфодренажной системы.
Травмы органов мошонки, наряду с отеком, характеризуются острой интенсивной болезненностью, образованием гематомы, синюшным цветом кожи, увеличением мошонки в размерах. Инфекционным поражениям часто предшествует переохлаждение. Боль и отек нарастают постепенно, типична гиперемия. Присутствует асимметрия мошонки на стороне воспаления. При орхоэпидидимите постепенно в процесс вовлекается придаток, что проявляется уплотнением в виде болезненного тяжа в паховой области. Из уретры могут быть патологические выделения. Температура повышена до 39-40°С, типичен озноб. При молниеносной гангрене воспаление распространяется через фасции и проявляется значительным отеком мошонки с сильной болью, при этом яички в процесс не вовлечены.
Диагностика
Причины синдрома острой мошонки определяются урологом-андрологом на основании симптомов и результатов физикального обследования. При анализе истории заболевания учитывают продолжительность проявлений, характеристику боли. Значимы выполненные в прошлом оперативные вмешательства на органах урогенитальной сферы и по поводу пахово-мошоночной грыжи, т. к. в результате их проведения может быть нарушена целостность лимфодренажной системы. Установка диагноза подразумевает:
- Пальпацию и диафаноскопию. Пальпаторно в яичке или придатке может прощупываться масса, подвижная или спаянная с тканями, с гладкими или неровными контурами, однородная или неоднородная. При водянке, аллергическом или ангионевротическом отеках яички не затронуты, а большие размеры мошонки обусловлены скоплением жидкости между оболочками. При ургентных состояниях пальпация затруднена или невозможна из-за болевого синдрома. С помощью диафаноскопии можно предположить, что является причиной увеличения мошонки: жидкость, сосудистая структура, киста или опухоль.
- УЗИ органов мошонки. Как способ первичной диагностики УЗИ выполняют при любых изменениях в мошонке. По показаниям с помощью допплера возможно оценить сосудистые мальформации, измерить скорость кровотока. Аллергический и ангионевротический отек на УЗИ выглядят как диффузное набухание мошонки. Эхография при гангрене Фурнье может показать присутствие жидкости или газа в глубоких тканях. В сложных случаях может понадобиться МРТ мошонки.
Дифференциальную диагностику проводят с ущемленной пахово-мошоночной грыжей, для которой также характерны болевой синдром, отечность и покраснение мошонки. Аналогичные клинические проявления могут возникать на фоне нефротического синдрома, асцита, сердечной недостаточности, реактивной водянки при раке яичка, лимфедеме. Боль при этих состояниях менее интенсивна, обусловлена растяжением кожи мошонки и давлением жидкости. Температура тела, как правило, в норме.
Лечение синдрома отечной мошонки
Тактика лечения зависит от установленного диагноза и может быть консервативной или оперативной. Наибольшую сложность представляет определение тактики ведения при завороте яичка и его придатков, существующим в течение нескольких часов, так как не всегда удается выяснить степень альтерации тканей в результате ишемических нарушений. Лечебные мероприятия при острой мошонке включают:
- Фармакотерапию. Лекарственную терапию проводят при неосложненном орхите и орхоэпидидимите: назначают антибиотики, противовоспалительные средства, анальгетики. Для ликвидации последствий ишемии при перекруте яичка после деторсии используют средства, улучшающие кровообращение, но консервативная терапия имеет больше шансов на успех, если начата немедленно с момента появления болей. Аллергический отек подразумевает назначение антигистаминных препаратов.
- Хирургическое лечение. Оперативное вмешательство проводят при абсцессе яичка, некрозе, флегмоне, гангрене Фурнье, при вторичном гнойном инфицировании, разрыве или кровотечении при водянке яичка, сперматоцеле. При всех осложнениях и неотложных состояниях операция выполняется в экстренном порядке. Гнойный процесс подразумевает дренирование с назначением антибактериальной терапии. При перекруте тестикулы, придатка или гидатиды хирург оценивает степень омертвения тканей и возможность восстановить кровоток, в противном случае показана орхиэктомия. Ведение больного с травмой зависит от ее характера (ушиб, размозжение, ранение, вывих и пр.)
Прогноз и профилактика
Прогноз определяется характером и тяжестью течения патологии. Исход лечения ургентных состояний зависит от своевременности и полноты терапии, для гангрены Фурнье – прогноз серьезный. После удаления яичка у некоторых мужчин отмечают снижение фертильности. Частые эпизоды орхоэпидидимита могут привести к развитию обтурационного типа мужского бесплодия. Профилактические мероприятия включают бережное отношение к органам мошонки: ношение защиты при занятиях травмоопасными видами спорта, одежды по сезону, отказ от случайных половых связей, своевременное лечение воспалительных заболеваний мужской половой сферы, адекватную гигиену. Важное значение имеет самодиагностика – регулярная пальпация и осмотр мошонки с целью раннего выявления патологических процессов.
Источник
Глава 11. СИНДРОМ “ОСТРОЙ МОШОНКИ”
Мошонка
мальчика или мужчины содержит различные органы и анатомические
образования, практически каждое из которых может подвергаться
травматическому или инфекционному воздействию. Для таких состояний
характерны однотипные клинические проявления, и лечат эти заболевания по
одним принципам, поэтому их объединяют в единый синдром – синдром
“острой мошонки”. Причины синдрома “острой мошонки” представлены в табл.
5.
Таблица 5. Причины синдрома “острой мошонки”
Наиболее
частой причиной развития синдрома “острой мошонки” у детей до года
служит перекрут яичка (вследствие большого удельного веса в этой группе
интранатальных перекрутов яичка в родах у новорождённых; обычно это дети
из ягодичного предлежания). У детей старше года и взрослых самая
распространённая причина развития этого синдрома – перекрут гидатиды.
Гидатида (рудимент вольфова или мюллерова эмбрионального протока) –
образование, не несущее функций. Она свободно лежит в полости оболочек
яичка, легко может перекручиваться и некротизироваться. Чаще встречается
гидатида верхнего полюса яичка (морганиева гидатида, рудимент вольфова
протока, рис. 21, обозначена цифрой 3). В клинической кар-
тине синдром “острой мошонки” проявляется классической триадой симптомов:
• увеличением половины мошонки;
• её гиперемией;
• болезненностью при пальпации.
Рис. 21. Гидатиды яичка и придатка (1 – яичко; 2, 3, 4, 5 – гидатиды; 6 – придаток; 7 – семявыносящий проток)
Диагностику
проводят клинически, во многих клиниках для более точной постановки
диагноза принято УЗИ органов мошонки. На современном этапе в большинстве
стран мира тактика лечения синдрома “острой мошонки” однозначно
активная оперативная.
Под
аппаратно-масочным наркозом выполняют экстренную скрототомию с одной
стороны и ревизию полости оболочек яичка. Дальнейший ход операции
зависит от типа обнаруженного повреж-
дения.
При диагностировании ушиба яичка или придатка проводят опорожнение
гематомы. При гнойных орхитах и эпидидимитах – дренирование полости
оболочек яичка латексным выпускником (+ назначение антибиотиков в
послеоперационном периоде). Надрывы белочной оболочки, разрывы яичка и
придатка, отрывы придатка от яичка ушивают узловыми швами. При
размозжении яичка приходится выполнять орхэктомию. При перекруте
гидатиды (она в этом случае выглядит отёчной, увеличенной, имеет
тёмно-вишневую или чёрную окраску) её электрокоагулируют у основания и
удаляют.
При перекруте или
завороте яичка после устранения перекрута (или заворота) оценивают
жизнеспособность яичка. Жизнеспособное яичко имеет голубовато-белёсую
окраску, блестит, сосуды семенного канатика пульсируют, диагностические
насечки на белочной оболочке такого яичка кровоточат. При сомнениях в
жизнеспособности яичка принимают меры по его реанимации: яичко увлажняют
и согревают в течение 15-20 мин, в мягкие ткани к семенному канатику
вводят тёплый 0,25% раствор прокаина с гепарином натрия. Если цвет и
блеск яичка восстановятся, появится пульсация сосудов семенного канатика
и закровят насечки на белочной оболочке, то яичко фиксируют к дну
мошонки (в послеоперационном периоде оправданно лечение антибиотиками,
назначение гепарина натрия, дезагрегантов и других препаратов,
улучшающих микроциркуляцию). Если добросовестные усилия хирурга не
привели к вышеописанным восстановительным результатам, то такое яичко
следует удалить. Обычно у молодых хирургов много вопросов вызывает
возможность выполнения тепловых процедур, направленных на яичко, в
послеоперационном периоде. В принципе, возможно назначение на
послеоперационную рану мошонки УВЧ-терапии, но не более 3 раз, кроме
того, послеоперационное физиолечение при синдроме “острой мошонки” не
так принципиально и не столь необходимо больному.
Необоснованное
консервативное лечение синдрома “острой мошонки” у детей и взрослых
составляет около 25-30% всех причин мужского бесплодия, так как при нём
полости оболочек яичка запаиваются и склерозируются, что неблагоприятно
сказывается на функциях органа, из которых наиболее уязвима фертильная,
спер-матогенная.
Источник
Авторы: Lorenzo E. Derchi, Michele Bertolotto, Massimo Valentino, Alchiede Simonato
КЛЮЧЕВЫЕ СЛОВА
синдром острой мошонки, изображения, перекрут яичка, орхит, эпидидимит
ОСНОВНЫЕ ПУНКТЫ
- Клиническая история и физикальное обследование не всегда позволяют точно провести дифференциальную диагностику между различными возможными причинами синдрома острой мошонки, поэтому для точной диагностики необходима визуализация патологического процесса.
- Дифференциальная диагностика перекрута от инфекционного процесса является клинически неотложным мероприятием.
- Воспалительные заболевания мошонки являются наиболее частыми причинами острой боли мошонки у взрослых пациентов.
- К развитию синдрома острой мошонки также приводят несколько менее распространенных причин.
Синдром острой мошонки, который определяется как острый болезненный отек мошонки, является наиболее частой причиной поступления пациентов в отделение неотложной помощи. При диагностике необходимо учитывать большое разнообразие патологических состояний: перекрут, инфекцию, травму, ущемленную паховую грыжу, сегментарный инфаркт, кровоизлияние, васкулит и осложнения после операции по поводу грыжи. Перекрут и инфекция являются наиболее частыми причинами синдрома острой мошонки; инфекция чаще встречается у взрослых, тогда как перекрут (либо яичка, либо гидатиды яичка) чаще встречается у детей.
Клиническая история и физикальное обследование не всегда позволяют точно провести дифференциальную диагностику между различными возможными причинами синдрома острой мошонки, при этом необходимо визуальное подтверждение патологии для постановки диагноза. Ультразвуковое исследование (УЗИ) с высоким разрешением является предпочтительным методом оценки синдрома острой мошонки. Оно позволяет определять анатомические детали яичка и, с помощью доплерографических методов, предоставляет информацию о изменениях перфузии мошонки. При этом в большинстве случаев можно поставить правильный диагноз и назначить необходимое лечение. В отдельных случаях, для проведения более четкой дифференциальной диагностики между гиповаскулярными и аваскулярными очаговыми поражениями яичка, эффективной методикой является УЗИ с контрастным усилением.
В этой статье излагаются результаты ультрасонографических и доплеровских исследований пациентов с синдромом острой мошонки нетравматического происхождения.
ПЕРЕКРУТ ЯИЧКА
Дифференциальная диагностика перекрута яичка от инфекции является клинически неотложным мероприятием. В зависимости от степени перекрута, может развиваться инфаркт яичка в течение короткого времени, что требует быстрого вмешательства. Клинического анамнеза и осмотра мошонки не достаточно для выявления классических признаков перекрута, поэтому необходима визуальная диагностика для проведения дифференциальной диагностики между перекрутом и инфекцией, или другими причинами синдрома острой мошонки. Степень сохранения жизнеспособности яичек зависит от 2 факторов: продолжительности ишемии и степени перекрута. С вероятностью практически в 100% яичко сохраняет жизнеспособность, если прошло не больше 6 часов с момента появления симптомов, 70% – если длительность заболевания составляет от 6 до 12 часов и 20% – если патологический процесс длится в течение 12-24 часов. Степень перекрута может варьировать от 180 град до 720 град или больше. При незначительном перекруте семенного канатика инфаркт яичка развивается достаточно медленно, при этом причиной его развития является механизм венозной и лимфатической обструкции, за которым следует артериальная окклюзия. Выраженный перекрут семенного канатика непосредственно вызывает артериальную окклюзию, и приводит к инфаркту яичка уже через несколько часов.
Существует 2 типа перекрута семенного канатика: экстравагинальный и интравагинальный.
ЭКСТРАВАГИНАЛЬНЫЙ ПЕРЕКРУТ
Экстравагинальный перекрут семенного канатика развивается за пределами влагалищной оболочки, где яички и губернакулум не фиксированы, и при этом могут свободно вращаться. Это состояние встречается почти исключительно внутриутробно или у новорожденных. У таких младенцев присутствуют отек мошонки, покраснение кожи, уплотнение на пораженной стороне, и такое состояние требует неотложной хирургической помощи. В исследованиях нескольких групп пациентов, которым проводилось оперативное хирургическое лечение, сообщается о частоте сохранения жизнеспособности яичек до 40%. При ультразвуковом исследовании яичко было расширено и неоднородно, с тонким периферическим гиперэхогенным краем и отсутствием внутреннего кровотока при доплеровском исследовании. Доплеровское обследование требует правильной техники (увеличение коэффициента усиления, уменьшение значения частотного фильтра, уменьшение частоты повторения импульсов (шкала) и использование высокочастотного датчика), поскольку параметры должны быть оптимизированы для обнаружения сигналов медленного потока в яичке новорожденного. Контралатеральное яичко может использоваться для сравнения (обычно совместно с аксиальным сканированием, при котором части каждого яичка видны на одном изображении), но следует помнить, что перекрут может быть двусторонним в 2% случаев.
ИНТРАВАГИНАЛЬНЫЙ ПЕРЕКРУТ
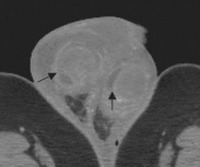
Интравагинальный перекрут семенного канатика происходит внутри влагалищной оболочки и является наиболее распространенным типом перекрута. Он чаще встречается в подростковом возрасте, но может развиваться и в любой возрастной группе. Повышенный риск скручивания наблюдается у пациентов с так называемой аномалией по типу «язык колокола». В этих случаях влагалищная оболочка не прикрепляется к заднелатеральной поверхности яичка, а полностью окружает придаток, дистальный отдел семенного канатика и само яичко. Это, тем самым, создает предпосылку к скручиванию яичка вокруг своей верхней точки прикрепления. Распространенность аномалии 12%, а у 89% больных она является двусторонней. Данное патологическое состояние можно распознать с помощью УЗИ в случае, когда небольшое количество жидкости окружает дистальную часть семенного канатика (рис. 1).
Рис. 1. Ультрасонограмма в сагиттальной проекции левой половины мошонки у 5-летнего мальчика с гидроцеле и аномалией по типу «язык колокола». Небольшое количество жидкости (стрелки) окружает дистальную часть семенного канатика. E – придаток яичка, SC – семенной канатик, T – яичко.
Во время обследования при подозрении на перекрут яичка пораженную сторону следует сравнивать с контралатеральной, поскольку асимметричность данных на сонограмме помогает установить диагноз. Тем не менее, всегда следует проявлять внимательность, поскольку интравагинальный перекрут также может быть двусторонним.
Ультрасонографические данные в серой шкале при осмотре яичка зависят от длительности периода от появления симптомов до проведения обследования. Сразу после появления боли, пораженное яичко может иметь нормальную клиническую картину, но при прогрессирующем развитии отека, оно становится более гипоэхогенным. В течение периода 4-6 часов яички обычно отечные и гипоэхогенные, тогда как через 24 часа они имеют гетерогенную структуру, что связано с сосудистой обструкцией, кровоизлияниями и некрозом (Рис. 2А).
На уровне наружного пахового кольца перекрут семенного канатика определяется достаточно четко. Эта ситуация была описана как «признак воронки» и, когда этот симптом определяется, он является очень специфическим признаком перекрута.
Рис. 2. (A) Ультрасонограмма мошонки у 27-летнего мужчины, с жалобами на острую боль в правом яичке, которая продолжалась 24 часа. (A) На аксиальной сонограмме правое яичко отечно, с гетерогенной эхо-текстурой. (B) Доплеровский сигнал внутри яичка отсутствует, при этом определяется только несколько сосудов внутри мошонки. Перекрут яичка был подтвержден при хирургическом вмешательстве.
Поскольку изображения в серой шкале часто бывают нормальными на ранних стадиях перекрута, доплеровские методы необходимы для оценки изменений перфузии яичка. Несмотря на то, что уровень ургентности состояния у взрослых меньше, чем у пациентов педиатрии, внимание к техническим деталям важно как у взрослых, так и у детей, а параметры доплерографии должны быть тщательно скорректированы для оптимизации обнаружения мелких внутрипаренхиматозных сосудов. Сосудистые изменения в пораженном яичке связаны со степенью перекрута. При значительном перекруте, определяется полное отсутствие сигналов кровотоке в яичке, а при цветной доплерографии визуализируется только перитестикулярная сосудистая сеть (см. Рис. 2B). При незначительном перекруте (при котором первоначально возникает только обструкция вен яичка), артериальные сигналы могут быть видны, хотя они обычно менее выражены, чем внутри контралатерального непораженного яичка (Рис. 3).
Рис. 3. Цветная доплерография в сагиттальной проекции правого (RT) и левого (LT) яичек у 16-летнего мальчика с болью правосторонней локализации продолжительностью 4 часа. (A) При поступлении правое яичко слегка отечное, с нормальной эхогенностью, в нем определяется несколько потоковых сигналов, но васкуляризация заметно уменьшена, по сравнению с левой половиной. (B) В правом яичке через 2 дня после хирургического вмешательства при повторной оценке определяется внутрипаренхиматозный кровоток, при этом он слегка увеличен по сравнению с левым яичком. Также определялось утолщение стенки мошонки.
Цветная доплерография имеет чувствительность от 86 % до 94% и специфичность от 96% до 100% при диагностике перекрута яичка. Чтобы уменьшить количество ложно-негативных результатов, исследование должно быть завершено спектральным анализом: характер волны резидуального артериального кровотока в случаях незначительного перекрута будет иметь повышенный индекс резистентности и уменьшенный, или даже обратный диастолический кровоток, вторичный по отношению к обструкции венозного оттока из яичка. Опять же, асимметрия находок между пораженным и контралатеральным яичком может помочь в диагностике.
Перекрут может быть временным и рецидивирующим процессом. Пациенты со спонтанным устранением перекрута семенного канатика с анамнезом острой боли в яичке, что сопровождается быстрым исчезновением симптомов, часто сообщают о повторяющихся подобных эпизодах, которые чередуются с бессимптомными периодами. Если ультразвуковое исследование проводится вскоре после эпизода боли, можно наблюдать постишемическую гиперемию яичка, а изменения в серой шкале, которые развивались в течение ишемического периода, все еще могут выявляться в виде увеличения яичка и гипоэхогенной структуры. Клиническая корреляция помогает избежать неправильной интерпретации этих данных как воспаления. Надлежащее распознавание синдрома перекрута/спонтанного устранения перекрута является показанием для хирургического лечения и фиксации яичек, для предотвращения рецидивов. Кроме того, во время ишемических эпизодов у этих пациентов могут развиваться области очагового инфаркта, которые обычно представляют собой гипоэхогенные, аваскулярные или гиповаскулярные поражения, зачастую клиновидной формы. Если имеются какие-либо сомнения относительно диагноза, достоверная дифференциальная диагностика между гиповаскулярными и аваскулярными поражениями может быть проведена с помощью ультрасонографии с контрастным усилением.
ПЕРЕКРУТ ГИДАТИДЫ ЯИЧКА
Гидатиды яичка и придатка яичка являются остатками дегенеративных мезонефральных и парамезонефральных протоков. Они встречаются, соответственно, на верхнем полюсе яичка и головке придатка яичка. Обе локализации могут быть видны при УЗИ, особенно при наличии небольшого количества жидкости. Гидатиды яичка определяются как овоидные структуры до 5 мм в борозде между яичком и придатком яичка. Они изоэхогенные по отношению к яичкам и иногда могут иметь кистозную структуру. Гидатиды придатка яичка имеют приблизительно схожий размер, но чаще всего они имеют ножку. Эти гидатиды могут подвергаться скручиванию, поэтому у детей и юных мальчиков с синдромом острой мошонки это состояние является важным при дифференциальной диагностике. Четкое подтверждение перекрута гидатиды, по сути, допускает консервативное лечение пациента. Как правило, при физикальном обследовании ощущается небольшой, плотный узелок на верхнем полюсе яичка, который имеет синеватую окраску при просвечивании через покрывающую кожу – так называемый знак синей точки. При ультразвуковом исследовании, яичко имеет нормальную эхогенность, а перекрут гидатиды проявляется в виде узелка с переменной эхогенностью, который прилегающей к яичку. Также может определяться реактивное гидроцеле, увеличение головки придатка яичка и утолщение кожи. Наличие нормального яичка является ключевым отличительным признаком при определении перекрута гидатиды. На цветном доплеровском изображении перекрут гидатиды не имеет внутреннего сигнала кровотока, в то время как вокруг него может наблюдаться увеличенная васкуляризация (рис. 4).
Читать статью на сайте источника: https://rh.ua/ru/statti/ostrye-zabolevaniya-organov-moshonki-sindrom-ostroj-moshonki/
Понравилась запись? Считаете ее полезной или интересной? Поддержите автора!
Источник
