Синдром пальпируемой опухоли у детей классификация
Симптом пальпируемой опухоли довольно часто выявляется у детей первых дней и недель после рождения. Этот симптом целесообразно рассматривать как неотложное состояние, ибо обычно он обусловлен тяжелыми патологическими процессами, при которых необходимы экстренная диагностика и лечение (Е. А. Остропольская, Ю. Л. Дорошевский, 1974, и др.). Симптом пальпируемой опухоли определяется при врожденном гидронефрозе, мультикистозной почке, опухоли Вильм- са, забрюшинной тератоме, паранефрите, разрыве надпочечника и др. (рис. 59).
Как правило, пальпируемая опухоль в брюшной полости обнаруживается родителями во время купания ребенка или врачом при его осмотре. Отмечаются увеличение и асимметрия живота, иногда выбухание в поясничной области. В связи со сдавлением внутрибрюшинных органов в ряде случаев нарушаются физиологические отправления.
Наиболее частой находкой у новорожденных с опухолью в животе являются врожденный гидронефроз и мультикистозная почка. У этих больных в течение первых педель после рождения возникают и нарастают дизуриче- ские явления, симптомы частичной непроходимости кишечника в результате сдавления его петель увеличенной
почкой. Опухоль определяется при бимануальном исследовании, имеет эластичный характер, дольчата, довольно подвижна. При прорыве лоханки или кисты в брюшную полость может наблюдаться асцит. В случае присоединения пиелонефрита в клинической картине на первое место выступают изменения мочи — лейкоцитурия, реже — гематурия. Наиболее эффективным методом обследования этих детей является внутривенная урография. Некоторые авторы рекомендуют для уточнения диагноза воспользоваться цистографией. Заболевания лечат хирургическими методами.

Симптом пальпируемой опухоли
Следующей по частоте причиной симптома пальпируемой опухоли в брюшной полости новорожденных является аденосаркома почки (опухоль Вильмса). Диагноз опухоли почки ставят на основании данных пальпации и подтверждают урографическим обследованием. В типичных случаях на рентгенограмме обнаруживают снижение или отсутствие функции пораженного органа и деформацию лоханочно-чашечной системы типа сдавления и «ампутации», а также смещение ее кверху или вниз. Лечение только оперативное. Лучевая терапия и химиотерапия связаны у новорожденных с тяжелой реакцией, что заставляет воздерживаться от их использования. Возможность возникновения рецидивов и метастазов в этом возрасте невелика.
При забрюшинных тератомах наличие опухоли является единственным симптомом заболевания. Забрюшинная опухоль требует дифференциальной диагностики с опухолью почки и брюшной полости. Диагноз уточняют с помощью урографии и ирригографии. Все новорожденные с забрюшинными образованиями подлежат оперативному лечению.
Паранефрит также может быть причиной опухоли в животе. Диагностика паранефрита сложна из-за нетипичного течения. Внутривенная урография дает нечеткие указания о характере поражения. Лечебная тактика основана на скорейшем удалении гноя из околопочечного пространства и должна сочетаться с мощной интенсивной антибактериальной и стимулирующей терапией. Прогноз определяет степень развития септического поражения.
Симптом пальпируемой опухоли у новорожденных появляется при разрыве надпочечника и кровоизлияния в его паренхиму. Массивная надпочечниковая геморрагия свойственна периоду новорожденности, надпочечниковые железы ребенка значительно увеличены в размере, богато васкуляризированы и относительно легко могут быть повреждены при трудных родах.
У таких больных, помимо симптома пальпируемой опухоли с одной или обеих сторон, имеются признаки внутреннего кровотечения (нарастающая бледность, снижение гемоглобина и эритроцитов, падение артериального давления, урежение пульса), сопровождающиеся вздутием живота.
Тактика определяется характером патологического процесса. Эффект дают консервативные мероприятия, направленные на восполнение кровопотери, применение ге- мостатических средств, а также стероидной терапии. Операцию производят при прорыве гематомы в брюшную полость.
В:СМН; 30.10.2015г.
ОПТ:СМН; 05.11.2015г
Источник
К заболеваниям этой группы относят пороки развития, травматические повреждения, гнойно-септические заболевания, опухоли (как брюшной полости, так и забрюшинного пространства). Увеличение живота при рождении и пальпируемое опухолевидное образование нередко бывают единственным симптомом заболевания.
В верхнем этаже брюшной полости плотные неподвижные объёмные образования чаще исходят из печени и могут быть: солитарной кистой печени, кистой общего жёлчного протока, доброкачественной или злокачественной опухолью, подкапсульной гематомой печени, абсцессом пупочной вены.
В среднем этаже брюшной полости подвижные округлые эластические образования чаще бывают энтерокистомами.
Образования, пальпируемые в нижнем этаже брюшной полости, связаны с патологией органов малого таза: солитарная или тератоидная, осложнённая или неосложнённая киста яичника, гидрокольпос и гематометра при атрезии влагалища и девственной плевы, нейрогенный мочевой пузырь, киста урахуса.
Клиническая картина
Антенатальное обследование плода позволяет выявить наличие объёмного образования, локализовать его в брюшной полости или забрюшинно, поставить предварительный диагноз.
Единственным симптомом при рождении ребёнка может быть пальпируемое в различных областях брюшной полости объёмное образование, чаще подвижное, безболезненное, с ровными контурами, сопровождающееся увеличением размеров живота.
Диагностика.|
После рождения проводят комплексное обследование. УЗИ позволяет уточнить локализацию забрюшинного или внутрибрюшинjporo образования, определить его структуру и связь с внутренними органами.
Дифференциальная диагностика и тактика лечения наиболее часjto встречающихся заболеваний представлены в табл. 5-1.
57. Врождённый гидронефроз у детей. Этиопатогенез, диагностика, дифференциальная диагностика.
Гидронефроз — прогрессирующее расширение лоханки и чашечек, возникающее вследствие нарушения оттока мочи в области лоханочно-мочеточникового сегмента.
Причины, вызывающие гидронефроз, могут быть анатомическими и функциональными, обусловленными дисплазией мышц и нервных элементов стенки сегмента и нарушением проходимости в нём перистальтической волны.
Наиболее частая причина гидронефроза в детском возрасте — стеноз лоханочно-мочеточникового сегмента. Следствием антенатального воспаления бывают эмбриональные тяжи и спайки, сдавливающие его извне или вызывающие фиксированный перегиб. У части больных затруднение опорожнения лоханки связано с наличием добавочных (аберрантных) нижнеполюсных сосудов. Высокое отхождение мочеточника — следствие врождённой аномалии, приводящее к преимущественному расширению нижней части лоханки. Ещё одной из причин гидронефроза могут быть клапаны мочеточника, локализующиеся в области лоханочно-мочеточникового сегмента и либо представляющие собой складку слизистой оболочки (ложные клапаны), либо в их состав входят все слои мочеточника (истинные клапаны).
Независимо от причин, вызывающих развитие гидронефроза, его патогенез сходен во всех случаях. Задержка мочи в лоханке вследствие затруднённого оттока вызывает ишемию и постепенную атрофию почечной паренхимы. Скорость развития этого процесса связана со степенью обструкции и типом лоханки. При внутрипочечной лоханке этот процесс развивается быстрее. При наличии препятствия оттоку лоханка некоторое время справляется с функцией выведения мочи за счёт рабочей мышечной гипертрофии, затем наступает её атония, лоханка значительно растягивается, чашечки увеличиваются и приобретают монетообразную форму.
Интересен факт, что даже при выраженном блоке почка длительное время остаётся работоспособной. Спасают почку пиелоренальные рефлюксы. Повышение давления в лоханке приводит к поступлению мочи из лоханки в канальцы (тубулярный рефлюкс). При выраженной обструкции мочеточника возможен разрыв форникальных зон, при этом моча проникает в интерстициальное пространство, откуда оттекает по венозным и лимфатическим сосудам (пиеловенозный и пиелолимфатический рефлюксы). Но вместе с тем пиелоренальные рефлюксы вызывают воспаление паренхимы и приводят к замещению её рубцовой тканью.
Стаз мочи и ишемия органа способствуют присоединению такого грозного осложнения гидронефроза, как обструктивный пиелонефрит, встречающийся у 87% больных.
Клиническая картина
Основные клинические проявления гидронефроза — болевой синдром, изменения в анализах мочи и синдром пальпируемой опухоли в брюшной полости.
Болевой синдром возникает у 80% больных. Боли носят разнообразный характер — от ноющих тупых до приступов почечной колики. Частота и интенсивность болей связаны с присоединением пиелонефрита и/или растяжением почечной капсулы на фоне резкого нарушения оттока мочи. Боль обычно локализуется в области пупка, лишь дети старшего возраста жалуются на боль в поясничной области.
Изменения в анализах мочи характеризуются лейкоцитурией и бактериурией (при присоединении пиелонефрита) либо гематурией (за счёт пиелоренального рефлюкса и форникального кровотечения).
Синдром пальпируемой опухоли — нередкое клиническое проявление гидронефроза, особенно у маленьких детей со слабо развитой передней брюшной стенкой. Образование врач обычно выявляет случайно при пальпации брюшной стенки. Иногда его находят и сами родители, что становится причиной обращения к врачу. Опухолевидное образование обычно имеет чёткие контуры, эластическую консистенцию, при пальпации смещается.
Диагностика
Основные методы диагностики гидронефроза у детей — УЗИ, экскреторная урография, радионуклидное исследование и почечная ангиография.
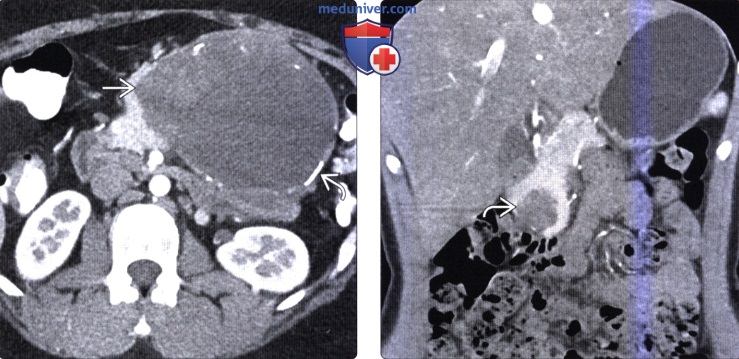
При УЗИ выявляют увеличение размеров почки за счёт расширения её коллекторной системы, истончение и уплотнение паренхимы (рис. 6-40). Мочеточник не визуализируется.
Следующий этап исследования — выполнение экскреторной урографии. Характерная рентгенологическая картина гидронефроза — расширение и монетообразная деформация чашечек, их шеек, расширение лоханки, более выраженное при её внепочечном расположении (рис. 6-41). Следует отметить, что при выполнении экскреторной урографии больным с подозрением на гидронефроз обязательным является выполнение отсроченных (через 1—6 ч) рентгеновских снимков для получения чёткой картины на фоне снижения функций почек и большого объёма коллекторной системы. Мочеточник при гидронефрозе визуализируется редко, обычно на отсроченных снимках; он узкий, контрастируется по цистоидному типу, ход его обычный.
Выполнение радионуклидного исследования позволяет количественно оценить степень сохранности почечных функций и определить тактику лечения.
Если при УЗИ заподозрен гидронефроз, а при экскреторной урографии даже на отсроченных снимках изображения коллекторной системы почки нет, можно думать о значительном снижении её функций. В этих случаях уточнить диагноз помогает ангиографическое исследование. Оно даёт представление об ангиоархитектонике почки, а иногда позволяет установить и такую причину гидронефроза, как аберрантный сосуд.
Нередко трудности возникают при дифференциальной диагностике гидронефроза и гидрокаликоза, характеризующегося стойким расширением чашечек при нормальных размерах лоханки и хорошей проходимости лоханочно-мочеточникового сегмента. Заболевание — результат медуллярной дисплазии, сопровождается недоразвитием и истончением мозгового вещества почки. Диагностике помогают экскреторная урография с выполнением отсроченных снимков и ангиографическое исследование. При гидрокаликозе почечные артерии сохраняют сегментарное строение, диаметр основных стволов обычный, отмечают обеднение и истончение сосудистого рисунка в участках расположения чашечек.
Лечение
Лечение гидронефроза только оперативное.
Объём оперативного вмешательства зависит от степени сохранности почечных функций.
Если функции почки снижены умеренно, выполняют реконструктивно-пластическую операцию — резекцию изменённого лоханочномочеточникового сегмента с последующей пиелоуретеростомией (операция Андерсена—Кучеры).
В случае значительного снижения функций почек можно прибегнуть к предварительной деривации мочи с помощью нефростомии.
При последующем улучшении почечных функций, выявляемом с помощью радионуклидного исследования, возможно выполнение реконструктивной операции.
Если изменения функций почки необратимы, встаёт вопрос о нефрэктомии.
Прогноз
Послеоперационный прогноз заболевания во многом зависит от степени сохранности функций почки и активности пиелонефрита.
Диспансерное наблюдение за детьми, перенёсшими оперативное вмешательство по поводу гидронефроза, осуществляют совместно уролог и нефролог. Контрольную урографию выполняют через 6-12 мес, УЗИ и радиоизотопное исследование проводят ежегодно. Хорошая проходимость лоханочно-мочеточникового сегмента и отсутствие обострений пиелонефрита в течение 5 лет позволяют снять ребёнка с учета.
Источник
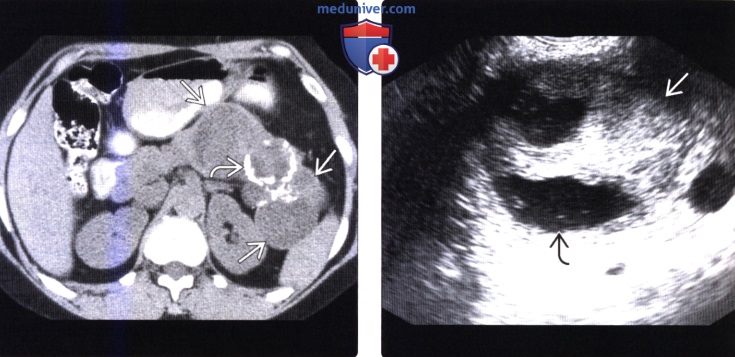
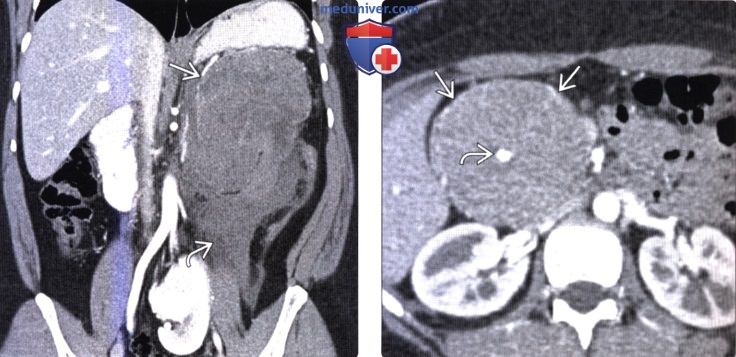
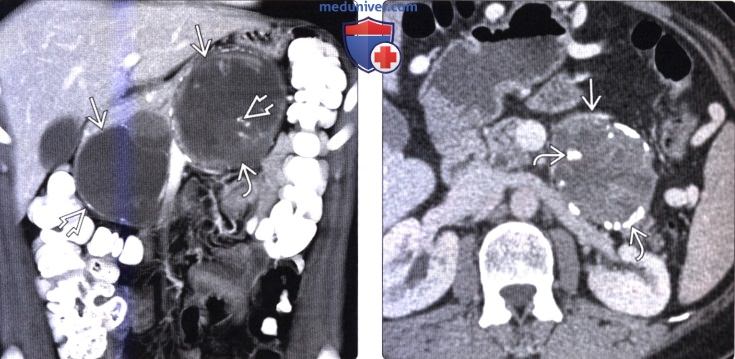
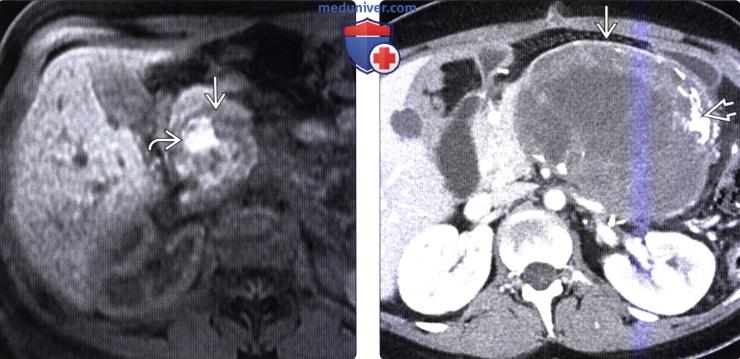
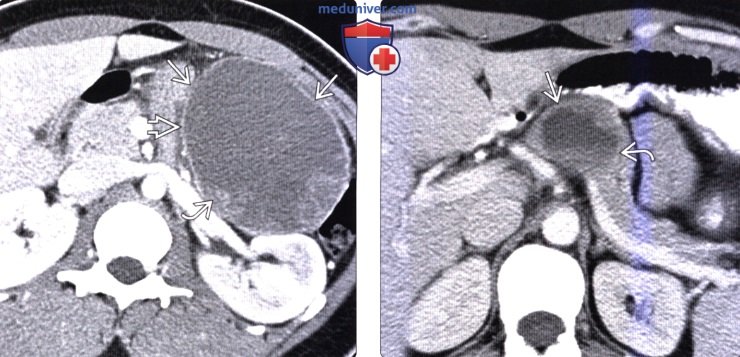
КТ, МРТ признаки солидной и псевдопапиллярной опухоли поджелудочной железы (СППО)а) Терминология: б) Визуализация: 1. Общая характеристика:
2. КТ признаки солидной и псевдопапиллярной опухоли поджелудочной железы: 3. МРТ признаки солидной и псевдопапиллярной опухоли поджелудочной железы: 4. Радионуклидная диагностика: 5. Рекомендации по визуализации:
в) Дифференциальная диагностика солидной и псевдопапиллярной опухоли поджелудочной железы: 1. Муцинозная кистозная опухоль поджелудочной железы: 2. Протоковый рак поджелудочной железы: 3. Серозная цистаденома поджелудочной железы: г) Патология: 1. Общая характеристика: 2. Стадирование, градации и классификация: 3. Макроскопические и хирургические особенности: д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка. Следует учесть: ж) Список использованной литературы: – Также рекомендуем “Лучевая диагностика метастазов в поджелудочную железу и лимфому поджелудочной железы” Редактор: Искандер Милевски. Дата публикации: 12.3.2020 |
Источник