Синдром первичной цилиарной дискинезии применим к следующим состояниям

Первичная цилиарная дискинезия (Primary ciliary dyskinesia, PCD) представляет собой генетически гетерогенное, обычно аутосомно-рецессивное расстройство, характеризующееся цилиарной дисфункцией и нарушенным мукоцилиарным клиренсом, что приводит к множеству клинических нарушений, включая хронический бронхит, ведущий к бронхоэктазам, хронический риносинусит, хронический средний отит, транслокацию внутренних органов (примерно в 50 % случаев) и мужское бесплодие. Частота PCD оценивается в 1:16000 новорожденных на основе распространенности зеркального расположения внутренних органов и образования бронхоэктазов. Однако у немногих пациентов с PCD диагноз подтвержден, так как данное заболевание трудно диагностируется. Первый случай этой патологии, о котором сообщалось в начале 1900-х годов, характеризовался триадой симптомов: хронический синусит, бронхоэктазы и неправильное расположение внутренних органов. Впоследствии она стала известна как синдром Картагенера. Некоторое время спустя у пациентов с синдромом Картагенера, а также у пациентов с хроническим синуситом и бронхоэктазами, отмечалось наличие «неподвижных» ресничек и дефектов в их организации. Первоначально для описания этого расстройства использовался термин «синдром неподвижной реснички»; однако более поздние исследования показали, что большинство ресничек сохраняли активность, но демонстрировали жесткий, нескоординированный и/или неэффективный ритм. Название было изменено на «первичную цилиарную дискинезию», чтобы более адекватно описать ее генетическую природу и цилиарную дисфункцию и отличить ее от вторичных цилиарных дисфункций, обусловленных повреждением мерцательного эпителия разного генеза. «Золотым стандартом» диагностических тестов для PCD был электронный микроскопический ультраструктурный анализ респираторных ресничек, полученных путем биопсии бронха. Недавние исследования выявили мутации в нескольких генах, кодирующих структурные и/или функциональные белки в ресничках. Измерение назальной концентрации оксида азота (NO) использовалось в качестве скринингового теста на PCD, поскольку назальный NO чрезвычайно низкий (10-20 % от нормы) у пациентов с PCD.
Нормальная структура подвижных ресничек
Ресничка и жгутик являются эволюционно древними органеллами, чьи структура и функция были неизменны в течении их филогенеза. Исторически признана их роль в подвижности клеток и переносе жидкостей через поверхности слизистой оболочки, также у ресничек недавна была обнаружена сенсорная функция. И подвижные, и сенсорные реснички состоят из высокоорганизованных структур микротрубочек и вспомогательных элементов. Микротрубочки, образованные из α- и β-мономеров тубулина, сконфигурированы в спиральные конфигурации протофиламентов. Периферические микротрубочки в типичной структуре (9+2 подвижных ресничек), усеянные динеиновыми ручками, которые содержат аденозинтрифосфатазы, действуют как молекулярные двигатели для осуществления скольжения периферических дуплетов микротрубочек относительно друг друга. Внешние динеиновые ручки (ODA) расположены ближе к мерцательной мембране, внутренние динеиновые ручки (IDA) расположены проксимально относительно центрального аппарата α-микротрубочек. Динеиновые ручки — это большие белковые комплексы, включающие несколько тяжелых, легких, и промежуточных цепей. Исследования изолированных аксонем, избавленных от вспомогательных структур, показали, что в присутствии аденозинтрифосфата пары микротрубочек скользят относительно друг друга до исчезновения видимого света. Считается, что некоторые вспомогательные структуры, в том числе звенья нексина, радиальные спицы и мерцательная мембрана обеспечивают силы сдвига, которые переводят скользящее действие в упругую характеристику мерцательной волны.
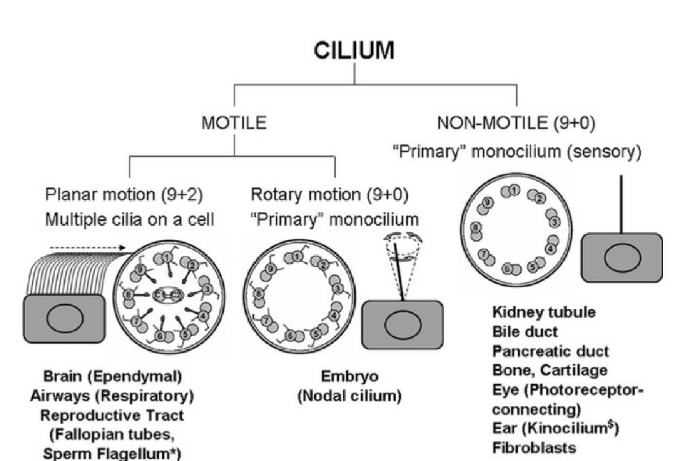
Рис. 1
Разнообразие аксонем различных ресничек. Локализация подвижных ресничек (9+2) — мозг (клетки нейроглии), воздухоносные пути, репродуктивный тракт (фаллопиевы трубы, жгутик сперматозоида); подвижных ресничек (9+0) — эмбрион. Локализация неподвижных ресничек (9+0) — почечные канальца, желчный проток, вирсунгов проток, глаз, ухо (киноцилии), фибробласты.
Генетика
Дисфункция структуры аксонемы связана с классом расстройств, коллективно известных как «цилиопатии», который включает в себя: PCD / синдром Картагенера, синдром Барде — Бидля, гидроцефалия, поликистозное заболевание почек, поликистозное заболевание печени, нефронофтиз, синдром Меккеля — Грубера, синдром Жубера, синдром Альстрома, синдром Джеуна. PCD была первым человеческим расстройством, связанным с дисфункцией подвижных ресничек. До сих пор были идентифицированы мутации в девяти генах, являющихся причиной PCD (DNAI1, DNAH5, ДНКH11, ДНКI2, KTU, RSPH9, RSPH4A и TXNDC3, PIH1D3), но не были определены ассоциации генотипа/фенотипа.
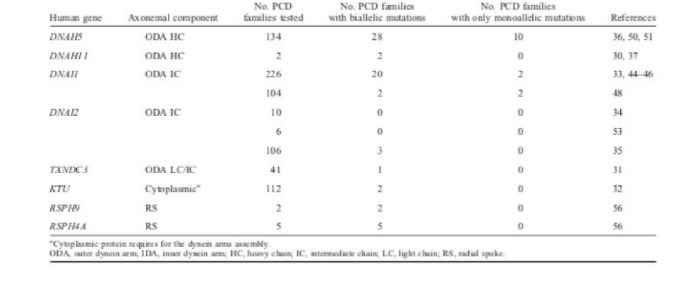
Рис. 2
ODA — внешние динеиновые ручки, IDA — внутренние динеиновые ручки, HC — тяжелая цепь, LC — легкая цепь, IC — средняя цепь, CA — центральный аппарат.
Роль эпителиальных клеток воздухоносных путей у пациентов с PCD и CF (кистозный фиброз)
Эпителиальные клетки дыхательных путей создают несколько препятствий в защите против возбудителей. Секреция клеточных муцинов образует жидкий барьер; слизь необходима для захвата вредных патогенов и частиц. Кроме того, эпителиальные клетки дыхательных путей высвобождают антимикробные продукты и несколько провоспалительных хемокинов, таких как CXCL5/ENA-78, CXCL8/IL-8, монокристалл C-C лиганд 2 / моноцит-хемоаттрактант-белок-1 (CCL2/MCP-1) и CCL5/RANTES, для привлечения иммунных клеток. Несколько исследований показали, что P. aeruginosa стимулирует транскрипцию и чрезмерное производство нескольких цитокинов в эпителиальных клетках дыхательных путей. In vitro было установлено, что эпителиальные клетки дыхательных путей, несущие мутантный CFTR, продуцируют больше CXCL8/IL-8, IL-6 и гранулоцитарно-макрофагальный колониестимулирующий фактор (GM-CSF) по сравнению с нормальным эпителием. Как упоминалось выше, CXCL8/IL-8 регулирует хемотаксическую миграцию нейтрофилов в место локализации инфекции, тогда как GM-CSF задерживает апоптоз нейтрофилов. Известно, что отсутствие или недостаток CFTR в эпителиальных клетках связаны с сокращением производства противовоспалительного медиатора IL-10 и оксида азота (NO). IL-10 и NO ингибируют ядерный фактор-κB (NF-κB), ядерный фактор транскрипции, который активирует экспрессию гена синтез провоспалительных цитокинов эпителиальными клетками дыхательных путей и макрофагами. Поэтому даже без экзогенной стимуляции эпителиальные клетки производят высокие уровни CXCL8/IL-8 и других провоспалительных цитокинов у пациентов с МВ. Индуцируемая NO-синтаза (NOS2) конститутивно экспрессируется эпителиальными клетками дыхательных путей. NO играет роль в защите организма, регулировании производства цитокинов и подвижности ресничек в респираторной системе. У пациентов с PCD и CF обнаружен более низкий уровень NO в конденсате выдыхаемого воздуха (EBC).
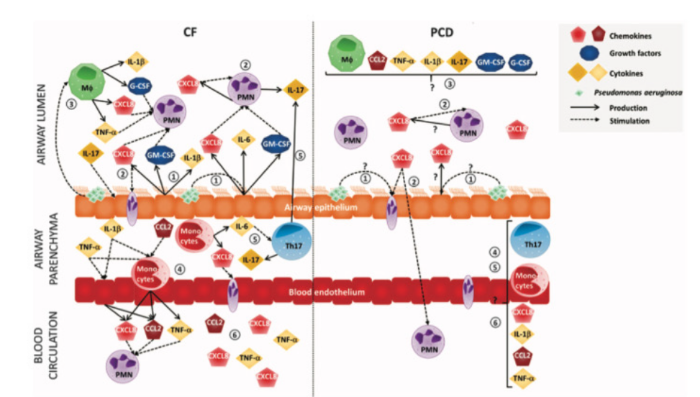
Рис. 3
Цитокины и хемоаттрактанты, способствующие воспалению нейтрофильных дыхательных путей при CF и PCD. На рисунке показана связь между воспалительными медиаторами и (иммунными) клетками в дыхательных путях и кровообращением пациентов с CF и PCD. Сплошные стрелки указывают на цитокины, тогда как пунктирные стрелки указывают на стимуляцию клеток цитокинами или патогенами. При CF эпителиальные клетки дыхательных путей, несущие дефектный канал CFTR, производят CXCL8, GM-CSF и IL-6 даже без внешних раздражителей. Кроме того, P. aeruginosa постоянно стимулирует эпителиальные клетки дыхательных путей для секреции высоких уровней провоспалительных цитокинов и хемоаттрактантов, таких как IL-1β, GMCSF и CXCL8 (1). Нейтрофилы (PMN) в легких при CF также продуцируют CXCL8 и IL-17 и, следовательно, усиливают их собственную активацию и притяжение к легким (2). Колонии P. aeruginosa провоцируют альвеолярные макрофаги (Mφ) для получения высоких концентраций G-CSF, TNF-α, IL-1β и CXCL8, увеличивая активность нейтрофилов (3). Моноциты с неисправными каналами CFTR менее эффективно перемещаются через в просвет дыхательных путей и накапливаются в паренхиме дыхательных путей. Эти моноциты выделяют большое количество провоспалительных медиаторов, например, CXCL8, CCL2, IL-6 и TNF-α, которые активируют нейтрофилы периферической крови (4). IL-6 способствует дифференцировке Th17 клеток в легких. В свою очередь клетки Th17 продуцируют высокие уровни IL-17, которые косвенно стимулируют миграцию и активацию нейтрофилов (5). Аналогичным образом, образование CXCL8 нейтрофилами или макрофагами в легких при PCD и его роль в активации нейтрофилов неизвестны.
Источники
- Leigh M. W. et al. Clinical and genetic aspects of primary ciliary dyskinesia/Kartagener syndrome // Genetics in Medicine. – 2009. – Т. 11. – №. 7. – С. 473.
- Cockx M. et al. Chemoattractants and cytokines in primary ciliary dyskinesia and cystic fibrosis: key players in chronic respiratory diseases //Cellular & molecular immunology. – 2018. – Т. 15. – №. 4. – С. 312.
- Olcese C. et al. X-linked primary ciliary dyskinesia due to mutations in the cytoplasmic axonemal dynein assembly factor PIH1D3 //Nature communications. – 2017. – Т. 8. – С. 14279.
Источник
Под цилиарной дискинезией понимают патологию, влияющую на мукоцилиарный клиренс. В данном случае наблюдается сбой в работе ресничек, приводящий к появлению различных инфекционных заболеваний, а также к проблемам в репродуктивной сфере. Это происходит потому, что реснички располагаются не только на поверхности клеток в дыхательных путях, но и в протоках придатков гонад, а также в фаллопиевых трубах.
Клинические проявления данного заболевания могут быть достаточно обширными. Однако чаще всего специалистами отмечается постоянный кашель, который при отсутствующем мукоцилиарном клиренсе, способствует выведению слизи.
Анамнез данной патологии
У пациентов отмечаются следующие проявления:

- выделяющаяся ежедневно гнойная мокрота;
- появление крови в процессе откашливания;
- у новорожденных отмечаются частые пневмонии, а также респираторный дистресс-синдром;
- у пациентов обнаруживаются полипы в носу, а также наблюдаются риносинуситы;
- появляется кашель, в течение каждого дня пациентами отмечается выделение мокроты с примесью гноя;
- в частых случаях у детей обнаруживают евстахиит, а также средний отит;
- в 20% случаев у пациентов появляется одышка;
- часто возникающее вторичное инфицирование нижних дыхательных путей;
- у мужчин данная патология вызывает бесплодие, вследствие того, что она отрицательным образом влияет на подвижность мужских половых клеток;
- у женщин, под влиянием цилиарной дискинезии, понижается фертильность, и может быть спровоцировано появление эктопической беременности;
- в редких случаях данное заболевание способствует появлению гидроцефалии;
- под влиянием заболевания развиваются бронхоэктазы и синуситы, которые вызывают не только головную боль, но также и усталость;
- изредка данную аномалию сопровождают другие врожденные патологии развития, к примеру, эписпадия, аномалии сердца или транспозиция сосудов.
Как проявляет себя цилиарная дискинезия при осмотре?
Специалистами отмечаются следующие проявления:
- Наличие гнусавого голоса, появившегося в результате отсутствия лобных синусов.
- Появление кондуктивной тугоухости, на которое влияют хронические отиты.
- Обратная локация внутренних органов. Данное состояние отмечается в 50% всех случаев. При данном расположении органов, в 25% случаев у пациентов присутствуют хронические синуситы, а также бронхиты.
- Фиксирование грубой крепитации при аускультации, как на выдохе, так и на вдохе.
- Проблемы с проходимостью респираторного тракта, а также появление одышки.

В дифференциальное диагностирование цилиарной дискинезии входит не только наличие бронхиальной астмы, но и неонатальный дистресс-синдром, мужское бесплодие, бронхоэктазы, а также обратная локализация внутренних органов.
Первичная цилиарная дискинезия
Первичная цилиарная дискинезия (ПЦД) – это наследственное заболевание, в основе которого находится генетически обусловленный дефект двигательной активности ресничек респираторного тракта, что является причиной частых бронхитов синуситов, отитов. Изменения в данном случае необратимы. Наиболее часто первичная цилиарная дискинезия встречается у детей раннего возраста. Дети раннего возраста в среднем болеют инфекционными заболеваниями около 6–8 раз в год, а 10–15% детей – не менее 12 раз в год.
Cиндром Картагенера является классической и самой распространенной формой ПЦД. В клинической картине заболевания большое значение имеет поражение носоглотки. С первых дней жизни отмечаются гнойные выделения из носа, затруднение носового дыхания. При обследовании органов дыхания диагностируется синусит, чаще всего гайморит.
Вторичная цилиарная дискинезия
Вторичная цилиарная дискинезия — это нарушение работы ресничек, возникшее в результате перенесенного заболевания (например, инфекции). Изменения в подобном случае полностью обратимы. Вторичная цилиарная дискинезия может сохраняться до 12 недель после перенесенной острой респираторной инфекции.
Лечение цилиарной дискинезии (как первичной так и вторичной) направлено на снятие воспалительных процессов в легких и носоглотке. Хирургические методы лечения при ПЦД как правило положительного эффекта не приносят.
Источник
Первичная цилиарная дискинезия – достаточно редкая патология, её распространенность составляет 1:20 000-30 000 [Meeks M., Bush A., 2000].
Классической формой первичной цилиарной дискинезии является синдром Картагенера, включающий обратное расположение внутренних органов, бронхоэктазы (бронхит) и синусит. На долю синдрома Картагенера приходится 50–60% всех случаев первичной цилиарной дискинезии.
Этиопатогенез. Сочетание бронхоэктазов с обратным расположением внутренних органов и синуситом впервые описал А. К. Зиверт в 1902 г. в журнале «Русский врач». Особый интерес к этой патологии возник в 30-е годы после работ M.Kartagener, именем которого и названа триада. В 1956 г. были опубликованы работы M.Kartagener и K.Mülli, в которых представлены обобщающие данные о семейных случаях бронхоэктазов, в том числе у лиц с situs viscerum inversus, а также сочетание триады с пороками других органов. Синдром Картагенера в равной степени рассматривается и как наследственная патология, и как порок развития. Сочетанию бронхоэктазов с обратным расположением внутренних органов придают принципиальное значение, считая, что бронхоэктазы в этих случаях имеют врожденную основу.
В результате работ R. Eliasson и B. Afzelius [Eliasson R., 1977; Afzelius B., 1978] у больных с синдромом Картагенера был выявлен врожденный дефект строения ресничек мерцательного эпителия слизистой оболочки респираторного тракта, обусловливающий нарушений цилиарной функции. Эта патология первоначально была определена как синдром «неподвижных ресничек». Дальнейшие исследования показали, что при наличии ультраструктурных дефектов не всегда наблюдается полная утрата подвижности ресничек, а лишь нарушается активность их биения. В этой связи было принято определение – «первичная цилиарная дискинезия» (primary ciliary dyskinesia). Известно свыше 20 различных цилиарных дефектов, присущих первичной цилиарной дискинезии, в том числе синдрому Картагенера [Afzelius B., 1985]. Облигатными признаками патологии считается отсутствие или недоразвитие динеиновых ручек, отсутствие радиальных спиц, нексиновых связок, нарушение числа дублетов и синглетов. Динеиновые ручки являются носителями АТФ-азной активности, превращающей химическую энергию АТФ в механическую энергию движения ресничек. Изменение структуры и функции респираторных ресничек приводит к нарушению мукоцилиарного транспорта. Последующее наслоение инфекции обусловливает формирование хронической воспалительной патологии органов дыхания.
Считают, что первичная цилиарная дискинезия и синдром Картагенера наследуются преимущественно по аутосомнорецессивному типу. Изучение генетической составляющей продемонстрировало выраженную генетическую гетерогенность заболевания с возможным участием многих генетических локусов в его реализации [Розинова Н. Н., Богорад А. Е., Новиков П. В., 2008]. Генетически детерминированный дефект строения ресничек носит распространенный характер, поскольку цилиарный эпителий выстилает не только респираторный тракт, но среднее и внутреннее ухо, эпендиму желудочков мозга, фаллопиевые трубы. Аналогичное строение имеют жгутики сперматозоидов. Это в значительной степени определяет особенности клинических проявлений и их многообразие. Однако более всего страдает респираторная система.
Клиническая картина. Клиническая картина при первичной цилиарной дискинезии и синдроме Картагенера характеризуется тотальным поражением респираторного тракта (бронхит, синусит, отит) с ранней манифестацией симптомов.
Поражение легких, как правило, выявляется в первые дни жизни ребенка и обычно расценивается как пневмония. Больных беспокоит влажный кашель с отделением гнойной мокроты. Обострения воспалительного процесса в бронхолегочной системе отмечаются по несколько раз в год. Нередко процесс имеет непрерывно рецидивирующее течение.
Физикальные изменения ярко выражены. Как правило, с двух сторон прослушивается множество разнокалиберных влажных хрипов. Перкуторный звук над патологически измененными участками легких укорочен.
Грудная клетка имеет различные деформации, часто выбухает справа – в области расположения сердца. Многие дети отстают в физическом развитии. У наиболее тяжелых больных отмечается утолщение ногтевых фаланг пальцев («барабанные палочки»), изменение формы ногтей («часовые стекла»).
Тоны сердца прослушиваются в правой половине грудной клетки и со стороны спины. При полном обратном расположении внутренних органов печень пальпируется слева.
Тяжесть состояния в значительной степени определяется выраженностью дыхательной недостаточности. У многих больных с этой патологией имеет место одышка в покое или при небольшой физической нагрузке. При функциональном исследовании выявляются признаки вентиляционных нарушений обструктивного и рестриктивного характера.
На рентгенограммах грудной клетки у больных с синдромом Картагенера определяется обратное расположение внутренних органов. Поражение легких обычно носит диффузный характер с преимущественной локализацией патологических изменений в базальных сегментах. Выявляются сегментарные ателектазы, уменьшение объема пораженных участков легких, обратное расположение внутренних органов.
Бронхоскопические исследования, как правило, выявляют упорный диффузный гнойный эндобронхит. При синдроме Картагенера возможны различные клинико-бронхологические варианты. Для классического варианта характерно наличие бронхоэктазов. Вместе с тем, в целом ряде случаев у больных с синдромом Картагенера диагностируется деформирующий бронхит или хронический бронхит без деформации. Характер и распространенность бронхолегочных изменений определяют тяжесть заболевания, активность течения воспалительного процесса.
Большое значение в клинической картине первичной цилиарной дискинезии и синдрома Картагенера имеет поражение носоглотки. У больных нередко с первых дней жизни отмечается затруднение носового дыхания (сопение). Беспокоят гнойные выделения из носа. Наиболее часто поражаются верхнечелюстные пазухи. У 15-25% больных выявляется полипоз носа. Поражение носоглотки бывает настолько тяжелым, что нередко оно выступает на первый план в клинической картине болезни.
Одним из характерных проявлений этой патологии является отит. У маленьких детей наблюдаются повторные рецидивы острого отита, у старших хроническое воспаление среднего уха. Диагностируется также обструкция евстахиевой трубы. Нередко встречается снижение, а иногда и полная потеря слуха. В некоторых случаях выявляется тимпаносклероз.
Специального внимания заслуживает вопрос о репродуктивной функции. Поскольку структурные изменения в жгутиках сперматозоидов идентичны таковым в ресничках респираторного тракта, у больных с синдромом Картагенера снижена подвижность сперматозоидов, отмечается гипоспермия. Это определяет бесплодие мужчин, страдающих первичной цилиарной дискинезией. Не исключен так же риск бесплодия, внематочных беременностей у больных женщин.
Диагностика. Синдром Картагенера – страдание с четко очерченной и яркой клинической симптоматикой. Тем не менее, эти больные зачастую на протяжении многих лет рассматриваются, как страдающие хроническим бронхитом, бронхоэктазией. Нередко остается нераспознанным даже обратное расположение внутренних органов. Заболевание иногда впервые диагностируют в зрелом возрасте. Особенные трудности и диагностические ошибки возникают при распознавании первичной цилиарной дискинезии без situs viscerum inversus. Вместе с тем, тотальность поражения респираторного тракта, ранняя манифестация симптомов позволяют уже по клиническим признакам заподозрить истинный характер страдания, вычленить таких больных из общей группы детей с рецидивирующей патологией легких.
Таким образом,первый этап диагностики – своевременная и адекватная оценка клинических проявлений заболевания. Вместе с тем, диагноз первичной цилиарной дискинезии предусматривает обязательную оценку функции и ультраструктуры ресничек мерцательного эпителия слизистой респираторного тракта.
Для суждения о функциональном состоянии ресничек используется ряд методов. Это, прежде всего, визуальная оценка подвижности ресничек. С этой целью используется простой и доступный метод фазовоконтрастной микроскопии щеточных биоптатов слизистой оболочки бронхов (или носа) непосредственно после их получения. У больных с первичной цилиарной дискинезией движение ресничек отсутствует или резко замедленно, хаотично.
В последние годы предложен и используется метод световой микроскопии. Метод дает возможность определить относительное число эпителиальных клеток с подвижными ресничками (в процентах) от общего числа клеток, а также оценить характер движения ресничек. Установлено, что у больных с первичной цилиарной дискинезией число эпителиоцитов с подвижными ресничками составляет не более 3-5% от всех клеток. Движение носит асинхронный, пульсирующий характер, интенсивность его резко снижена. В то же время, у больных хроническим бронхитом, бронхоэктатической болезнью, инфицированными пороками развития легких число клеток с подвижными ресничками колеблется в пределах 80-96%.
В последние годы для оценки функционального состояния ресничек мерцательного эпителия нашли применение радионуклидные методы. Как уже указывалось, при первичной цилиарной дискинезии имеют место идентичные поражения реснитчатого покрытия всего респираторного тракта и нарушение мукоцилиарной функции как в трахеобронхиальном дереве, так и в полости носа. В связи с этим радионуклидная оценка мукоцилиарной функции в носовой полости дает возможность в определенной степени судить о функциональном состоянии ресничек всего трахеобронхиального дерева.
Мукоцилиарная функция мерцательного эпителия носовой полости оценивается путем измерения скорости назального слизистого транспорта. При этом используется человеческий сывороточный альбумин, меченный 99Тс (методика описана Касаткиным Ю. Н. и соавт., 1987). Полное и стабильное отсутствие передвижения радиофармацевтического препарата на слизистой носа указывает на первичную цилиарную недостаточность. Конечный этап диагностики – электронно-микроскопическое исследование щипкового биоптата слизистой оболочки бронхов, позволяющее установить типичные аксонемальные дефекты. Наблюдения показали, что в условиях одной семьи возможны различные варианты первичной цилиарной дискинезии, как с обратным расположением внутренних органов, так и без situs viscerum inversus.
Вопрос о лечениибольных с синдромом Картагенера сложен. Предпочтение отдается консервативной терапии, направленной на подавление воспалительного процесса в легких и носоглотке. С этой целью используются современные антибиотики широкого спектра действия, выбор которых определяется характером флоры, выделенной из бронхиального содержимого. При выборе антибиотиков, естественно, должны быть исключены препараты, обладающие ототоксическим действием. При гнойном эндобронхите показана лечебная бронхоскопия с эндобронхиальным введением антибиотических средств. Большое внимание уделяется систематическому использованию методов и средств, направленных на поддержание дренажной функции бронхов (ингаляции с муколитиками, отхаркивающие средства, постуральный дренаж, ЛФК, массаж грудной клетки). Считают, что хирургическое лечение при наличии тотального генетического дефекта слизистой респираторного тракта не оправдано. Более того, после операции нередко наступает ухудшение состояния. В последние годы за рубежом предпринимаются попытки трансплантации легких и сердца у больных с синдромом Картагенера.
Прогноз заболевания так же, как и особенности его течения, зависит от характера и распространенности бронхолегочных изменений. У больных хроническим бронхитом без бронхоэктазов при систематическом лечении с возрастом, как правило, наступает стабилизация воспалительного процесса. У больных с распространенными бронхоэктазами сохраняются активные воспалительные изменения в легких и носоглотке. Однако прогрессирования клинических проявлений заболевания, нарастания тяжести дыхательной недостаточности, развития осложнений не отмечено.
Дата добавления: 2016-11-19; просмотров: 1222 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org – Контакты – Последнее добавление
Источник
