Синдром при котором глаза навыкате

Экзофтальм представляет собой смещение одного или обоих глаз вперед. Спровоцировать его могут различные факторы. От них зависят форма протекания и способ лечения. Зачастую нужна помощь нескольких врачей: окулиста, эндокринолога, терапевта. Экзофтальм способен вызвать нарушения зрения. Рассмотрим подробнее эту болезнь.
Экзофтальм не всегда является патологией. Он может быть симптомом какой-либо болезни и естественным состоянием. Но во всех случаях речь идет о выпуклости одного или обоих глаз. Еще этот синдром называют пучеглазием, протрузией и проптозом. Впервые его описал в XVIII веке ирландский врач Р.ДЖ. Грейвс, который рассматривал экзофтальм в качестве одного из признаков эндокринной офтальмопатии.
Причины возникновения экзофтальма
Проптоз вызывают различные факторы. У женщин он обычно возникает на фоне нарушений эндокринной системы, у мужчин — после травм головы. Причинами могут выступать как офтальмологические патологии, так и системные. В числе первых:
- воспаление орбиты;
- травматическое поражение орбиты;
- болезни глазницы;
- дисфункция ресничной мышцы;
- опухолевые процессы;
- внутриглазные кровоизлияния;
- врожденная глаукома;
- высокая степень миопии;
- паралич глазных мышц.

Воспаление орбиты может возникнуть из-за панофтальмита, инфекционного поражения слезного мешка, гнойных процессов на веках и носу, стоматологических заболеваний, инфекций ушей и пр. Осложненные формы этих болезней способны привести к экзофтальму.
Если первичное заболевание развивается на одном глазном яблоке, возникает экзофтальм одного глаза. Двусторонние патологические процессы вызывают бинокулярный проптоз. Механические травмы, опухоли и повреждения вен, как правило, становятся причинами возникновения одностороннего экзофтальма. Врожденная глаукома поражает чаще всего оба глазных яблока, поэтому и пучеглазие возникает двустороннее.
Проптоз может быть следствием заболеваний и патологических состояний, которые изначально не связаны с органами зрения:
- дисфункции щитовидной железы;
- нарушения кровообращения;
- заболевания крови;
- неправильное строение черепа;
- гидроцефалия и пр.
Эти причины вызывают экзофтальм двусторонний, когда выпячиваются оба глаза. Проптоз не всегда развивается равномерно. Сначала симптомы могут проявляться только на одном глазном яблоке. Это еще более заметно, чем бинокулярная форма синдрома.
Факторы развития экзофтальма у детей и взрослых могут отличаться. У малышей проблемы с щитовидкой возникают реже. Проптоз у них может быть следствием врожденной глаукомы, неправильного строения черепа, прогрессирующей близорукости или травмы.
Симптомы экзофтальма
Клинические симптомы пучеглазия зависят от его этиологии. Для той или иной его разновидности характерны соответствующие признаки. Общий симптом — выпуклость глаз. Как правило, это заметно со стороны. Глазное яблоко может смещаться не только вперед, но и немного вбок, как при косоглазии. Некоторые люди жалуются на боль при движении глазами.
Наблюдаются и другие офтальмологические признаки:
- отечность слизистой;
- сухость роговицы;
- слезоточивость;
- диплопия;
- светочувствительность;
- покраснение склеры;
- несмыкание век;
- снижение остроты зрения.
Любой их этих симптомов должен стать поводом для визита к офтальмологу. Сигналом могут послужить и системные признаки первичного заболевания, на фоне которого развивается экзофтальм: слабость, быстрая утомляемость, бессонница, частые головокружения, быстрая потеря веса, повышенное потоотделение, тахикардия, нервозность, беспокойство и пр.
Виды экзофтальма
Проптоз бывает истинным и ложным. Первый характеризуется острым или хроническим поражением глазных тканей. При этом не всегда наблюдается воспаление. Требуется обязательное лечение. Мнимое пучеглазие — это следствие асимметрии глазниц, врожденных аномалий строения черепа или выраженной близорукости. Ложный экзофтальм не вызывает воспалительного процесса. Выпуклость глаз в пределах нормы. Лечить такой проптоз не нужно. Но пациент находится в группе риска, а потому ему необходимо чаще бывать у офтальмолога.

Исходя из особенностей клинической картины протрузии глаза, выделяют следующие виды экзофтальма:
- Постоянный. Возникает при эндокринных нарушениях и после удаления щитовидки. Характеризуется быстрым прогрессированием.
- Перемежающийся. Развивается на фоне поражения глазных сосудов. Экзофтальм перемещается с одного глаза на другой при наклонах тела или головы.
- Пульсирующий. Является следствием травм глаз, аневризмы или тромбоза. Выпячивание происходит в такт пульсу. Часто сопровождается мигренью.
Исходя из причин выпячивания глаз, выделяют:
- Отечный экзофтальм. Возникает при эндокринных и аутоиммунных патологиях или вследствие повышенной выработки в организме тиреотропного гормона. Прогрессирует стремительно. У больного подскакивает внутриглазное давление, ощущается сильная боль в орбитах, острота зрения сильно снижается. Есть риск образования на роговице язв.
- Тиреотоксический экзофтальм. Развивается из-за чрезмерной выработки гормонов щитовидки, при гипертиреозе и на фоне гормональных сбоев. Зачастую такое пучеглазие временное, а выявляют его у женщин. Экзофтальм при тиреотоксикозе сопровождается тахикардией и тремором. Нередко синдром проходит самостоятельно, стоит только восстановить гормональный фон.
- Гипоталамо-гипофизарный экзофтальм. Возникает при раздражении гипоталамических центров, что бывает при вегетативных, обменных и эндокринных расстройствах. Появляется синдром внезапно и очень быстро прогрессирует. Для него характерны такие симптомы, как отек конъюнктивы, паралич глазных нервов и повышенный офтальмотонус. Бывают нарушения со стороны психики, нервной и половой систем.
- Интермиттирующий экзофтальм. По основным признакам схож с пульсирующим. Но возникает при перенапряжении и во время наклона головы вперед, а не вбок. Глаза выпячиваются, если зажать яремную вену на шее. Чувствуется пульсация в глазном яблоке.
- Экзофтальм при диффузном токсическом зобе (болезни Грейвса или Базедовой болезни). Выпуклость умеренная, развивается медленно без каких-либо последствий. У больного сохраняется подвижность глаз, нет болевых ощущений, диплопии и сильного дискомфорта. Но есть другие признаки: косоглазие, отставание верхнего века при переводе взгляда вниз, снижение частоты естественных миганий.
Зачастую развивается бинокулярный проптоз. Иногда возникает экзофтальм односторонний, который впоследствии переходит в двустороннюю форму.
Стадии развития экзофтальма
Клиническая картина определяется стадией развития недуга и зависит от степени смещения глазного яблока в орбите. Всего их три:
- Первая: диаметр глаза — 21-23 мм. Может отсутствовать выраженная симптоматика. При внешнем осмотре выпячивание незаметно. Выявить его можно только с применением оборудования.
- Вторая: диаметр глаза — 24-26 мм. Появляются первые признаки пучеглазия. Человека беспокоит диплопия, развивается страбизм, подвижность глазных яблок ограничивается.
- Третья: диаметр глаза — более 27 мм. Веки не смыкаются полностью. Часть склеры всегда открыта и не смачивается слезной жидкостью. Появляются сухость, жжение, раздражение, покраснение склеры. Происходит сдавливание диска зрительного нерва. Снижается острота зрения.
Экзофтальм бывает врожденным, при котором выпуклость глазных яблок соответствует норме, то есть не более 2 мм. Патологический процесс становится заметным уже на второй стадии, а иногда и на первой.
Диагностика экзофтальма
Выпячивание глаз и степень смещения выявляют с помощью экзофтальмометрии, в ходе которой измеряют дистанцию между двумя параллельными плоскостями: одна переходит через вершину роговицы, другая — через боковую стенку орбиты. Экзофтальмометр напоминает обычную линейку, но из двух рамок. К ней под углом 45° прикрепляются два зеркала. Офтальмолог закрепляет прибор на внешних сторонах глазниц — ближе к вискам, передвигает рамки и делает замеры.

Степень экзофтальма — это не единственный показатель, который нужно выявить. Важно определить, какие отделы глаза затронуты патологией. Обычно при протрузии назначают следующие инструментальные методы:
- Офтальмоскопия. При 3-й степени пучеглазия могут происходить патологические изменения на глазном дне. Есть риск сдавливания диска зрительного нерва. Он выглядит бледным и отечным. Наблюдаются локальные геморрагии.
- Биомикроскопия. С ее помощью можно обнаружить язвы и другие повреждения роговой оболочки.
- Тонометрия. Внутриглазное давление повышается не при всех типах экзофтальма. Но этот метод один из обязательных в офтальмологии и применяется при любом осмотре. Кроме того, по офтальмотонусу можно определить вторичные осложнения пучеглазия.
- ОКТ. Позволяет визуализировать периорбитальную клетчатку, исключить или подтвердить отечность, новообразования в орбите и кровоизлияния.
- УЗИ глазного яблока в B-режиме. С помощью этого метода можно определить степень экзофтальма, оценить ткани орбиты, узнать, прогрессирует болезнь или регрессирует.
Самое главное при экзофтальме — найти его причину, то есть первичную патологию. Нужно пройти комплексное обследование. Пациент сдает кровь и мочу на анализ, у него определяют уровень гормонов, назначают УЗИ щитовидки, МРТ и другие методы. После постановки диагноза и определения разновидности экзофтальма начинают лечение. Как правило, его проводит не только офтальмолог. Может потребоваться помощь эндокринолога, отоларинголога, невропатолога и даже нейрохирурга.
Лечение экзофтальма
Метод лечения определяется причинами патологии. Так, при тиреотоксикозе экзофтальм лечится с помощью стероидных препаратов. Они снимают воспаление и стабилизирует уровень гормонов. Если пучеглазие развивается при больной щитовидке, например, при гипертиреозе, назначают радиоактивный йод. Иногда при экзофтальме используют пульс-терапию с «Преднизолоном». Отеки устраняют лекарствами и посредством рентгенотерапии.
Экзофтальм может быть следствием воспаления в глазу или орбите. В таких случаях назначают антибактериальные и противовоспалительные капли, которые помогают снизить воспаление и его токсичность. В некоторых случаях используют антибиотики, причем внутривенно. Для поддержания общего иммунитета применяют витамины.
Отечный экзофтальм, который зачастую возникает при гормональных сбоях, при гипотиреозе и гипертиреозе щитовидки, лечит невролог, эндокринолог и терапевт. Сначала необходимо восстановить работу щитовидной железы. Это делается с помощью лекарственной терапии. Выбор конкретного препарата определяется первичной патологией.
Пульсирующий экзофтальм лечится рентгенотерапией орбиты. Кроме того, на глаз накладывают давящую повязку, чтобы вызвать тромбирование глазничной вены. Это помогает остановить развитие пучеглазия. В тяжелых случаях перевязывают сонную артерию. Эти процедуры может провести только врач.
При интермиттирующем экзофтальме требуется хирургическое лечение. В ходе операции хирург выполняет перевязку внутренней или внешней сонной артерии или ставит клипсу на нее внутри черепа. Оперативно лечатся и онкологические заболевания, при которых пациенту приходится пройти курс химиотерапии. Хирургическое вмешательство необходимо при сильном поражении зрительного нерва. Из глазницы убирают лишние жировые ткани, чтобы снизить давление на глазное дно. Серьезные повреждения роговицы могут потребовать сшивания век. Назначают специальные мази, которые способствуют восстановлению тканей роговой оболочки.
Декомпрессия орбиты при экзофтальме
При экзофтальме может потребоваться декомпрессия орбиты, которая помогает снизить давление на ее стенки. После операции увеличивается объем пространства в глазнице, за счет чего снижается степень пучеглазия. Удаляют части одной, двух или трех стенок орбиты.

Орбитальная декомпрессия проводится при компрессионной оптической нейропатии, кератопатии, спонтанном выпадении глаза, сильных болях и для улучшения эстетического вида.
Чтобы снять симптомы пучеглазия, рекомендуется придерживаться следующих правил:
- используйте увлажняющие капли, мази и гели;
- выходя на улицу, берите с собой солнцезащитные очки;
- исключите соль, тщательнее подбирайте продукты питания;
- спите, положив голову на возвышение (не более 15 см).
Применяйте противовоспалительные глазные капли только первые три дня. Они помогают устранить воспаление и покраснение конъюнктивы. Но в последующем может произойти обратный эффект из-за расширения сосудов. Все лекарства покупайте только по рецепту. Лечение экзофтальма так называемыми народными средствами недопустимо. В лучшем случае они никак не повлияют на состояние глаз, в худшем — станут причиной осложнений.
Лечение экзофтальма может затянуться на несколько лет. Ни в коем случае нельзя забрасывать терапию при первых признаках выздоровления. Риск рецидива достаточно высокий.
Прогноз и возможные последствия экзофтальма
Прогноз зависит от тяжести заболевания, своевременности обращения к врачу, правильности назначенного способа лечения и индивидуальных особенностей больного. Как правило, удается устранить и первичную патологию, и пучеглазие. Трудности могут быть при злокачественной природе экзофтальма, гидроцефалии и других тяжелых болезнях.

Что касается осложнений офтальмологического характера, то из-за несмыкания век, повышенного внутриглазного давления и недостаточного питания глаза при экзофтальме есть риск возникновения:
- кератита ;
- неврита;
- атрофии зрительного нерва;
- кровоизлияний в сетчатку.
Пучеглазие способно привести к тяжелым нарушениям зрения, особенно при атрофических процессах. Один или оба глаза могут утратить способность двигаться в орбитах. Возможна полная утрата зрительных функций.
Источник
Синдром Крузона – редкое генетическое заболевание, сопровождающееся прогрессирующими деформациями лицевой и мозговой части черепа и краниосиностозом с развитием сопутствующих нарушений. Симптомами этого состояния являются изменение формы головы (брахицефалия, скафоцефалия, тригоноцефалия), крючковидный нос, гипоплазия средней трети лица, нарушения зрения и слуха. Диагностика синдрома Крузона осуществляется на основании внешних проявлений заболевания, рентгенологических данных, а также молекулярно-генетических анализов. Специфического лечения этой патологии не существует, используются паллиативные и симптоматические мероприятия, в том числе хирургического характера.
Общие сведения
Синдром Крузона (краниофасциальный дизостоз 1 типа) – генетическое заболевание, характеризующееся нарушением процессов окостенения и развития элементов скелета лицевого и мозгового черепа. Впервые это состояние было описано в 1912 году французским педиатром О. Крузоном, с тех пор синдром носит его имя. Механизм наследования синдрома Крузона – аутосомно-доминантный, однако заболевание часто обусловлено спонтанными мутациями. Патология встречается достаточно редко – примерно 1,6 случаев на 100 000 новорожденных, при этом данным синдромом обусловлено почти 5% от всех пороков развития, сопровождающихся черепным дизостозом. Долгое время считалось, что это состояние имеет две разновидности – обычную и сопровождающуюся кожными нарушениями (гиперкератозом, акантозом), но с учетом современных данных специалисты в области генетики установили, что синдром Крузона с черным акантозом (CAN) является отдельным наследственным заболеванием. В то же время, патогенез его развития аналогичен классической форме заболевания, именно этим объясняется значительная схожесть симптомов. Состояние с одинаковой вероятностью поражает как мальчиков, так и девочек.
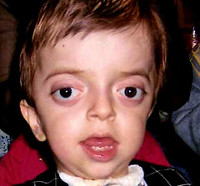
Синдром Крузона
Причины синдрома Крузона
Классический вариант синдрома Крузона обусловлен мутациями гена FGFR2, расположенного на 10 хромосоме – он кодирует аминокислотную последовательность рецептора к фактору роста фибробластов 2. Данный ген обладает значительным размером и большим количеством экзонов, что снижает его стабильность – в нем часто развиваются дефекты, приводящие к многочисленным генетическим заболеваниям, в основном поражающим элементы скелета. Так, помимо синдрома Крузона, мутации FGFR2 могут быть причиной синдромов Апера, Сетре-Чотзена, Бира-Стивенсона, синдрома Пфайффера и многих других патологий. Генетические исследования показали, что краниофасциальный дизостоз 1-го типа способны вызывать более 35 мутаций вышеуказанного гена, в основном они локализованы в области 7 и 9 экзонов.
Практически все дефекты гена FGFR2 относятся к миссенс-мутациям, то есть провоцируют изменение структуры кодируемого белка. Изменение конформации рецептора к фактору роста фибробластов 2 нарушает межклеточные взаимодействия в соединительных тканях черепа, главным образом костной и хрящевой. Это приводит сначала к накоплению фибробластов в области межкостных швов, а потом к активизации процессов окостенения, что и является причиной ведущего проявления синдрома Крузона – черепного синостоза. Некоторые исследователи полагают, что данные генетические дефекты влияют также на эмбриональное развитие структур первой жаберной дуги – к ним относят челюсти и отчасти элементы средней трети лица. Именно этим объясняется гипоплазия челюстей, особенно нижней, при синдроме Крузона.
Причины синдрома Крузона с черным акантозом несколько иные – он вызывается мутациями гена FGFR3, локализованного на 4 хромосоме. Продуктом его экспрессии также является рецептор к фактору роста фибробластов, только 3 типа (в отличие от 2 типа, являющего продуктом гена FGFR2). Выяснено, что только одна мутация этого гена выступает причиной синдрома Крузона с характерными кожными проявлениями – Ala391Glu. Это тоже миссенс-мутация, изменяющая структуру белка-рецептора. Патогенез заболевания практически не отличается от классического варианта. Изменения лица и черепа при синдроме Крузона с черным акантозом аналогичны предыдущему типу, однако к ним присоединяются гиперкератоз различных участков кожи и акантоз, нередко наблюдаются многочисленные родинки.
Симптомы синдрома Крузона
Проявления синдрома Крузона можно заметить уже при рождении ребенка, однако наиболее выраженными они становятся на протяжении первых 3-4 лет жизни. Самым характерным симптомом заболевания является краниосиностоз, который может развиваться на венечном или стреловидном (намного реже) шве, прочно соединяя кости и останавливая нормальный рост головы. Сразу после рождения первые признаки синостоза могут быть стертыми, но всегда наблюдается гипертелоризм, прогнатия нижней челюсти, изменение формы носа по типу «клюва попугая», незначительный экзофтальм из-за уменьшенного размера глазниц, низкое расположение наружного слухового прохода. Иногда при синдроме Крузона выявляется синдактилия пальцев, в этом случае необходимо производить дифференциальную диагностику с синдромом Апера. У некоторых больных обнаруживается атрезия хоан, затрудняющая дыхание, а также гидроцефалия, еще больше осложняющая течение заболевания за счет резкого возрастания внутричерепного давления.
Особенностью синдрома Крузона является неминуемое прогрессирование заболевания, особенно в отношении формы черепа. Из-за образования прочного синостоза и продолжающегося роста размеров головного мозга форма головы изменяется, возникает брахицефалия или «башенный череп» – в зависимости от того, по какому шву произошло срастание. При синдроме Крузона в области сросшихся костей черепа также могут образовываться экзостозы. Такая деформация приводит и к поражению органов зрения – сначала возникает расходящееся косоглазие, затем экзофтальм сильно прогрессирует вплоть до выпадения глазных яблок из орбиты. Нередко синдром Крузона сопровождается расстройствами слуха из-за нарушения структуры пирамиды височной кости – ее полости уменьшены в размерах, некоторые из них могут отсутствовать, нередко это приводит к полной глухоте. Наблюдаются изменения и со стороны нервной системы, обнаруживаются нарастающие признаки умственной отсталости (при отсутствии паллиативных мероприятий), симптомы повышения внутричерепного давления (головные боли, рвота), судорожные припадки.
Синдром Крузона с черным акантозом характеризуется аналогичными изменениями со стороны лица и черепа. При этом некоторые исследователи отмечают, что данная форма заболевания протекает в целом тяжелее и характеризуется повышенной частотой осложнений. Так, атрезия хоан, довольно редко развивающаяся при классической разновидности краниофасциального дизостоза 1 типа, в случае синдрома Крузона с черным акантозом регистрируется почти у половины больных. Кроме того, у пациентов наблюдаются сильно выраженные кожные нарушения – гиперкератоз (разрастание бородавок, гипертрофия кожи), усиленная пигментация. Основная локализация кожных проявлений при синдроме Крузона с черным акантозом – области коленных и локтевых сгибов, шея, живот, носогубные складки, зона вокруг глаз. Также для этого заболевании характерно наличие большого количества невусов (родинок), часто развиваются гипертрофические слабо пигментированные рубцы и шрамы.
Диагностика синдрома Крузона
Выявление синдрома Крузона возможно на этапе пренатального развития, сразу после рождения или в первые годы жизни больного. Для этого применяются рентгенологические методики, общий осмотр, молекулярно-генетические анализы. Вспомогательную роль в диагностике синдрома Крузона играют такие методы, как офтальмологический осмотр, исследование слуха, оценка интеллектуального и психического развития. При осмотре маленьких детей определяются низко посаженные уши, гипоплазия средней трети лица, экзофтальм. У больных синдромом Крузона старшего возраста к этим проявлениям присоединяются расходящееся косоглазие, ослабление слуха вплоть до полной глухоты, изменение формы черепа. На рентгенографии черепа регистрируется синостоз в области венечного, стреловидного или лямбдовидного швов, возможно обнаружение экзостозов и уплощенной формы глазниц.
Томография пирамиды височной кости при синдроме Крузона выявляет нарушение формирования наружного слухового прохода (атрезия или стеноз) и других полостей, иногда наблюдается отсутствие барабанной полости. Турецкое седло несколько расширено, могут образовываться добавочные мелкие околоносовые синусы. Молекулярно-генетическая диагностика синдрома Крузона производится врачом-генетиком и при классической форме заболевания сводится к автоматическому секвенированию 7 и 9 экзонов гена FGFR2 с целью выявления мутаций. При наличии кожных проявлений (гиперкератоза, бородавках, множественных родинках) имеет смысл производить поиск мутации Ala391Glu в гене FGFR3. Для обеих форм синдрома Крузона возможна пренатальная генетическая диагностика, ультразвуковые методики при этом, как правило, малоэффективны.
Лечение синдрома Крузона
Какого-либо специфического лечения синдрома Крузона на сегодняшний момент не существует, применяют только паллиативные мероприятия. К ним относят хирургические вмешательства по ремоделированию формы черепа и устранению синостозов – такие процедуры необходимо начинать как можно раньше и в дальнейшем производить еще несколько раз по мере роста головы. Это снижает уровень внутричерепного давления, что положительно сказывается на умственном развитии больных синдромом Крузона и уменьшает вероятность появления неврологических нарушений. Также с помощью хирургических методик создают искусственный блефарофимоз для снижения степени экзофтальма и предотвращения вывиха глазного яблока. При атрезии хоан производится их расширение оперативным путем для облегчения дыхания. Описаны техники радикальных комплексных операций, направленных на устранение большинства лицевых нарушений при синдроме Крузона. В случае развития кожных изменений для снижения их выраженности рекомендуется наружное применение средств на основе ретиноидов, иногда назначают кортикостероиды.
Прогноз и профилактика синдрома Крузона
Прогноз синдрома Крузона, как правило, неопределенный, многие специалисты оценивают его как неблагоприятный. Это связано с тем, что даже при проведении всех симптоматических и паллиативных мероприятий у больных все равно нарастает расходящееся косоглазие, практически всегда со временем развивается глухота, гипоплазия средней трети лица становится более выраженной с возрастом. Тем не менее, многие больные при соответствующем лечении и уходе могут доживать до преклонного возраста. По причине сильного нарушения зрения и слуха практически всегда происходит инвалидизация пациентов, причиной инвалидности также может стать умственная отсталость. Профилактика синдрома Крузона не разработана, возможно лишь пренатальное определение патологии молекулярно-генетическими методами.
Источник
