Синдром рея у кого был

Синдром Рея — быстро прогрессирующая, жизненно угрожающая острая энцефалопатия, сочетающаяся с поражением печени и в классическом варианте обусловленная приемом ацетилсалициловой кислоты на фоне вирусного инфекционного заболевания. Манифестирует внезапной рвотой, затем возникает психомоторное возбуждение, сменяющееся апатией, заторможенностью, дезориентацией с переходом в кому. Диагностируется по клиническим данным с учетом анамнеза, результатов биохимического и клинического анализов крови, исследования ликвора, УЗИ брюшной полости, коагулограммы, пункционной биопсии печени. Основу лечения составляет интенсивная терапия гемодинамических, коагуляционных, дыхательных нарушений и отека мозга. Чем ранее начато лечение, тем больше надежд на благоприятный исход.
Общие сведения
Синдром Рея (белая печеночная болезнь, синдром Рейе) — острая быстро прогрессирующая энцефалопатия, возникающая у детей до 16-летнего возраста. Единичные случаи описаны у взрослых. Впервые полное изложение клиники синдрома дал в 1963 г. австралийский патологоанатом Reye, после чего заболевание стало носить его имя и было признано самостоятельной нозологией. Первоначально специалистами в области неврологии и педиатрии синдром Рея ассоциировался только со случаями острой энцефалопатии, возникающей после приема аспирина на фоне вирусной инфекции. Позже были описаны т. н. Рея-подобные заболевания. В связи с этим в настоящее время классифицируют аспирин-ассоциированный, или классический синдром Рея и атипичный синдром Рея, включающий Рея-подобные синдромы.
Наиболее часто синдром встречается среди детей в возрасте от 5 до 14 лет, не зависимо от пола ребенка. Заболеваемость варьирует: в Великобритании у детей до 18 лет она составляет 0,1 случай на 100 тыс., в США — 1 случай на 100 тыс. В 80-е годы отмечалось существенное снижение заболеваемости после введения ограничений на применение аспирина у детей.
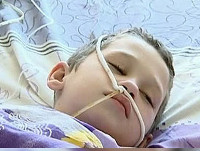
Синдром Рея
Причины синдрома Рея
Этиопатогенез синдрома до конца не исследован. Классический синдром Рея развивается в результате приема в качестве антипиретиков препаратов салициловой кислоты детьми, заболевшими ОРВИ и другими вирусными инфекциями (чаще гриппом, ветряной оспой, герпесом, парагриппом). Следует подчеркнуть, что речь идет не о передозировке салицилатов, а об их приеме в пределах рекомендованных возрастных дозировок. Этиофакторами Рея-подобных синдромов могут выступать другие медикаменты, гипоглицин, вальпроат, эндотоксины бактерий, инсектициды и прочие вещества, действующие как митохондриальные яды. По данным проведенных в Великобритании исследований, в 10% случаев синдром Рея сопровождался врожденными метаболическими нарушениями (дисметаболизмом жирных кислот, дефицитом карнитинтрансферазы, нарушениями в цикле мочевины, недостатком глицеринкиназы и др.).
Главным патогенетическим субстратом синдрома Рея является расстройство функционирования митохондрий, приводящее к клеточному апоптозу (гибели). Триггерами митохондриальных нарушений могут выступать различные экзогенные (медикаменты и др. вещества) и эндогенные (дисметаболические расстройства) факторы. Высказано предположение о том, что синдром Рея возникает у детей, имеющих врожденную субклиническую недостаточность митохондриальных ферментов. Известно, что после всасывания салицилатов и др. веществ их метаболиты попадают в печень, где оказывают токсическое воздействие на митохондрии. Результатом является апоптоз гепатоцитов, жировая инфильтрация печени и нарушение ее детоксикационной функции. Это сопровождается резким повышением концентрации печеночных трансаминаз и аммиака в крови, в несколько раз превышающей норму. Указанные метаболиты оказывают токсическое действие на церебральные ткани, приводя к развитию быстро прогрессирующей токсической энцефалопатии и отеку головного мозга.
Морфологически синдром Рея характеризуется мелко-капельным жировым гепатозом, имеющим распространенный характер и особенно проявленным по периферии печеночных долек. Выраженная в более легкой степени жировая дистрофия наблюдается в других соматических органах: поджелудочной железе, сердечной мышце, эпителии почечных канальцев. В церебральных тканях отмечаются дегенеративные изменения нейронов и отек астроцитов.
Симптомы синдрома Рея
Классический синдром Рея в среднем манифестирует через 3 суток после перенесенной вирусной инфекции, хотя этот период может колебаться от 12 ч до 21 дня. При ветряной оспе дебют синдрома приходится на 4-5 день сыпи. Обязательным симптомом является рвота. Как правило, она носит многократный характер. Через 24-48 ч после начала рвоты отмечаются изменения в поведении ребенка, варьирующие от раздражительности и необычного возбуждения до заторможенности и сонливости. Ребенок перестает разговаривать, не хочет есть и пить, контакт с ним затруднен. Достаточно быстро больной перестает ориентироваться в окружающей обстановке и во времени, возникает делирий. Эти состояния сопровождаются гипервентиляцией. Затем ребенок впадает в кому, которая вначале имеет интермиттирующий тип и продолжается не более 3 ч, а потом может длиться от 1-4 суток до нескольких недель. В последней стадии синдрома возникает остановка дыхания.
Атипичный синдром Рея имеет аналогичную клинику, но дебютирует обычно в первые 5 лет жизни. Зачастую он формируется на фоне врожденных метаболических нарушений. В основном синдром Рея любого типа отличается быстрым прогрессированием и без интенсивного лечения приводит к смерти. В отдельных случаях может иметь место легкое течение и самопроизвольная остановка прогрессирования симптомов.
Диагностика
Заподозрить синдром Рея педиатру или неврологу позволяют выявление в анамнезе связи с вирусной инфекцией, приемом аспирина и других источников митохондриальных токсинов, типичная клиника заболевания (рвота с последующими психо-неврологическими нарушениями), увеличение печени. Верифицировать синдром Рея помогает биохимический анализ крови с определением уровня печеночных ферментов, УЗИ брюшной полости, биопсия печени, исследование ликвора.
Биохимия крови констатирует увеличение АСТ и АЛТ в 3 и более раз (в ряде случаев в 20 раз) при нормальном содержании билирубина. Патогномоничным признаком является резкое повышение уровня аммиака. У 40% заболевших наблюдается гипогликемия, как правило, это дети до 5-летнего возраста. Концентрация электролитов крови может изменяться соответственно степени дегидратации, развивающейся вследствие рвоты и отказа от питья. В большинстве случаев синдром Рея сопровождается нарушением свертывающей системы, что находит отражение в данных коагулограммы. Клинический анализ крови остается в пределах нормы, иногда наблюдается некоторое увеличение лейкоцитов.
С целью исключения инфекционной патологии ЦНС проводится люмбальная пункция. Исследование цереброспинальной жидкости свидетельствует о ее стерильности и не выявляет существенных отклонений в ее составе, что позволяет исключить инфекционно-воспалительный характер энцефалопатии. УЗИ органов брюшной полости определяет увеличение печени — гепатомегалию, ее диффузно повышенную эхогенность и структурную уплотненность; возможны подобные изменения поджелудочной железы. Если синдром Рея не может быть установлен по данным вышеперечисленных методов диагностики, проводится биопсия печени. Морфологическое исследование биоптатов выявляет типичную для синдрома картину: отсутствие воспалительных изменений и наличие признаков выраженной жировой дистрофии.
Синдром Рея является диагнозом исключения. Дифференциальная диагностика проводится с вирусными инфекциями, энцефалитом, менингитом, различными интоксикационными синдромами, субарахноидальным кровоизлиянием и пр. После выздоровления дети, перенесшие синдром, направляются на консультацию генетика для исключения наличия у них врожденных метаболических заболеваний.
Лечение и прогноз синдрома Рея
Подозрение на синдром Рея является показанием к срочной госпитализации в отделение интенсивной терапии. Лечение является скорее симптоматическим и направлено на купирование происходящих в организме патологических процессов и поддержание жизненно важных органов. Применяют кортикостероиды (в основном преднизолон), инфузии электролитов и витамина К, маннитол для купирования отека мозга. Внутривенное введение жидкости с одной стороны необходимо для скорейшего выведения аммиака и прочих токсических веществ из организма, а с другой стороны ограниченно из-за опасности прогрессирования церебрального отека. Осуществляется коррекция нарушений кровообращения и расстройств гемостаза. При дыхательных нарушениях производят интубацию трахеи с гипервентиляцией. Лечение осуществляется при постоянном мониторинге артериального давления, газового состава крови, внутричерепного давления.
Смертность на начальной стадии синдрома составляет 5%, в стадии интермиттирующей комы — 50-60% , на последней стадии — 95%. Причиной летального исхода обычно выступает отек мозга, реже — дыхательная недостаточность, желудочное кровотечение вследствие коагулопатии, сердечная недостаточность, сепсис или ОПН. Если синдром Рея распознан в ранней стадии и незамедлительно начата соответствующая терапия, то можно надеяться на благополучный исход. Благодаря совершенствованию методов диагностики и лечения показатель летальности удалось снизить с 40%, регистрируемых в 1970-х гг. до 20% в 1990-х гг. У выживших детей, как правило, отмечается полное нейро-психическое восстановление.
Предупредить возникновение синдрома позволяет отказ от применения салицилатов у детей. В настоящее время во многих странах проводится политика замены салицилатов препаратами парацетамола или ибупрофена при необходимости проведения антипиретической терапии.
Источник
Аспирин (ацетилсалициловая кислота) — одно из самых популярных жаропонижающих средств при лечении гриппа. Но этот препарат может привести к трагедии, если его назначают при гриппе у детей. Все дело в так называемом синдроме Рея.
Это редкое, но очень тяжелое и потенциально смертельное заболевание возникает у детей 2–14 лет, которым дают аспирин. Синдром Рея может быть ещё при ветрянке, кори и некоторых других вирусных инфекциях. Обычно он возникает, когда ребенок уже идет на поправку. Вдруг начинается рвота, потом — спутанность сознания, состояние быстро ухудшается, развивается кома… Смертность при этом заболевании колоссальная. Если активное лечение начали на первых стадиях — до 20%, если на поздних — 80%.
Болезнь имени патологоанатома
Впервые об этой болезни подробно рассказал в 1963 году австралийский патологоанатом Дуглас Рей. В знаменитом медицинском журнале «Ланцет» он с коллегами описал 21 случай неизвестной детской болезни, при которой у детей развиваются энцефалопатия (поражение мозга) и жировой гепатоз (жировое перерождение печени). Реже встречалось избыточное накопление жира в почках и других внутренних органах. 17 из этих детей умерли. Ни о какой связи болезни с аспирином, гриппом или какой другой вирусной инфекцией в статье не говорилось.

В следующем году американец Джонсон Джонсон опубликовал описание вспышки гриппа, и среди больных были описаны 16 детей с такими же признаками, как и в статье Д. Рея. После этого новую болезнь нередко называли даже синдромом Рея — Джонсона. А роль аспирина была обнаружена только через 15 лет — в 1979 году в США. В 1980-м Центр по контролю за болезнями (американская организация вроде нашей санэпидслужбы) оповестила врачей и родителей о связи этой болезни с применением аспирина у детей с гриппом и другими вирусными инфекциями. Но официальное предупреждение в инструкции к препаратам, содержащим аспирин, появилось только в 1986 г.
В нашей стране эту проблему стали активно обсуждать в 1990-е годы. И надо сказать, что застрельщиками тогда выступили производители парацетамола. Это лекарство было главной альтернативой аспирину при гриппе и других состояниях, когда необходимо было снижать температуру.
В зеркале статистики
Отказ от аспирина в качестве жаропонижающего при гриппе и других вирусных инфекциях у детей быстро привел к тому, что синдром Рея практически исчез. Вот как это выглядело в зеркале американской статистики. С 1980 по 1997 годы было зарегистрировано 1207 случаев этого синдрома у детей в возрасте до 18 лет. Пик заболеваемости пришелся на 1980 год (555 случаев). В 1985 и 1986 гг., когда информация о синдроме Рея в обществе была уже известна и многие отказались от использования аспирина у детей, было зафиксировано примерно по 100 случаев в год. А после включения официального предупреждения в инструкции к лекарствам заболеваемость стала снижаться еще больше: с 1987 по 1993 регистрировалось около 36 случаев синдрома Рея в год, а с 1994 по 1997 — всего по 2 случая в год в среднем. По России статистики нет, но сегодня в мире фиксируют единичные случаи болезни.

А был ли синдром Рея?
В последние годы многие медики начали сомневаться в наличии синдрома Рея вообще и в том, что его вызывает аспирин. Стали появляться статьи с говорящими названиями «Синдром Рея все ещё является правильным диагнозом?» или «Является ли аспирин причиной синдрома Рея?».
И поводы для таких взглядов есть. Выяснилось, что кроме аспирина похожие состояния могут вызывать не только многие другие жаропонижающие препараты, но и лекарства из совсем других групп. Были зафиксированы похожие синдромы вообще без этих лекарств и без инфекций. Появился новый диагноз — «Рея-подобный синдром».
Болезнь плохих митохондрий
Было высказано мнение, что за синдромом Рея скрываются какие-то врожденные нарушения обмена веществ, которые в свое время были не распознаны и проявились только на фоне критических состояний, вызванных инфекцией и приемом лекарств, которые их усугубляют. И сегодня уже ясно, что в основе большинства случаев синдрома Рея действительно лежит врожденная функциональная несостоятельность митохондрий. Эти образования в наших клетках играют роль электростанций — они вырабатывают необходимую для жизни энергию. Но в экстремальных ситуациях они могут не выдержать и «сломаться». Поражение мозга и жировое перерождение печени и других органов при синдроме Рея — все это следствие «отказа» митохондрий. У многих детей, выживших после этой болезни, развивались осложнения, связанные с недостаточностью этих живых энергетических станций. Они становились хроническими больными, требующими постоянного лечения.
Что делать?
Что все это значит для родителей и их чад? Нужно им избегать не только аспирина, но и других лекарств при гриппе? Надо ли это делать и при других вирусных инфекциях?
Во-первых, не нужно паниковать. Судя по всему, вероятность получить синдром Рея грозит не всем, а тем, у кого есть врожденные проблемы с митохондриями. Правда, у жертв этой болезни до её развития они обычно были скрытыми. Можно ли их как-то выявить в таком состоянии? Нет, но есть признаки, при которых их вероятность выше. Это бывает, если в семье у кровных родственников были или есть врожденные проблемы с обменом веществ или с дисфункцией митохондрий. Точно так же особую осторожность надо проявлять, если среди таких родственников были наследственные энцефалопатии (болезни мозга) или другие болезни мозга. Многие из них могут сопровождаться проблемами с митохондриями.

Во-вторых, применение аспирина и других жаропонижающих у детей лучше избегать и чаще использовать немедикаментозные методы снижения температуры. Часто для этого рекомендуют обтирать уксусом кожу под мышками и в подколенных ямках. Но у известного педиатра, советника директора НМИЦ здоровья детей, профессора Владимир Таточенко по этому поводу другое мнение: «Ни в коем случае не используйте уксус, забудьте про него, обязательно найдется какая-нибудь мама, которая вместо него использует уксусную эссенцию, и будет ожог. Гораздо эффективнее уксуса обычная чуть теплая вода. И смачивать нужно всю поверхность тела. Ребенка надо при этом держать открытым в помещении без сквозняков и с нормальной температурой воздуха, чтобы не было переохлаждения. Точно так же можно смазывать кожу водкой. Лечение основано на том, что спирт и вода, испаряясь с кожи, забирают тепло и тем самым снижают температуру».
В-третьих, если ребенок удовлетворительно переносит температуру, то до 39 градусов её можно не снижать. Если дело все-таки дошло до необходимости приема жаропонижающих препаратов, то детям лучше давать средства с ибупрофеном или парацетамолом.
Источник
Это редкое заболевание, которым в основном страдают дети. Впервые оно описано в 1963 году в австралийском госпитале патологом Дугласом Реем. При лечении в больнице 21 ребенок с гриппом В получал салилаты. В итоге у детей развилась острая печеночная недостаточность, энцефалопатия и жировая дегенерация внутренних органов.
Острая
печеночная энцефалопатия
Печеночная энцефалопатия развивается при остром или хроническом заболевании печени. В результате болезни формируется комплекс синдромов, поражающих головной мозг. Это и отек мозга, и необратимые изменения в коре. Заболевание может протекать в легкой форме, а может заканчиваться тяжелой инвалидностью и смертью.
МКБ-10
В международной классификации болезней 10-го пересмотра синдром Рея относится к заболеваниям нервной системы.
| Шифр | Наименование болезни |
| G00-G99 | Болезни нервной системы |
| G90-99 | Другие нарушения нервной системы |
| G93 | Другие поражения головного мозга |
| G93.7 | Синдром Рейе или Рея |
Прогноз
Синдром Рея характеризуется острым течением. Детская летальность составляет при нем около 20%. Если болезнь протекает в легкой форме, то у 80% детей полностью восстанавливаются мозговые функции. Но если нарушения печени тяжелые, а пациент впадает в кому, то вероятность плохого прогноза увеличивается.
На прогностические данные влияют такие показатели, как уровень аммиака в крови, высокое внутричерепное давление. У детей, перенесших синдром Рея, может сохраняться задержка умственного развития, эпилептические расстройства, судороги, периферическая нейропатия.
| Плохие прогностические признаки |
| Быстрое течение болезни на первых трех клинических стадиях (быстрое развитие сопора и комы) |
| Судороги на третьей стадии |
| Уровень аммиака в крови превышает 300 мгк/мл |
| Повышение внутричерепного давления на третьей стадии |
| Развитие геморрагических осложнений (повышение ПВТ, ПТИ, МНО) |
Ацетилсалициловая кислота и синдром Рея
Ученые предполагают,
что салицилаты нарушают процессы бета-окисления при синдроме Рея.
Предполагаемый механизм таков:
- Вирусы являются пирогенами. Это значит, что, попадая в организм, они продуцируют интерлейкины и факторы некроза опухолей (ФНО). При приеме салицилатов уровень ФНО возрастает в сыворотке крови, что приводит к росту активности воспаления;
- После всасывания ацетилсалициловой кислоты ее метаболизм проходит в митохондриях и клетках печени. Продукты их распада тормозят бета-окисление (окисление пальмитиновой кислоты);
- Высокие концентрации метаболитов салицилатов открывают циклоспоринчувствительные каналы на внутренней мембране митохондрий. Это приводит к гибели органеллы и апоптозу клетки;
- Нарушение окисления жирных кислот и окислительного фосфорилирования приводит к накоплению в клетке жирных кислот (жировая дистрофия).
Печеночная энцефалопатия (возрастные отличия)
Синдром Рея развивается у детей и подростков. Средний возраст заболевших – 4-12 лет. Возникает при лечении лихорадки вирусного происхождения салицилатами. Например, при гриппе, кори, ветрянке.
Острая печеночная энцефалопатия считается заболеванием детского возраста. Однако, описаны несколько зарегистрированных случаев заболевания у взрослых. Были выявлены другие лекарственные средства, которые вызывают сходный по клинике синдром. Это димедрол, ацедипрол, амиодарон, кальция гомопантотенат. А также зафиксированы случаи наследственной ферментопатии и рецидивирующего синдрома Рея у взрослых.
Причины и патогенез
Причины формирования болезни не изучены до конца. Однако, ученые считают, что в основе патогенеза лежат два процесса. Это усиление синтеза фактора некроза опухолей под действием вируса и препарата АСК. И нарушение процессов бета-окисления с накоплением внутри клетки жирных кислот. А также прекращение окислительного фосфорилирования из-за патологического влияния метаболитов ацетилсалициловой кислоты на каналы в митохондриях.
Аспирин (ацетилсалициловая кислота, АСК)
Этот препарат является одним из самых «старых» нестероидных противовоспалительных средств. Используется он для подавления воспаления в организме: боли, жара, отека, нарушения функции органа.
Действует аспирин, подавляя синтез простагландинов (активаторов
воспаления) из арахидоновой кислоты. Ферментирует (активизирует) этот процесс
циклооксигеназа. Именно его и блокируют все НПВС.
А также доказано, что циклооксигеназа представлена в двух формах. Это ЦОГ-1, которая подавляет синтез простогландинов, регулирует целостность слизистой ЖКТ, управляет активностью тромбоцитов и почечным кровотоком. И ЦОГ-2, которая только подавляет синтез простогландинов.
АСК тропна только к первому изоферменту, поэтому у
лекарства большое количество побочных эффектов. Кроме того, у аспирина
выраженное дозозависимое действие.
- Доза 325 мг используются для дезагрегантной терапии;
- Доза 1,5-2 грамма используется для снятия жара и воспаления;
- Доза больше 4 грамм оказывает выраженное противовоспалительное действие.
Ветрянка
Это вирусное заболевание, которое отличается высокой заразностью. Передается болезнь воздушно-капельным или контактным путем. В острой фазе появляется лихорадка и папуловезикулярная сыпь.
Возбудителем ветрянки является герпес-вирус третьего типа. Это еще называют Varicella zoster. Вирус поселяется в ганглиях нервной системы человека и до конца жизни остается с ним. В пожилом возрасте он может провоцировать острое состояние, называемое «опоясывающий лишай».
У детей герпетические болезни (ветрянка) протекают доброкачественно. Для снятия жара можно использовать свечи с парацетамолом или сиропы Ибупрофен. Категорически запрещено принимать аспирин. Везикулы следует обрабатывать любой дезинфицирующей жидкостью или мазью (Каламин).
Грипп
Грипп вызывают несколько разновидностей вирусов. Выделяют
грипп А, В и С. Синдром Рея, как правило, появляется при назначении салицилатов
детям до 12 лет с инфекцией типа А и В.
Чаще всего синдром Рея при гриппе фиксируют в возрастной группе от 4 до 14 лет. Первые признаки болезни появляются на 3-и сутки после приема салицилатов в терапевтических дозах.
Клиническая картина характеризуется рвотой, тошнотой. Она повторяется несколько раз. После нее в течение суток нарастают неврологические симптомы. Они варьируют от легких расстройств моторики и психики до комы.
Стадии
Нулевая стадия протекает незаметно. Ее можно определить только на основании лабораторных изменений. Клинических симптомов не наблюдается. В крови повышены АЛТ, АСТ, уровень аммиака.
На первой стадии клиника характеризуется вялостью и сонливостью у ребенка. Появляются рвота и тошнота. Изменяется скорость волн на
Источник

