Синдром рейтера если не лечить


Синдром Рейтера – системное заболевание, проявляющееся клиническими признаками воспаления уретры, простаты, суставов и глаз. Аутоиммунный процесс, лежащий в основе патологии, развивается в результате проникновения в организм патогенных бактерий или вирусов. Возбудители дизентерии, сальмонеллеза, иерсиниоза и хламидиоза могут спровоцировать синдром Рейтера.

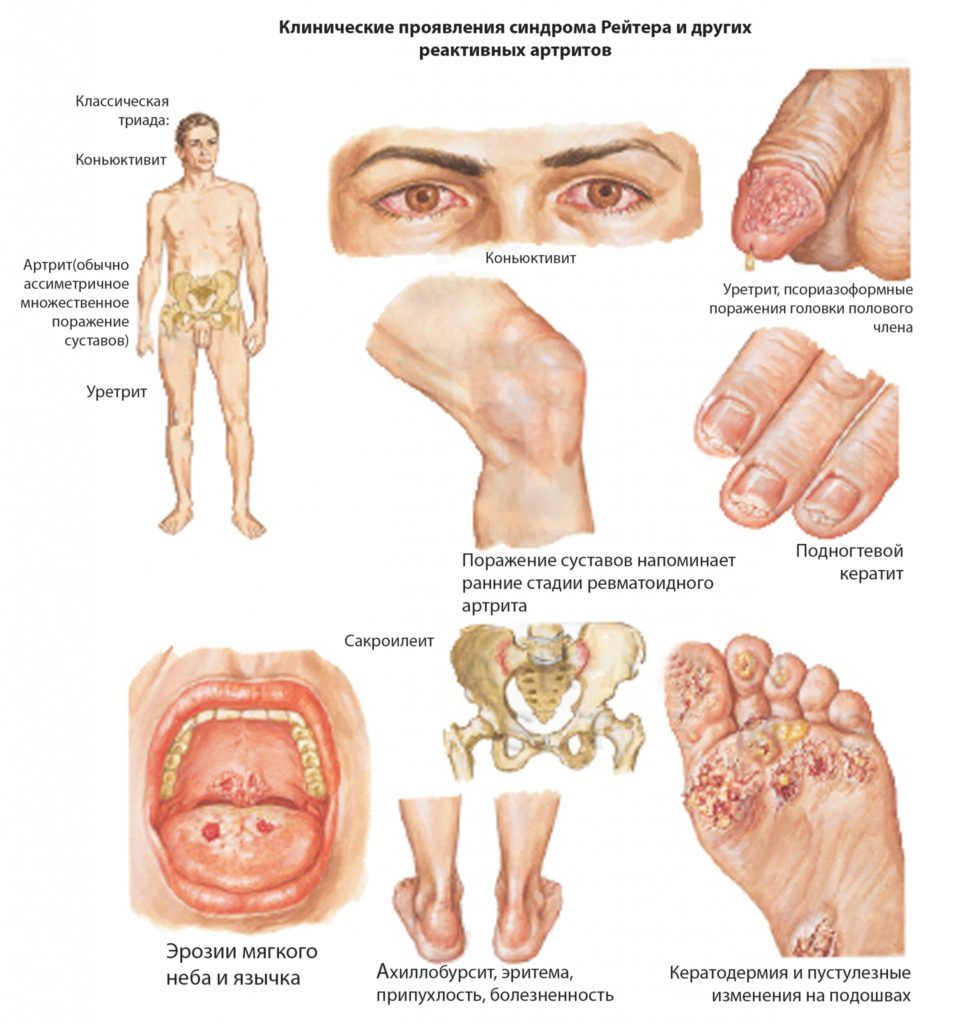
триада симптомов, составляющих основу синдрома Рейтера
Болезнь Рейтера имеет несколько наименований: реактивный уроартрит, ревматоидоподобный артрит с очагом инфекции в мочеполовых органах. Патология чаще всего регистрируется у молодых людей и зрелых мужчин. У женщин и детей заболевание встречается крайне редко. Половые гормоны играют определенную роль в развитии синдрома и влияют на аутоиммунные процессы. Этим объясняется неравномерная заболеваемость среди мужчин и женщин.
Синдром Рейтера протекает в две стадии. Первая инфекционная стадия характеризуется присутствием микробов в кишечнике или урогенитальном тракте. В основе второй стадии лежит иммунопатологическая реакция, проявляющаяся воспалением конъюнктивы, уретры и суставов.
Синдром Рейтера — хроническое, часто рецидивирующее заболевание. При отсутствии своевременного лечения развиваются тяжелые осложнения, часто приводящие к инвалидизации больного.
Формы патологии:
- спорадическая — единичные случаи болезни Рейтера, спровоцированные мочеполовой инфекцией;
- эпидемическая – поражение преимущественно мужчин, перенесших дизентерию, иерсиниоз, сальмонеллез.
Этиология

Синдром Рейтера – аутоиммунное заболевание, которое развивается под воздействием патогенных биологических агентов – бактерий и вирусов.
Чтобы сформировался патологический процесс, необходимо присутствие трех предрасполагающих факторов — иммунодефицита, инфицирования и генетической предрасположенности. Только в этом случае возможно развитие синдрома Рейтера.
- Хламидийная инфекция передается половым и бытовым путем. Синдром Рейтера начинается с уретрита, который возникает после незащищенного полового акта или обострения хронических недугов мочевыделительной системы. Хламидии – внутриклеточные паразиты, обнаруживаемые в эпителии урогенитального тракта и приводящие к воспалению уретры, простаты, яичек. Внутриклеточное обитание хламидий надежно защищает их от многих антибактериальных препаратов, действующих вне живой клетки. В женском организме хламидии длительно персистируют, не вызывая развития патологии. Из очага поражения микробы распространяются с током крови или лимфы по всему организму.
- Кишечная инфекция передается контактным путем и приводит к энтероколиту. Чаще всего возбудителями воспаления становятся шигеллы, сальмонеллы, иерсинии. Неблагоприятная эпидемическая обстановка в закрытых коллективах приводит к развитию болезни Рейтера. После перенесенного энтероколита микробы продолжают паразитировать в организме больного, вызывая дисфункцию органов иммунной системы у предрасположенных к патологии лиц.
- В единичных случаях спровоцировать синдром Рейтера могут уреаплазмы и микоплазмы, антигенная структура которых во многом совпадает с маркерами соединительной ткани суставов.
Наследственная предрасположенность и иммунные процессы — основные этиологические факторы артрита.
Патогенетические звенья синдрома Рейтера:
- заражение хламидиями или энтеробактериями,
- формирование в мочеполовых органах и пищеварительном тракте первичного очага воспаления,
- распространение микробов гематогенным путем в различные ткани,
- нарушение работы иммунной системы,
- развитие аутоаллергии,
- выработка антител против собственных тканей.
У генетически предрасположенных лиц формируется своеобразная реакция на чужеродные антигены – бактерии, способные вызвать подобный иммунный ответ организма. Циркулирующие иммунные комплексы разрушают соединительнотканные элементы суставов, эпителиоциты слизистой уретры и конъюнктивы.
Симптоматика
Болезнь Рейтера проявляется клинически спустя 3-4 недели после перенесенной острой инфекционной патологии – сальмонеллеза, шигеллеза, хламидиоза. Одновременно все симптомы при данном недуге не наблюдаются. Последовательное их появление обусловлено постепенным вовлечением в патологический процесс тканей и органов. У больных первым делом возникают признаки воспаления мочеиспускательного канала и предстательной железы у мужчин, шейки матки и придатков у женщин, а затем конъюнктивита и артрита.

возможные симптомы синдрома Рейтера
Поражение органов мочеполовой системы
У мужчин уретрит протекает малосимптомно, вяло и длительно. Он проявляется следующими признаками:
-
 дизурией,
дизурией, - поллакиурией,
- ощущением переполненного мочевого пузыря,
- отсутствием удовлетворения после мочеиспускания,
- гиперемией и склеиванием губок наружного отверстия уретры,
- болью при половом акте,
- снижением полового вличения, эректильной дисфункцией, половой слабостью,
- зудом и жжением после мочеиспускания,
- болью внизу живота.
По степени выраженности клинических явлений уретрит может быть затяжным, хроническим или острым, гнойным.
У женщин обычно возникает жжение и зуд во влагалище, режущая боль при мочеиспускании, поллакиурия, боль во время коитуса, нарушение менструального цикла, появление маточных кровотечений, в мазке и моче обнаруживают лейкоцитоз.
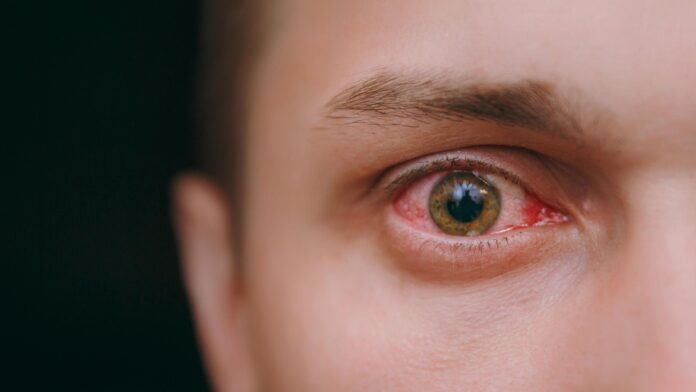
Поражение глаз
Глазная симптоматика появляется вслед за уретритом. Патология протекает в форме воспаления конъюнктивы, стекловидного тела, сетчатки, роговицы. Конъюнктивит обычно двухсторонний, слабовыраженный, проходящий в течение 2-3 дней. Встречаются более затяжные формы.

Больного беспокоят симптомы поражения глаз:
- боль и дискомфорт,
- слезотечение,
- слизистые или гнойные выделения,
- ухудшение зрения,
- отек верхнего века,
- инъекция склер,
- зуд и жжение в глазах,
- гиперемия глаз,
- боязнь яркого света.
Поражение суставов
 Воспаление суставов – основное проявление синдрома Рейтера, которое появляется через два месяца после уретрита. Обычно воспаляются 1-2 сустава, а в более редких и тяжелых случаях – множество суставов с развитием асептического полиартрита. В первую очередь поражаются суставы, которые несут на себе самую большую нагрузку.
Воспаление суставов – основное проявление синдрома Рейтера, которое появляется через два месяца после уретрита. Обычно воспаляются 1-2 сустава, а в более редких и тяжелых случаях – множество суставов с развитием асептического полиартрита. В первую очередь поражаются суставы, которые несут на себе самую большую нагрузку.
Для артрита характерно острое начало. Кожа над пораженным суставом краснеет, становится горячей и отечной. Возникает артралгия, деформация суставов, нарушается их функция, частично атрофируются мышцы.
У больных асимметрично поражаются суставы ног по «лестничному» принципу: голеностоп, колено, бедро.
Симптомы воспаления суставов:
- боль,
- асимметричность суставов,
- гиперемия или синюшность кожи над суставом,
- гипертермия и отечность кожи в области воспаления,
- сглаженность поверхности сустава,
- скованность в движениях по утрам,
- ограничение объема движений в суставе.
Поражение суставов стопы приводит к формированию плоскостопия и сосискообразной дефигурации пальцев. Патологические изменения в костях развиваются крайне редко.
Прочие симптомы

- Поражение кожи при болезни Рейтера проявляется эритемой и папулами на ладонях, трещинами на подошвах, шелушением и ороговением кожных покровов, полиморфными высыпаниями на лице и шее. Эритематозные пятна часто трансформируются в пустулы и бляшки, покрытые корками.
- Признаками поражения слизистых оболочек являются: эрозии на слизистой рта, у мужчин – баланит или баланопостит с явлениями гиперкератоза, у женщин — вульвит с множественными эрозиями.
- Поражение ногтевых пластинок отличается их утолщением, ломкостью и пожелтением.
- Воспаление и дисфункция внутренних органов возникает при тяжелой форме синдрома Рейтера. Развивается паховая лимфаденопатия — безболезненное увеличение лимфоузлов. Поражение сердца протекает по типу тахикардии и экстрасистолии. У больных отмечаются невралгии и невриты, менингиты и энцефалиты, вегетативные нарушения — раздражительность и бессонница. Если данный недуг не лечить, могут развиться тяжелые осложнения.

Патогномоничные симптомы болезни Рейтера сопровождаются проявлениями интоксикации и астенизации организма: субфебрильной температурой, недомоганием, утомляемостью, похудением.
Болезнь Рейтера рассматривается специалистами как хроническая рецидивирующая патология, проявления которой приступообразно возникают и исчезают спустя 2-3 месяца. Синдром Рейтера редко приводит к смерти больных.
Диагностические мероприятия

Специалисты могут заподозрить синдром Рейтера, выслушав жалобы больных и осмотрев их. Наличие признаков воспаления суставов в сочетании с симптомами поражения уретры и глаз позволяет предположить диагноз патологии.
- В общеклиническом анализе крови — снижение эритроцитов и повышение лейкоцитов.
- В общем анализе мочи — лейкоциты, белок и эритроциты в значительном количестве.
- В простатическом секрете при микроскопии определяется лейкоцитоз.
- Микробиологическое исследование отделяемого уретры, влагалища или шейки матки на микрофлору выявляет хламидии или уреаплазмы.
- ПЦР-диагностика – метод обнаружения ДНК возбудителя в биологическом материале.
- Синовиальная жидкость у больных вязкая и мутная за счет высокого содержания белка и лейкоцитов.
- В бактериологическом посеве кала обнаруживают иерсиний, шигелл, сальмонелл.
- Инструментальные методы исследования позволяют определить признаки поражения суставов. Наиболее информативными являются рентгенография и артроскопия. Данные рентгенологического исследования не выявляются разницы между болезнью Рейтера и прочими артритами — ревматическим, псориатическим.
- Серологические методы исследования определяют наличие в крови больных антител к возбудителям патологии. Для этого ставят следующие реакции: ИФА, РСК, РНГА.
- КТ и МРТ позволяют выявить нарушения в суставах, костях, внутренних органах и прилегающих к ним тканях.
Лечение

Лечением больных с синдромом Рейтера занимаются специалисты в области офтальмологии, урологии, гинекологии, вертебрологии, ревматологии. Терапевтические мероприятия заключаются в проведении иммуностимуляции, борьбы с микробами, устранении признаков воспаления и симптомов патологии. Результаты проводимой терапии зависят от общего самочувствия больного и стадии патологии.
- Антибактериальная терапия — назначение антибиотиков широкого спектра действия из группы тетрациклинов «Олететрин», «Метациклин», фторхинолонов «Пефлоксацин», «Левофлоксацин», макролидов «Клацид», «Эритромицин», «Олеандомицин».
- Длительная и интенсивная антибиотикотерапия может привести к побочному эффекту — нарушению микрофлоры кишечника. Чтобы этого не допустить, одновременно с приемом антибактериальных препаратов следует принимать про- и пребиотики – «Линекс», «Бифиформ», «Энтерол», а также антимикотические средства – «Клотримазол», «Пимафуцин», «Флуконазол».
- Препараты из группы НПВС – «Ибупрофен», «Индометацин», «Ортофен», «Нурофен», «Диклофенак».
- Поливитаминные комплексы – «Биовиталь», «Алфавит», «Витрум».
- Гепатопротекторные препараты – «Эссенциале», «Гепабене».
- Иммуномодулирующая терапия – «Ликопид», «Бронхомунал», «Полиоксидоний».
- Дезинтоксикация — введение коллоидных и кристаллоидных растворов, гемосорбция, плазмаферез, криоаферез.
- Антигистаминная терапия – «Тавегил», «Супрастин», «Диазолин».
- Глюкокортикостероиды – «Дипроспан», «Преднизолон».
- Цитостатики – «Метотрексат», «Циклофосфан».
- Симптоматическая терапия кожных поражений заключается в использовании кератолитической и глюкокортикостероидной мази. При артрите местно применяют мазь «Бутадион», гель «Вольтарен», крем «Долгит».
- При стихании острого процесса подключают физиотерапевтические процедуры: лечебную физкультуру, СВЧ-терапию, индуктотермию, ультразвук, амплипульстерапию, магнитотерапию, электрофорез с новокаином, УВЧ-терапию, лечебный массаж, диатермию, аппликации парафина, озокерита.
- Бальнеотерапия и грязелечение.
Ранняя диагностика и правильно организованная терапия позволяют добиться излечения за 3-6 месяцев и исчезновения очевидных симптомов на 1-2 года. Повторные атаки болезни Рейтера практически неизбежны. Рецидивы возникают у половины леченых пациентов.
Профилактика патологии заключается в:
- соблюдении санитарно-гигиенических норм и правил,
- своевременном лечении воспалительных заболеваний половых и мочевыделительных органов,
- ведении сексуальной жизни с постоянным партнером,
- использование средств контрацепции.
Все пациенты с синдромом Рейтера подлежат длительной диспансеризации. Особого внимания заслуживают больные с частыми рецидивами. Они наблюдаются у дерматовенеролога, уролога, ревматолога, кардиолога, окулиста.
Видео: о синдроме Рейтера
Источник
Синдром Рейтера – это аллергическое состояние, сочетающее поражения органов мочеполовой системы, суставов и конъюнктивы глаз. Заболевание проявляется постепенно, хотя не редки случаи, когда все органы страдают одновременно. Синдром является постинфекционным. Проявляется, как правило, после острых инфекций мочеполовой системы. Большую роль играет генетическая предрасположенность, за которую отвечает наличие трансплантационного антигена HLA B27.
Болезнь Рейтера рассматривается как форма реактивного артрита. Чаще всего причиной является заражение хламидиями и гонококками, передающихся как половым, так и бытовым путем.
Также синдром Рейтера может быть вызван сальмонеллами, шигеллами и иерсиниями. Симптомы могут возникать после перенесенного энтероколита и дальнейшего распространения инфекции по организму.
Группа риска
Чаще всего синдром Рейтера встречается у молодых и людей среднего возраста — 20-45 лет. Однако есть случаи заболевания детей, и даже стариков.
Большинство врачей считает, что данная патология возникает у людей с наследственной предрасположенностью. Проверить это можно в любой современной диагностической лаборатории. Так, у 80% людей, страдающих синдромом Рейтера, обнаруживают неспецифический антиген HLA В27.
Стоить помнить, что носителями данного антигена являются лишь 5-8% людей. Однако он обнаруживается у большинства людей, которые страдают инфекционными специфическими артритами и болезнями соединительной ткани.
У женщин синдром встречается реже, несмотря на то, что хламидиозу они подвержены больше мужчин. Из-за особенностей строения мочеполовой системы, уретра у женщин короче практически в два раза, в следствие чего хламидии быстро проникают в органы мочеполовой системы.
Диагностироваться синдром Рейтера может даже спустя месяцы после полного излечения от хламидийной инфекции с полным отсутствием симптомов. В данном случае либо имело место повторное заражение, либо хламидии перешли в неактивную форму. В таком состоянии они могут длительное время находиться в организме никак не проявляя себя. И лишь при возникновении неблагоприятных ситуаций – травм, инфекций, переохлаждений, заболеваниях других органов –снова стать активными.
Неактивная форма хламидий также может вызывать хронический уретрит, который трудно поддается медикаментозному лечению.
Механизм возникновения
В большинстве случаев болезнь начинается с внедрения инфекционного агента в органы мочеполовой системы, вызывая уретрит. С током крови возбудитель переносится в синовиальные оболочки суставов, где начинается артрит. Чаще всего первыми поражаются коленные суставы, затем суставы верхних конечностей. Возбудитель также повреждает наружную оболочку глаза, вызывая конъюнктивит.
Иногда конъюнктивит проявляется первым из триады симптомов. Это может произойти при купании в грязных водоемах с открытыми глазами. Конъюнктивит также может появиться при использовании чужого полотенца для лица.
Оседая в тканях, возбудитель вызывают аутоаллергию. При этом иммунные клетки атакуют не только хламидий или других возбудителей, но и собственные воспаленные клетки организма. Поэтому, даже после полного уничтожения хламидий, больному необходимо принимать иммуносупрессивные препараты, которые снижают активность иммунитета, подавляя иго атаки на собственные клетки организма.
Формы заболевания
Выделяют две формы: спорадическую и эпидемическую. Спорадическая форма заболевания возникает случайно, например, при передаче возбудителей половым путем, во время незащищенного полового акта. Эпидемическая же форма возникает, например, при предшествующем энтероколите.
Если заболевание длится до 6 месяцев, его классифицируют, как острое. Продолжающееся до года – затяжное течение. Если человек страдает синдромом Рейтера больше года, врачи говорят о хронической патологии.

Клинические проявления синдрома Рейтера
В большинстве случаев болезнь начинается с заражения органов мочеполовой системы. Это может быть уретрит, простатит, вагинит, цистит. При этом всегда наблюдается нарушение процесса мочеиспускания, проявляющееся наличием следующих симптомов:
- жжение и зуд в половых органах;
- затруднения и боли при мочевыделении;
- частые и ложные позывы к мочеиспусканию;
- наличие капелек крови в моче или после мочеиспускания.
Важно! В большинстве случаев, данные симптомы чувствуются особенно остро по утрам.
Как у мужчин, так и у женщин могут встречаться трудности во время полового акта. К ним относятся:
- снижение либидо;
- боль и дискомфорт в половых органах во время полового акта;
- боль после близости;
- затруднения с завершением полового акта у мужчин.
Также возможны незначительные слизисто-гнойные выделения из органов мочеполовой системы.
Не стоит забывать о том, что в 15% случаев, заболевания органов мочеполовой системы протекают бессимптомно.
Поражение глаз, чаще всего, проявляется конъюнктивитом. Реже встречается ирит – воспаление радужной оболочки глаза, и иридоциклит – воспаление радужной оболочки глаза и сосудов. Конъюнктивит может протекать бессимптомно и продолжаться 1-2 дня.
Поражение суставов, как правило, наблюдают через 1,5-2 месяца после возникновения урогенитальных заболеваний. Сначала происходит поражение суставов нижних, а затем и верхних конечностей. При этом поражаются несимметричные суставы.
При синдроме Рейтера наблюдаются нисходящее поражение суставов ног: сначала коленный, затем голеностопный, межфаланговые и фаланговые суставы. Характерно для синдрома Рейтера воспаление пальцев и обширный отек, который распространяется от сустава к фалангам пальца.
Иногда может возникать воспаление ахиллова сухожилия и формирование пяточной шпоры. Также свойственно возникновение сакроилеита, который сопровождается болями в позвоночном столбе.
Диагностика
Диагностировать болезнь может врач-терапевт или врач общей практики семейной медицины. Диагноз синдрома Рейтера ставится только при полной клинической картине заболевания, либо при наличии несимметричного артрита, который развился после перенесенной урогенитальной инфекции с описанными выше возбудителями.
Помочь поставить точный диагноз могут мазки из органов мочеполовой системы: влагалища, уретры, выделения из головки полового члена. При отсутствии возбудителя в мазках из половых органов, диагноз можно подтвердить при наличии в крови специфических антител к хламидиям или другим возбудителям. Дополнительным методом исследования является обнаружение гена HLA В27, который делает диагноз «синдром Рейтера» более вероятным.
Если есть подозрения на наличие синдрома Рейтера при артрите, необходимо взять синовиальную жидкость (жидкость из полости сустава) на анализ. В ней должны присутствовать возбудители.
Для мужчин обязательным методом диагностики является исследование секрета простаты.
Лечение болезни Рейтера. К какому врачу обратиться
Лечение синдрома Рейтера обязательно должно быть комплексным. При этом, лучше всего, обратиться сразу же к трем специалистам: урологу, ревматологу и офтальмологу.
При лечении применяется Антибактериальная терапия и противовоспалительные средства.
Важно! Недостаточно длительное или прерванное лечение антибиотиками может привести к появлению устойчивости микроорганизмов к препаратам. При этом недуг будет протекать волнообразно: с периодами обострения и ремиссии.
Антибактериальная терапия при синдроме Рейтера должна длиться 4-6 недель с использованием максимальных доз препарата. Самым частоназначаемым является полусинтетический антибиотик из группы тетрациклинов — доксициклин. Для людей с непереносимостью данного лекарственного средства, необходимый препарат подбирается индивидуально.
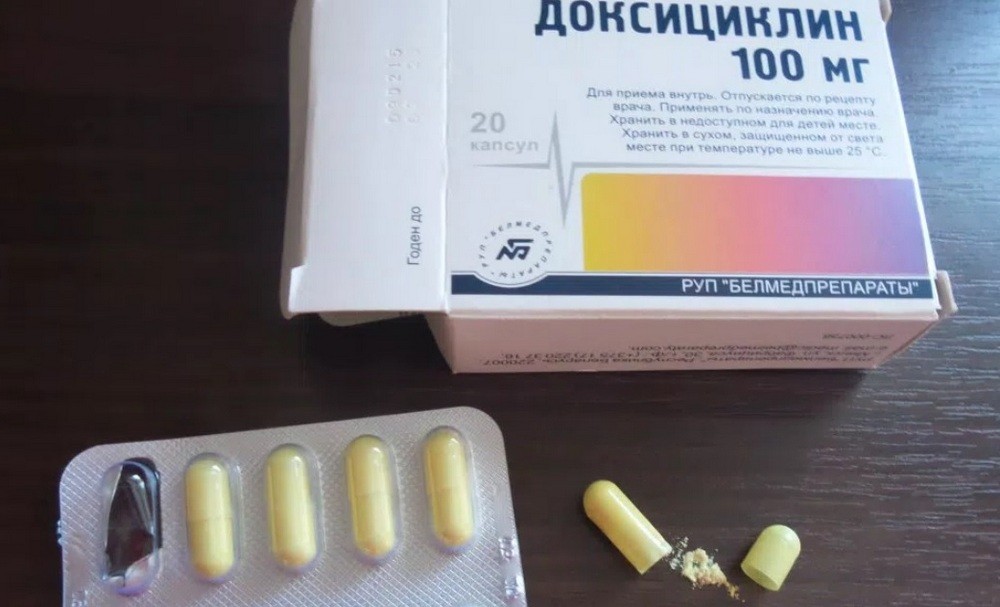
При запущенной форме, каждые 15-20 дней во время лечения, необходимо менять тип антибиотика. Эффективными в лечении также являются:
- ципрофлоксацин;
- офлоксацин;
- ломефлоксацин;
- азитромицин;
- эритромицин;
- джозамицин.
Для иммуносупрессивного и противовоспалительного действия используют такие препараты, как преднизолон, метранидазол, сульфосалазин или метотрексат.
Для лечения суставной формы синдрома Рейтера также применяют хондропротекторные препараты и физиопроцедуры. К последним относятся:
- УФ-излучение;
- инфракрасное излучение;
- магнитное поле;
- диатермия.
При наличии жидкости в полости сустава проводят лечебные пункции. Во время пункции, из сустава удаляется лишняя жидкость. Другим шприцом в полость сустава вводят лекарство – антибиотик, который позволяет местно убить возбудителя заболевания.
Важным этапом в лечении заболевания является психотерапия. Большинство исследований показывает, что люди, у которых встречается сочетание заболеваний сразу нескольких органов, более пессимистично настроены на выздоровление. В результате организм не ищет возможности справиться с заболеваниями. Психокоррекцию должен проводить либо профессиональный психолог, либо лечащий врач.
Важно! Лечиться самостоятельно в домашних условиях, назначая себе те или иные препараты, категорически запрещается. Обязательно проконсультируйтесь с вашим лечащим врачом.
Профилактика заболевания
Профилактикой заболевания является выполнения правил личной гигиены. К ним относятся:
- защищенный половой акт с непостоянными партнерами;
- использование только личных полотенец и нижнего белья;
- купание только в проверенных санитарными врачами водоемах;
- своевременное лечение урогенитальной инфекции;
- проверка на наличие гена HLA В27;
- лечение острых и хронических заболеваний органов мочеполовой системы.
Эти простые методы позволят в значительной степени предотвратить развитие не только синдрома Рейтера, но и других урогенитальных осложнений.
Источник
